|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Общие принципы оказания первой медицинской
Помощи
Несчастный случай, внезапное заболевание часто происходят в условиях, когда нет необходимых медикаментов, перевязочного материала, помощников, отсутствуют средства иммобилизации и транспортировки. Поэтому особенно важны собранность и активность оказывающего первую помощь, чтобы он в меру своих способностей и возможностей сумел выполнить комплекс максимально доступных и целесообразных мер по спасению жизни пострадавшего.
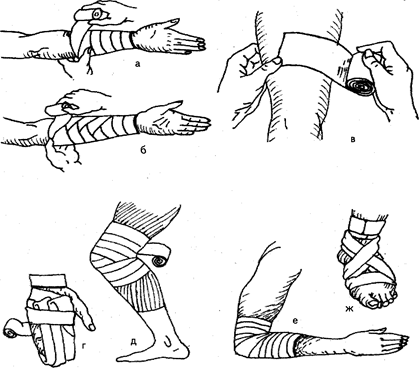
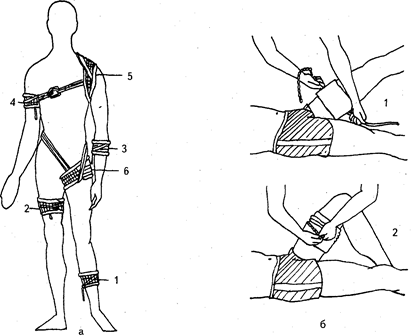
Рис. 85. Различные типы бинтовых повязок: а — спиралевидная с приемом «перегиб»; б — спиралевидная с перегибами на предплечье; в — правильное положение бинта при накладывании повязки; г — возвращающаяся на кисть; д — расходящаяся на коленный сустав; е — сходящаяся на локтевой сустав; ж — восьмиобразная на голеностопный сустав
При оказании первой медицинской помощи следует придерживаться следующих правил: 1. Действовать надо целесообразно, обдуманно, решительно, быстро и спокойно. 2. Прежде всего следует оценить обстановку и принять меры к прекращению воздействия повреждающих факторов — извлечь пострадавшего из воды, огня, завала, погасить горящую одежду и пр. 3. Быстро оценить состояние пострадавшего, определить тяжесть травмы, наличие кровотечения и др. 4. Осмотреть пострадавшего, определить способ и последовательность оказания первой медицинской помощи. 5. Решить, какие средства необходимы для оказания первой медицинской помощи, исходя из конкретных условий, обстоятельств, возможностей. 6. Оказать первую медицинскую помощь и подготовить пострадавшего к транспортировке. 7. Организовать транспортировку пострадавшего в лечебное учреждение. 8. Первую медицинскую помощь в максимально доступном объеме оказать на месте происшествия и по пути следования в лечебное учреждение. 9. Осуществлять присмотр за пострадавшим или внезапно заболевшим до отправки его в лечебное учреждение.
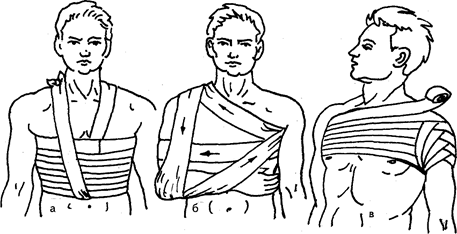
Рис. 86. Повязки на грудную клетку: а — спиралевидная повязка; б — повязка Дезо; в — колосовидная на плечевой сустав
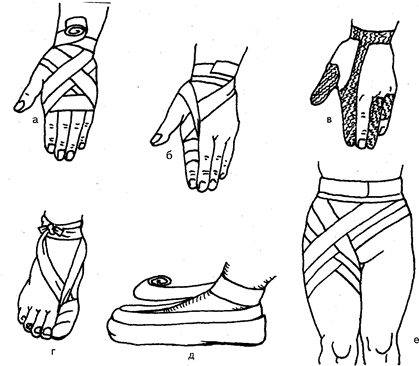
Рис. 87. Повязки на верхнюю и нижнюю конечности: а — на кисть и лучезапястный сустав; б — на второй палец кисти; в — сетчато-трубчатые повязки на пальцы кисти; г — на первый палец стопы; д — на всю стопу; е — комбинированная на бедро, ягодицу и живот
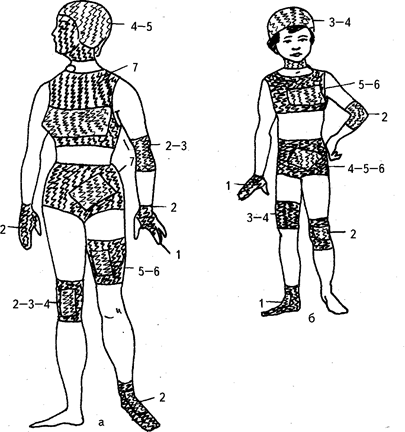
Рис. 88. Возможные варианты наложения сетчато-трубчатых повязок и используемые при этом номера бинтов у взрослых (а) и у детей (б)
Выявление признаков жизни и признаков смерти
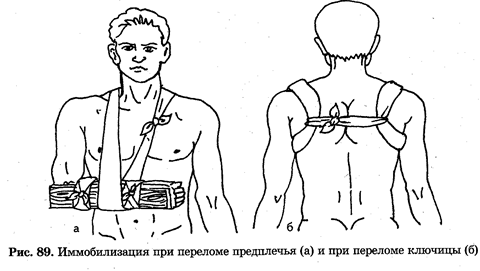
При тяжелой травме, удушении, отравлении, утоплении человек может потерять сознание, лежать без движения, не отвечать на вопросы. Нарушение деятельности головного мозга возможно при прямой травме головного мозга, отравлении, в том числе алкогольном и др.; нарушении кровоснабжения (обморок, кровопотеря, остановка сердца и др.); переохлаждении или перегревании мозга (замерзание, тепловой удар и др.). Оказывающий помощь должен суметь отличить потерю сознания от смерти. При обнаружении минимальных признаков жизни необходимо приступить к оказанию первой медицинской помощи и прежде всего к оживлению. Признаками жизни являются: 1. Наличие сердцебиения. Прослушивают ухом в области соска. 2. Наличие пульса в артериях. 3. Наличие дыхания. Дыхание определяют по движениям грудной клетки, по увлажнению зеркала, приложенного к носу и рту, по движению кусочка бинта, поднесенного к носовым отверстиям. 4. Наличие реакции зрачков на свет. Если осветить глаз фонариком (или закрыть ладонью глаз, а затем быстро отвести руку в сторону), то наблюдается сужение зрачка. Наличие признаков жизни сигнализирует о необходимости немедленного проведения мер по оживлению. Отсутствие сердцебиения, пульса, дыхания и реакции зрачков на свет не свидетельствует о том, что пострадавший мертв. Подобный комплекс симптомов может наблюдаться при клинической смерти, когда необходимо оказать пострадавшему помощь в полном объеме. Оказание помощи бессмысленно при явных признаках смерти: помутнение и высыхание роговицы глаза; похолодание тела и появление трупных пятен; трупное окоченение, которое возникает через 2—4 ч после смерти; наличие симптома «кошачий глаз», когда при сдавлении глаза зрачок деформируется и становится вертикальным, как у кошки. Оценив состояние пострадавшего (заболевшего), приступают к оказанию ему первой медицинской помощи. При этом важно не только знать методы помощи, но и уметь правильно обращаться с заболевшим, чтобы не причинить ему дополнительных страданий. Для наложения повязки на рану, особенно при переломах, кровотечениях, термических и химических ожогах, надо правильно снять одежду. Сначала ее снимают со здоровой руки, на ногах — так же. При сильных кровотечениях и тяжелых ожогах одежду не снимают, а разрезают. Необходимо помнить, что при ранах, переломах, ожогах всякое резкое движение, переворачивание, перемещение пострадавшего резко усиливают боль, что может значительно ухудшить его общее состояние, вызвать шок, остановку сердца, дыхания. Поэтому поднимать поврежденную конечность или пострадавшего следует осторожно, поддерживая снизу. Наиболее частым приемом первой медицинской помощи является иммобилизация — создание неподвижности поврежденной части тела (рис. 89, 90). Это создает состояние покоя в зоне травмы, что уменьшает боль и является противошоковым мероприятием, особенно при переломах костей и суставов.
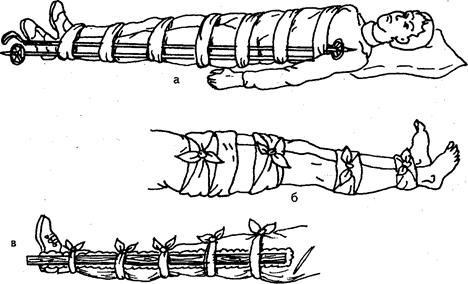
Рис. 90. Иммобилизация конечностей при переломах с помощью подручных средств: а — при переломе бедра с помощью двух досок; б — при переломе бедра и голени — фиксацией к здоровой ноге; в — при переломе костей голени
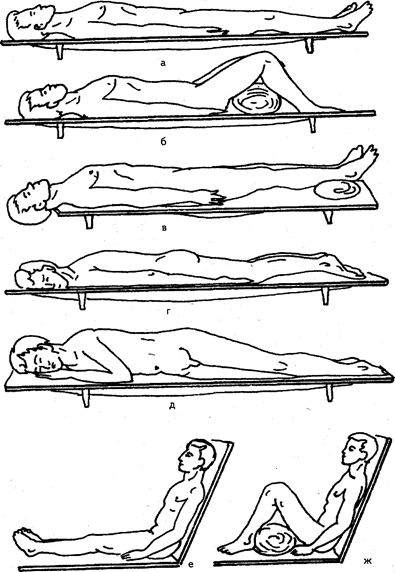
Иммобилизация проводится с использованием специальных предметов, называемых шинами, которые фиксируют бинтами, ремнями, лямками и пр. Иммобилизация проводится с использованием деревянных, сетчатых, пластмассовых, пневматических (надувных) шин и др. При отсутствии стандартных шин иммобилизацию следует проводить из подручных материалов. Шины можно изготовить из доски, палки, лыж и др. Для транспортировки (доставки) пострадавшего в лечебное учреждение используют машины, авиацию, носилки и пр. Транспортировка должна быть быстрой, безопасной, щадящей. Необходимо помнить, что причинение боли во время транспортировки способствует развитию таких осложнений, как нарушение деятельности сердца, легких, развитию шока и др. Транспортировать пострадавшего (заболевшего) следует в определенном положении (рис. 91), соответственно виду травмы (заболевания). Очень часто правильно созданное положение спасает человеку жизнь и способствует быстрейшему выздоровлению. Следовательно, правильная укладка пострадавшего во время транспортировки — наиболее важный момент первой помощи. В холодное время года надо принять меры для предупреждения охлаждения пострадавшего. Во время транспортировки необходимо постоянно наблюдать за больным, следить за его дыханием, пульсом, сделать все, чтобы при рвоте не произошла аспирация рвотных масс в дыхательные пути.
Состояния, при которых необходима доврачебная помощь
Шок — это состояние между жизнью и смертью, и только правильное безотлагательное лечение может спасти жизнь больного. В зависимости от причины различают шок травматический, ожоговый, анафилактический (при непереносимости лекарств), кардиогенный (при инфаркте), септический (при сепсисе) и др. Первая помощь заключается в устранении причин шока — остановке кровотечения, снятии или уменьшении боли и др. Для снятия боли дают анальгетики или водку (спирт), при кровотечении накладывают жгут и пр. Для улучшения дыхания пострадавшего надо посадить, чтобы согреть, его укутывают, дают горячий чай и пр. Для введения лекарств во время реанимации массаж сердца и искусственное дыхание прекращают не более чем на 10—15 с. Необходима скорейшая транспортировка больного (пострадавшего) в лечебное учреждение.
Рис. 91. Положение пострадавшего при транспортировке: а — на спине; б — на спине с согнутыми в коленях ногами; в — на спине с опущенной головой и приподнятыми нижними конечностями; г — на животе; д — на боку в фиксированно-стабилизированном положении; е — в полусидячем положении; ж — в полусидячем положении с согнутыми в коленях ногами
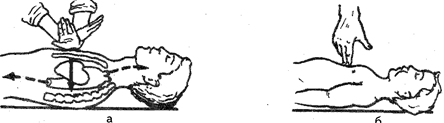
При утоплении, поражении электрическим током, отравлении, кровоизлиянии в мозг, травматическом шоке и других травмах возникает необходимость в искусственном дыхании (искусственной вентиляции легких). Это единственный метод лечения, когда самостоятельное дыхание больного не может обеспечить достаточного насыщения крови кислородом. Острая дыхательная недостаточность и ее крайняя степень — остановка дыхания — приводят к гипоксии. Существуют различные методы искусственной вентиляции легких. Наиболее часто используется искусственное дыхание путем вдувания воздуха «рот в рот» или «рот в нос». Для выполнения процедуры больного (пострадавшего) укладывают на спину, расстегивают стесняющую грудную клетку одежду и обеспечивают свободную проходимость дыхательных путей. Если в полости рта или глотки имеется содержимое, его нужно быстро удалить пальцем, салфеткой, платком и пр. Для освобождения дыхательных путей голову пострадавшего следует отвести назад. При проведения дыхания «рот в рот» необходимо одной рукой зажать нос пострадавшего; вдувание воздуха надо проводить быстро, резко, чтобы продолжительность вдоха была в 2 раза меньше времени выдоха. Вдувание воздуха осуществляется через марлевую салфетку, платок или любую другую неплотную материю. Число дыханий в минуту должно быть не менее 16—20. При использовании метода «рот в нос» вдувание воздуха производится через нос, при этом рот пострадавшего надо закрыть рукой.
Доврачебная помощь при остановке кровообращения (сердца)
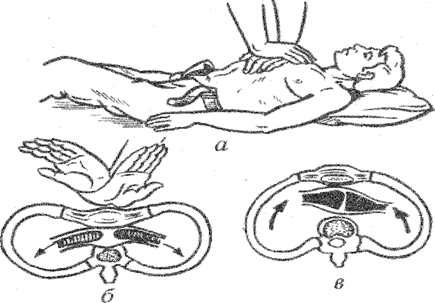
Прекращение деятельности сердца может произойти под влиянием самых различных причин (при утоплении, удушении, отравлении газами, инфаркте миокарда, тепловом ударе, ожогах, замерзании, кровопотере и в любой обстановке — в больнице, на улице, на производстве, дома). Основные симптомы остановки сердца: потеря сознания; отсутствие пульса, в том числе на сонной и бедренной артериях; отсутствие сердечных тонов; остановка дыхания; бледность или синюшность кожи и слизистых оболочек; расширение зрачков; судороги, которые могут появиться в момент потери сознания и быть первым симптомом остановки сердца, заметным окружающим. Различают два вида прекращения работы сердца: асистолия (истинная остановка сердца) и фибрилляция желудочков, когда определенные волокна мышцы сердца сокращаются хаотично, не-координированно. Как в первом, так и во втором случаях сердце перестает «качать» кровь, и кровоток по сосудам прекращается. Необходимо немедленно приступать к реанимации — массажу сердца и искусственному дыханию. Следует помнить о том, что массаж сердца всегда должен проводиться одновременно с искусственным дыханием, в результате которого циркулирующая кровь снабжается кислородом. В настоящее время используют наружный (закрытый) массаж сердца, который заключается в ритмичном сжимании сердца между грудиной и позвоночником. При этом кровь изгоняется из левого желудочка в аорту и поступает, в частности, в головной мозг, а из правого желудочка — в легкие, где насыщается кислородом. После того как давление на грудину прекращается, полости сердца вновь заполняются кровью. При проведении наружного массажа сердца больного укладывают на спину на твердое основание (пол, землю). Реаниматор становится сбоку от больного и ладонями, наложенными одна на другую, надавливает на грудину с такой силой, чтобы прогнуть ее по направлению к позвоночнику на 4—5 см. Частота сжатий — 50—70 в минуту. Руки должны лежать на нижней трети грудины, то есть на 2 пальца выше мечевидного отростка (рис. 92).
Рис. 92. Наружный (непрямой) массаж сердца: а — положение рук; б — систола; в — диастола
Детям массаж сердца следует проводить лишь одной рукой, детям грудного возраста — кончиками двух пальцев с частотой 100—120 надавливаний в минуту (рис. 93). Точка приложения пальцев у детей до 1 года — у нижнего конца грудины. Если реанимацию проводит один человек, то через каждые 15 сдавли-ваний грудины с интервалом в 1 с он должен, прекратив массаж, произвести 2 сильных вдоха по методу «рот в рот» (или «рот в нос»). При участии в реанимации двух человек следует проводить одно раздувание легких после каждых 5 сдавлений грудины.
Рис. 93. а — схематическое изображение непрямого массажа сердца у взрослого: сплошная стрелка указывает направление сдавления грудной клетки и сердца; пунктирная — направление движения крови при сжатии сердца; б — положение пальцев при проведении непрямого массажа сердца у новорожденного или грудного ребенка
Эффективность массажа сердца оценивают по следующим признакам: появление пульса на сонной, бедренных и лучевых артериях предплечья; повышение артериального давления до 60—80 мм рт. ст.; сужение зрачков и появление их реакции на свет; исчезновение синюшности и «мертвенной» бледности; последующее восстановление самостоятельного дыхания. При возникновении фибрилляции желудочков используют дефибриллятор, который способен создать электрический разряд в несколько тысяч вольт (3000-7000 Вт) и снять фибрилляцию. Для восстановления сердечной деятельности используют также внутрисердечное или внутривенное введение адреналина (0,5 мл 0,1%-и раствора, разведенного в 5 мл изотонического раствора натрия хлорида или глюкозы). Его вводят на фоне массажа сердца. После запуска сердца вводят внутривенно 4—8%-и раствор натрия гидрокарбоната, витаминов группы В, кокарбоксилазу, аскорбиновую кислоту, преднизолон, которые влияют на обмен веществ, способствуя устранению ацидоза, восстановлению сердечной деятельности. Применение таких стимуляторов дыхания и ЦНС, как кордиамин, лобелии, цицитон и другие, во время реанимации недопустимо!
Первая помощь при кровотечениях. Кровь в организме человека циркулирует по кровеносным сосудам: артериям, капиллярам и венам, которые имеются во всех органах и тканях. При повреждении любого органа или ткани всегда в той или иной степени повреждаются кровеносные сосуды. Выхождение крови из кровеносного сосуда называется кровотечением. Причины кровотечений чрезвычайно разнообразны. Прежде всего это прямая травма — укол, разрез, удар, растяжение и др. Интенсивность кровотечения зависит от количества поврежденных сосудов, их калибра, характера повреждения и вида поврежденного сосуда. Бывают кровотечения артериальное, венозное, капиллярное, паренхиматозное. На интенсивность кровотечения влияют также уровень артериального давления (АД) и свертываемость крови. Кроме того, имеет значение, куда изливается кровь из поврежденного сосуда — различают кровотечения наружное и внутреннее.
Первая помощь при наружных кровотечениях
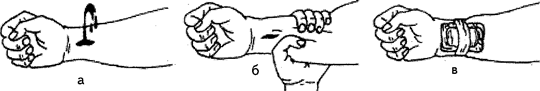
В условиях оказания первой помощи возможна только временная или предварительная остановка кровотечения на период, необходимый для доставки пострадавшего в лечебное учреждение. Для экстренной остановки артериального кровотечения широко применяют способ прижатия артерий на протяжении (рис. 94). Этот способ основан на том, что ряд артерий легко доступен для пальпации и кровоток по ним может быть полностью перекрыт прижатием их к подлежащим костным образованиям (рис. 95). Способы временной остановки кровотечения: прижатие кровоточащего сосуда (при помощи повязки, пальцами, сгибанием колена и прижатием его к животу, сдавление конечности жгутом, наложением обычной или давящей повязки (рис. 96, 97) и др. Сдавленные повязкой сосуды быстро тромбируются.
Рис. 94. Остановка артериального кровотечения с помощью давящей повязки: а — артериальное кровотечение; б — временная остановка кровотечения прижатием артерии на протяжении; в — давящая повязка
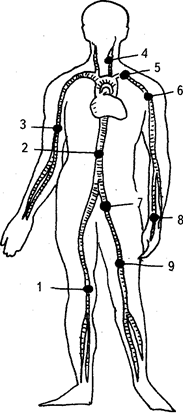
Рис. 95. Наиболее типичные места пережатия артерий на протяжении: 1 — подколенной; 2 — брюшной аорты; 3 — плечевой; 4 — сонной; 5 — подключичной; б — подмышечной; 7 — бедренной; 8 — лучевой; 9 — боль-шеберцовой
При носовом кровотечении больного надо посадить, положить пузырь со льдом (холод) на затылок и на нос и зажать обе половины носа. Если это не помогает, то провести тампонаду носовых ходов (хода) бинтом, смоченным в перекиси водорода. Желудочно-кишечное кровотечение можно уменьшить, создав больному покой, уложив его на спину. На живот надо положить пузырь со льдом, полностью запретить прием пищи, жидкости и организовать доставку его в лечебное учреждение.
Рис. 96. Временная остановка кровотечения фиксацией конечности в определенном положении: а — подключичной; б — бедренной; в — подколенной; г — плечевой и локтевой
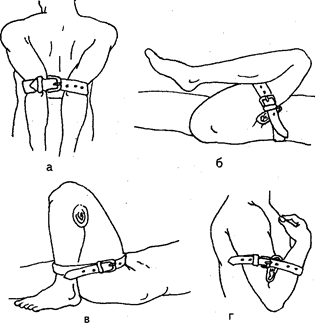
Рис. 97. Типичные места наложения кровоостанавливающего жгута при кровотечении из артерий (а). Техника наложения резинового жгута (б). а: 1 — стопы; 2 — голени и коленного сустава; 3 — кисти; 4 — предплечья и локтевого сустава; 5 — плеча; б — бедра, б: 1 — растягивание жгута; 2 — фиксация жгута с помощью цепочки и крючка
Первая помощь при ранениях.
Нарушение целостности кожных покровов, тканей и органов в результате механического воздействия называют повреждениями или ранами. Наиболее часто повреждения вызываются непосредственным действием механической силы (удар, сдавление, растяжение и пр.) на ткани организма. Механические повреждения могут быть закрытыми и открытыми. Наиболее часто при занятиях спортом встречаются закрытые повреждения (ушибы, растяжения, подкожные разрывы мягких тканей — мышц, сухожилий, сосудов и др.). Повреждения (травмы) делятся на острые (возникающие в результате одномоментного сильного воздействия) и хронические. Различают поверхностные и глубокие раны. В зависимости от характера ранящего предмета различают раны колотые, резанные, рубленные, ушибленные, огнестрельные и др. Первая помощь состоит в защите раны от загрязнения и ин-фицирования, наложении асептической повязки. Нельзя засыпать рану порошком (стрептоцидом и др.); покрывать ватой — все это способствует развитию инфекции в месте повреждения. При растяжениях связок первая помощь та же, что и при ушибах, то есть прежде всего применяют холод (аппликация льда или криомассаж) и накладывают фиксирующую повязку. При разрыве сухожилия (или мышцы) — холод, наложение тугой повязки и прием анальгетиков, создание полного покоя конечности и госпитализация пострадавшего в травматологическое отделение.
Первая помощь при ушибах, разрывах, сдавлениях и вывихах
При ушибе надо создать покой поврежденному органу, придать этой области возвышенное положение, наложить фиксирующую повязку. Показано применение холода (пузырь со льдом или криомассаж). При сдавлении освобождают пострадавшего из-под обрушившейся на него тяжести. На поврежденную конечность накладывают жгут, обкладывают ее пузырями со льдом. Поврежденную конечность иммобилизуют при помощи шин. Для борьбы с шоком пострадавшего надо тепло укрыть, дать водки или горячего чаю (или кофе) и немедленно доставить в лечебное учреждение. На поврежденный сустав (вывих) накладывают лед, лонгетку или фиксирующую повязку. Вправлять вывих должен врач-травматолог, поэтому пострадавшего необходимо скорее доставить в травматологическое отделение. Первая помощь при переломах. Травматические переломы делятся на закрытые (без повреждения кожи) и открытые, когда имеется повреждение кожи в зоне перелома. При занятиях спортом чаще встречаются закрытые переломы. Основные мероприятия первой помощи при переломах: фиксация костей в области перелома; проведение противошоковой терапии; организация быстрейшей доставки пострадавшего в лечебное учреждение; иммобилизация конечности (шиной), что уменьшает боль и является основой предупреждения развития шока. Перелом позвоночника обычно возникает при падении с высоты, прямом и сильном ударе в спину, при нырянии (удар головой о дно) и др. В таком случае возможна травма спинного мозга (разрыв, сдавление), что проявляется развитием паралича конечностей (отсутствием в них движений, чувствительности). Категорически запрещается пострадавшего с подозрением на перелом позвоночника сажать, ставить на ноги! Прежде всего необходимо создать пострадавшему покой, уложив его на ровную твердую поверхность — деревянный щит, доски и пр. Эти же предметы используют для транспортной иммобилизации или транспортируют пострадавшего на носилках в положении лежа на животе, подложив под плечи и голову подушки. При переломе шейного отдела позвоночника транспортировку осуществляют на спине с иммобилизацией головы. Недопустимо малейшее сгибание позвоночника, перекладывать больного лучше вместе с доской или щитом, на котором он лежит! На место травмы (боли) положить пузырь со льдом и дать больному (пострадавшему) анальгетики или сделать обезболивающий укол. При переломе ребер накладывают тугую циркулирующую повязку на грудную клетку. Транспортируют сидя. На область травмы следует положить пузырь со льдом, дать анальгетики. При переломе ключицы фиксируют руку с помощью косыночной повязки, повязки Дезо (мягкие кольца на плечи и их соединение спереди и сзади). Транспортируют сидя, на место травмы кладут пузырь со льдом, дают анальгетики.
Первая помощь при ожогах и отморожениях
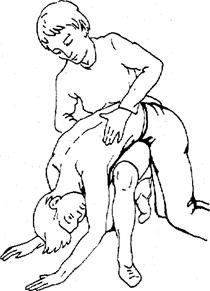
Ожог — повреждение тканей, вызванное воздействием высокой температуры, химических веществ, солнечных лучей и пр. По глубине поражения различают четыре степени ожога. Первая помощь — прекратить воздействие высокой температуры на пострадавшего, снять с него одежду (лучше ее разрезать), наложить асептическую повязку, которую можно смочить в спирте, марганцовке, риваноле для уменьшения боли. Не следует промывать ожог, прокалывать пузыри, прикасаться к обожженному месту руками, отрывать прилипшие к месту ожога части одежды, а также смазывать пораженную поверхность жиром, присыпать порошком! Для снятия шока дают наркотики, обильное питье (или крепкий чай, кофе с вином, водкой, коньяком) и как можно быстрее доставляют пострадавшего в лечебное учреждение. Отморожение — повреждение тканей в результате воздействия низкой температуры. По тяжести и глубине различают четыре степени отморожения. Первая помощь заключается в немедленном согревании пострадавшего (с помощью теплой ванны). За 20—30 мин темпера туру воды постепенно увеличивают с 20 °С до 40 °С, одновременно проводят массаж всего тела, кроме того, тщательно отмывают с мылом от загрязнения конечности (конечность). После ванны поврежденные участки надо высушить, закрыть стерильной повязкой и тепло укрыть. Нельзя место отзуорожения смазывать жиром, мазями, а также растирать снегом, так как при этом усиливается охлаждение, а лед (льдинки в снегу) ранит кожу. Пострадавшему дают чай, кофе, молоко. Первая помощь при несчастных случаях и острых заболеваниях. Нередко за короткое время в организме происходят такие изменения и нарушения, которые могут быстро привести к смерти. Исход во многом зависит от своевременности и полноты первой помощи, оказанной на месте происшедшего несчастного случая. Электротравма и поражения молнией вызывают местные и общие нарушения в организме. В результате повреждения нервных клеток развиваются потеря сознания, снижение температуры тела, остановка дыхания, глубокое угнетение сердечной деятельности, параличи. При поражении молнией общие явления более значительны. Характерно развитие параличей, глухоты, немоты и паралич дыхания. Самое главное — немедленно прекратить контакт пострадавшего с источником электротока — отвести электрические провода от пострадавшего (сухой веревкой, палкой и пр.). Прикосновение к пострадавшему незащищенными руками при неотведенных проводах опасно! После этого местные повреждения следует обработать и закрыть повязкой, как при ожогах. В качестве первой помощи дают анальгетики, успокаивающие, сердечные средства. При остановке сердца проводят искусственное дыхание и наружный массаж сердца. Зарывать в землю пораженного молнией категорически запрещается! В лечебное учреждение пострадавшего транспортируют в положении лежа и тепло укрытым. Утопление, удушение и заваливание землей прекращают поступление кислорода в легкие, наступает асфиксия (удушье). Асфиксия может возникнуть в результате сдавле-ния (руками, петлей) воздухоносных путей, чаще гортани и трахеи (удушение), заполнения воздухоносных путей водой (утопление), паралича дыхательного центра от действия токсических веществ (яды, угарный газ, снотворные) и др. Нередко асфиксия развивается у детей при отеке гортани вследствие инфекционных заболеваний (дифтерии, гриппа, ангины и др.). Оказание первой помощи при утоплении должно начаться сразу же после извлечения человека из воды. Последовательность проведения реанимационных мероприятий: 1) пострадавшего кладут животом на согнутое колено реаниматора (рис. 98) таким образом, чтобы голова была ниже грудной клетки; 2) удаляют изо рта водоросли, ил, грязь и пр.; 3) в исходном положении энергичными движениями сдавливают его грудную клетку, стараясь удалить воду из трахеи и бронхов; 4) после освобождения воздухоносных путей от воды пострадавшего кладут на землю или щит и при отсутствии дыхания приступают к искусственному дыханию с ритмом 16—18 раз в минуту и проводят наружный массаж сердца. Следует отметить, что при утоплении паралич дыхательного центра наступает через 4—5 мин, а сердечная деятельность может сохраняться до путей 15 мин. Искусственное дыхание и массаж сердца следует проводить длительно, в течение нескольких часов, до тех пор, пока не восстановится самостоятельное дыхание и хорошая сердечная деятельность или же не появятся несомненные признаки биологической смерти. При заваливании землей могут произойти тяжелые повреждения. Первая помощь извлеченному из-под завала оказывается в соответствии с тяжестью повреждений. Если пострадавший находится в терминальном состоянии, то необходимо прежде всего восстановить проходимость дыхательных путей, очистить рот и глотку от земли и начать проведение искусственного дыхания и массаж сердца. Для согревания пострадавшего используют сухое растирание, согревание грелками и др.
Рис. 98. Удаление воды из дыхательных путей
Отравление угарным газом (окисью углерода — СО) возможно на производстве, в гараже, в непроветриваемых вновь окрашенных помещениях, в домах с печным отоплением и др. Ранние симптомы отравления: головная боль, тяжесть в голове, тошнота, шум в ушах, сердцебиение и др. Первая помощь: удаление пострадавшего (пострадавших) из данного помещения. Если есть слабое поверхностное дыхание или остановка его, то следует начать искусственное дыхание, растирание всего тела, положить грелки к ногам, дать на ватке нашатырного спирта. Больных с тяжелым отравлением госпитализируют. Пищевые отравления возникают при употреблении в пищу недоброкачественных (инфицированных) продуктов животного происхождения (мясо, рыба, колбасные изделия, мясные и рыбные консервы и др.). Первые симптомы заболевания появляются через 2—4 часа после приема зараженного продукта. Внезапно возникают общее недомогание, тошнота, частая рвота, частый жидкий стул и др. Очень быстро усиливающаяся интоксикация проявляется снижением АД, учащением пульса, бледностью и пр. Если больного оставить без помощи, то быстро развивается сердечно-сосудистая недостаточность, возникают судорожные сокращения мышц, наступает коллапс и смерть. Первая помощь заключается в немедленном промывании желудка водой при помощи желудочного зонда или путем вызывания искусственной рвоты (обильное питье теплой воды, можно с добавлением марганцовки, с последующим раздражением корня языка). Промывать следует до «чистой воды». Затем дают активированный уголь и слабительное, а также обильное питье (чай, кофе, отвар из «Геркулеса» на воде и др.). Больного необходимо согреть, внутрь можно дать сульфаниламиды (сульгин, фталазол и др.) или антибиотики (левомицетин). В последующие 2—3 дня — рисовая каша на воде (жидкая) и обильное питье. При отравлении грибами и ботулизме больного необходимо срочно госпитализировать, оказывая при этом такую же помощь, как и при других пищевых отравлениях. Отравление ядохимикатами. Наиболее часто происходит отравление фосфороорраническими соединениями (тео-фос, хлорофос и др.), которые могут попадать в организм ингаляционным путем (вместе с вдыхаемым воздухом) и энтерально (вместе с пищевыми продуктами). Первая помощь: немедленная транспортировка пострадавшего в стационар. Больному следует дать 6—8 капель 0,1%-го раствоpa атропина или 1—2 таблетки белладонны. При попадании ядов в желудок необходимо промывание его водой со взвесью активированного угля и прием слабительного. Ядохимикаты с кожи и слизистых оболочек следует удалить струёй воды.
Отравление кислотами и едкими щелочами
При отравлении кислотами и едкими щелочами очень быстро развивается тяжелое состояние. Оказывающий первую помощь должен сразу выяснить, какое вещество вызвало отравление — от этого зависят способы оказания помощи. При отравлении кислотами, если нет симптомов прободения пищевода и желудка, необходимо промыть желудок с добавлением жженной магнезии (20 г на 1 л воды) или использовать известковую воду. Сода для промывания противопоказана! Если не удается промыть желудок, то больному дают пить молоко, растительное масло, яичные белки, слизистые отвары и другие обволакивающие средства. При отравлении карболовой кислотой молоко, масло, жиры противопоказаны! В этом случае дают пить жженную магнезию с водой. На область эпигастрии положить пузырь со льдом. При отравлении щелочами надо немедленно промыть желудок теплой водой или 1%-м раствором лимонной или уксусной кислоты. Промывание показано в первые 4 ч после отравления. Полоскания и прием растворов натрия гидрокарбоната противопоказаны! Основная задача первой помощи — немедленная доставка пострадавшего в лечебное учреждение. Следует помнить, что при подозрении на перфорацию пищевода или желудка (резкие боли в животе, невыносимые боли за грудиной) поить пострадавшего и тем более промывать желудок нельзя.
Отравления лекарственными препаратами и алкоголем
Отравление медикаментами чаще всего наблюдается у детей. У взрослых это происходит при передозировке, суицидальных попытках и у лиц, страдающих наркоманией. Если у пострадавшего сохранено сознание, необходимо промыть ему желудок, вызвать рвоту. В случае нарушения дыхания показаны искусственное дыхание и скорейшая доставка в лечебное учреждение. При алкогольном отравлении человеку нужно обеспечить приток свежего воздуха, вызвать рвоту, дать выпить горячий кофе, парное молоко и др. При остановке дыхания проводить искусственное дыхание.
Тепловой и солнечный удары
Тепловой удар возникает в результате длительного воздействия высокой температуры. Нередки случаи теплового удара у спортсменов, выступающих на соревнованиях в жаркую и влажную погоду в циклических видах спорта (марафонский бег, спортивная ходьба и др.). Солнечный удар возникает от непосредственного воздействия в жаркие дни прямых солнечных лучей на голову. Симптомы этих заболеваний сходны между собой. Вначале пострадавший ощущает усталость, головную боль. Возникают головокружение, слабость, боли в ногах, спине, иногда рвота. Позднее появляются шум в ушах, потемнение в глазах, одышка, сердцебиение и др. Для оказания первой помощи пострадавшего надо немедленно перенести в прохладное место, в тень, снять одежду и уложить, несколько приподняв голову. Положить холод на голову и область сердца, паховую область, обильно напоить холодной водой. Виски смазать нашатырем и дать его понюхать, дать валерианку. Если артериальное давление снижено — дать пантокрин (или женьшень, заманиху, кордиамин и др.). При нарушении дыхания надо сделать искусственное дыхание.
Обморок
Одним из проявлений острой сосудистой недостаточности является обморок — кратковременная, внезапно наступающая потеря сознания в результате резкого уменьшения притока крови к головному мозгу. Первая помощь заключается в придании больному горизонтального положения. Голову опускают ниже уровня туловища, что приводит к увеличению притока крови к мозгу и быстрому восстановлению дыхания. Надо расстегнуть воротник рубашки (блузки), а для возбуждения дыхательного аппарата (центра) и сосудисто-двигательного центра больному дают понюхать нашатырный спирт. Можно смазать виски нашатырным спиртом, обтереть лицо холодной водой, положить холодное полотенце (или пузырь со льдом) на область сердца и затылочную область, вынести больного на свежий воздух. В более тяжелом случае сделать инъекцию кордиамина (или кофеина).
Дата добавления: 2015-02-06 | Просмотры: 1305 | Нарушение авторских прав |