|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Торакоскопическая верхнегрудная симпатэктомия
Торакоскопическая верхнегрудная симпатэктомия впервые была выполнена Hughes в 1942 г. Большой опыт был накоплен Е.Ких (1978). Для проведения операции были разработаны специальные длинные изогнутые инструменты и длинные оптические трубки, поэтому выполнение данных вмешательств требовало высокого мастерства хирургов. В связи с новыми разработками и появлением видеоэндоскопической аппаратуры методика этих операций значительно упростилась. Основными показаниями к проведению верхнегрудной торакоско-пической симпатэктомии являются облитерирующий тромбангиит и болезнь Рейно в следующих ситуациях:
20*
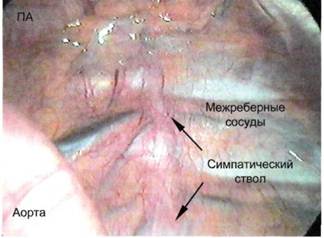
Рис. 7.41. Анатомические взаимоотношения верхнегрудного отдела симпатического ствола. • невозможность выполнить реконструктивную операцию на сосудах; • отсутствие эффекта от консервативного лечения. Симпатическая иннервация верхних конечностей исходит из дис-тальной трети звездчатого узла, 2-го и 3-го симпатических ганглиев. Прерывание симпатического тонуса способствует ликвидации ангиоспазма конечного артериального русла, а также стимулирует коллатеральный кровоток. Методика и техника верхнегрудной симпатэктомии. Наркоз с раздельной интубацией бронхов. Положение больного на боку, противоположном стороне поражения. После осуществления однолегочной вентиляции первый торакопорт для оптической трубки вводят в четвертое межребе-рье по средней подмышечной линии. После визуальной ревизии торакопор-ты для манипуляторов вводят в третье межреберье по задней подмышечной и среднеключичной линиям. При наличии внутриплевральных сращений их разделяют, освобождая верхушку легкого. Легкое смещают вниз и медиально, после чего становится видимым околопозвоночное про-
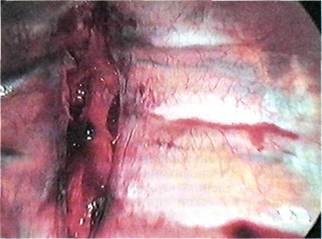
Рис. 7.42. Рассечение плевры.
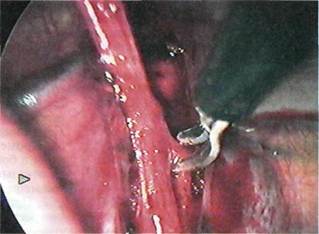
Рис. 7.43. Выделение симпатического ствола с использованием ножниц. странство (рис. 7.41). Ориентирами являются подключичные сосуды, I ребро и реберно-позвоночные сочленения. Пограничный симпатический ствол обычно виден через париетальную плевру. В его проекции ножницами или коагуляционным крючком рассекают париетальную плевру (рис. 7.42), тупым путем выделяют дистальную часть звездчатого узла и цепочку симпатических ганглиев (рис. 7.43; 7.44). Резецируют дистальную часть звездчатого узла, 2-й и 3-й симпатические узлы. Для предотвращения регенерации узлов остающиеся части клипируют титановыми клипсами. Резецируемые нервные структуры отправляют на гистологическое исследование. Контроль полноты симпатэктомии осуществляют интраоперационно по изменению показателей фотоплетизмографии. Операцию заканчивают гемостазом, санацией и дренированием плевральной полости. Дренаж устанавливают на сутки для активной аспирации. В случае необходимости данная операция в силу своей малой травматичности может быть выполнена одномоментно с двух сторон или же с интервалом в несколько дней. Эффективность операции оценивают с учетом клинических данных и результатов инструментальных иссле- дований. Отмечают потепление конечности, купирование болевого синдрома, отсутствие необходимости в приеме анальгетиков. Тканевую микроциркуляцию изучают с использованием контактной термометрии, лазерной допплеровской флоу-метрии, реовазографии, объемной сфигмографии с нитроглицериновой пробой. Результаты. Средняя продолжительность операции составляет 30—
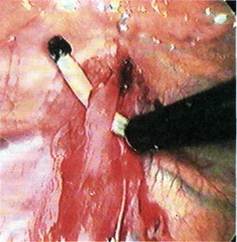
Рис. 7.44. Выделение симпатического ствола с использованием эндоретрактора. 40 мин. Интраоперационные осложнения, по данным большинства авторов, отмечаются на этапе освоения методики и связаны с погрешностями операционной техники. Наиболее часто возникают кровотечение из межреберных сосудов и ранение легкого, ликвидация которых, как правило, не требует торакотомии. Послеоперационные осложнения, по сообщению разных авторов, встречаются у 2—8 % больных и обусловлены в основном методикой операции, связанной с осуществлением однолегоч-ной вентиляции и введением торако-портов (ателектаз легкого, пневмония, пневмо- и гидроторакс, подкожная эмфизема, межреберная невралгия). Сообщений о летальных исходах нет. Послеоперационный период, как правило, протекает гладко, двигательная активность восстанавливается на следующий день после операции, наркотические анальгетики и антибиотики не применяют. Значительных нарушений функции внешнего дыхания после оперативного вмешательства не отмечается. У большинства пациентов с болезнью Рейно (до 80—95 %) и облитерирующим тромбангиитом Бюргера II—III стадии отмечается положительный непосредственный эффект от операции. Дата добавления: 2015-02-06 | Просмотры: 1390 | Нарушение авторских прав |