РЕВМАТИЧЕСКИЕ БОЛЕЗНИ. Ре в м а г и ч е с к и е болезни — группа заболеваний, для которых харак- терны системнее поражение соединительной ткани и сосудов
Р е в м а г и ч е с к и е болезни — группа заболеваний, для которых харак-
терны системнее поражение соединительной ткани и сосудов, а также наруше-
ния иммунологического гомеостаза (болезни соединительной тка-
ни с иммунными нарушениями). В эту группу входят: ревматизм,
ревматоидный артрит, болезнь Бехтерева, системная красная волчанка, си-
стемная склеродермия, узелковый периартериит, дерматомиозит, сухой син-
дром Шегрена.
Поражение соединительной ткани при ревматических болезнях проявляет-
ся в виде системной прогрессирующей дезорганизаци и
и складывается из ч е т ы р е х ф а з: мукоидного набухания, фибриноидных из-
менений, воспалительных клеточных реакций и склероза. Течение заболеваний
хроническое и волнообразное.
Каждая из ревматических болезней имеет свои клинико-морфоло-
ги ческиеособенности в связи с преимущественной локализацией изме-
нений в тех или иных органах или тканях.
Этиология ревматических болезней изучена недостаточно. Наибольшее
значение придают инфекции (вирус), генетическим факторам,
определяющим нарушения иммунологического гомеостаза, влиянию ряда
физических факторов (охлаждение, инсоляция) и лекарств (лекар-
ственная непереносимость).
В основе патогенеза ревматических заболеваний лежат иммунопа-
тологические реакции — реакции гиперчувствительности как немедлен-
ного, так и замедленного типа в форме иммунного воспаления.
РЕВМАТИЗМ
Ревматизм (синонимы: истинный ревматизм, острый ревматизм, бо-
лезнь Сокольского — Буйо, ревматическая лихорадка, острый ревматический по-
лиартрит) — инфекционно-аллергическое заболевание с волнообразным тече-
нием, периодами обострения (атаки, рецидивы) и затихания (ремиссия). Такое
чередование атак и ремиссий может продолжаться много месяцев и даже лет,
иногда ревматизм принимает затяжное и скрытое течение. Заболевают пре-
имущественно дети и подростки, в последние годы отмечено учащение забо-
левания среди взрослых.
Этиология. В возникновении и развитии заболевания доказана роль Р-ге-
молитического стрептококка группы А, а также сенсибилизации организма
стрептококком (рецидивы ангины). Придается значение возрастным и генети-
ческим факторам (ревматизм — полигенно наследуемое заболевание).
Патогенез. При ревматизме возникает сложный и многообразный им-
мунный ответ (реакции гиперчувствительности немедленного и замедленного
типов) на многочисленные антигены стрептококка. Большое значение при-
дается антителам, перекрестно реагирующим с антигенами стрептококка и ан-
тигенами тканей сердца. Некоторые ферменты стрептококка оказывают про-
теолитическое действие на соединительную ткань и способствуют расщепле-
нию комплексов гликозаминогликанов с белками в основном веществе
соединительной ткани. В результате иммунного ответа на компоненты стреп-
тококка и на продукты распада собственных тканей в крови больных по-
является широкий спектр антител, создаются предпосылки для развития ау-
тоиммунных процессов. Ревматизм принимает характер непрерывно-рециди-
вирующего заболевания с чертами аутоагрессии.
Морфогенез. Структурную основу ревматизма составляют системная про-
грессирующая дезорганизация соединительной ткани, поражение сосудов, осо-
бенно микроциркуляторного русла, и иммунопатологические процессы.
В наибольшей степени все эти процессы выражены в соединительной
ткани сердца (основное вещество клапанного и пристеночного эндокарда
и в меньшей степени листков сердечной сорочки), где можно проследить все
фазы ее дезорганизации: мукоидное набухание, фибриноидные изменения, во-
спалительные клеточные реакции и склероз.
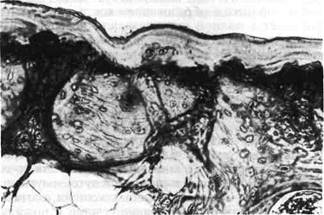
Мукоидное набухание (рис. 222, см. на цветн. вкл.) является по-
верхностной и обратимой фазой дезорганизации соединительной ткани и ха-
рактеризуется усилением метахроматической реакции на гликозаминогликаны
(преимущественно гиалуроновую кислоту), а также гидратацией основного ве-
щества. Выявление гиалуроновой кислоты происходит в результате декомпо-
зиции диссоциирующих белково-полисахаридных комплексов основного веще-
ства.
Фибриноидные изменения (набухание и некроз) представляют со-
бой фазу глубокой и необратимой дезорганизации; наслаиваясь на мукоидное
набухание, они сопровождаются гомогенизацией коллагеновых волокон
и пропитыванием их белками плазмы, в том числе фибрином. При фибри-
ноидном некрозе соединительная ткань разрушается и погибает.
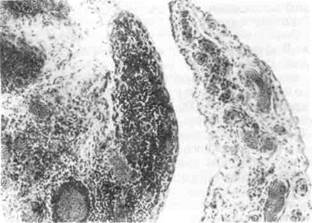
Клеточные воспалительные реакции выражаются образова-
нием прежде всего специфической ревматической гранулемы.
Формирование гранулемы начинается с момента фибриноидных изменений
и характеризуется вначале накоплением в очаге повреждения соединительной
ткани макрофагов, которые трансформируются в крупные клетки с ги-
перхромными ядрами. Далее эти клетки начинают ориентироваться вокруг
масс фибриноида (рис. 223). В цитоплазме клеток происходит увеличение со-
держания РНК и зерен гликогена (рис. 224, см. на цветн. вкл.). В дальнейшем
формируется типичная ревматическая гранулема с характерным палисадо-
образным или веерообразным расположением клеток вокруг центрально распо-
ложенных масс фибриноида (рис. 225, см. на цветн. вкл.). Цитоплазма клеток
принимает базофильный оттенок при окраске гематоксилином, степень ее пи-
ронинофилии увеличивается, в ней наблюдается повышение активности фер-
ментов. Такие макрофаги принимают активное участие в рассасывании фи-
бриноида, обладают высокой фагоцитарной способностью. Они могут

| Рис. 223. Ревматизм. Крупные макро-
фаги вокруг очага дезорганизации
соединительной ткани.
фиксировать иммунные глобу-
лины, выявляемые методом им-
мунофлюоресцентной микро-
скопии по Кунсу. Ревматиче-
ские гранулемы, состоящие из
таких крупных макрофагов,
обозначают как «ц в е т у щ и е»,
или «зрелые» (рис. 226).
В дальнейшем клетки гра-
нулемы начинают вытягивать-
ся, среди них появляются фиб-
робласты, фибриноидные мас-
сы в центре узелка почти исче-
зают. Такие узелки называют «у в я д а ю щ и м и» г р а н у л е м а м и. На по-
следнем этапе формирования ревматической гранулемы в ней преобладают
новые волокна, фибриноид полностью и рассасывается.Узелок сморщивается
и приобретает характер рубцующейся гранулемы.
На всех фазах развития ревматические гранулемы окружаются лим-
фоидными и единичными плазматическими клетками. Вероятно, лимфокины,
выделяемые лимфоцитами, активируют фибробласты, что способствует фи-
броплазии гранулемы. Процесс морфогенеза ревматического узелка описан
немецким патологоанатомом Ашоффом (1904) и позднее более детально со-
ветским ученым В. Т. Талалаевым (1921)- Поэтому ревматическая гранулема
носит название ашофф-талалаевского узелка. Цикл развития грану-
лемы, по Талалаеву, продолжается 3-4 мес.
Ревматические гранулемы образуются в соединительной ткани как клапан-
ного, так и пристеночного эндокарда, миокарда, эпикарда, адвентиции сосу-
дов. В редуцированном виде они встречаются в перитонзиллярной, периарти-
кулярной и межмышечной соединительной ткани.
Помимо гранулем, при ревматизме наблюдаются неспецифические
клеточныереакции, имеющие диффузный или очаговый характер. Они
 представлены межуточными представлены межуточными
лимфогистиоцитарными ин-
фильтратами в органах. К не-
специфическим тканевым реак-
циям относят и васкулиты
в системе микроциркулятор-
ного русла.
Склероз является заклю-
чительной фазой дезорганиза-
ции соединительной ткани. Он
носит системный характер, но
наиболее выражен в оболочках
сердца, стенках сосудов и се-
Рис. 226. Цветущая ревматическая
гранулема.
розных оболочках. Чаще всего склероз при ревма-
тизме развивается в исходе клеточных пролифера-
ции и гранулем (вторичный склероз), в
более редких случаях — в исходе фибриноидного
изменения соединительной ткани (гиалиноз,
первичный склероз).
Патологическая анатомия. Наиболее харак-
терные изменения при ревматизме развиваются
в сердце и сосудах.
Выраженные воспалительные и дистрофиче-
ские изменения в сердце развиваются в со-
единительной ткани всех его слоев, а также в
сократительном миокарде. Ими главным образом
и определяется клинико-морфологическая картина
заболевания.
Эндокардит — воспаление эндокарда —
одно из ярких проявлений ревматизма. По ло-
кализации различают эндокардит клапанный, В.Т. Талалаев (1886-1947)
хордальный и пристеночный. Наиболее
выраженные изменения развиваются в створках
митрального или аортального клапанов. Изолированное поражение клапанов
правого сердца наблюдается очень редко и при наличии эндокардита
клапанов левого сердца.
При ревматическом эндокардите отмечаются дистрофические и некробио-
тические изменения эндотелия, мукоидное, фибриноидное набухание и некроз
соединительнотканной основы эндокарда, клеточная пролиферация (грануле-
матоз) в толще эндокарда и тромбообразование на его поверхности. Сочета-
ние этих процессов может быть различным, что позволяет выделить несколь-
ко видов эндокардита.
По А. И. Абрикосову, выделяют четыре вида ревматического клапан-
ного эндокардита: 1) диффузный, или вальвулит; 2) острый бородавчатый; 3)
фибропластический; 4) возвратно-бородавчатый.
Диффузный эндокардит, или вальвулит (по В. Т. Талалаеву),
характеризуется диффузным поражением створок клапанов, но без изменений
эндотелия и тромботических наложений. Острый бородавчатый эн-
докардит сопровождается повреждением эндотелия и образованием по за-
мыкающему краю створок (в местах повреждения эндотелия) тромботических
наложений в виде бородавок (рис. 227). Фибропластический эндо-
кардит развивается как следствие двух предыдущих форм эндокардита при
особой склонности процесса к фиброзу и рубцеванию. Возвратно-боро-
давчатый эндокардит характеризуется повторной дезорганизацией со-
единительной ткани клапанов, изменением их эндотелия и тромботическими
наложениями на фоне гранулематоза, склероза и утолщения створок клапанов
(рис. 228, 229). В исходе эндокардита развиваются склероз и гиалиноз эндо-
карда, что приводит к его утолщению и деформации створок клапана,
т.е. к развитию порока сердца (см. с. 270).
Ми о к ар д и т — воспаление миокарда, постоянно наблюдающееся при
ревматизме. Выделяют три его формы: 1) узелковый продуктивный (гра-
нулематозный); 2) диффузный межуточный экссудативный; 3) очаговый межу-
точный экссудата вный.
Узелковый продуктивный (гранулематозный) миокар-
дит характеризуется образованием в периваскулярной соединительной ткани
миокарда ревматических гранулем (специфический ревматический миокардит).
Гранулемы, распознающиеся только при микроскопическом исследовании,
Рис. 227. Острый бородавчатый эндокардит.
Рис. 228. Возвратно-бородавчатый эндокардит.
рассеяны по всему миокарду, наибольшее их число встречается в ушке левого
предсердия, в межжелудочковой перегородке и задней стенке левого желудоч-
ка. Гранулемы находятся в различных фазах развития. «Цветущие» («зрелые»)
гранулемы наблюдаются в период атаки ревматизма, «увядающие» или «руб-
цующиеся» — при затихании процесса.
Многочисленные исследования биоптатов ушка левого предсердия, полу-
ченных во время операции комиссуротомии по поводу порока сердца, показа-
ли, что гранулемы встречаются в ушке у 70 — 80 % оперированных больных.
В исходе узелкового миокардита развивается периваскулярный
склероз, который усиливается по мере прогрессирования ревматизма и мо-
жет приводить к выраженному миокардиосклерозу.
Диффузный межуточный э к с с у д а т и в н ы й миокардит выра-
жается отеком, полнокровием интерстиция миокарда и значительной инфиль-
трацией его лимфоцитами гистиоцитами, нейтрофилами и эозинофилами.
Ревматические гранулемы встречаются редко, в связи с чем говорят о неспе-
цифическом диффузном мио-
кардите, впервые подробно опи-
санном М. А. Скворцовым.
Сердце становится очень дряб-
лым, полости его расширяют-
ся, сократительная способность
миокарда в связи с развиваю-
щимися в нем дистрофическими
изменениями резко нарушается.
Эта форма ревматического
Рис. 229. Тромбоэндокардит с явления-
ми организации тромботических масс.
Рис. 230. Капиллярит и артериолит
головного мозга при ревматизме.
миокардита встречается в дет-
ском возрасте и довольно
быстро может заканчиваться
декомпенсацией и гибелью
больного. При благоприятном
исходе в миокарде развивается
диффузный кардиосклероз.
Очаговый межуточ-
ный экссудативный
миокардит характеризуется
незначительной очаговой ин-
фильтрацией миокарда лимфо-
цитами, гистиоцитами и нейтрофилами. Гранулемы очень редки. Эта форма
миокардита наблюдается при латентном течении ревматизма.
При всех формах миокардита встречаются очаги повреждения и некробиоза
мышечных клеток сердца. Такие изменения сократительного миокарда могут
быть причиной декомпенсации даже в случаях с минимальной активностью
ревматического процесса.
Перикардит имеет характер серозного, серозно-фибриноз-
н о г о или фи б р о з н о г о и нередко заканчивается образованием спаек.
Возможна о б л и т е р а ц и я полости сердечной сорочки и обызвествле-
ние образующейся в ней соединительной ткани (панцирное сердце).
При сочетании эндо- и миокардита говорят о ревматическом кар-
дите, а при сочетании эндо-, мио- и перикардита — о ревматическом
панкардите.
Сосуды разного калибра, в особенности микроциркуляторного русла,
постоянно вовлекаются в патологический процесс. Возникают ревматиче-
ские в ас к у л и т ы — артерииты, артериолиты и капилляриты. В артериях
и артериолах возникают фибриноидные изменения стенок, иногда тромбоз.
Капилляры окружаются муфтами из пролиферирующих адвентициальных
клеток, пролиферируют эндотелиальные клетки, которые слущиваются. Осо-
бенно ярко эта картина ревматического эндотелиоза выражена
в активной фазе заболевания. Проницаемость капилляров резко повышается.
Такие изменения могут наблюдаться во всех органах и тканях (рис. 230).
Поражение суставов (полиартрит) считается одним из постоянных
проявлений ревматизма. В настоящее время оно встречается у 10—15%
больных. В полости сустава появляется серозно-фибринозный выпот. Сино-
виальная оболочка полнокровна, в острой фазе в ней наблюдаются мукоид-
ное набухание, васкулиты, пролиферация синовиоцитов. Суставной хрящ обы-
чно сохраняется. Деформации обычно не развиваются.
В околосуставных тканях по ходу сухожилий соединительная ткань может
подвергаться дезорганизации с наличием гранулёматозной клеточной реак-
ции. Возникают крупные (величиной с горошину) узлы — нодозная (уз-
ловатая) форма ревматизм и. Ревматические узлы состоят из очага
фибриноидного некроза, окруженного валом из крупных клеток макрофагаль-
ного типа. С течением времени такие узлы рассасываются и на их месте
остаются рубчики.
Поражение нервной системы развивается в связи с ревматиче-
скими васкулитами (см. рис. 230) и может выражаться дистрофически-
ми изменениями нервных клеток, очагами деструкции мозговой ткани и кро-
воизлияниями. Такие изменения могут доминировать в клинической картине,
что чаще встречается у детей — церебральная форма ревматизма
(малая хорея).
При ревматической атаке наблюдаются воспалительные изменения почек
(ревматический очаговый или диффузный гломерулоне-
ф р и т), легких с поражением сосудов и интерстиция (ревматическая
пневмония), скелетных мышц (мышечный ревматизм), ко-
жи в виде отека, васкулитов, клеточной инфильтрации (нодозная эри-
тема), эндокринных желез, где развиваются дистрофические и атро-
фические изменения.
В органах иммунной системы находят гиперплазию лимфоидной
ткани и плазмоклеточную трансформацию. В серозных оболочках при
ревматизме развивается серозное или серозно-фибринозное воспаление (ре-
вматический полисерозит).
Клинико-анатомические формы. Поражение сердца и других органов при
ревматизме в каждом случае заболевания может быть неравномерным. У од-
них больных на первый план выступают поражения сердечно-сосудистой си-
стемы, у других — суставов и т. д. В связи с этим выделяются, в известной ме-
ре условно, по преобладанию клинико-морфологических проявлений заболе-
вания следующие описанные выше формы ревматизма: 1) кардиоваску-
л я р н а я; 2) полиартритическая; 3) нодозная (узловатая); 4)
церебральная
Осложнения ревматизма чаще связаны с поражением сердца. В исходе эн-
докардита возникают пороки сердца (см. с. 270). Бородавчатый эндокардит
может стать источником тромбоэмболии сосудов большого круга кро-
вообращения, в связи с чем возникают инфаркты в почках, селезенке, в сет-
чатке, очаги размягчения в головном мозге, гангрена конечностей и т. д. Ре-
вматическая дезорганизация соединительной ткани приводит к склерозу,
особенно выраженному в сердце. Осложнением ревматизма могут стать
спаечные процессы в полостях (облитерация полости плевры, перикар-
да и т. д.).
Смерть от ревматизма может наступить во время атаки от тромбоэмболи-
ческих осложнений, но чаще больные умирают от декомпенсированного поро-
ка сердца.
РЕВМАТОИДНЫЙ АРТРИТ
Ревматоидный артрит (синонимы: инфекционный полиартрит, ин-
фектартрит) — хроническое ревматическое заболевание, основу которого со-
ставляет прогрессирующая дезорганизация соединительной ткани оболочек
суставов и суставного хряща, реже других органов; поражение суставов
множественное.
Этиология и патогенез. В возникновении заболевания допускается роль бак-
терий (стрептококк группы В), вирусов, микоплазм. Большое значение при-
дается генетическим факторам. Известно, что заболевают ревматоидным ар-
тритом преимущественно женщины — носители антигена гистосовместимости
HLA — В27 и D/DR4. В генезе тканевых повреждений при ревматическом ар-
трите важная роль принадлежит высокомолекулярным иммунным комплек-
сам, состоящим из IgG, являющимся антигеном, и IgM — ревматоидно-
го фактора, служащего антителом. Иммунные комплексы находят
в синовиальной жидкости, синовиоцитах, макрофагах, нейтрофилах; они цир-
кулируют в крови (циркулирующие иммунные комплексы).
Осаждаясь на базальных мембранах сосудов, в клетках и тканях, иммунные
комплексы фиксируют активированный комплемент, оказывают повреждаю-
щее действие и вызывают воспаление. При этом повышается активность лизо-
сом синовиоцитов, макрофагов, нейтрофилов, в ткани накапливаются про-
дукты жизнедеятельности лизосом — кислые гидролитические ферменты,
также повреждающие ткани.
В тканях суставов происходит длительная задержка антигена, вследствие
этого сама синовиальная оболочка становится органом иммуногенеза
(наличие в ней плазматических клеток, лимфатических фолликулов) и местом
интенсивного образования иммуноглобулинов и ревматоидного фактора. По-
мимо гуморальных иммунных реакций, при ревматоидном артрите имеют
значение и реащии гиперчувствительности замедленного типа, что выражает-
ся лимфоидноклеточной и макрофагальной инфильтрацией синовиальной
оболочки и определяется как иммунное воспаление.
Патологическая анатомия. Изменения возникают в тканях суставов, а так-
же в соединительной ткани других органов. Процессы дезорганизации соеди-
нительной ткани определяются в околосуставной ткани и в капсуле мелких су-
ставов кистей рук и стоп, обычно симметрично захватывая как верхние, так
и нижние конечности. Деформация наступает сначала в мелких, а затем
в крупных, обычно в коленных, суставах.
В околосуставной соединительной ткани первоначально на-
блюдаются мукоидное набухание, артериолиты и артерииты. Далее вокруг
очагов фибриноидного некроза появляются клеточные реакции; скопления
крупных гистиоцитов, макрофагов, гигантских клеток рассасывания. В итоге
на месте дезорганизации соединительной ткани развивается зрелая волокни-
стая соединительная ткань с толстостенными сосудами. При обострении забо-
левания свежие изменения возникают в очагах склероза.
Описанные очаги фибриноидного некроза носят название ревма-
тоидных у злов (рис. 231, см. на цв. вкл.). Они появляются обычно около
крупных суставов в виде плотных образований размером до лесного ореха.
Весь цикл их развития от начала возникновения мукоидного набухания до
образования рубца занимает 3 — 5 мес.
Синовиальная оболочка поражается воспалением в самые ранние
сроки заболевания. Возникает с и но вит (рис. 232) — важнейшее морфологи-
ческое проявление болезни. В его развитии выделяют три стадии.
Впервой стадии синовита в полости сустава скапливается мутноватая
жидкость; синовиальная оболочка набухает, становится полнокровной, тус-
клой. Суставной хрящ сохранен, хотя в нем могут появляться поля, лишенные
клеток, и мелкие трещины. Ворсины отечные, в их строме — участки мукоид-
ного и фибриноидного набухания вплоть до некроза некоторых ворсин с фик-
сацией в них иммуноглобулинов. Такие ворсины отделяются в полость суста-
ва и из них образуются плотные слепки — так называемые рисовые
тельца. Сосуды микроциркуляторного русла полнокровные, окружены ма-
крофагами, лимфоцитами, нейтрофилами, плазматическими клетками; места-
ми появляются кровоизлияния. В стенке фибриноидно-измененных артериол
обнаруживают Иммуноглобулины. В ряде ворсин определяется пролиферация
синовиоцитов. В цитоплазме плазматических клеток обнаруживаются им-
мунные глобулины и ревматоидный фактор. В синовиальной жидкости
увеличивается содержание нейтрофилов (до 60000 клеток в 1 мкл. при норме
200 — 300 клеток), причем в цитоплазме некоторых из них также обнаружи-
вается ревматоидный фактор. Такие нейтрофилы названы фагоцитами (от
ГРЕЧ. ragos — гроздь винограда). Их образование сопровождается активацией
ферментов лизосом, выделяющих медиаторы воспаления и тем самым спо-
собствующих его прогрессированию. Первая стадия синовита иногда растяги-
вается на несколько лет.
Во второй стадии синовита наблюдается разрастание ворсин и разру-
шение хряща. По краям суставных концов костей постепенно возникают
Рис. 232. Тканевые изменения при синовите.
«— рисовые тельца; 6 — синовит; в — в инфильтрате много плазматических клеток; г —фиксация IgG
в стенке артериолы.
 островки грануляционной ткани, которая в виде пласта — паннуса (от лат. островки грануляционной ткани, которая в виде пласта — паннуса (от лат.
pannus — лоскут) наползает на синовиальную оболочку и на суставной хрящ.
Этот процесс особенно ярко выражен в мелких суставах кистей рук и стоп.
Межфаланговые и пястно-пальцевые суставы легко подвергаются вывиху или
подвывиху с типичным отклонением пальцев в наружную (ульнарную) сторо-
ну, что придает кистям вид плавников моржа. Аналогичные изменения на-
блюдаются в суставах и
костях пальцев нижних ко-
нечностей. В крупных
суставах в этой стадии
отмечаются ограничение
подвижности, сужение су-
ставной щели и остеопо-
роз эпифизов костей. На-
блюдается утолщение кап-
сулы мелких суставов, ее
внутренняя поверхность
неровная, неравномерно
полнокровная, хрящевая
Рис. 233. Синовит. Образование
лимфоидных фолликулов в тол-
ще ворсин.
Рис. 234. Ревматоидный артрит.
Грануляционная ткань (а) «на-
ползает» на суставной хрящ (б).
поверхность тусклая, в
хряще видны узуры, тре-
щины. В крупных суставах
находят срастание сопри-
касающихся поверхностей
синовиальной оболочки.
При микроскопиче-
ском исследовании мес-
тами виден фиброз сино-
виальной оболочки, мес-
тами — очаги фибриноида. Часть ворсин сохранена и разрастается,
строма их пронизана лимфоцитами и плазматическими клетками. Местами
в утолщенных ворсинах формируются очаговые лимфоидные скопле-
ния в виде фолликулов с зародышевыми центрами (рис. 233). В плазмати-
ческих клетках фолликулов выявляются иммуноглобулины и ревматоидный
фактор. Среди ворсин встречаются поля грануляционной ткани, богатой сосу-
дами и состоящей из нейтрофилов, плазматических клеток, лимфоцитов и ма-
крофагов. Грануляционная ткань разрушает и замещает ворсинки, нарастает
на поверхность хряща и проникает в его толщу через небольшие трещины
(рис. 234). Гиалиновый хрящ под влиянием грануляций постепенно истончает-
ся, расплавляется; костная поверхность эпифиза обнажается (рис. 235).
Стенки сосудов синовиальной оболочки утолщены и гиалинизированы.
Третья стадия ревматоидного синовита, которая развивается иногда
через 20 — 30 лет от начала заболевания, характеризуется появлением фиброз-
но-костного анкилоза. Наличие различных фаз созревания грануляцион-
ной ткани в полости сустава (от свежих до рубцовых) и масс фибриноида сви-
детельствует о том, что в любой стадии болезни, иногда даже при
многолетнем ее течении, процесс сохраняет свою активность и неуклонно про-
грессирует, что приводит к тяжелой инвалидизации больного.
Висцеральные проявления ревматоидного артрита обыч-
но выражены незначительно. Они проявляются изменениями соединительной
ткани и сосудов микроциркуляторного русла серозных оболочек, сердца, лег-
ких, иммунокомпетентной
системы и других органов.
Довольно часты поли-
серозит и поражения
почек в виде г л о м е-
рулонефрита, пие-
лонефрита, амилои-
д о з а. Реже встречают-
ся ревматоидные уз-
лы и участки склероза
в миокарде и лег-
ких.
Рис. 235. Ревматоидный артрит.
Суставная поверхность с остат-
ками разрушенного хряща.
Изменения иммунокомпетентной системы характеризуются ги-
перплазией лимфатических узлов, селезенки, костного мозга; выявляется
плазмоклеточная трансформация лимфоидной ткани, причем имеет место
прямая зависимость между выраженностью гиперплазии плазматических кле-
ток и степенью активности воспалительного процесса.
Осложнениями ревматоидного артрита являются подвывихи и вывихи мел-
ких суставов, ограничение подвижности, фиброзные и костные анкилозы,
остеопороз. Самое грозное и частое осложнение— амилоидоз.
Смерть больных ревматоидным артритом наступает часто от почечной не-
достаточности в связи с амилоидозом или от ряда сопутствующих заболева-
ний — пневмонии, туберкулеза и др.
Дата добавления: 2015-11-26 | Просмотры: 1225 | Нарушение авторских прав
|


 представлены межуточными
представлены межуточными





 островки грануляционной ткани, которая в виде пласта — паннуса (от лат.
островки грануляционной ткани, которая в виде пласта — паннуса (от лат.