ПОРОКИ СЕРДЦА
Пороки сердца (vicia cordis) — стойкие отклонения в строении сердца,
нарушающие его функцию.
Различают приобретенные и врожденные пороки сердца.
ПРИОБРЕТЕННЫЕ ПОРОКИ СЕРДЦА
Приобретенные пороки сердца характеризуются поражением
клапанного аппарата сердца и магистральных сосудов
и возникают в результате з а б о л е в а н и й сердца после рождения.
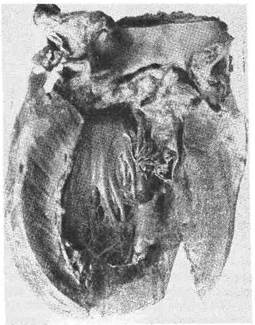
Рис. 192. Резко выраженный сте-
ноз левого венозного (митраль-
ного) отверстия (вид сверху)..
Среди этих заболеваний
большее значение имеет
ревматизм, меньшее —
атеросклероз, си-
филис, бактериаль-
ный эндокардит,
бруцеллез, а также
травма.
Приобретенные поро-
ки сердца — хронические
заболевания, в редких слу-
чаях, например, при разру-
шении створок клапана
вследствие язвенного эн-
докардита возникают остро.
Механизм формирования приобретенного порока сердца тесно связан с эво-
люцией эндокардита, завершающейся организацией тромботических
масс, рубцеванием, петрификацией и деформацией клапанов и фиброзных ко-
лец. Прогрессированию склеротических изменений способствуют возникаю-
щие при формировании порока нарушения гемодинамики.
Патологическая анатомия. Склеротическая деформация клапанного аппара-
та приводит к недостаточности клапанов, которые не в состоянии
плотно смыкаться в период их закрытия, или сужению (стенозу) пред-
сердно-желудочковых отверстий или устий магистральных сосудов. При
комбинации недостаточности клапанов и стеноза отверстия говорят о ком-
бинированном пороке сердца. Возможно поражение клапана
(изолированный порок) или клапанов сердца (сочетанный по-
рок).
Наиболее часто развивается порок митрального клапана, или
митральный порок, возникающий обычно при ревматизме и очень
редко при атеросклерозе. Различают недостаточность митрального клапана,
стеноз левого предсердно-желудочкового (митрального) отверстия и их ком-
бинацию (митральную болезнь). Чистые формы недостаточности встречаются
редко, чистые формы стеноза — несколько чаще. В большинстве случаев отме-
чается их комбинация с преобладанием той или иной разновидности порока,
которая в конечном итоге оканчивается стенозом отверстия. Прогрессирова-
ние склероза, а следовательно, и порока обусловлено чаще всего повторными
атаками ревматизма (эндокардита), а также гиперпластическими изменениями
клапана, возникающими в связи с непрерывной травматизацией измененного
клапана током крови. В результате этого в створках митрального клапана по-
являются сосуды, затем соединительная ткань створок уплотняется, они пре-
вращаются в рубцовые, иногда обызвествленные, сросшиеся образования. От-
мечаются склероз и петрификация фиброзного кольца. Хорды также
склерозируются, становятся толстыми и укороченными. При преоблада-
нии недостаточности митрального клапана вследствие обратного то-
ка крови (регургитации) при диастоле левое сердце переполняется кровью,
развивается компенсаторная гипертрофия стенки левого желудочка.
Сужение отверстия митрального клапана чаще развивается на уровне
фиброзного кольца, и отверстие имеет вид узкой щели, напоминающей «пуго-
вичную петлю», реже отверстие клапана имеет вид «рыбьей пасти» (рис. 192).
Рис. 193. Аортальный порок сердца. Утол-
щение, склероз и сращение заслонок; гипер-
трофия стенки левого желудочка.
Сужение митрального отверстия
может достигать такой степени, что
оно едва пропускает браншу пин-
цета. При преобладании стеноза воз-
никает затруднение тока крови в
малом круге кровообращения, левое
предсердие расширяется, стенка его
утолщается, эндокард склерозиру-
ется, становится белесоватым. В ре-
зультате гипертонии в малом кру-
ге стенки правого желудочка под-
вергаются резкой гипертрофии
(утолщаются до 1 — 2 см), полость-
желудочка расширяется.
Порок аортальных кла-
панов занимает по частоте вто-
рое место после митрального и
обычно возникает на почве ревма-
тизма, реже — атеросклероза, септи-
ческого эндокардита, бруцеллеза, си-
филиса. При ревматизме склероз полулунных заслонок и порок клапанов
развиваются в связи с теми же процессами, которые формируют мит-
ральный порок. Заслонки срастаются между собой, утолщаются, в склерози-
рованные заслонки откладывается известь (рис. 193), что приводит в одних
случаях к преобладанию недостаточности клапанов, а в других — к сте-
нозу аортального отверстия. При атеросклерозе обызвествление и склероз
заслонок сочетаются с липоидозом и липосклерозом, причем измене-
ния больше выражены на поверхности заслонок, обращенной к синусам.
При септическом эндокардите и бруцеллезе наблюдаются резкая дест-
рукция (узуры, перфоративные отверстия, аневризмы) заслонок и дефор-
мация их в связи с выраженной петрификацией. Сифилитический аор-
тальный порок сочетается обычно с мезаортитом; в связи с расшире-
нием аорты в этих случаях преобладает недостаточность клапанов.
Сердце при аортальных пороках подвергается значительной рабочей ги-
пертрофии, главным образом за счет левого желудочка (см. рис. 193). При
недостаточности аортальных клапанов масса сердца может достигать 700 —
900 г — возникает так называемое бычье сердце (cor bovinum). Эндокард
левого желудочка утолщен, склерозирован. В результате нарушений гемо-
динамики ниже клапанного отверстия иногда возникают образования, напо-
минающие полулунныё заслонки («дополнительные клапаны»). 1
Приобретенные пороки трехстворчатого клапана и клапа-
нов легочной артерии возникают редко на почве ревматизма, сифи-
лиса, сепсиса, атеросклероза. Возможны как недостаточность клапанов, так
и стеноз отверстия.
Помимо изолированных, часто наблюдаются сочетанные пороки:
митрально-аортальный, митрально-трикуспидальный, митрально-аортально-
трикуспидальный. Многие сочетанные пороки являются и комбинирован-
ными.
Приобретенный порок сердца может быть компенсированным и
декомпенсированным.
Компенсированный порок сердца протекает без расстройств кро-
вообращения, нередко длительно и латентно. Компенсация осуществляется за
счет гипертрофии тех отделов сердца, на которые падает усиленная нагрузка
в связи с пороком. Возникает концентрическая гипертрофия миокарда. Одна-
ко гипертрофия имеет свои пределы, и на определенном этапе ее развития
в миокарде появляются дистрофические изменения, которые ведут к ослабле-
нию работы сердца. Концентрическая гипертрофия сменяется эксцентрической
вследствие наступившей миогенной дилатации полостей сердца.
Декомпенсированный порок сердца характеризуется расстрой-
ством сердечной деятельности, ведущей к сердечно-сосудистой недостаточно-
сти. Причиной декомпенсации могут быть обострение ревматического процес-
са, случайная инфекция, чрезмерная физическая нагрузка, психическая травма.
Сердце становится дряблым, полости расширяются, в ушках его образуются
тромбы. Обнаруживается белковая и жировая дистрофии мышечных волокон,
в строме появляются очажки воспалительной инфильтрации. В органах возни-
кает венозный застой, появляются цианоз, отеки, водянка полостей. Сердеч-
но-сосудистая недостаточность становится частой причиной смерти
больных, страдающих пороком сердца. Реже смерть наступает внезапно от
тромбоэмболии, закупорки суженного митрального отверстия шаровидным
тромбом, паралича гипертрофированного сердца, пневмонии.
ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА
Врожденные пороки сердца возникают в результате нарушения
формирования сердца и отходящих от него сосудов (см. «Болезни детского
возраста»).
Дата добавления: 2015-11-26 | Просмотры: 582 | Нарушение авторских прав
|