|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
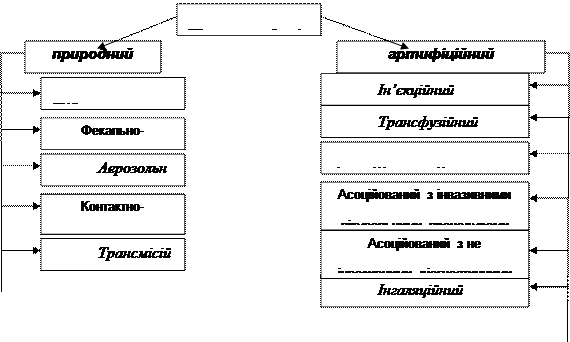
МЕТОДИКА ВИКОНАННЯ САМОСТІЙНОЇ РОБОТИВ ході практичного заняття студенти знайомляться з основними джерелами і збудниками внутрішньолікарняних інфекцій та обґрунтовують рекомендації щодо запобігання їх виникненню та профілактики поширення. Профілактика внутрішньолікарняних (шпитальних, нозокоміальних) інфекцій є однією з найактуальніших та найскладніших проблем забезпечення функціонування сучасних лікувально-профілактичних закладів і, насамперед, лікарняних стаціонарів. Згідно з визначенням Комітету експертів ВООЗ, внутрішньолікарняна інфекція (ВЛІ) являє собою будь-яке клінічно виражене захворювання мікробного походження, що уражує хворого внаслідок його госпіталізації або відвідання ним лікувально-профілактичного закладу з метою лікування, а також медичний персонал у зв'язку зі здійснюваною ним діяльністю, незалежно від того, проявляються чи не проявляються симптоми цього захворювання під час перебування зазначених осіб у лікарні. До ВЛІ належить сукупність достатньо різних за етіологією захворювань, зокрема гнійно-септичні захворювання, вірусний гепатит, грип, сальмонельоз, аденовірусні захворювання, кір, вірусний кон’юнктивіт, синдром набутого імунодефіциту (СНІД) та багатьох інших. Найбільш суттєвими епідеміологічними особливостями ВЛІ слід вважати їх поліетіологічність, різноманітність джерел та шляхів передачі, одномоментність перебігу декількох епідемічних процесів, що й визначає складність побудови ефективної системи профілактичних заходів. До 50-х років XX ст. домінуюче положення в структурі ВЛІ займали гострі інфекційні захворювання, зумовлені згідно патогенних мікроорганізмів (кір, скарлатина, дифтерія, вітряна віспа, газова гангрена, правець тощо). Однак у наступні роки структура цих захворювань зазнала значних змін, почали домінувати, інколи в поєднанні з переліченими вище, різні інфекційні стани, спричинені умовно-патогенними мікроорганізмами (кишковою паличкою, протеєм, клебсієлами та ін.). Проте справжньою “чумою” багатьох стаціонарів у 50-70-ті роки стала стафілококова інфекція. У 80-90-ті роки відбулось деяке зниження питомої ваги стафілококових захворювань і на перший план вийшла грамнегативна мікрофлора (синьогнійна паличка, протей, клебсієла, ентеробактер тощо). Нині питома вага цих збудників складає близько 60% за усіх ВЛІ. Доволі значного поширення набуває поєднання декількох збудників, що підтверджується як вивченням власне ВЛІ, так і носійством мікрофлори медичним персоналом. Зокрема, доведено, що носійство грамнегативних мікроорганізмів у верхніх дихальних шляхах медичного персоналу пологового будинку в середньому складає 40,4% (у пологовому відділенні – 42,3%, у дитячому – 45,5%, післяпологовому – 34,8%, в обсерваційному – 27,3%). При цьому в 71,4% випадків відзначаються асоціації грамнегативної флори із золотистим, а у 28,6% – з епідермальним стафілококом. Структура ВЛІ має досить суттєві особливості, пов’язані як із профілем стаціонару, так і з конкретними санітарно-протиепідемічними умовами перебування у ньому. У минулі роки переважним об’єктом поширення ВЛІ були акушерські та хірургічні стаціонари. Хоча за зрозумілих причин вони продовжують привертати особливу увагу, однак можна з повним правом стверджувати, що в теперішній час ВЛІ більше чи менш маніфестно проявляють себе в стаціонарах будь-якого профілю. В хірургічних та урологічних стаціонарах найбільшу складність виходячи як з лікувальної, так і з профілактичної точки зору являє собою поєднання стафілококової та грамнегативної інфекції. У гінекологічній практиці небезпечною є ще й анаеробна мікрофлора. Останніми роками підвищену зацікавленість викликає проблема профілактики ВЛІ у відділеннях та палатах для хворих з імунодефіцитними станами (гемобластози, інші онкологічні захворювання, променева патологія, СНІД тощо). Продовжують зберігати велике епідемічне значення і бути небезпечними діарейні інфекції (сальмонельози тощо) в пологових будинках та дитячих відділеннях. Загалом перелік збудників ВЛІ є досить поширеним і нараховує декілька десятків представників, До їх числа необхідно віднести аеробні грампозитивні бактерії (золотистий та епідермальний стафілокок, пневмококи, стрептококи та ін.), аеробні грамнегативні бактерії (ешерихії, клебсієла, синьогнійна паличка, протей та ін.), анаеробні дріжджеподібні гриби, віруси тощо. Основними шляхами передачі ВЛІ є природний та артифіціальний або штучний (рис. 1). Природний шлях передачі ВЛІ може бути горизонтальним (фекально-оральний, аерозольний, контактно-побутовий, трансмісивний), вертикальним та таким, що пов’язаний із пологовим процесом. До основних різновидів штучного шляху передачі ВЛІ належать ін’єкції, трансфузійні маніпуляції, асоційовані з операціями, інвазивними лікувальними або діагностичними процедурами, а також інгаляційні шляхи Проте в теперішній час найбільш поширеними шляхами передачі ВЛІ небезпідставно прийнято вважати аерозольний (повітряно-крапельний та повітряно-пиловий), а також дещо меншою мірою контактно-побутовий та фекально-оральний шляхи (табл. 1).
Рис. 1. Шляхи передачі внутрішньолікарняних інфекцій Таблиця 1 Внутрішньолікарняні інфекції, збудники яких передаються за допомогою природного механізму
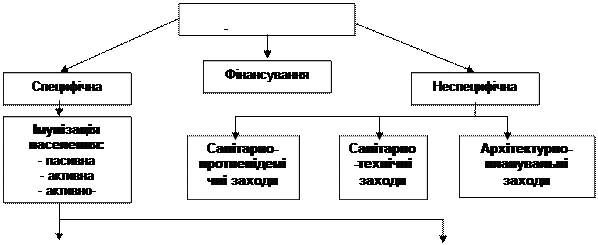
Необхідно відзначити, що повітряно-крапельним шляхом передається більшість відносно малостійких до впливу несприятливих чинників навколишнього середовища збудників, а саме: респіраторні віруси, стрептококи, стафілококи, коринебактерії та ін. Натомість на відміну від повітряно-крапельного повітряно-пиловий шлях характеризується наявністю так званого проміжного стану: мікроорганізм потрапляє на об’єкти навколишнього середовища, а далі, після висихання, з пилом надходить у дихальні шляхи. Такий шлях є найхарактернішим для стійких до висушування мікробіоорганізмів. Наукове обґрунтування ефективної системи профілактики ВЛІ нерозривно пов’язане з розумінням тих причин, що обумовили їх значне поширення. Як такі необхідно відзначити: · значне збільшення серед осіб, які госпіталізуються, хворих на різні хронічні захворювання (онкологічні, серцево-судинні, нефрологічні, хвороби крові, цукровий діабет тощо), хворих з множинними травмами та різними імунодепресивними станами, осіб похилого віку, новонароджених та дітей раннього дитячого віку з вадами розвитку; · ослаблення природного імунітету населення внаслідок несприятливої екологічної ситуації, впливу численних хімічних, фізичних та біологічних чинників, у своїй більшості поєднаних між собою, а також у зв’язку із застосуванням імунодепресантів, цитостатиків, променевої терапії тощо; · урбанізація внутрішньолікарняного середовища, зосередженість великої кількості хворих та персоналу в багатоповерхових будинках, поліпшення контактів між ними, недостатня кількість спеціально обладнаних ізольованих палат для хворих з імунодефіцитними станами; · ускладнення оперативних втручань, збільшення тривалості і травматичності порожнинних та інших операцій, широке використання ендоскопічної апаратури, яка потребує спеціальних методів очищення, дезінфекції та стерилізації; · надмірне, інколи недостатньо обґрунтоване, застосування антибіотиків і, як наслідок, формування внутрішньошпитальних штамів збудників ВЛІ, полірезистентних до застосування антибіотиків, а також порушення природного біоценозу слизових та шкірних покривів. · недостатньо ретельне та недостатньо контрольоване знезараження ін’єкційного та іншого інструментарію; · невиправдане збільшення тривалості перебування хворого у стаціонарі, пов’язане з функціонально-діагностичними та лабораторними дослідженнями; · суттєве погіршання організації гігієнічного та санітарно-протиепідемічного режиму в стаціонарах. Саме тому до основних напрямків профілактики внутрішньолікарняних інфекцій у сучасних умовах слід віднести архітектурно-планувальні заходи, санітарно-протиепідемічний режим та підвищення стійкості організму хворих і медичного персоналу до впливу несприятливих чинників (рис. 2). Отже, ситуація, яка склалася, вимагає розроблення і, головним чином, реального та ефективного запровадження в практику сучасних закладів охорони здоров’я науково обґрунтованого гігієнічного режиму, основною метою якого є: • створення оптимальних умов для перебування хворих та ефективного їх лікування; • профілактика внутрішньолікарняних інфекцій; • створення оптимальних умов праці медичного і допоміжного персоналу шляхом запровадження архітектурно-планувальних заходів, санітарно-протиепідемічного режиму та використання організаційних підходів, спрямованих на організацію лікувально-охоронного режиму, встановлення деонтологічного комфорту та проведення гігієнічного навчання і виховання хворих та медичного персоналу.
Рис. 2. Схема основних заходів профілактики внутрішньолікарняних інфекцій У зв’язку з цим, основними гігієнічно–значущими напрямками щодо запобігання виникненню ВДІ необхідно вважати: 1. Проведення попереджувального санітарного нагляду: · вивчення особливостей земельної ділянки лікувально-профілактичного закладу та особливості ґрунту; · розробка та детальна санітарна експертиза проектів будівництва або реконструкції лікувально-профілактичних закладів; · суворий контроль за будівництвом та прийняттям об’єктів до експлуатації; · проведення попередніх медичних оглядів медичного, допоміжного та технічного персоналу під час оформлення на роботу. 2. Проведення поточного санітарного нагляду: · персональна відповідальність кожного керівника лікувально-профілактичного закладу та структурного підрозділу за організацією профілактики ВЛІ; · ретельний огляд, інструктаж та відповідна санітарна обробка хворих у приймальних відділеннях під час госпіталізації; · організація антимікробного режиму (раціональне застосування антибіотиків, ефективна хіміотерапія тощо); · зміцнення імунітету хворих та медичного персоналу (щеплення, вакцинація, оздоровчі заходи тощо); · покращання умов праці медичного персоналу; · санітарно-освітня робота. Для повсякденної профілактики випадків виникнення ВЛІ запроваджують ряд дезінфекційних заходів. Дезінфекція являє собою комплекс заходів, спрямованих на попередження та знищення заразних збудників. За часом проведення розрізняють поточну та заключну дезінфекцію: Поточна дезінфекція передбачає знезараження виділень хворих, спеціальне прання білизни, миття посуду та прибирання приміщень в ході проведення лікувального процесу. Заключна дезінфекція проводиться після вибуття хворого з лікувально-профілактичного закладу. За технологічними особливостями виділяють фізичну (вогонь, жар, гаряче сухе повітря, гаряча вода, водяний гарячий пар, сонячне світло, ультрафіолетові промені, низька температура, ультразвук, низько – та високочастотний струм) та хімічну (хлор та хлорвмісні (хлорне вапно, хлорамін, сульфохлорантин, дезом, хлордезін, хлорцин, дихлор-1, препарат ДП, хлоргіксидін, ДТСГК) препарати, дезінфектанти, що не містять хлор (ніртан, амфолан, лізол, формалін, формальдегід, препарати водню) дезінфекцію. Критерії бактеріальної чистоти повітря лікувально-профілактичних закладів наведено в таблиці 2. Таблиця 2 Дата добавления: 2015-12-16 | Просмотры: 1441 | Нарушение авторских прав |