|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
В ОРТОПЕДИЧЕСКОЙ СТОМАТОЛОГИИ 5 страницаПри осмотре кожных покровов в области суставов можно отметить наличие припухлости, реже покраснения. В дальнейшем проводят пальпацию суставов, пальпаторное исследование амп- литуды движения суставной головки, пальпацию жевательных, надподъязычных мышц, точек выхода ветвей тройничного нерва из костных каналов, аускультацию и анализ суставного шума, характер движений тканей челюсти. Намечают план обследова- ния больного с применением специальных лабораторных и ин- струментальных методов. Пальпация и аускультация. Пальпацию суставов проводят че- рез кожу, разместив указательные пальцы рук у передней поверх- ности козелка уха (рис. 51, а). Просят больного медленно при- открывать рот и пальпаторно определяют заднюю поверхность суставной головки, внекапсулярную область и заднюю зону суставной щели. Перемещая пальцы кпереди и надавливая на проекцию суставной щели, затем на проекцию суставной голов- ки, определяют болезненные точки. Проводят пальпацию при сомкнутых зубных рядах, в момент открывания рта и при широ- ко открытом рте, так как при легком давлении боли могут воз- никать не только в покое, но и в момент открывания рта. Сопо- ставляя момент возникновения боли и топографию болезненной зоны с топографоанатомическими особенностями взаимоотноше-
Рис. 52. Выслушивание шумов в височно-нижнечелюстном су- ставе.
ний элементов сустава при движении челюсти, можно устано- вить причину болезненности. Аналогично можно определить при- чину возникновения шума, хруста, щелканья в суставе, так как пальпаторно они хорошо воспринимаются. Очень эффективна аускультация с помощью фонендоскопа (рис. 52). Звук трения и крепитации в суставе может быть связан с изменением хрящевых суставных поверхностей, нарушением выделения синовиальной жидкости. Щелчок, хруст в момент от- крывания рта чаще всего обусловлен снижением окклюзионной высоты и дистальным смещением нижней челюсти, а следователь- но, и суставных головок: при открывании рта головка должна преодолеть препятствие в виде заднего полюса диска. Щелчок,
боль в конце открывания и в начале закрывания рта свидетель- ствуют об ослаблении связочного аппарата, гипертонусе наруж- ной крыловидной мышцы, подвывихе. Крепитация, хруст и боль при любых движениях — симптомы дегенеративного изменения в суставном диске. Пальпаторно определяют амплитуду и характер смещения головки. Для этого указательный палец располагают на проекции головки нижней челюсти, а затем вводят мизинец в наружный слуховой проход (рис. 51, б). Пбстепенно перемещая палец кпе- реди без давления, а только касаясь кожного покрова, можно определить путь и направление смещения головки. При пальпа- ции передней стенки слухового прохода можно установить пре- дел смещения суставной головки кзади и книзу (кверху), а так- же определить появление болезненности в заднем полюсе суста- ва, где расположены сосуды и нервы (ушно-височный, барабан- ная струна), суставная капсула. При любой степени выраженности болей, а также при шуме трения, щелканье и хрусте необходимо провести дополнитель- ные исследования (рентгенография, реография, артрография).
Обследование мышц головы и шеи Акт жевания осуществляется в тесной взаимосвязи всех этих мышц, а также в зависимости от состояния зубных рядов, паро- донта, височно-нижнечелюстного сустава, проприорецепторов как самих мышц, так и пародонта, сустава, слизистой оболочки рта и зрительного анализатора. Эта взаимосвязь регулируется систе- мой тройничного нерва с чувствительными и двигательными ядра- ми, тесно связанными с корковым и подкорковыми центрами головного мозга. Корреляция деятельности мышц, имеющих разнообразные функции, обеспечение синхронности движений челюсти, языка и сократительной деятельности мимической мус- кулатуры возможны благодаря сложным рефлекторным связям. Любое нарушение в этом регуляторном механизме ведет к изме- нениям функции мышц и дискорреляции сократительной дея- тельности. Помимо поднимателей, выдвигателей и опускателей, в движении нижней челюсти принимают участие мышцы шеи (грудино-ключично-сосцевидные, трапециевидная, затылочная) и глоточные мышцы. Эти мышцы изменяют форму и положение языка, глотки, смещают нижнюю челюсть кзади и напрягаются при движении нижней челюсти вперед. Поверхностно расположенные мышцы осматривают в процес- се беседы с больным, оценивая движения нижней челюсти, мимические движения. Важное значение в ортопедической сто- матологии имеют визуальная оценка состояния мышц в покое, умение снять напряжение со всех групп мышц. В первую очередь это важно при установлении нижней челюсти в состоянии фи-
зиологического покоя. При осмотре можно установить асиммет- рию в массе жевательных мышц, что свидетельствует об одно- стороннем жевании (причину одностороннего жевания следует выяснить при опросе больного и обследовании полости рта). Морфологические отклонения в зубных рядах (аномалии раз- вития, отсутствие зубов, дефекты твердых тканей зуба, воспали- тельные процессы и т. д.) изменяют характер сократительной деятельности мышц (снижение амплитуды движения, иной харак- тер смещения нижней челюсти).
Рис. 53. Пальпаторное исследование медиальной крыловидной (а) и же- вательной (б) мышц. Схема пальпаторного исследования жевательной и латеральной крыловидной мышц по Швартцу и Хайесу (в). Пальпация мышц позволяет определить их тонус, установить болезненные точки (зоны). Пальпируя жевательные мышцы, можно обнаружить болезнен- ность и уплотнение мышц, зоны отраженных болей (челюсти, уха, глаза и пр.)- При пальпации медиальной крыловидной мышцы указательный палец направляют по слизистой оболочке вестибу- лярной поверхности альвеолярного отростка верхней челюсти дистально и вверх за верхнечелюстной бугорок. Здесь прикреп- ляется верхняя часть мышцы, имеется тонкий слой жировой клет- чатки, поэтому мышца хорошо пальпируется (рис. 53). Для срав- нения производят пальпацию мышцы с другой стороны. Во время пальпации собственно жевательной мышцы боль- ного просят сжать зубы и определяют передний край мышцы. Большой палец ставят на этот край, а четыре остальных паль- ца — на задний край мышцы. Таким образом определяют шири- ну мышцы. Указательным пальцем другой руки пальпируют мыш- цу со стороны кожи или со стороны полости рта. Находят болез- ненные участки, сравнивают их с чувствительностью противо- положной стороны. При пальпации другим способом указательный палец вводят в рот, продвигают до уровня мышцы, а большой палец распола- гают на коже лица. Сближая пальцы, определяют тонус и болез- ненные точки. Височную мышцу пальпируют экстраорально (рис. 54) и ин- траорально (в месте прикрепления к венечному отростку). Для этого помещают указательный палец в ретромолярную ямку и продвигают его вверх и мезиально. При наличии изменений в зубочелюстной системе, ведущих к дистальному смещению нижней челюсти и дисфункции суета-
ва, может быть обнаружена болезненность при пальпации заты- лочных и шейных мышц, а также мышц дна рта (рис. 55). Груди- ноключично-сосцевидную мышцу (передняя головка) пальпиру- ют на всем протяжении от сосцевидного отростка до внутрен- него края ключицы при повороте головы в сторону, противопо- ложную той мышце, которую исследуют. При подозрении на шей- ный остеохондроз пальпируют шейный отдел позвоночника: правую руку кладут на теменную область и наклоняют голову больного вперед большим и указательным пальцами, а левой рукой скользящими движениями пальпируют позвоночник.
ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ Применяемые для ортопедических целей лабораторно-инст- рументальные методы, которые иногда обозначались как дополни- тельные, поскольку используются не всегда, достаточно разнооб- разны. При проведении основных методов исследования надо наметить и мысленно обосновать необходимость данных лабора- торных исследований. Рентгенологические и другие исследования проводят с целью уточнения субъективных и объективных симп- томов. В ряде случаев они способствуют пониманию морфо- логических и функциональных изменений в органе или системе, развившихся в результате болезни. Цель этих исследований — установление и подтверждение точного диагноза. В данном разделе изложены общие принципы лабораторно- инструментальных исследований, детально они освещаются при рассмотрении нозологических форм. Если врач не может провести необходимых с его точки зре- ния исследований, он обязан направить больного в другое ле- чебное учреждение. В случае если невозможно по полученным данным уточнить диагноз, необходимо организовать консилиум или направить больного в лечебное учреждение, где имеются специалисты по предполагаемому заболеванию. В подобных слу- чаях врач обязан высказать и зафиксировать свой предположи- тельный диагноз.
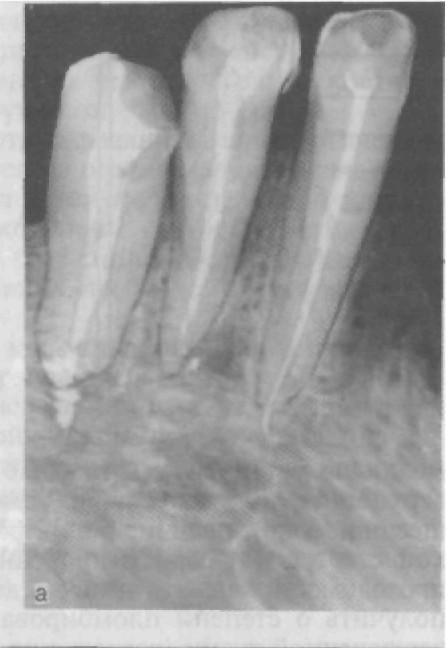
Рентгенологические исследования Исследование морфологических и отчасти функциональных особенностей органов человека с целью диагностики основано на получении и прочтении рентгеновских снимков. В ортопедиче- ской стоматологии применяется несколько рентгенологических методик: внутри- и внеротовая рентгенография, томография, па- норамная рентгенография и ее вариант — ортопантомография. Рентгенограмма — изображение на специальной пленке, засвечен- ной рентгеновскими лучами после прохождения их через иссле- дуемый орган. Следует помнить, что на рентгеновской пленке изображение получается негативным: костная ткань имеет светлые оттенки, костномозговые пространства, мягкие ткани, воздушные пространства — темные. В тканях зуба различно содержание со- лей, а следовательно, через них по-разному проходят рентгено- вские лучи. Поэтому на рентгенограмме эмаль имеет более свет- лый тон, чем дентин и цемент. Обычно на рентгенограмме четко видна граница между эмалью и дентином. Кариозные полости, если они не запломбированы, имеют темный оттенок. В зависи- мости от материала пломбы запломбированный участок имеет
донтальную щель замыкающая пластинка стенки альвеол пред- ставляет собой компактную кость и поэтому имеет более интенсивный белый оттенок по сравнению с губчатым веще- ством и тянется в норме непре- рывной линией по всему пери- метру зубной альвеолы. Плотность твердых тканей зуба значительно выше плотно- сти костной ткани, что и обус- ловливает отсутствие на рент- генограмме костной структуры по всей длине корня. Внутриротовая рентгено- грамма (рис. 56, а) дает воз- Рис. 56. Внутриротовая (а) и па- норамная (б) рентгенограммы.
а — уровень резорбции костной тка- ни стенок альвеол; б — рентгеновская пленка; в — уровень костной ткани на пленке. Стрелками указано направ- ление рентгеновских лучей.
можность установить кариозные полости на проксимальных по- верхностях, под искусственными коронками (но только в при- шеечной зоне), наличие ретенированных зубов; при патологичес- кой стертости — ориентировочно топографию пульпы, степень проходимости каналов, наличие дентиклей. Важные данные можно получить о степени пломбирования каналов, состояния около- верхушечной ткани (разрежение костной ткани, гиперцементоз). Состояние периодонтальной щели, костной ткани альвеолярных отростков — стенок альвеол, включая замыкающую пластинку, рентгенографически можно определить только с боковых поверх- ностей корня зуба. Ни с вестибулярной, ни с язычной (небной) поверхности состояние околоверхушечных тканей, периодонталь- ной щели и стенок зубных альвеол выявить по рентгенограммам нельзя (рис. 57) (редкое исключение составляют случаи остео- склероза этих участков). Оценка рентгенограмм различных отделов зубочелюстной системы включает определение правильности проекций и усло- вий съемки, сопоставление теневого изображения данной обла- сти с нормальным, отграничение возрастных и функциональных вариантов строения костной ткани от участков патологически измененной кости. При этом следует учитывать, что на рентгенограммах, сделанных излишне жесткими лучами или «передержанных» при проявлении, тонкие участки кости могут быть не видны (об этих недостатках получения снимка судят по очень темному черному цвету пленки вне объекта исследования). При чтении рентгенограмм следует учитывать, что плотность костной ткани, особенно нижней челюсти, неодинакова в различ- ных участках, поэтому некоторые участки челюсти кажутся бо-
лее прозрачными, чем соседние. Это особенно заметно на увели- ченных панорамных рентгенограммах и ортопантомограммах. Следовательно, для правильной интерпретации теневого изобра- жения необходимо знание анатомии данной области. Если обнаружен патологический очаг, его следует оценивать по следующим параметрам: количество очагов патологически из- мененной костной ткани, локализация очага в кости, его фор- ма, размеры, контуры, интенсивность тени, состояние костного рисунка на уровне очага и вокруг него. Богатая и разнообразная картина различных патологических изменений челюстей складывается из ограниченного числа тене- вых проявлений: остеопороз, остеосклероз, деструкция, или ос- теолиз, остеонекроз, атрофия костной ткани. Сочетание всех указанных симптомов создает в большинстве случаев характер- ные рентгенологические проявления поражений зубочелюстной системы (рис. 58). Остеопороз — дистрофия костной ткани. Характеризуется уменьшением числа костных перекладин в единице объема кос- ти, истончением и полным рассасыванием части этих элементов. Остеосклероз — перестройка костной структуры. Для нее характерны увеличение числа костных перекладин в единице объе- ма кости, их утолщение, уменьшение костномозговых полостей вплоть до полного их исчезновения. Остеолиз — рассасывание ограниченного участка кости без последующего замещения другой тканью.
Рис. 58. Скомпонованная из серии внутриротовых снимков рентгено- грамма зубов верхней и нижней челюстей.
Остеонекроз — некроз участка кости, характеризующий- ся лизисом (распад, растворение) остеоцитов и инкапсулирова- нием этих участков с образованием секвестров. Атрофия костной ткани — уменьшение массы и объема органа, ткани. Развивается вследствие нарушения физиологичес- ких соотношений между процессами рассасывания и ново- образования костной ткани, характеризуется исчезновением кост- ных структур. Рентгенологически остеопороз проявляется повышенной проз- рачностью некоторых участков костной ткани. Остеопороз может быть диффузным, равномерным. В этих случаях кость становится равномерно более проницаема для рентгеновских лучей или тра- бекулярный ее рисунок исчезает. Кортикальные пластинки истончены. Другая форма — пятнистый остеопороз. Для него ха- рактерно наличие очагов снижения плотности костной структу- ры, имеющих различные форму, величину и нечеткие, как бы смазанные, контуры. Компактный слой в этих случаях либо не изменен, либо несколько разрыхлен, а рисунок костномозговых пространств более широкопетлист, чем в норме. Обе формы ос- теопороза представляют собой один и тот же процесс, но раз- ные его фазы (Н. А. Рабухина). При остеопорозе не происходит уменьшения размеров кос- ти, что отличает этот процесс от атрофии. Последняя характери- зуется эксцентрическим или концентрическим уменьшением поперечника кости. Процессы деструкции костной ткани вызываются различны- ми патологическими процессами в кости, связанными с разру- шением костной ткани и заменой ее различным патологичес- ким субстратом — грануляциями, гноем, опухолевыми массами и т.д. Остеосклероз выражается как в утолщении отдельных кост- ных балок, так и в увеличении их количества и, следовательно, объема кости. На рентгеновском снимке это проявляется появ- лением светлых участков разной площади. Нередки случаи, когда все клинические симптомы заболева- ния свидетельствуют о наличии патологического процесса в ко- стной ткани челюстей, а рентгенологические данные этого не подтверждают. Такое несовпадение клинических и рентгенологи- ческих проявлений чаще всего встречается при воспалительных поражениях, особенно острых. Наблюдаются случаи несовпаде- ния формы и размеров очагов поражения на рентгенограммах с теми, которые обнаруживают при удалении зуба, резекции вер- хушки корня. Прерывистая линия замыкающей периодонтальной пластин- ки, появление в губчатом веществе участков темных тонов (исчезновение костного рисунка), зональное или участками рас- ширение (более 0,2 мм) периодонтальной щели свидетельству- ют о наличии патологических процессов в тканях пародонта.
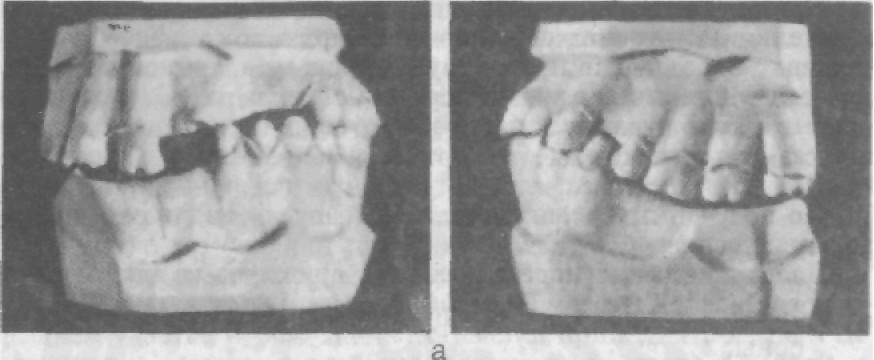
Диагностические модели Дополнительная оценка состояния зубных рядов и их соот- ношений, уточнение наступающих в них изменений, изучение окклюзионных контактов в аппаратах, воспроизводящих движе- ние нижней челюсти, и проведение ряда антропометрических измерений проводятся на диагностических моделях челюстей. Модель — позитивное изображение рельефа зубного ряда и челюсти, тканей протезного ложа, слизистой оболочки, по- крывающей костный остов челюстей, и прилегающих участков мягких тканей рта, воспроизведенных в гипсе, пластмассе по слепку. Слепок — негативное изображение рельефа тканей протезного ложа и прилегающих участков. Слепок (оттиск) получают с помощью специальных слепоч- ных материалов: медицинского гипса и различных пластических масс, которые способны приобретать заданную форму и точно сохранять ее. Для введения слепочных масс в полость рта и получения формы используют слепочные ложки из пластмассы или метал- ла. Жесткость ложек позволяет сохранять полученную форму слеп- ка после выведения его из полости рта. Получение слепка состоит из следующих последовательных этапов: 1) подбор стандартной ложки и ее индивидуализация; 2) приготовление слепочного материала; 3) распределение мате- риала на ложке; 4) введение ложки с материалом в рот; 5) об- работка краев слепка; 6) выведение слепка изо рта; 7) оценка слепка (при снятии слепка гипсом этому предшествует складыва- ние его частей). Если слепок предполагают получить с помощью эластичного материала, то берут перфорированную, со множеством отверстий ложку. При отсутствии таковой борта обычной ложки обклеива- ют по всей протяженности липким пластырем, создав этим ре- тенционные участки для укрепления эластичной массы. При правильно выбранном размере ложки между ее бортами и зубным рядом или альвеолярным отростком расстояние 3-4 мм и весь зубной ряд, включая бугор верхней челюсти или бугорок нижней челюсти, прикрыт ложкой. Если эти образования не покрыты ложкой или ложка, точно соответствуя поперечному размеру, коротка по длине — не прикрывает последний второй или третий моляр, то ее следует удлинить (допускается удлине- ние ложки до 1,5 см). Для этого из разогретой пластинки воска вырезают полоску такой же ширины, но в 3 раза превышающую необходимую длину. Из нее сворачивают дупликатуру, наклады- вают на задний край ложки и плотно прижимают к металлу. Воском следует обхватить край ложки не менее чем на 1 см. За- тем восковую полоску приклеивают к металлу расплавленным воском. Для получения более точного отображения переходной склад- ки можно индивидуализировать и края бортов. После того как воск приклеют к бортам, его размягчают над пламенем горелки, вво- дят ложку в рот и, прижав по всей протяженности воск к альвеолярному отростку, просят больного широко открыть рот, сделать различные мимические движения. При индивидуализации краев ложки для нижней челюсти дополнительно просят выдви- нуть язык вперед, сместить его вправо и влево. Излишки воска, а о них судят по отогнутым участкам, срезают. Слепочные массы готовят в строгом соответствии с инструк- цией. Накладывают ее в ложку несколько выше бортов, при этом на ложке для верхней челюсти объем массы уменьшается к зад- нему краю, а на ложке нижней челюсти, наоборот, увеличива- ется к внутреннему (язычному) краю. В участках, где отсутству- ют зубы, массы также должно быть больше. Если с верхней челюсти снимают гипсовый слепок, то перед введением ложки в рот наносят небольшую порцию гипса в об- ласть свода неба и в области бугров верхней челюсти. При сня- тии слепка эластичными массами этого не требуется. Ложку с массой при снятии слепка с верхней челюсти вво- дят в такой последовательности: врач становится впереди и справа от больного, просит его полуоткрыть рот, указательным пальцем левой руки отводит вправо правый угол рта, а бортом ложки — левый угол рта влево. В образовавшуюся щель вводит всю ложку с массой. Ложку размещают по отношению к зубному ряду (не следует касаться зубов массой, чтобы не потерять контуры зу- бов) таким образом, чтобы ручка ложки находилась по центру лица, а борт ложки — впереди на расстоянии 5—8 мм от режу- щего края передних зубов (или альвеолярного отростка). Затем ложку прижимают к тканям протезного ложа в области дисталь- ных зубов и по границе мягкого и твердого неба и только потом в переднем отделе. В процессе прижатия ложки к зубному ряду врач указательный палец левой руки перемещает от угла рта к центру верхней губы, отводя ее кпереди и несколько вверх, что- бы потом равномерно распределить по вестибулярной поверхно- сти альвеолярного отростка излишки массы. Для этого губу опус- кают книзу, накладывают на слепочную массу и губой же под- талкивают массу к переходной складке. Перемещая указательный и большой пальцы левой руки к углам рта, а затем по поверхно- сти щек, перемещают слепочную массу от краев ложки к пере- ходной складке. После этого просят пациента провести самосто- ятельно движения губой вниз, вверх, поднять углы рта и затем несколько втянуть щеки и открыть рот. При открытом рте обязательно определяют, не попали ли излишки массы на мягкое небо. Если это произошло, то их уда- ляют с помощью стоматологического зеркала, перемещая его от края массы кпереди. Иногда в момент введения ложки или обра- ботки краев слепка у пациента возникают рвотные движения.
В таких случаях необходимо подать ему команду широко открыть рот и задержать дыхание (задержка дыхания тормозит рвотный рефлекс), а затем руководить его дыханием, «вдох — выдох», советуя вдох делать медленно после длительного периода задер- жки дыхания, соизмеряя его с собственными дыхательными дви- жениями. Если это не помогает, то следует дополнительно зафик- сировать язык, прижав его указательным пальцем левой руки к дну рта, голову пациента наклоняют. Введение ложки в рот при снятии слепка с нижпей челюсти проводится в той же последовательности, а погружают ее внача- ле в переднем, а затем в заднем участке. В момент прижатия ложки в заднем участке просят пациента слегка приподнять язык, а по завершении погружения переместить язык до упора с правой, а потом с левой щекой и кпереди. В этот момент врач указатель- ным пальцем левой руки прижимает спинку языка к дну рта, распределяя слепочную массу по переходной складке. При движениях языка важно надежно фиксировать ложку. Для этого указательный и средний пальцы располагают на ложке, а большой палец укрепляют под подбородком. Обработка вестибулярного края проводится аналогично оформлению края при получении слепка с верхней челюсти, но губу при этом оттягивают вперед, вверх, а затем опускают ее и перераспределяют слепочную массу. Таким образом, обработка краев слепка проводится активным действием рук врача в сочетании с последовательными сокраще- ниями мышц, осуществляемыми самим пациентом. С помощью такой методики достигается точное определение границ переход- ной складки. Этап выведения слепка, полученного с помощью эластичных масс, простой. Слепок стягивают с зубного ряда большим паль- цем правой руки при одновременном упоре на ложку указатель- ного и среднего пальцев. Однако при этом может произойти от- слойка массы от ложки, что вызывает необходимость повторно- го получения слепка. Чтобы избежать этого, рекомендуется вы- водить слепок следующим образом: указательный палец вводят в преддверие рта в области жевательных зубов, упираются ими в край слепка и легкими толчкообразными движениями с одно- временным поворотом пальца отсоединяют массу от зубного ряда. Выведение слепка из гипса начинают с отсоединения ложки. Для этого большой палец помещают на ручку ложки, а указатель- ный и средний — на ложку в области моляров и рычагообраз- ными движениями отрывают ложку. Так как на зубах и на протя- жении альвеолярного отростка имеется экватор, который обра- зует зоны поднутрения (захвата), то гипсовый слепок можно вывести изо рта, разделив его на части. Для этого на разных уча- стках слепка делают надрезы, а потом раскалывают и ломают его на отдельные части. Зоны нанесения разрезов зависят от топо- графии дефектов.
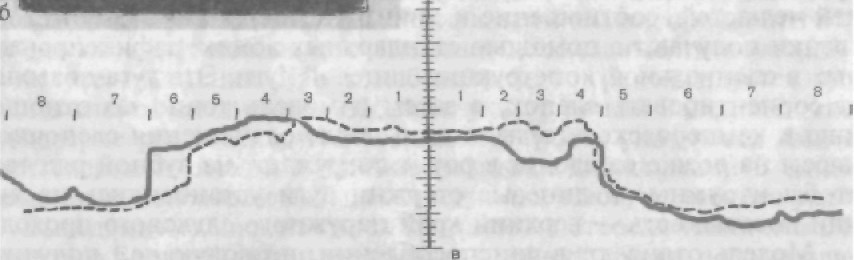
При оценке слепков необходимо убедиться в точности воспро- изведения на них всех участков протезного ложа: рельефа зубо- десневой бороздки по периметру каждого зуба, точность отобра- жения положения тканей по переходной складке. Слепок приз- нают годным к дальнейшей работе, если на его поверхности нет размытых, нечетких отпечатков зубов и воздушных раковин (пор). По полученным слепкам отливают модели из гипса и прово- дят их изучение. Диагностические модели (рис. 59, а) получают для: • уточнения характера смыкания зубных рядов с оральной сто- роны; • антропометрических измерений (величина зубов, протяжен- ность зубных рядов, форма зубных дуг, ширина зубных ря- дов на разных участках и т.д.), выявления симметрии или асимметрии положения зубов; • определения осей наклона коронок зубов, клинического эк- ватора зуба и общей экваторной линии зубного ряда (см. гла- ву 3); • уточнения конструктивных особенностей зубных протезов и лечебных аппаратов; • контроля эффективности лечения (контрольные модели). По диагностическим моделям можно получить профилограм- мы зубных рядов и изучить соотношения каждого зуба и кампе- ровской горизонтали (линия, соединяющая носовую ость с вер- хним краем наружного слухового прохода). Эта линия является топографоанатомическим ориентиром. Метод построения профилограмм [Миликевич В. Ю., 1984] позволяет получить графическое изображение контуров режущих краев передних зубов, бугорков жевательных зубов верхней и ниж- ней челюстей, соотношение к линии Кампера. По этому методу слепки получают с помощью стандартных ложек, зафиксирован- ных в специальной конструкции лицевой дуги. Эта дуга позволя- ет сориентировать слепок, а затем и модель точно по отноше- нию к камперовской горизонтали: после размещения слепочной массы на ложке ее вводят в рот и погружают на зубной ряд так, чтобы наружные и лицевые стержни дуги установились на ли- нии носовая ость — верхний край наружного слухового прохода. Модель отливают в приспособлении, позволяющем получить основание ее, соответствующее плоскости камперовской горизон- тали. Для получения профилограмм зубных рядов на вертикальном плато аппарата Коркхауза фиксируют миллиметровую бумагу, на которой очерчивают верхнюю границу опущенных до основания аппарата стержней. Полученная горизонтальная линия соответст- вует камперовской горизонтали. Модель верхней челюсти устанав- ливают и закрепляют на основании аппарата, подняв вертикаль-
ные стержни. Затем стержни устанавливают на оральных или щечных бугорках и режущих краях передних зубов. Запись контура жевательных зубов осуществляется последова- тельно (рис. 59, б), вначале с одной стороны, затем, вращая сто- лик основания, вычерчивают по контуру спиц края резцов и по- верхность жевательных зубов с другой стороны. В итоге получа- ется фафическое изображение всего зубного ряда верхней челюсти (профило грамма). Дата добавления: 2015-12-16 | Просмотры: 1131 | Нарушение авторских прав |
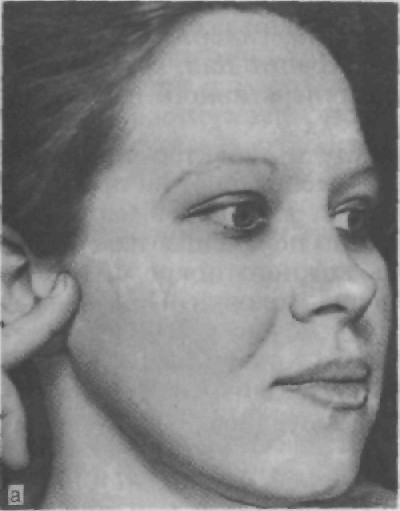
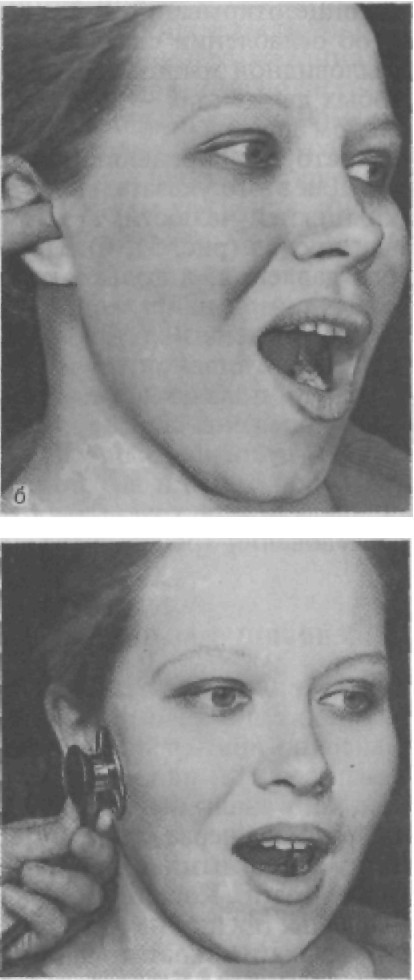 Рис. 51. Пальпация височно- нижнечелюстного сустава (а) и передней стенки слухового про- хода (б).
Рис. 51. Пальпация височно- нижнечелюстного сустава (а) и передней стенки слухового про- хода (б).
 Рис. 54. Пальпация височной мыш- цы.
Рис. 54. Пальпация височной мыш- цы.

 светлый оттенок (пластмасса хорошо пропускает лучи, и поэто- му полость на рентгенограмме может показаться незапломбиро - ванной). Полость зуба, периодонтальная щель выглядят как рав- номерные темные линии различной конфигурации по протяже- нию. Ограничивающая перио-
светлый оттенок (пластмасса хорошо пропускает лучи, и поэто- му полость на рентгенограмме может показаться незапломбиро - ванной). Полость зуба, периодонтальная щель выглядят как рав- номерные темные линии различной конфигурации по протяже- нию. Ограничивающая перио-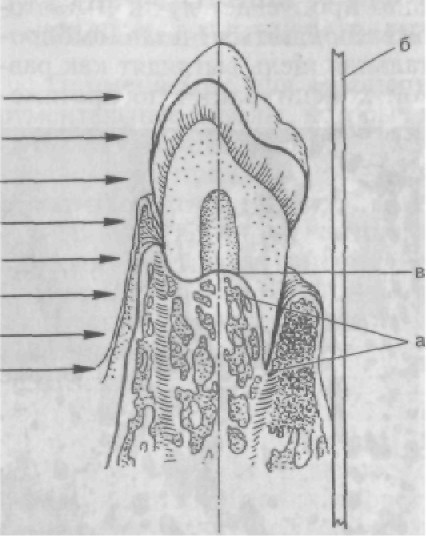 Рис. 57. Схема, иллюстрирующая ограниченную информативность рентгенограммы о состоянии кост- ной ткани стенок альвеол.
Рис. 57. Схема, иллюстрирующая ограниченную информативность рентгенограммы о состоянии кост- ной ткани стенок альвеол.