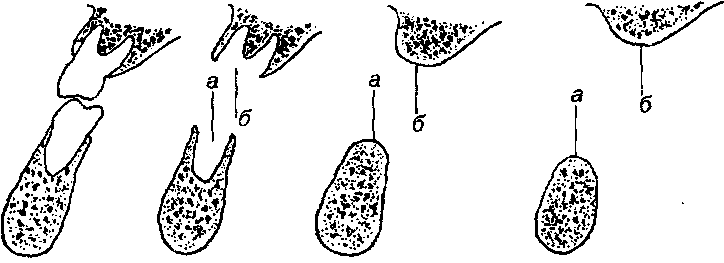|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
С ДЕФЕКТАМИ ЗУБНОГО РЯДА ПРИ ПАРОДОНТОЗЕ И ПАРОДОНТИТАХРезорбция альвеолярной части при пародонтозе и пародонтитах прогрессирует, и рано или поздно возникает необходимость в удалении зубов, потерявших функциональную ценность. Появление дефектов зуб- ной дуги коренным образом изменяет клиническую картину и течение бо- лезни, так как на симптомы заболеваний пародонта наслаиваются приз- наки, характеризующие частичную потерю зубов.
К особенностям клинической картины пародонтита, осложненной по- ерей зубов следует отнести появление дополнительной функциональной ' грузки, обусловленной уменьшением числа зубов. Большое значение для развития болезни в этих условиях имеет количество утраченных зубов, рас- положение дефекта, вид прикуса, степень атрофии альвеолярной части. Наиболее тяжелая клиническая картина отмечается при утрате боковых зубов. Передние зубы в этом случае получают дополнительную нагрузку. Сочетание двух видов функциональной перегрузки, вызванной дистрофией пародонта и утратой зубов, заметно отражается на ослабленном пародонте, и последний оказывается в особо тяжелых условиях. В связи с этим увеличивается подвижность передних зубов, верхние резцы и клыки веерообразно расходятся, выдвигаясь вперед, промежутки между ними увеличиваются, уменьшается межальвеолярная высота и, как следствие этого, уменьшается нижняя треть лица. Одновременно изменя- ется положение головки нижней челюсти в суставной ямке и возникает опасность функциональной перегрузки сустава. Несколько иные условия складываются при глубоком прикусе. Если удалены моляры, то оставшие- ся премоляры перегружаются, становятся подвижными и внедряются, а глубокий прикус становится травмирующим. Возникает опасность дис- тального смещения нижней челюсти. Признаки заболеваний пародонта при дефектах зубных рядов всегда более выражены, чем при интактной зубной дуге. Болезнь быстро прогрес- сирует, и очень скоро зубные ряды разрушаются, если не проводится соответствующая терапия. Все указанные особенности течения пародонтоза или пародонтита при частичной потере зубов определяют и характер ортопедической терапии. Она состоит из шинирования сохранившихся зубов и протезирования дефекта. Шинирование и протезирование осуществляется комплексно, взаимно дополняя друг друга в решении поставленных задач. Кроме комп- лексности, имеется еще одна особенность протезирования при пародонто- патиях, заключающаяся в том, что показания к включению в протез шини- Рующих элементов (непрерывный кламмер, окклюзионные накладки) при этом расширяются. Так, например, при лечении больного с пародонтозом и концевыми дефектами зубных рядов, но без патологической подвижности, в конструкцию дугового протеза следует ввести шинирующие элементы и в первую очередь непрерывный кламмер. Этим предупреждают развитие травматической окклюзии, а протезирование носит профилактический Характер. Итак, ортопедическое лечение системых пародонтопатий несет в себе три начала: протезирование, шинирование подвижных зубов и шини- Рование сохранившихся устойчивых зубов с профилактической целью. Пациентов с заболеваниями пародонта и нарушением непрерывности 3Убных рядов можно разделить на три группы. К первой группе следует
отнести больных с включенными, а ко второй - с концевыми (одц0„ сторонними и двусторонними) дефектами зубной дуги; третью группу со. ставляют больные с множественными дефектами и небольшими (по 2 - 3) группами зубов. У больных первой группы дефекты могут локализоваться в переднем или боковом отделе зубной дуги. Они могут быть небольшими, не выхо- дящими за пределы одной группы зубов (например, потеря 1 - 2 резцов), или большими вследствие потери почти всей функционально ориентиро- ванной группы зубов (например, премоляров и частично моляров). При расположении дефекта в переднем отделе зубного ряда проте- зирование осуществляется при помощи различных видов мостовидных протезов. Опорами являются оставшиеся зубы, включая клыки, которые всегда более устойчивы, чем другие зубы этой группы. Мостовидный про- тез в данном случае является и шиной. При слабости клыков шинирующий аппарат следует удлинять путем подключения его к звеньям, шинирую- щим боковые зубы. Если дефект большой, возникший от потери клыков, первых и вторых премоляров, оставшиеся коренные зубы шинируют не- съемными шинами, а дефект замещают съемным протезом. При односторонних и двусторонних включенных дефектах, образо- вавшихся при удалении 1 - 2 моляров или премоляров, шинирование осу- ществляется мостовидными протезами, опорными элементами которых являются экваторные или полные коронки. В последнем случае края коро- нок не должны заходить под десну, оставляя открытыми десневой карман для медикаментозной и хирургической терапии. При низких клинических коронках боковых зубов возникают трудно- сти с устройством промывного пространства. Понижение высоты тела мо- стовидного протеза ведет к уменьшению площади спайки его с коронкой, что в свою очередь вызывает поломку протезов. В этих случаях можно применить литые конструкции или малые седловидные протезы с клам- мерами на зубы, блокированные несъемными шинами. Мостовидные про- тезы противопоказаны, если дистально расположенный зуб подвижен. В этом случае необходимо воспользоваться для шинирования дуговым про- тезом с непрерывным кламмером и когтевидными отростками при под- вижности передних зубов. Съемные шинирующие протезы показаны при больших включенных дефектах, значительном поражении пародонта или отсутствии достаточно прочной дистальной опоры. Применяют дуговой протез, который позво- ляет осуществить, кроме того, и поперечную стабилизацию. Опорные зу- бы, как правило, должны быть блокированы с рядом стоящими. Исполь- зование одиночных зубов для фиксации кламмеров дуговых протезов, недопустимо, так как при одностороннем, так и при двусторонних вклю- ченных дефектах. В последнем случае с его помощью осуществить попе- речную стабилизацию.
Передняя группа зубов шинируется по ранее описанным правилам еСЪемными шинами. При большой подвижности зубов шинирование мо- ^ет быть усилено путем включения в нижний дуговой протез многозвень- евого кламмера (рис.143), благодаря чему передние зубы получают до- полнительную поддержку с язычной стороны. Пользуясь этой конструк- цией, можно создать и круговую фиксацию. Для этого следует многозвень- еВой кламмер снабдить когтевидными отростками. Такая конструкция шинирующего дугового протеза в сочетании с несъемными шинами обеспе- чивает круговую фиксацию, смягчая функциональную перегрузку, разви- вающуюся под углом к длинной оси зуба. Непрерывный кламмер дугового протеза, замещающего включенные дефекты, может быть использован для шинирования передних зубов без наложения на них несъемной шины. Лучшая круговая фиксация достигается при взаимном сочетании несъем- ных шин и шинирующего съемного протеза.
Рис. 143. Дуговой протез: а - с круговым кламмером для шинирования верхних передних зубов; б - с непрерывным кламмером.
Ортопедическая терапия при пародонтопатиях, осложненных конце- выми дефектами, состоит из шинирования сохранившихся зубов и заме- щения дефекта. Шинирование остаточного зубного ряда необходимо не только для уменьшения функциональной перегрузки, вызванной пораже- нием пародонта, но и для предупреждения дополнительной перегрузки, возникающей вследствие использования зубов как опоры для кламмеров. Шинирование остаточного зубного ряда возможно тремя способами: Несъемными шинами, шинирующими приспособлениями, включенными 6 конструкцию съемного протеза и путем комбинации этих способов. Кон- струкция несъемной шины зависит от положения этих зубов (передние или боковые), которые подлежат шинированию. Предпочтение, особенно при Минировании боковых зубов, всегда следует отдавать шинам, покрываю- щим окклюзионную поверхность. Схемные шинирующие аппараты, как правило, являются частью пр0. теза. Это непрерывные кламмеры, когтевидные отростки, окклюзионные накладки и др. (рис.144).
Рис. 144. Дуговые протезы (а,б) с когтевидными накладками и шинирующей полоской (в) для шинирования передних зубов нижней челюсти.
При пародонтопатиях, осложненных концевыми (односторонними или двусторонними) дефектами, протезирование производится съемными протезами. Показания к применению того или иного вида протеза опре- деляются величиной дефекта, состоянием пародонта сохранившихся зубов, выраженностью альвеолярных отростков и твердого неба. При значитель- ной устойчивости блока оставшихся зубов и возможности создать устой- чивую систему опирающихся кламмеров следует предпочесть дуговые протезы. При малом числе зубов протезирование производится пластиноч- ными протезами, но с использованием опирающихся кламмеров. Некоторые авторы (В.И.Кулаженко) высказывались за шарнирное соединение клам- мера с концевым седлом при протезировании больных с пародонтопа- тиями. При комбинированных дефектах, когда зубной ряд распадается на несколько групп зубов, протезированию предшествует шинирование каж-
дой группы несъемными протезами. Дистально расположенные зубы бло- кируют экваторными, а зубы, видимые при улыбке - комбинированными коронками. В отдельных случаях при необходимости перенести кламмер- ц\ю фиксацию на передние зубы эстетикой следует пожертвовать, шини- ровав передние зубы несъемным протезом. Границы протезов у таких боль- ных должны быть максимально полными, чтобы с одной стороны, сделать протез устойчивым, а с другой - разгрузить оставшиеся зубы путем передачи части давления на небе и беззубые альвеолярные части.
КЛИНИЧЕСКАЯ КАРТИНА И ПРОТЕЗИРОВАНИЕ ПРИ ПОЛНОЙ ПОТЕРЕ ЗУБОВ Причины, вызывающие полную утрату зубов, различны. Чаще всего по кариес, заболевания пародонта, функциональная перегрузка зубов и другие заболевания организма. Полное отсутствие зубов может иметь место и при пороках развития зубочелюстной системы (полная адентия). По данным Г. В. Базияна, число лиц, полностью утративших зубы, на 1000 населения составляет в возрасте 40 - 49 лет - 10,2; 50 - 59 лет - 54,7; 60 лет и старше-248.1.
СИМПТОМАТИКА ПОЛНОЙ ПОТЕРИ ЗУБОВ После потери зубов и развивающихся по этой причине атрофических фоцессов в челюстях и мягких тканях, покрывающих их, наблюдается иная топография элементов зубочелюстной системы. Это делает беззубый ют в качественном отношении совершенно отличным от полости рта, гохранившей зубы. В связи с этим изменяются характер специальной подготовки полости рта к протезированию, проведение протезирования и эффективность его. Изучение особенностей клинической анатомии без- зубого рта является одним из важных условий, обеспечивающих успех протезирования. Клиническая картина беззубого рта зависит от причины, вызвавшей потерю зубов, времени, которое прошло с момента удаления их, возраста пациента и ряда других индивидуальных особенностей организма (пере- несенные заболевания, операции на челюстях и т.д.). При изучении клинической картины беззубого рта следует обратить внимание на старческую прогению, атрофию альвеолярных частей, состо- яния слизистой оболочки, покрывающей альвеолярные гребни и твердое небо, потерю фиксированной межальвеолярной высоты, изменение внеш- него вида больного, нарушение функции жевания и речи.
Старческая прогения
Рис. 145. Механизм образования старческой прогении. Положение альвеолярных частей при наличии зубов. После удаления зубов и атрофии альвеолярных частей (заштриховано) возникает прогеническое соотношение челюстей.
Несколько иные взаимоотношения складываются между зубной и альвеолярной дугами на нижней челюсти. При ортогнатическом прикусе резцы стоят на альвеолярной части отвесно. Боковые зубы своими ко- ронками наклонены в язычную сторону, а корнями - кнаружи. По этой причине нижняя зубная дуга уже альвеолярной. Таким образом, при ортогнатическом прикусе с наличием всех зубов верхняя челюсть сужива- ется кверху, нижняя, наоборот, становится шире книзу. После полной потери зубов эта разница сразу же начинает сказываться, создавая прогеническое соотношение беззубых челюстей. Атрофия альвеолярной части имеет свои закономерности. Так, на вер- хней челюсти атрофии больше подвергается ее щечная сторона, а на нижней - язычная. Благодаря этому верхняя альвеолярная дуга становится еще более узкой при одновременно расширяющейся нижней.
/ // /// IV Рис. 146. Изменение соотношений альвеолярных частей после потери зубов: I - соотношение первых моляров при фронтальном разрезе; II - альвеолярные части после удаления мо- ляров, линии аи б соответствуют середине альвеолярных частей; III и IV - по мере разв- ития атрофии линия а отклоняется кнаружи (влево), отчего нижняя челюсть становится как бы шире.
Старческая прогения характеризуется изменением соотношений че- люстей и в трансверзальном направлении. Нижняя челюсть при этом ста- новится как бы шире (рис. 146). Все это затрудняет постановку зубов в проте- зе, отрицательно сказывается на его фиксации и в конечном счете отража- ется на его жевательной эффективности. Утрату зубов не всегда следует относить к явлениям возрастного ха- рактера, так как выпадение их в связи с возрастной атрофией альвеолярной части наблюдается лишь у лиц преклонного возраста. С этой точки зрения термин "старческая прогения" следует понимать условно, поскольку прогения может возникнуть после потери зубов в любом возрасте. В присут- ствии больного этот термин можно употреблять с эпитетами: сенильная, возрастная, инволютивная. Клиническая картина становится еще более сложной, если у больно- го отмечается резкое несоответствие между размерами альвеолярной дуги верхней и нижней челюстей, так как имеются маленькая верхняя челюсть и большая нижняя. Чем больше несоответствие было между верхними и нижними зубными рядами, тем более выражена старческая прогения и тем труднее условия для протезирования. При верхней прогнатии после полной потери зубов взаимоотношения альвеолярных дуг складываются несколько иначе. Как известно, верхняя прогнатия характеризуется тем, что верхние передние зубы выступают по отношению к одноименным зубам нижней челюсти. При полной потере зубов и небольшой прогнатии отмечаются относительно нормальные со- отношения беззубых челюстей. В случае чрезмерного развития верхней челюсти прогнатическое соотношение челюстей сохраняется и после пол- ной потери зубов. При этом отмечается резкое несоответствие между раз- мерами искусственных зубных рядов верхней и нижней челюстей, что сказывается на устойчивости протеза и его функциональных качествах. Атрофия альвеолярных частей Альвеолярный гребень после удаления зуба подвергается перестрой- ке, сопровождающейся образованием новой кости, заполняющей дно лун- ки, атрофией свободных ее краев. С заживлением костной раны пере- стройка не заканчивается, а продолжается, но уже с преобладанием явле- ний атрофии. Последняя связана с выпадением функции альвеолярной части, поэтому ее часто называют атрофией от бездеятельности. Характер и степень такой атрофии зависят также от причины удаления зубов. При пародонтозе, например, атрофия более выражена. Есть основание считать, что после удаления зубов при этом заболе- вании убыль альвеолярной части является следствием не только утраты функции, но и самого пародонтоза в связи с тем, что причины, вызвавшие его, не прекратили своего действия. Здесь, следовательно, мы встречаемся со вторым видом атрофии - атрофией альвеолярной кости, вызванной общей патологией. Кроме атрофии от бездеятельности, резорбции при об- щих и местных заболеваниях (пародонтоз, пародонтит, диабет), может иметь место старческая (сенильная) атрофия альвеолярного гребня. Атрофия альвеолярной части - процесс необратимый, и поэтому чем больше времени прошло после удаления зубов, тем более выражена убыль кости. Протезирование не приостанавливает явлений атрофии, а усиливает их. Объясняется это тем, что для кости адекватным раздражителем является растяжение прикрепленных к ней связок (сухожилия, периодонт), но кость не приспособлена к восприятию сил сжатия, которые исходят от базиса съемного протеза. Атрофия может быть также усилена неправильным протезированием с неравномерным распределением жевательного давле- ния, направленным преимущественно на альвеолярную часть. Таким образом, у разных лиц может быть неодинаковая степень вы- раженности атрофии альвеолярного гребня. Можно встретить пациентов, у которых альвеолярные гребни хорошо сохранились. Наряду с этим на- блюдаются также случаи крайней степени атрофии. Твердое небо стано- вится плоским, в переднем отделе его атрофия часто достигает носовой ости. Не все отделы верхней челюсти в одинаковой степени подвергаются атрофии. Менее всего выражена атрофия бугра верхней челюсти и небного валика. На нижней челюсти также можно наблюдать различные степени атро- фии, от маловыраженной до полного исчезновения альвеолярной части. Иногда вследствие атрофии подбородочное отверстие может оказаться непосредственно под слизистой оболочкой и сосудисто-нервный пучок будет ущемляться между костью и протезом. Альвеолярная часть при большой атрофии исчезает. Ложе для проте- за суживается, а точки прикрепления челюстно-подъязычных мышц ока-
1Ваются на одном уровне с краем челюсти. При сокращении их, а также при движениях языка подъязычная железа накладывается на протезном ложе. Атрофия альвеолярной части нижней челюсти происходит неодина- ково в разных отделах. Так, в переднем отделе убыль кости наиболее вы- ражена с язычной стороны, результатом чего может явиться острый, как нож (Рис-147), или шишковидный альвеолярный край. В области коренных зубов ячеистая часть после потери зубов уплощается. Это связано с тем, что атрофия альвеолярного края наиболее выражена на вершине его (го- ризонтальная атрофия). Вследствие этого отмечается истончение челюст- но-подъязычных линий, осложняющих протезирование. В подбородочной области с язычной стороны, в месте прикрепления мышц (m.geniohyoi- deus и др.), обнаруживается плотный костный выступ (spina mentalis), по- крытый истонченной слизистой оболочкой. Вместе с атрофией альвеолярной части изменяется положение пере- ходной складки. При далеко зашедшей атрофии она оказывается в одной плоскости с протезным ложем. То же происходит и с точками прикреп- ления уздечек языка и губ. По этой причине размер протезного ложа на нижней челюсти уменьшается, определение его границ и фиксация про- теза усложняются.
Рис. 147. Гистотопографические срезы нижней челюсти (П.Т.Танрыкулиев). А - срез по средней линии: а - губа, б - шишковидная альвеолярная часть с покрывающей ег ° слизистой оболочкой, в - переходная складка с вестибулярной стороны, г - язычный ^ат альвеолярной части, д - подъязычная слюнная железа, е - челюсть: Б - срез между |5 и '"• а - губа, б - уплощенный альвеолярный гребень, в - переходная складка с вестибулярной стороны губы, г - подъязычная слюнная железа, д - челюсть.
Классификация беззубых челюстей '' -, Из практических соображений возникла необходимость классифици. ровать беззубые челюсти. Предложенные классификации до известной степени определяют план лечения, содействуют взаимоотношению вра. чей и облегчают записи в истории болезни, врач ясно представляет, с ка- кими типичными трудностями он может встретиться. Конечно, ни одна из известных классификаций не претендует на исчерпывающую характерис- тику беззубых челюстей, поскольку между их крайними типами имеются переходные формы. Шредер выделял три типа верхних беззубых челюстей (рис.148). Первый тип характеризуется хорошо сохранившимся альвеолярным отростком, хорошо выраженными буграми и высоким небным сводом. Пе- реходная складка, места прикрепления мышц, складок слизистой оболоч- ки расположены относительно высоко. Этот тип беззубой верхней челю- сти наиболее благоприятен для протезирования, поскольку имеются хоро- шо выраженные пункты анатомической ретенции (высокий свод неба, вы- раженные альвеолярный отросток и бугры верхней челюсти, высоко рас- положенные точки прикрепления мышц и складок слизистой оболочки, не препятствующие фиксации протеза).
Рис. 148. Типы беззубых челюстей по Шредеру: а - первый; б - второй; в - третий.
При втором типе наблюдается средняя степень атрофии альвеоляр- ного отростка. Последний и бугры верхней челюсти еще сохранены, неб- ный свод четко выражен. Переходная складка расположена несколько ближе к вершине альвеолярного отростка, чем при первом типе. При резком сокращении мимических мышц может быть нарушена фиксация протеза. Третий тип беззубой верхней челюсти характеризуется значительной атрофией: альвеолярные отростки и бугры отсутствуют, небо плоское. Переходная складка расположена в одной горизонтальной плоскости с ' ердым небом. При протезировании такой беззубой челюсти создаются большие трудности, поскольку при отсутствии альвеолярного отростка и бугров верхней челюсти протез приобретает свободу для передних и бо- ковых движений при разжевывании пищи, а низкое прикрепление уздечек и переходной складки способствует сбрасыванию протеза. Келлер различал четыре типа беззубых нижних челюстей (рис.149). При первом типе альвеолярные части незначительно и равномерно атрофированы. Ровно округленный альвеолярный гребень является удоб- ным основанием для протеза и ограничивает свободу движений его при смещении вперед и в сторону. Точки прикрепления мышц и складок сли- зистой оболочки расположены у основания альвеолярной части. Данный тип челюсти встречается, если зубы удаляют одновременно и атрофия альвеолярного гребня происходит медленно. Он наиболее удобен для протезирования, хотя наблюдается сравнительно редко.
в * г Рис. 149. Типы беззубых челюстей по Келлеру: а - первый; б - второй; в - третий; г • четвертый. Для третьего типа характерна выраженная атрофия альвеолярной части в боковых отделах при относительно сохранившемся альвеолярном гребне в переднем отделе. Такая беззубая челюсть оформляется при ран, нем удалении жевательных зубов. Этот тип относительно благоприятен для протезирования, поскольку в боковых отделах между косой и челю- стно-подъязычной линиями имеются плоские, почти вогнутые поверхно- сти, свободные от точек прикрепления мышц, а наличие сохранившейся альвеолярной части в переднем отделе челюсти предохраняет протез от смещения в переднезаднем направлении. При четвертом типе атрофия альвеолярной части наиболее выражена спереди при относительной сохранности ее в боковых отделах. Вследствие этого протез теряет опору в переднем отделе и соскальзывает вперед.
А Б Рис. 150. Классификация беззубых челюстей по И.М.Оксману. А - для верхней, Б - для нижней; типы челюстей: а - первый; б - второй; в - третий: г - четвертый. Первый тип беззубой нижней челюсти характеризуется высоким альвеолярным гребнем, низким расположением переходной складки и то- чек прикрепления уздечек. При втором типе наблюдается средне выра- женная равномерная атрофия альвеолярной части. Для третьего типа ха-
аКхерно отсутствие альвеолярного края, иногда он представлен, но сла- бо. Возможна атрофия тела челюсти. При четвертом типе отмечается не- равномерная атрофия альвеолярной части, являющаяся следствием раз- новременного удаления зубов.
Оценка состояния слизистой оболочки протезного ложа беззубых челюстей Изменения, развивающиеся в полости рта после удаления зубов, за- хватывают не только альвеолярные части, но и слизистую оболочку, по- крывающую их, и твердое небо. Эти изменения могут быть выражены в виде атрофии, образования складок, изменения положения переходной складки по отношению к гребню альвеолярной части. Характер и степень изменений обусловлены не только потерей зубов, но и причинами, кото- рые послужили основанием к их удалению. Общие и местные заболева- ния, возрастные факторы также влияют на характер и степень перестрой- ки слизистой оболочки после удаления зубов. Знание особенностей тка- ней, покрывающих протезное ложе, имеет большое значение как для вы- бора способа протезирования и достижения хорошего результата, так и для предупреждения вредных влияний протеза на опорные ткани. Суппле главное внимание обращает на состояние слизистой оболоч- ки протезного ложа. Он выделяет четыре класса. Первый класс: как на верхней, так и на нижней челюсти имеются хо- рошо выраженные альвеолярные отростки, покрытые слегка податливой слизистой оболочкой. Небо также покрыто равномерным слоем слизистой оболочки, умеренно податливой в задней его трети. Естественные склад- ки слизистой оболочки (уздечка губ, щек и языка) как на верхней, так и на нижней челюсти достаточно удалены от вершины альвеолярной части. Этот класс слизистой оболочки является удобной опорой для протеза, в том числе и с металлическим базисом. Второй класс: слизистая оболочка атрофирована, покрывает альвео- лярные гребни и небо тонким, как бы натянутым слоем. Места прикрепле- ния естественных складок расположены несколько ближе к вершине аль- веолярной части. Плотная и истонченная слизистая оболочка менее удоб- на для опоры съемного протеза, особенно с металлическим базисом. Третий класс: альвеолярные части и задняя треть твердого неба по- крыты разрыхленной слизистой оболочкой. Такое состояние слизистой оболочки часто сочетается с низким альвеолярным гребнем. Пациенты с подобной слизистой оболочкой иногда нуждаются в предварительном ле- чении. После протезирования им следует особо строго соблюдать режим пользования протезом и обязательно наблюдаться у врача. Четвертый класс: подвижные тяжи слизистой оболочки распложены
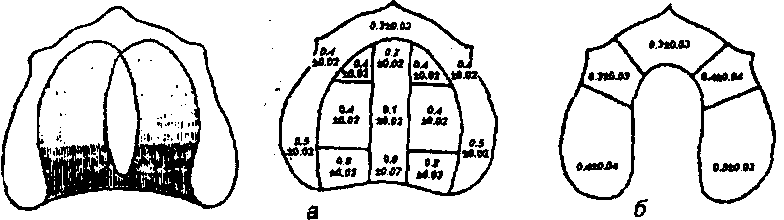
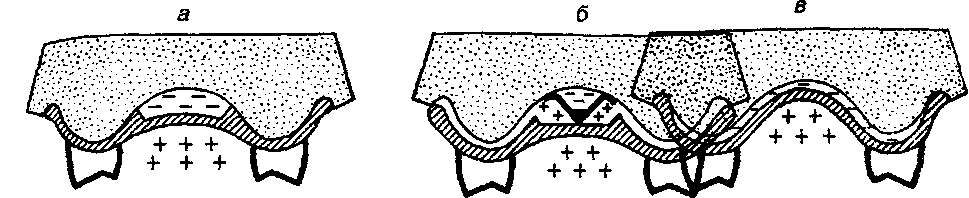
продольно и легко смещаются при незначительном давлении оттискной массы. Тяжи могут ущемляться, что затрудняет или делает невозможным пользование протезом. Такие складки наблюдаются главным образом на нижней челюсти, преимущественно при отсутствии альвеолярной части, К этому же типу относится альвеолярный край с болтающимся мягким гребнем. Протезирование в этом случае иногда становится возможным лишь после его удаления. Податливость слизистой оболочки, как это видно из классификации Суппле, имеет большое практическое значение. Исходя из различной степени податливости слизистой оболочки, Люнд выделяет на твердом небе четыре зоны: 1) область сагиттального шва; 2) альвеолярный отросток; 3) область поперечных складок; 4) заднюю треть. Слизистая оболочка первой зоны тонкая, не имеет подслизистого слоя. Податливость ее ничтожна. Этот участок назван Люндом медианной (срединной) фиброзной зоной. Вторая зона захватывает альвеолярный отросток. Она также покрыта слизистой оболочкой, почти лишенной под- слизистого слоя. Этот участок назван Люндом периферической фиброз- ной зоной. Третья зона покрыта слизистой оболочкой, которая обладает средней степенью податливости. Четвертая зона - задняя треть твердого неба - имеет подслизистый слой, богатый слизистыми железами и содер- жащий немного жировой ткани. Этот слой мягкий, пружинит в верти- кальном направлении, обладает наибольшей степенью податливости и на- зывается железистой зоной. Большинство исследователей связывают податливость слизистой оболочки твердого неба и альвеолярных частей со структурными особен- ностями подслизистого слоя, в частности с расположением в нем жиро- вой клетчатки и слизистых желез. Мы придерживаемся другой точки зре- ния и считаем, что вертикальная податливость слизистого покрова челю- стных костей зависит от густоты сосудистой сети подслизистого слоя. Именно сосуды с их способностью быстро опорожняться и вновь запол- няться кровью могут создавать условия для уменьшения объема ткани. Участки слизистой оболочки твердого неба с обширными сосудистыми полями, обладающие вследствие этого как бы рессорными свойствами, названы нами буферными зонами (рис.151).
Рис. 151. Схема буферных зон Рис. 152. Схема податливости слизистой оболочки (по Е.И.Гаврилову). Густота протезного ложа верхней и нижней беззубых штриховки соответствует челюстей в миллиметрах (по В.И.Кулаженко): возрастанию буферных свойств а — для верхней челюсти; б — для нижней слизистой оболочки твердого челюсти, неба. Результаты гистологических и топографо-анатомических исследова- ний с наливкой сосудов (В.С.Золотко) позволили установить, что слизистая оболочка, покрывающая альвеолярные отростки и часть твердого неба по сагиттальному шву, имеет малые сосудистые поля и поэтому буферными свойствами практически не обладает. Участки слизистой оболочки, расположенные между основанием альвеолярного отростка и срединной зоной, имеют густые сосудистые поля, плотность сосудов в которых возрастает по направлению к линии А. Вследствие этого буферные свойства слизистого покрова твердого неба по направлению к линии А также усиливаются. В.А.Загорский, исследуя пульсационные колебания съемного протеза для верхней челюсти, установил, что базис его, независимо от методики изготовления, постоянно совершает микроэкскурсии под влиянием пульсовой волны, проходящей через сосуды слизистой оболочки протезного ложа. Податливость слизистой оболочки твердого неба была подробно изу- чена В.И. Кулаженко с помощью электронно-вакуумного аппарата. Оказа- лось, что она колеблется в пределах от 0,5 до 2,2 мм. Данные о податли- вости слизистой оболочки в различных точках твердого неба и альвеоляр- ного отростка представлены на рис. 152, из которого видно, что указанные показатели совпадают с топографией буферных зон по Е.И. Гаврилову. Буферные свойства слизистой оболочки протезного ложа верхней челюсти в течение жизни меняются. Это объясняется изменением сосу- дов под влиянием возраста, нарушением обмена веществ, инфекционны- ми и другими заболеваниями. От состояния сосудов зависит не только податливость слизистого покрова твердого неба, но и характер его реакции на воздействие протеза. В происхождении изменений слизистой оболочки, атрофии альвеолярного гребня, часто наблюдаемой при Длительном пользовании протезом, сосуды играют главную роль.
Потеря фиксированной межальвеолярной высоты Утрата последней пары антагонистов делает межальвеолярную высоту нефиксированной, после чего закономерно возникают изменения в деятельности жевательных мышц. По данным С.И.Криштаба (1983), в течение 3 месяцев после полной потери зубов происходит значительное снижение биоэлектрической ак- тивности жевательных мышц. При этом фаза биоэлектрического покоя по времени преобладает над периодом активности. Причина ухудшения функционального состояния жевательных мышц заключается в расстрой- стве импульсации, идущей из центральной нервной системы. Дело в том, что при наличии зубов-антагонистов импульсация из центральной нервной системы стимулируется раздражениями, идущими из периодонта. При по- тере зубов это звено рефлекторной регуляции выпадает и раздражение исходит от рецепторов слизистой оболочки, покрывающей альвеолярные части. В конце 3-го месяца сократительная способность жевательных мышц активируется и продолжительность периода биоэлектрической активности начинает преобладать над фазой покоя. Через 9-12 месяцев после потери зубов устанавливается новый тип жевания. Пережевывание пищи начинается с выдвижения нижней челюсти вперед и поднятия ее верх с целью соприкосновения с верхней челюстью. Эта фаза длится 3- 5 секунды и характеризуется на электромиограммах (ЭМГ) непрекращающейся активностью жевательных мышц. Затем следует фаза жевания, которая осуществляется с преобладанием вертикальных движений нижней челюсти. На ЭМГ наблюдается смена периода биоэлектрической активности периодами покоя. Процессы атрофии, как результат сниженной функции в связи с поте- рей зубов захватывают не только альвеолярные части челюстей, но и эле- менты, образующие височно-нижнечелюстной сустав. Глубина суставной ямки при этом уменьшается, ямка становится более пологой. Одновре- менно отмечается атрофия суставного бугорка. Головка нижней челюсти также претерпевает изменения, приближаясь по форме к цилиндру. Дви- жения нижней челюсти становятся более свободными. Они перестают быть комбинированными и при открывании рта до нормальной межаль- веолярной высоты становятся шарнирными с расположением головки во впадине. Вследствие уплощения всех элементов, образующих сустав, пе- редние и боковые движения нижней челюсти могут совершаться так, что альвеолярные гребни будут находиться почти в одной горизонтальной плоскости. При полной утрате зубов выпадает защитная роль моляров. При со- кращении жевательной мускулатуры нижняя челюсть беспрепятственно приближается к верхней, а головка нижней челюсти придавливается к
суставному диску. Единственным препятствием движению головки явля- йся латеральная крыловидная мышца. Если сила этой мышцы будет не- достаточной, чтобы противостоять мышцам, поднимающим нижнюю че- люсть, то головка нижней челюсти перемещается в глубину суставной ямки. г]о существу у беззубых больных как в морфологическом, так и функци- ональном отношении возникает новый сустав. Функциональная перегрузка суставных поверхностей легко может привести к развитию деформиру- ющего артроза, описанного в клинике частичной потери зубов. Из этого не следует делать вывод, что во всех случаях полного выпадения зубов будут наблюдаться явления деформирующего артроза. Приспособительные механизмы нейтрализуют функциональную перегрузку, и поэтому многие больные, лишенные зубов, жалоб на суставы не предъявляют.
Изменение внешнего вида больного Потеря фиксированной межальвеолярной высоты в результате утра- ты последней пары антагонистов изменяет внешний вид больного. Подбо- родок выдвигается вперед, носогубные и подбородочные складки углу- бляются. Опускаются углы рта. Вследствие потери опоры на передних зу- бах круговая мышца рта сокращается и губы западают. Изменения в об- ласти угла челюсти, грушевидного отверстия и старческая прогения еще более подчеркивает этот облик старческого лица (рис. 153).
Рис. 153. Внешний вид пациентки с полной потерей зубов: а - до протезирования; б после протезирования.
Нарушение функции жевания Функция жевания при полной потере зубов почти отсутствует. Прав- да, многие больные растирают пищу с помощью десен, языка. Но это ни в какой степени не может восполнить утраченную функцию жевания. Боль- шую пользу приносит прием кулинарно обработанной и размельченной пищи (пюре, рубленое мясо и др.). Поскольку жевание сведено к мини- муму, люди, лишенные зубов, во время еды не испытывают наслаждения. Уменьшение степени раздробления пищи затрудняет смачивание ее слю- ной. Следовательно, у беззубых людей нарушено ротовое пищеварение. Полная потеря зубов влечет за собой и нарушение речи. Речь ста- новится шепелявой, невнятной. У лиц определенных профессий полная потеря зубов может оказать серьезное влияние на их профессиональную деятельность.
Диагностика, план и задачи ортопедического лечения При обследовании больных с полной потерей зубов и составлении плана лечения более чем когда-либо приходится учитывать психологиче- ские аспекты этой проблемы. Сама по себе полная потеря зубов почти всегда оставляет след в психике больного. У молодых людей полная потеря зубов, даже от случайных причин, например, травмы, создает чувство физической неполноценности. Оно обострено в большей степени у женщин, чем у мужчин. У лиц старшего возраста полная утрата зубов расценивается как признак наступающей старости. Если учесть, что у многих это совпадает с нарастающими изменениями физического состояния, падением многих функций, то станут очевидными трудности чисто эмоционального харак- тера, с которыми придется встретиться врачу. Следует оговориться, что психологические проблемы всегда имеют место при диагностике и орто- педическом лечении больных с патологией зубочелюстной системы, но в данном случае они представлены в большей степени. У лиц старшего возраста полная утрата зубов может наслаиваться на чувство тревоги, беспокойства, вызванного различными обстоятельства- ми семейного, социального характера (уход детей из дома, потеря роди- телей, близких, друзей, смена профессии). Лица старше 65 лет, кроме то- го, страдают атеросклерозом сосудов головного мозга с различной сте- пенью выраженности невротических состояний. Не следует забывать, что для лиц определенных специальностей (артисты, дикторы, лекторы) поте- ря зубов означает расставание с любимым делом, а иногда и необходи- мость перейти на пенсию, что также может тяжело переживаться. Многие больные приходят на прием к врачу с предубеждением про- тив съемных протезов, с неверием в возможность ими пользоваться. По- добный пессимизм может быть усилен неосторожно оброненными выра- жениями медицинского персонала о трудностях фиксации протеза. Боль- шой вред приносят в этом отношении консультации некомпетентных лиц, не имеющих специальных медицинских знаний. Трудности не только специального, но и психологического характера, с которыми может встретиться врач при курировании больных с потерей зубов, должны быть учтены при диагностировании и составлении плана ортопедического лечения. Забвение их может стать причиной неудач да- же при идеальном исполнении техники самого протезирования. Успеш- ным будет лечение, если между врачом и пациентом возникает атмосфе-ра доверия. С меньшими трудностями приходится встречаться при проте- зировании больных, ранее пользовавшихся протезами, хотя в подобных случаях имеются свои психофизиологические особенности, о которых бу- дет сказано позже. Полная потеря зубов представляет собой такое патологическое со- стояние, диагноз которого может быть поставлен легко. Главная трудность при этом заключается в выявлении типа беззубой челюсти, определения состояния слизистой оболочки протезного ложа, степени нарушения функции височно-нижнечелюстного сустава, жевательных мышц и др. Эта часть диагноза является самой трудной и ответственной и играет важную роль в осуществлении протезирования и достижения хорошего функци- онального результата. Только тщательное обследование больного позволит врачу составить наиболее полное представление о сложности клинической картины. Учитывая ее, можно с наименьшей затратой сил решить задачу протезирования, избежав при этом грубых ошибок.
ОБСЛЕДОВАНИЕ БОЛЬНОГО Обследование начинают с опроса, во время которого выясняют: 1) жалобы на органы полости рта и желудочно-кишечного тракта; 2) данные об условиях труда, перенесенных заболеваниях, вредных привычках (ку- рение, употребление острой пищи, пряностей, алкоголя и др.); 3) время и причины потери зубов; 4) пользовался ли ранее съемными протезами. На последнем вопросе врач должен остановиться более подробно, так как протезирование во многом облегчается, если больной ранее пользовался протезом. Часто при планировании нового протеза приходится учитывать конструктивные особенности старого. Это особенно важно для пациен- тов, которые пользовались протезами продолжительное время. Если ра- нее были изготовлены протезы, но пациент не пользовался ими, следует подробно выяснить причины, а также тщательно осмотреть прежние про- тезы.
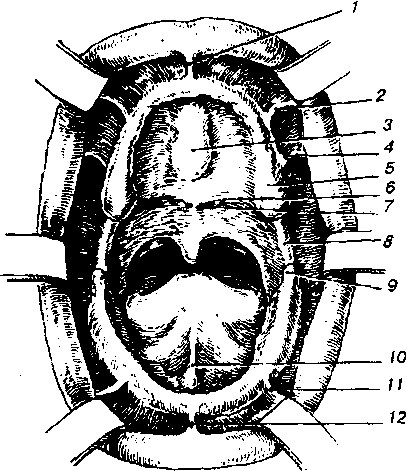
Беседуя с пациентом, можно иногда составить приблизительное представление о характере его реакций (возбужденность, раздражителе ность, способность переносить малейшие неудобства от протеза и др.) Эти наблюдения дадут дополнительные ценные сведения. После опроса переходят к осмотру лица и полости рта больного. Ос- мотр лица не следует производить специально, так как это смущает боль- ного. Лучше сделать это во время беседы незаметно для него. Следует отметить симметрию лица, наличие или отсутствие рубцов кожных покро- вов лица, ограничивающих открывание рта, степень уменьшения высоты нижней части лица, характер смыкания губ, состояние красной каймы губ, степень выраженности носогубных и подбородочных складок и состояние слизистой оболочки и кожи в области углов рта. При обследовании полости рта обращают внимание на степень от- крывания рта (свободное или с затруднением), характер соотношения челюстей, выраженность атрофии альвеолярной части на верхней и ниж- ней челюстях. Альвеолярные гребни следует не только осмотреть, но и прощупать для обнаружения острых выступов корней и зубов, прикрытых слизистой оболочкой и невидимых при осмотре. При необходимости сле- дует провести рентгенографию. Метод пальпации обязателен и при ис- следовании области сагиттального небного шва. Здесь важно установить наличие небного валика. Обращают внимание на форму альвеолярного отростка, что для фиксации протеза имеет также большое значение.Затем изучают состояние слизистой оболочки, покрывающей твердое небо и альвеолярные отростки (степень податливости, поражения лейкоплакией или другими заболеваниями). Необходимо изучить топографию переходной складки. Различают подвижную и неподвижную слизистую оболочку. Подвижная слизистая оболочка покрывает щеки, губы, дно полости рта. Она имеет рыхлый под- слизистый слой соединительной ткани и легко собирается в складку. При сокращении окружающей мускулатуры такая слизистая оболочка смеща- ется. Степень подвижности ее колеблется в значительных пределах (от большой до незначительной). Неподвижная слизистая оболочка лишена подслизистого слоя и ле- жит на надкостнице, отделенная от нее тонкой прослойкой фиброзной со- единительной ткани. Типичными местами расположения ее являются аль- веолярные отростки, область сагиттального шва и небного валика. Лишь под давлением протеза выявляется податливость неподвижной слизистой оболочки в направлении к кости. Эта податливость определяется натичи- ем сосудов в толще соединительной прослойки. Слизистая оболочка, покрывающая альвеолярный отросток, перехо- дит на губу или щеку и образует складку, которая называется переходной (рис. 154). На верхней челюсти переходная складка образуется при переходе
Рис. 154. Общий вид полости рта с беззубыми челюстями: 1 - frenulum labii su-perioris: 2 - plica buccalis premolaris; 3 - torus paiatinus: 4 - plica buccalis; 5 - tuber maxilare; 6 - линия А; 7 - fovea paiatina; 8 - plica pterygomandibularis; 9 - trigonum retro-molare; 10 - frenulum lingualis; 11 - plica buccalis inferioris; 12 - frenulum labii inferioris.
слизистой оболочки с вестибулярной поверхности альвеолярного отростка на верхнюю губу и щеку, а в дистальном отделе - в слизистую оболочку крылочелюстной складки. На нижней челюсти с вестибулярной стороны она расположена на месте перехода слизистой оболочки альвеолярной части на нижнюю губу, щеку, а с язычной стороны - на месте перехода слизистого покрова альвеолярной части на дно полости рта. Изучение топографии переходной складки следует начинать с обследования полости рта с полнос- тью сохранившимися зубами, перейдя затем к беззубым челюстям с хорошо выраженными альвеолярными гребнями. При далеко зашедшей атрофии альвеолярной части, особенно на нижней челюсти, определение топо- графии переходной складки затруднительно даже для опытного врача. Кроме осмотра и пальпации органов полости рта, по показаниям про- водят другие виды исследования (рентгенография альвеолярных частей, суставов, графические записи движений нижней челюсти, записи резцо- вого и суставного путей и т.п.). Результатом обследования является уточнение диагноза (выявление степени атрофии альвеолярных частей, взаимоотношение беззубых челю- стей, моменты, осложняющие протезирование, состояние переходной складки, выраженность буферных зон и др.). Кроме того, выясняется, до- Пускает ли состояние тканей полости рта протезирование или больной нуждается в предварительной общей или специальной подготовке. Нако- нец, в результате обследования становятся ясными конструктивными осо- бенности будущего протеза и способы осуществления протезирования.
Протезирование при полной потере зубов преследует как лечебны^ так и профилактические цели. К лечебным целям относятся: восстанов^ ление функции жевания, создание условий для нормальной деятельности височно-нижнечелюстных суставов, восстановление речи и, наконец, вое. становление внешнего вида лица больного. Профилактические цели тесно связаны с лечебными. К ним относятся предупреждение заболеваний желудочно-кишечного тракта и суставов, атрофии мышц и др. План ортопедического лечения предусматривает характер специаль- ной (хирургическая, терапевтическая) подготовки больного перед проте- зированием, метод протезирования и его осуществления во времени, проведении различных функциональных проб до и после протезирования.
СПЕЦИАЛЬНАЯ ПОДГОТОВКА К ПРОТЕЗИРОВАНИЮ ПРИ ПОЛНОЙ ПОТЕРЕ ЗУБОВ Специальная подготовка беззубых челюстей к протезированию вклю- чает в себя большое количество операций, назначение которых определя- ется конкретной клинической картиной. Для удобства их изучения разли- чают: 1) операции исправления формы альвеолярной части; 2) пластику альвеолярного гребня; 3) создание искусственной лунки; 4) подсадку металлического поднадкостничного каркаса; 5) подготовку твердого неба; 6) устранение тяжей и рубцов слизистой оболочки протезного поля; 7) углубление преддверия рта и дна полости рта. Операции исправления формы альвеолярной части, хирургическая подготовка твердого неба и устранение тяжей и рубцов слизистой оболочки протезного ложа находят в клинической практике широкое применение (см. "Специальная подготовка полости рта к протезированию при частичной потере зубов"). Ниже рассматриваются другие операции, применяемые реже: подсадка поднадкостничного металлического имплантата, углубление преддверия рта, пластика альвеолярной части. Суть метода подсадки поднадкостничного металлического имплантата заключается во введении под надкостницу металлического каркаса со штифтами, выступающими поверх слизистой оболочки (рис.155). В 1949 г. Гольдберг сделал первое сообщение о применении под- надкостничных металлических имплантатов. За прошедший период сдела- но много тысяч операций. По мере увеличения числа и продолжительно- сти наблюдений стали выявляться отрицательные стороны этого метода- Наблюдения показали, что со временем имплантаты становятся подвиж- ными, возникают свищи, обнажается металлическая решетка, развивается некроз кости, иногда сопровождающийся тяжелым состоянием больного.
А б рис. 155. Схема расположения поднадкостничного металлического имплантата". а - после наложения швов; б - до наложения швов.
После удаления имплантата условия для протезирования ухудшаются. Возможно эти осложнения и были причиной отказа от поднадкостничных имплантатов в пользу внутрикостных (см. "Протезирование мостовидны- ми протезами"). К числу способов, при помощи которых можно облегчить решение за- дачи фиксации протеза, относятся операции углубления преддверия рта и дна полости рта, предложенные многими авторами: Казаньяном, Вас- смундом, Траунером, Флором и др. Такие операции показаны, если дру- гие способы при многократных попытках протезирования не приносят ус- пеха. Для альвеолопластики используются ауто- и гомотрансплантаты, им- плантаты из силикона, фторопласта, пористого титана и гидроксилапатита.
ФИКСАЦИЯ ПОЛНЫХ СЪЕМНЫХ ПРОТЕЗОВ Проблема фиксации протеза на беззубой челюсти имеет более чем Двухстолетнюю историю. Тем не менее она еще не может считаться пол- ностью решенной. Неустанно идут поиски новых способов крепления, так как от устойчивости протезов во время жевания зависят его функцио- нальные качества. Предложено много методов фиксации протезов на беззубых челюстях. В основе их лежат различные принципы. Б.Боянов предложил выделять механические, биомеханические, фи- зические и биофизические методы фиксации полных съемных протезов. К механическим методам относится крепление с помощью пружин. Биоме- ханические включают в себя анатомическую ретенцию, крепление проте- зов с помощью внутрикостных имплантатов, а также пластику альвеоляр- ного гребня. Под физическими методами имеют ввиду использование Магнитов, укрепленных в верхнем и нижнем протезах, присасывающих камер, а также утяжеления протезов. К биофизическим методам относится
Рис. 156. Старые способы крепления протезов: I - посредством спиральных пружин; 2 - модель с укрепленной присасывающей камерой; 3 - протез с резиновым присосом; 4 - резиновый диск.
Механические методы Механические методы являются наиболее старыми из всех известных способов крепления полных протезов (рис.156). Еще в XVIII в. Фошар предложил использовать для этих целей золотые пластиночные пружины, устанавливаемые в изогнутом виде, в области моляров, по одной справа и слева. Этот способ получил значительное распространение позже, когда пластиночные пружины были замещены спиральными. Однако пружины не создавали хорошей фиксации протезов, функциональная ценность которых по этой причине была низкой. Пружины имели и другие не- достатки. Стремясь расправиться, они оказывали постоянное давление на альвеолярные части и твердое небо, покрытое базисом протеза. В связи с этим мышцы, поднимающие челюсть, находились в постоянном напря- жении и утомлялись. Пружины, кроме того, повреждали слизистую обо- лочку щеки, а задержка остатков пищи делали их негигиеничными. Все это явилось причиной того, что как средство фиксации они были остав- лены. К помощи пружин, заключенных в эластичные пластиковые трубки, в настоящее время прибегают лишь после больших операций и при трав- матических дефектах челюстей, когда обычные способы не обеспечивают фиксации протезов.
Биомеханические методы К биомеханическим методам фиксации протеза относятся анатоми- ческая ретенция, крепление протезов с помощью поднадкостничных и вНугрикостных имплантатов, а также пластика альвеолярного отростка и ДР- Пунктами анатомической ретенции являются естественные ооразова- ния, расположенные на протезном ложе или границе его, которые могут ограничить свободу движения протеза во время функции. Такими ана- томическими образованиями являются свод твердого неба, альвеолярные части верхней и нижней челюстей, верхнечелюстные бугры, подъязычное пространство и др. Механизм анатомической ретенции весьма прост. Так высокий свод твердого неба и выраженные альвеолярные части верхней и нижней беззубых челюстей ограничивают свободу движений протеза в трансверзальном направлении. Хорошо сохранившиеся верхнечелюстные бугры в содружестве с передним отделом альвеолярного гребня создают стабилизацию протеза, мешая ему смещаться в сагиттальном направлении. Следует заметить, что любое анатомическое образование может послужить подспорьем в фиксации протеза. Важно помнить о нем, уметь выявить его при обследовании больного и оценить значение в исходе протезирования. Отсюда вытекает правило: при обследовании больного с полной потерей зубов следует тщательно изучить клиническую картину беззубого рта не только путем осмотра, но и посредством тщательной пальпации всех образований, расположенных в зоне протезного ложа. Полученные данные, иногда казалось бы не существенные, например, такие как величина слизистого бугорка нижней челюсти, могут сыграть важную роль в фиксации протеза. Данные обследования позволят также предвидеть трудности, которые предстоит преодолеть врачу во время протезирования. К биомеханическим методам относятся использование десневых кламмеров и пелотов (рис.157), а также поднадкостничных имплантатов (см. "Специальная подготовка больного с частичной потерей зубов перед протезированием") и внутрикостных имплантатов (см. "Протезирование частичной потери зубов мостовидными протезами"). К биомеханическим методам фиксации следует отнести также пластику альвеолярного гребня нижней беззубой челюсти. Эта операция позволяет путем трансплантации или имплантации под надкостницу пластмассы, собственного хряща, гид- Роксилапатита, увеличить высоту альвеолярного гребня и создать таким образом условия для анатомической ретенции. Этот метод не получил большого распространения, но о нем не сле- Дует забывать. Трудность здесь заключается в том, что не все больные соглашаются на операцию. Поэтому пластику альвеолярного отростка следует рекомендовать больным с тяжелой клинической картиной в поло-
а б Рис. 157. Фиксация протеза при помощи десневых кламмеров (а) и пелотов по Кемени (б).
сти рта, где многократные попытки добиться цели в протезировании обычными методами не принесли успеха.
Физические методы Физические явления как средство укрепления протезов на беззубых челюстях использовались еще в прошлом веке. Здесь речь пойдет лишь о применении разреженного пространства и магнитов. Фиксация протезов, основанная на разности атмосферного давления, также относится к старым способам. Для этого в базисе протеза на стороне, обращенной к твердому небу, создают камеру. После введения в рот протез прижимают к небу и податливая слизистая оболочка частично заполняет камеру, вытесняя из нее воздух. Затем эластичные ткани оттесняют протез, и камера частично освобождается от заполнившей ее слизистой оболочки. Благодаря этому в камере появляется разреженное пространство. Слизистая оболочка по краю камеры образует как бы замыкающий клапан, мешая поступлению в нее новых порций воздуха, и обеспечивает вакуум (рис. 158). Сила, с которой протез прижимается к небу, незначительна, но на первых порах она облегчает привыкание к протезу. Кроме слабых фикси- рующих свойств камеры, этот способ имеет и другие недостатки. Под действием разреженного пространства слизистая оболочка подвергается гипертрофии, заполняя со временем камеру, фиксирующее действие ко- торой после этого прекращается. Легко узнать пользовавшихся протеза- ми с присасывающими камерами по гипертрофии слизистой оболочки твердого неба, имеющей очертания соответственно границам камеры. Недостатки метода привели к мысли заменить одноячеистую камеру мно- гоячеистой, но и в этом случае слизистая оболочка по-прежнему раз- расталась, быстро заполняя ячейки. На принципе вакуума основан также оставленный ныне метод креп- ления протеза при помощи резиновых дисков (рис.158). Этот принцип крепления подобен тому, который в наше время применяется для креп-
рис.158. Методы фиксации протеза (схема): а - при помощи присасывающей камеры; б - при помощи резинового присоса Рауэ; в - фиксация, основанная на создании краевого замыкающего клапана.
ления небольших бытовых приспособлений. Метод фиксации имел широ- кое распространение, но со временем был также оставлен из-за недостатков. К ним относились: изменение слизистой оболочки под резиновым диском с образованием пролежней и прободений неба; разбухший резиновый диск мешал плотному прилеганию протеза к небу и под него попадала пища; фиксация протеза диском была ненадежной, так как диск быстро набухал, теряя эластичность. Магниты для крепления протезов стали применять не более 30 лет назад. Есть два способа их использования. При первом в боковом отделе базиса протеза помещают четыре (по два с каждой стороны) П-образных магнита. Однако магниты этой формы не всегда удобны. Дело в том, что влияние магнитного поля проявляется лишь в том случае, если полюса магнитов противостоят один другому. При боковых движениях нижней челюсти это условие нарушается, и фиксирующие свойства магнитов ос- лабевают. Вместо четырех было предложено использовать мелкие пруто- образные магниты, помещенные в базис в области боковых зубов пер- пендикулярно окклюзионной поверхности. При втором способе один маг- нит вводят под надкостницу челюсти, другой - в протез (Б.П. Марков). Для предохранения металла от коррозии магниты, вводимые в ткань, реко- мендуется золотить. Применение магнитов имеет свои недостатки. Во-первых, масса про- теза увеличивается на 30-40 г; во-вторых, магниты, как и пружины, посто- янно отталкивают нижнюю челюсть, вызывают противодействие со сторо- ны жевательных мышц и их утомление; в-третьих, субпериостальное вве- дение магнитов может осложняться некрозом кости, а также отторжением их как инородных тел. К физическим методам следует отнести также утяжеление нижнего Чротеза путем введения в его базис металлов с большим удельным весом. Вайн предложил для этих целей вольфрам, а В.Н.Паршин - вкладку из олова массой 30-4 0 г. При малой межальвеолярной высоте для утяже- ления нижнего протеза можно сделать коренные зубы из металла. Извес-
тен также способ утяжеления нижнего протеза с помощью амальгамир0 ванной пластмассы (Зельбах). Для предупреждения вредного влияния ее на организм протез покрывают слоем обычной пластмассы.
Адгезия Слово "адгезия" в медицинских словарях переводится как прилипа- ние. В физике этим термином называют силу, вызывающую склеивание двух веществ, и являющуюся результатом межмолекулярного взаимодей- ствия. Когда имеет место взаимодействие между молекулами различных веществ, например, пластмасса - слюна говорят об адгезии, когда же это влияние возникает между однородными молекулами говорят о когезии. Молекулярные силы действуют тогда, когда расстояние между молекула- ми меньше 0,0007 мк. В случае соприкосновения протеза со слизистой оболочкой прямой контакт между молекулами вряд ли возможен. Какими бы гладкими не были поверхности слизистой оболочки и прилегающей к ней протеза, они все же грубы в масштабе атомных и молекулярных рас- стояний. Естественно, что в этих условиях адгезия может не возник- нуть.Совсем другое дело, если неровности поверхности заполнить жид- костью, например, слюной. В этом нас убеждает следующий пример. Если два сухих стекла положить друг на друга, то адгезия настолько мала, что их легко разъединить. Адгезия увеличивается во много раз, если стекла смочить водой. То же самое имеет место, если между протезом и слизистой оболочкой располагается слой слюны. Слюна в данном случае является материалом, который обеспечивает адгезию и называется адгезивом. Качество слюны, величина ее слоя иг- рает не последнюю роль в проявлении адгезии, а тем самым и фиксации протеза. Следует иметь в виду, что адгезия не является главным и реша- ющим фактором, на который можно рассчитывать при фиксации съемного протеза. Лучшим подспорьем в фиксации протеза служит явление сма- чиваемости.
Явление смачиваемости Дата добавления: 2015-12-16 | Просмотры: 1489 | Нарушение авторских прав |