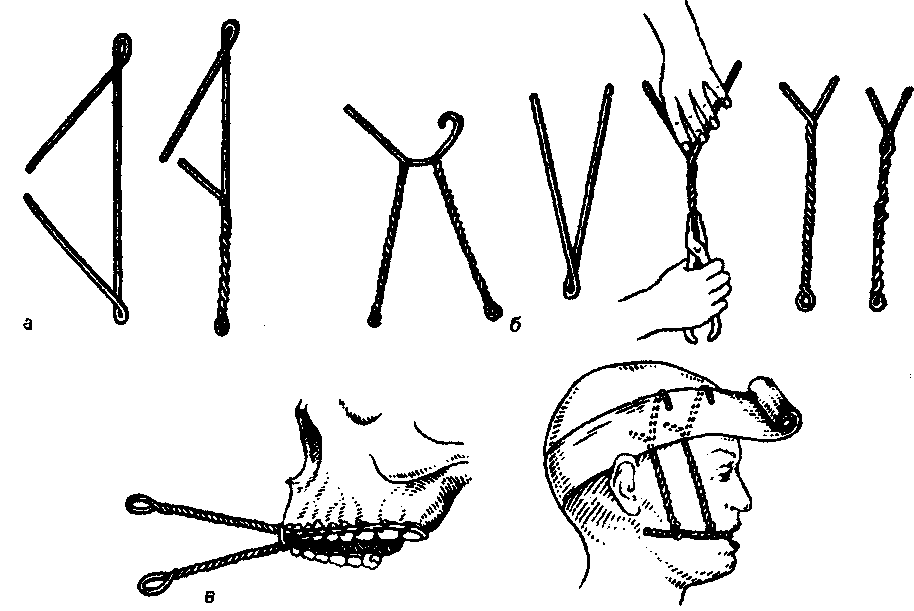|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ПРИМЕНЯЕМЫХ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОРТОПЕДИИВсе ортопедические аппараты целесообразно разделить на группы в соответствии с их назначением, способом фиксации и технологии. По своему назначению аппараты делятся на исправляющие (репони- Рующие), фиксирующие (удерживающие), направляющие, замещающие, формирующие, разобщающие и комбинированные. При лечении перело- мов челюстей применяются исправляющие, фиксирующие, направляющие ортопедические аппараты. Исправляющими или репонирующими называ- ются ортопедические аппараты, с помощью которых отломки устанавли-
ваются в правильное положение. К ним относятся проволочные и пласт- массовые шины для межчелюстного вытяжения, аппараты с винтами, с внеротовыми регулирующими рычагами. К направляющим относятся аппараты с наклонными плоскостями или скользящим шарниром, которые обеспечивают костным отломкам опре- деленное направление. К ним относятся шины Ванкевич, Вебера, прово- лочные шины с шарнирами Шредера, Померанцевой-Урбанской. Аппараты, удерживающие отломки челюсти в правильном положении и обеспечивающие их неподвижность, называются фиксирующими. К ним относятся различные назубные шины (гладкая проволочная скоба, алюми- ниевые проволочные шины с распорками, внеротовые аппараты для фик- сации отломков нижней челюсти). Фиксирующие аппараты применяются также для удержания отломков нижней челюсти после ее резекции. При пластическом возмещении дефектов мягких тканей лица приме- няются аппараты, которые служат опорой для пластического материала. Они носят название формирующих. С помощью этих аппаратов создается также ложе для съемных протезов на беззубой нижней челюсти при опе- рациях, направленных на улучшение условий фиксации протеза. После резекции челюстей или при дефектах челюстей травматического происхождения применяют аппараты, которые замещают утраченные ткани. Они называются замещающими. К ним, например, относятся протезы, применяемые после резекции челюстей, носящие название резекционных. К разобщающим относятся аппараты, разделяющие полости рта и носа. Они носят название обтураторов. К разобщающим аппаратам относится также защитная небная пластинка и аппараты, применяющиеся при пластическом устранении приобретенных дефектов твердого неба. Комбинированные аппараты выполняют несколько функций. При пе- реломах челюстей аппараты репонируют отломки и иммобилизируют их. При пластических операциях аппараты могут удерживать отломки нижней челюсти и формировать нижнюю губу. По способу фиксации челюстно-лицевые аппараты можно разделить на внутриротовые, внеротовые и внутри-внеротовые. Внутриротовые ап- параты располагаются в полости рта и укрепляются на зубах и альвеоляр- ной части. Внеротовые располагаются вне полости рта, на тканях лица и головы. К аппаратам внутри-внеротовым относятся аппараты, одна часть которых фиксирована внутри, а другая вне полости рта. Внутриротовые аппараты могут располагаться в пределах одной челюсти и носят назва- ние одночелюстных или на обеих челюстях (двучелюстные аппараты, ши- ны). Аппараты и шины, применяемые в челюстно-лицевой ортопедии, п° способу их изготовления могут быть стандартными или индивидуальными- В свою очередь индивидуальные аппараты готовятся врачом непосредст-
ренно у операционного стола (кресла) или в зуботехнической лаборато- рии. Аппараты и шины могут быть сделаны из пластмассы и сплавов ме- таллов. Последние бывают гнутыми, литыми, паяными и комбинирован- ными.
ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ ПЕРЕЛОМОВ ЧЕЛЮСТЕЙ Повреждения лица и челюстей могут быть огнестрельного и неогне- стрельного происхождения. Различают следующие основные виды неог- нестрельных повреждений челюстно-лицевой области: 1) изолированные повреждения мягких тканей с нарушением цело- стности кожных покровов лица и слизистой оболочки полости рта (прони- кающие в полость рта); 2) повреждения мягких тканей и костей лица с нарушением целост- ности кожных покровов или слизистой оболочки полости рта или закры- тые повреждения костей лицевого скелета; 3) повреждения мягких тканей и костей лица (открытые и закрытые), сочетающиеся с повреждением других областей тела. Повреждения костей лица многообразны. В целях статистической об- работки материалов клинических наблюдений, диагностики и лечения пе- реломов Б.Д.Кабаков, В.И.Лукьяненко и П.З.Аржанцев дают рабочую клас- сификацию повреждений костей лица: I. Повреждения зубов (верхней и нижней челюсти): II. Переломы нижней челюсти: А. По характеру: • одинарные I • двойные г односторонние • множественные J или двусторонние Б. По локализации: • альвеолярной части • подбородочного отдела тела челюсти • бокового отдела тела челюсти • угла челюсти • ветви челюсти (собственно ветви, основания или шейки мыщелкового отростка, венечного отростка). III. Переломы верхней челюсти: • альвеолярного отростка • тела челюсти без носовых и скуловых костей • тела челюсти с носовыми костями (черепно-мозговое разъединение).
IV. Переломы скуловой кости и дуги: • скуловой кости с повреждением стенок гайморовой пазухи или без повреждения • скуловой кости и дуги • скуловой дуги V. Переломы носовых костей (со смещением или без смещения отломков) VI. Сочетанные повреждения нескольких костей лица (обеих челюстей, нижней челюсти, скуловой кости и т.п.). VII. Сочетанные повреждения лица и других областей тела.
Огнестрельные переломы костей лица носят оскольчатый характер, имеют различную локализацию и возникают в месте непосредственного действия ранящего снаряда, а не по линиям слабых мест. В.Ю.Курлянд- ский делил их на 4 группы: 1. Переломы альвеолярного отростка (частичный перелом или де- фект, полный отрыв или дефект). 2. Суборбитальные переломы (перелом или дефект в пределах зуб- ного ряда со вскрытием верхнечелюстной пазухи гайморовой полости) и дефектом неба, односторонний перелом со вскрытием гайморовой поло- сти и дефектом неба, двусторонний перелом со вскрытием гайморовых полостей, дырчатый перелом. 3. Суббазальные переломы (отрыв всей верхней челюсти или отрыв и раздробление ее). 4. Переломы отдельных костей лицевого скелета (перелом или де- фект носовых костей, перелом или дефект скуловой кости). Лечение переломов имеет две конечные цели: восстановление ана- томической целостности и восстановление полноценной функции постра- давшего органа. Это решается: 1) сопоставлением отломков в правильное положение (репозиция) и 2) удерживанием их в этой позиции до за- живления перелома (иммобилизация). Обе эти задачи решаются ортопе- дическим или хирургическим способами. Репозиция отломков челюсти может осуществляться ручным путем после анестезии, с помощью аппаратов и хирургическим путем (кровавая или открытая репозиция). Основным методом лечения переломов челюс- тей в настоящее время является ортопедический метод, предусматриваю- щий решение лечебных задач с помощью шин-аппаратов. В систему ме- роприятий по реабилитации больных с травмами челюстно-лицевой обла- сти входят также физиотерапевтическое лечение и лечебная гимнастика. Лечение огнестрельных переломов челюстей включает: 1) первичную об- работку раны, 2) репозицию и иммобилизацию отломков, 3) мероприятия по борьбе с инфекцией, 4) костную пластику, 5) пластику мягких тканей, 6) мероприятия по профилактике с контрактурами. Первая врачебная помощь при переломах челюстей (транспортная иммобилизация) Первая врачебная помощь при переломах челюсти заключается во временном закреплении отломков в неподвижном состоянии. Это необхо- димо проводить для остановки кровотечения или его предупреждения, а также для прекращения боли. Временное шинирование отломков является одним из средств борьбы с шоком. Врачебная помощь при переломах че- люстей в военное время оказывается на этапах эвакуации раненых в че- люстно-лицевую область. В мирное время транспортную иммобилизацию отломков осуществляют до оказания больному специализированной по- мощи врачи участковых больниц и станций скорой помощи. Для создания неподвижности отломков применяют транспортные ши- ны. Самой распространенной и простой является жесткая подбородочная праща. Она применяется на короткий срок (2- 3 дня) при переломах верх- ней и нижней челюстей, когда имеется достаточное число зубов, удержи- вающих межальвеолярную высоту. Жесткая подбородочная праща состоит из головной повязки и пластмассовой подбородочной пращи. В пращу по- мещают слой ваты и прикрепляют ее резиновыми тяжами к головной по- вязке с достаточной тягой.
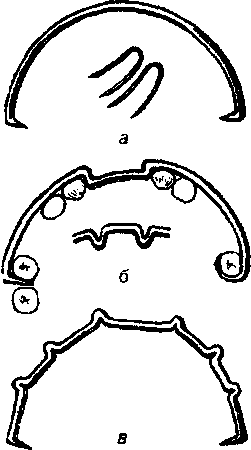
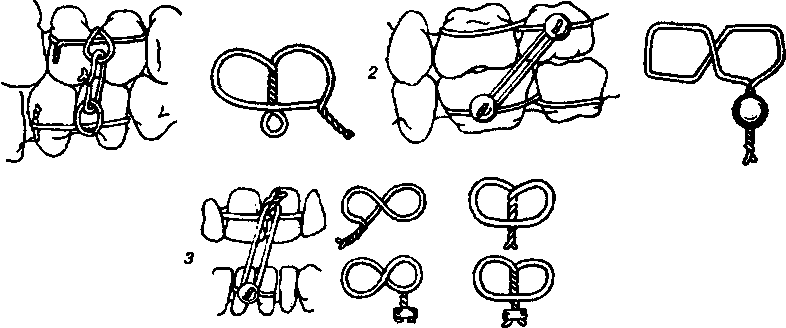
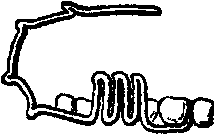
|Рис. 209. Межчелюстное связывание зубов: а - по Айви; б - по Гейкину; в - по Вильга.
При переломах беззубых челюстей в качестве транспортной шины мо- гут быть использованы съемные протезы больных, если атрофия альве- олярных отростков умеренная, а окклюзия искусственных зубов хорошая. Однако и в этом случае обязательно наложение подбородочной пращи. Специализированная помощь при переломах челюстей Ортопедическое лечение переломов альвеолярного отростка Чаще всего наблюдаются переломы альвеолярного отростка верхней челюсти. Они могут быть со смещением и без смещения. Направление смещения отломка обусловлено направлением действующей силы. В ос- новном отломки смещаются назад или к средней линии.
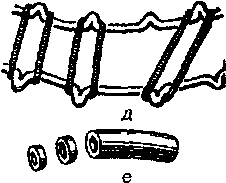
Рис. 210. Проволочные шины по Тигерштедту: а - гладкая шина-скоба; б - гладкая шина с распоркой; в - шина с крючками; г - шина с крючками и наклонной плоскостью; д - шина с крючками и межчелюстной тягой; е - резиновые кольца.
При переломах в боковых отделах альвеолярного отростка можно применять пружинящую дугу Энгля, которая настраивается таким обра- зом, чтобы переместить зубы вместе с альвеолярным отростком в напра- влении, нужном для восстановления нормальной окклюзии. Так, напри- мер, при смещении отломка в небном направлении дуга плотно прилегает к зубам здоровой стороны, но отстоит от зубов поврежденного альвео- лярного отростка. После наложения лигатур, упругая дуга будет переме-
щать зубы поврежденной стороны наружу, т.е. в правильное положение (рис.211).
Рис. 211. Лечение переломов альвеолярного отростка со смещением внутрь (а), кзади (б) и вертикальным смещением (в).
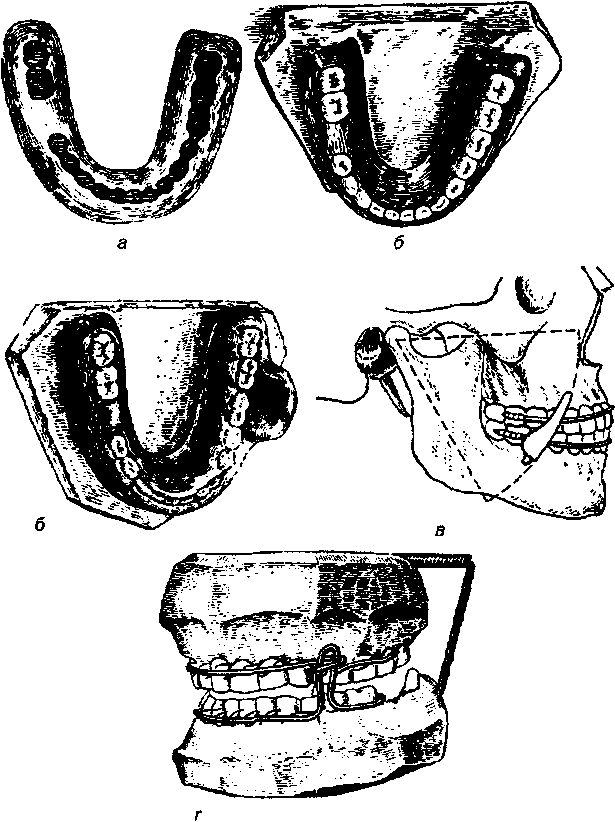
.212. Гнутая проволочная шина Збаржа для лечения переломов верхней челюсти: а- первый вариант; б - второй вариант; в - закрепление шин.
5ПЗ При включенных переломах альвеолярного отростка и переломах его в переднем отделе зубной дуги применяются стационарная проволочная счальная дуга толщиной 1,2-1,5 мм. Дуга привязывается к зубам здоровой стороны, а отломок подтягивается к дуге резиновыми кольцами или лига- турой.
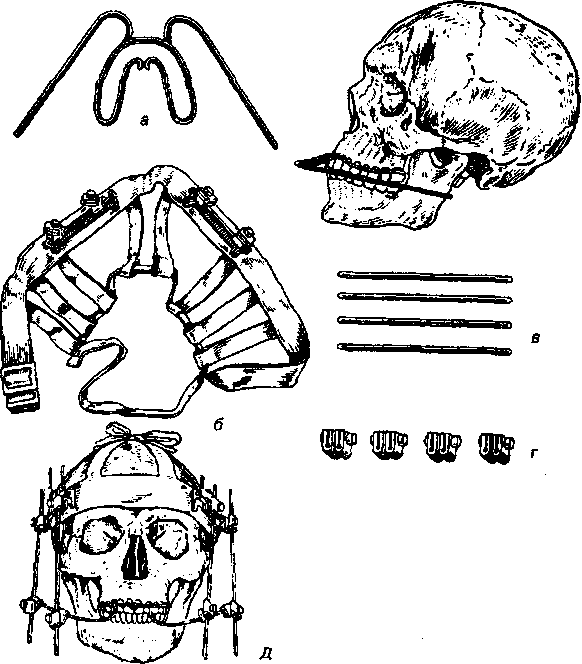
Ортопедическое лечение переломов верхней челюсти Переломы верхней челюсти могут быть односторонними и двусто- ронними. Различают три типа переломов верхней челюсти (Фор I, II, III). Кроме того, могут быть вколоченные переломы верхней челюсти, а ино- гда и полный отрыв ее. Основным симптомом перелома верхней челюсти со смещением является нарушение смыкания зубов в виде открытого прикуса. Лечение переломов верхней челюсти при выраженной подвижности отломков заключается в ручном вправлении отломков и фиксации их в правильном положении. Для лечения двусторонних переломов верхней челюсти используют проволочные шины, которые имеют внутриротовую часть, фиксированную к зубам, и внеротовую, соединенную с головной гипсовой повязкой. Подобная шина для лечения переломов переднего отдела верхней челюсти предложена Я.М.Збаржем (рис.212). Она гото- вится следующим образом. Берется алюминиевая проволока длиной 75 - 80 см. С каждой стороны ее концы длиной 15 см загибают навстречу друг другу и скручивают в виде спирали. Угол между длинными осями прово- локи не должен превышать 45°. Витки одного отростка идут по часовой, а другого - против часовой стрелки. Образование витых отростков считает- ся законченным тогда, когда средняя часть проволоки между последними витками равна расстоянию между премолярами. Эта часть является в дальнейшем передней частью назубной шины. Боковые части изгибают из свободных концов проволоки. Внутриротовую часть шины укрепляют лига- турной проволокой к зубам после вправления отломков. Внеротовые от- ростки отгибают вверх к голове так, чтобы они не касались кожи лица. По- сле этого, накладывают гипсовую повязку, в которую пригипсовывают концы проволочных отростков. Для лечения переломов верхней челюсти по I и II типу Я.М.ЗбарЖ разработал стандартный комплект, состоящий из шины-дуги, опорной го- ловной повязки и соединительных стержней (рис.213). Аппарат позволяет одновременно вправлять и закреплять отломки. Шина-дуга представляет собой двойную стальную дугу, охватывающую зубной ряд верхней челю- сти с обеих сторон. Размеры проволочной дуги регулируются разгибани- ем и укорочением ее небной части. От дуги отходят внеротовые стержни, направленные назад - к ушным раковинам. Внеротовые стержни соединя- (отся с головной повязкой при помощи соединительных металлических стержней. М.З.Миргазизов предложил аналогичное устройство стандарт- ной шины для закрепления отломков верхней челюсти, не только с ис- пользованием небной пластинки из пластмассы.
Рис. 213. Стандартный комплект Збаржа для лечения переломов верхней челюсти: а - шина- Дуга; б - головная повязка; в - соединительные стержни; г - соединительные хомутики.
Он охватывает зубной ряд в виде дуги с вестибулярной и небной поверх- ности. Для того, чтобы шина опиралась на зубы и не повреждала десне- Вой край, к каркасу припаивают перекладины, которые должны распола- гаться на контактных пунктах зубов. К каркасу припаивают четырехгран- ные трубки, которые будут удерживать внеротовые стержни. Спаянный Каркас помещают на модель челюсти и из воска моделируют шину. Мо- Дель с восковой репродукцией загипсовывают в кювету и заменяют воск На пластмассу. Можно зубодесневую шину изготавливать по другой тех-
Рис. 214. Зубонадесневая шина для закрепления отломков верхней челюсти.
нологии. Изготавливают проволочный каркас с трубками. Помещают его на модель и моделируют шину из быстротвердеющей пластмассы. Поли- меризацию проводят в вулканизаторе. Базис шины получается полупроз- рачным. Это позволяет видеть места сдавливания слизистой оболочки под шиной. Получение оттиска для изготовления шины имеет свои особенности. Они заключаются в опасности смещения отломков при выведении оттис- ка. Оттиски получают альгинатными массами, которые обладают способ- ностью присасываться к слизистой оболочке. При грубом выведении от- тиска из полости рта может произойти смещение отломков. Поэтому пе- ред выведением оттиска необходимо отогнуть один его край, открыв тем самым доступ воздуха под оттиск.
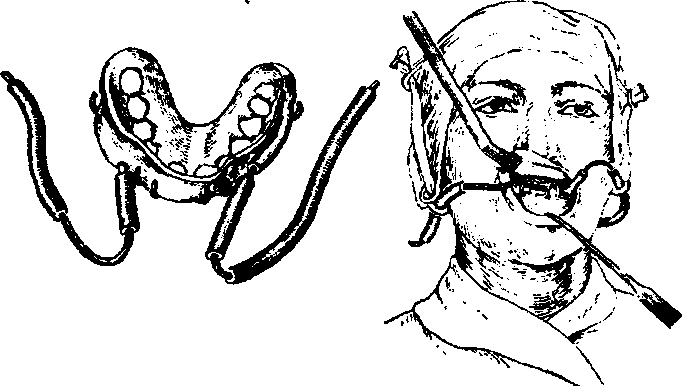
Рис. 215. Аппарат для вправления отломков верхней челюсти по Шуру. При двустороннем переломе верхней челюсти и ограниченной под- вижности отломков вправление и фиксацию последних осуществляют с помощью шин. С этой целью З.Я.Шур предложил аппарат со встречными стержнями (рис.215). Он состоит из: 1) гипсовой шапочки, в которую при- гипсовывают два вертикальных стержня длиной 150 мм; 2) единой паян- ной шины на верхнюю челюсть с опорными коронками на клыки и первые моляры обеих сторон. К шине со щечной стороны в области первого мо- ляра припасовывают плоские трубки сечением 2x4 мм и длиной 15 мм; 3) двух внеротовых стержней сечением 3 мм и длиной 200 мм. Паянную ши- ну цементируют на зубах верхней челюсти. На голове больного форми- руют гипсовую шапочку и одновременно вгипсовывают в нее вертикально с обеих сторон короткие стержни так, чтобы они располагались несколько позади латерального края орбиты и опускались книзу до уровня крыльев носа. Внеротовые стержни вставляют в трубки и изгибают по щечной поверхности зуба. В области клыка они направляются назад, на уровне короткого верхнего стержня выгибаются ему навстречу. Перемещение отломков челюсти достигается изменением направления внеротовых стержней. После установления челюсти в правильное положение концы рычагов связывают лигатурой. Лечение односторонних переломов верхней челюсти с тугоподвиж- ными отломками осуществляется с помощью проволочных шин с межче- люстным вытяжением. На нижнюю челюсть изгибают шину Тигерштедта с зацепными петлями. На верхнюю челюсть изгибают проволочную шину с зацепными петлями только на здоровой стороне, а на отломке шина ос- тается гладкой и не фиксируется лигатурами. После укрепления шины на здоровой стороне накладывают межчелюстную резиновую тягу, а между опущенным отломком верхней челюсти устанавливают резиновую про- кладку. После вправления отломка, свободный конец шины на верхней челюсти привязывают к зубам. При полном отрыве верхней челюсти со смещением ее назад и при вколоченном переломе вытяжение отломка проводится с помощью стерж- ня из стальной проволоки, одним концом прикрепленного к гипсовой головной повязке, а другим - к внутриротовой шине.
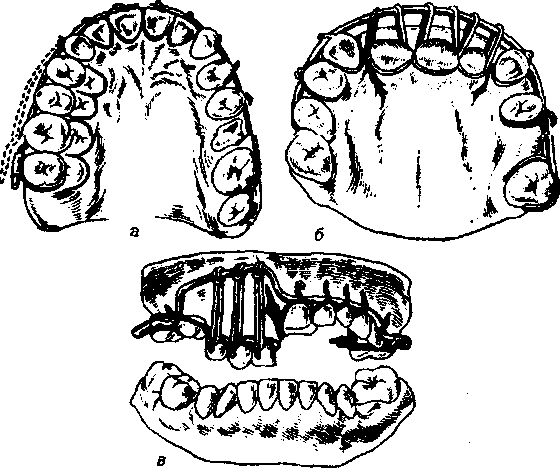
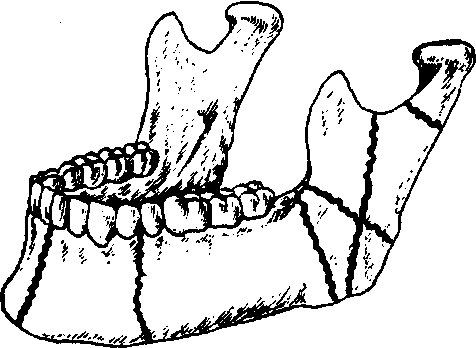
Ортопедическое лечение переломов нижней челюсти Переломы нижней челюсти происходят по линии слабости и имеют типичную локализацию (рис.216). Огнестрельные переломы, напротив, имеют различное расположение. Переломы нижней челюсти чаще всего бывают со смещением отломков, что объясняется тягой прикрепляющихся к ним жевательных мышц.
S07
Рис. 216. Типичная локализация переломов нижней челюсти.
Выбор метода ортопедического лечения переломов нижней челюсти зависит от локализации линии перелома, степени и направления смеще- ния отломков, наличия зубов на челюсти и состояния их пародонта, харак- тера нарушений окклюзии.
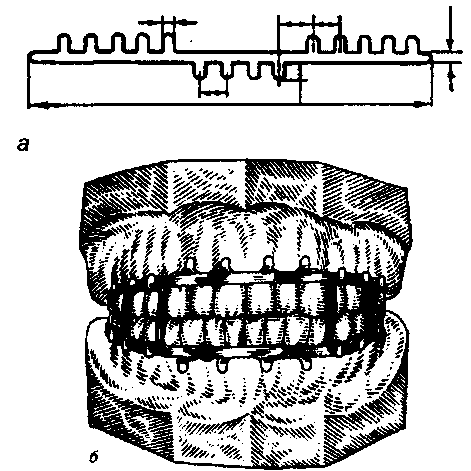
Рис. 217. Стандартная ленточная шина для межчелюстной фиксации по Васильеву: а - обший вид шины; б - шина на модели (часть лигатур снята).
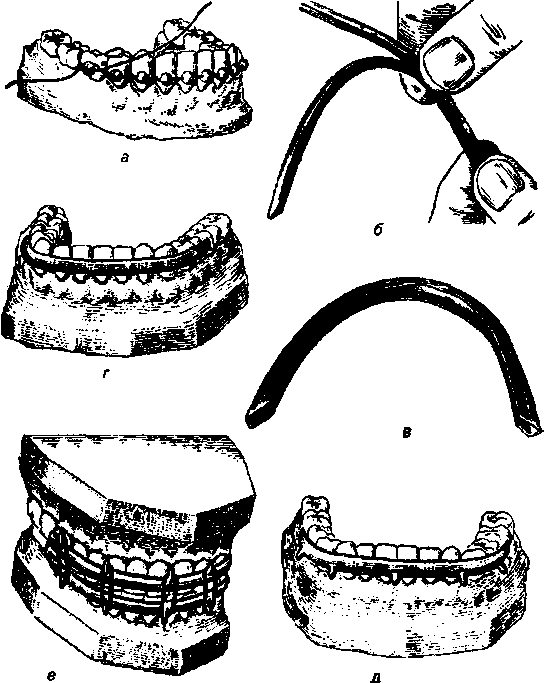
Методика наложения проволочной шины. Проволочную шину изги- бают из алюминиевой проволоки диаметром 1,8 мм. Шину изгибают вне полости рта, постоянно примеряя ее на зубном ряду. Наложение шины осуществляется после проводникового обезболивания. Она должна плот- но прилегать к каждому зубу. При отсутствии части зубов в ней изгиба- ется распорка или ретенционная петля. Зацепные петли изгибаются с по- мощью крампонных щипцов. Концы шины должны охватывать последние зубы. Для ее закрепления используется бронзо-алюминиевая проволока длиной 6 - 7 см и толщиной 0,4 - 0,6 мм (лигатура). Шина должна распола- гаться между экватором зуба и десной, не вызывая повреждения последней. Лигатуру изгибают в виде шпильки с концами различной длины. Концы ее пинцетом вводят с язычной стороны в два смежных межзубных промежутка и выводят со стороны преддверия (один - под шиной, другой - над шиной). Концы лигатур закручивают и загибают в межзубной промежуток. Лигатура не должна вызывать повреждения десны. Через 2- 3 дня ее подкручивают. Гнутые проволочные шины требуют больших затрат времени для их изгибания. В 1967 г. В.С.Васильевым была разработана стандартная на- зубная шина из нержавеющей стали с готовыми зацепными крючками (рис.217).
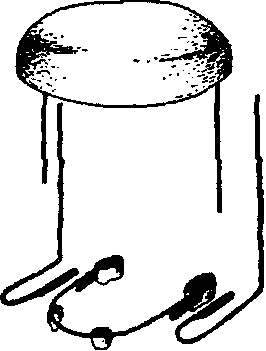
Рис. 218. Съемные шины для закрепления беззубых отломков нижней челюсти: а - шина Ванкевич; б - шина Степанова.
Технология шины. Альгинатной оттискной массой снимают оттиски с верхней и нижней челюстей. Определяют центральное соотношение че- люстей и модели загипсовывают в окклюдатор. Измеряют степень откры- вания рта. Изгибают каркас и моделируют шину из воска. Высота плоско- стей определяется степенью открывания рта. Плоскости при открывании Рта должны сохранять контакт с беззубыми альвеолярными отростками Или зубами. Воск заменяют на пластмассу. Эта шина может быть исполь-
зована также при костной пластике нижней челюсти для удержания кост- ных трансплантатов. Шина Ванкевич модифицирована А.И.Степановым который небную пластинку заменил дугой (рис.2186). При переломах нижней челюсти за пределами зубного ряда исполь- зуются зубодесневая шина с наклонной плоскостью на нижнюю челюсть и проволочные шины со скользящими шарнирами (Померанцева- Урбанская) (рис.219).
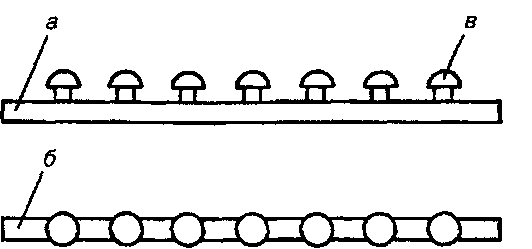
Рис. 219. Шины для лечения переломов нижней челюсти за пределами зубного ряда: а,б - зубонадесневая шина Вебера; в - ортопедический аппарат со скользящим шарниром по Шредеру; г - проволочная шина со скользящим шарниром Померанцевой-Урбанской. 00 металлическому шаблону дугообразной формы. Предварительно на зу- бах укрепляется полиамидная нить с пластмассовыми бусинками. С помо- щью этого метода можно получить гладкую шину и шину с зацепными петлями (рис.220). Ф.М.Гардашников предложил универсальную пластмассовую назуб- ную шину с грибовидными стержнями для межчелюстного вытяжения. Шину укрепляют бронзо-алюминиевой лигатурой (рис.221). Шину из быстротвердеющей пластмассы можно приготовить в виде каппы непосредственно в полости рта больного. Необходимо воском за- щитить десневой край от ожога пластмассой. Э.Я.Варес предлагал делать каппы методом штамповки из листового полиметилметакрилата в специ- альной пресс-форме.
Рис. 220. Схема изготовления пластмассовой шины для лечения переломов нижней челюсти: а- фиксация бусинок; б - формирование желобка; в - желобок; г - шина наложена на челюсть; д - шина с зацепными петлями; е - фиксация челюстей.
Пластмассовые шины обладают следующими недостатками: 1) укре- пление пластмассовых шин полиамидной нитью недостаточно стабильно в связи с растяжением последней; 2) пластмассовые шины в виде капп из- меняют окклюзию, громоздки, повреждают десневые сосочки и нарушают гигиену полости рта.
Рис. 221. Стандартная шина из эластической пластмассы по Гардашникову: а - вид сбоку; б - вид спереди; в - грибовидный отросток.
При переломах нижней челюсти с дефектом костной ткани применяют фиксирующие накостные аппараты А.Ф.Рудько, В.П.Панчохи и их мо- дификации. Шинирование переломов беззубой нижней челюсти. Ортопе- дические аппараты (шина Порта, Гунинга-Порта, А.А.Лимберга), предло- женные для лечения переломов беззубой нижней челюсти не дают желае- мого результата. Они громоздки и не обеспечивают надежной фиксации беззубых отломков при значительной атрофии альвеолярной части. При лечении переломов у этой группы больных предпочтение нужно отдать хирургическим методам лечения (проволочный шов, введение спиц и др.). При хорошо сохранившихся альвеолярных гребнях как вынужденную меру можно использовать протезы больного в комбинации с подбородочной пращой. Шины лабораторного изготовления. Проволочные шины имеют некоторые недостатки. Лигатуры повреждают десну, необходимо их по- стоянно подкручивать, нарушается гигиена полости рта. Этих недостатков лишены шины лабораторного изготовления. Они состоят из опорных ко- ронок и припаянной к ним дуги из ортодонтической проволоки толщиной 1,5 - 2,0 мм. Для изготовления шины снимают оттиски. В лаборатории го- товят коронки. Их проверяют в полости рта. С зубного ряда вместе с ко- ронками снимают оттиск, в который после его выведения вставляют ко- ронки и отливают модель. По модели изгибают дугу и спаивают ее с коронками. Шину проверяют в полости рта и укрепляют цементом.
ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ ПОСЛЕДСТВИЙ ТРАВМЫ ЧЕЛЮСТЕЙ Дата добавления: 2015-12-16 | Просмотры: 2608 | Нарушение авторских прав |
 При переломах альвеолярного отростка без смещения применяется одночелюстная алюминиевая шина (гладкая проволочная скоба) (рис.210). Она изгибается по зубному ряду с вестибулярной стороны и фиксируется к зубам лигатурной проволокой. При свежих переломах со смещением от- ломки вправляются одномоментно под анестезией и закрепляются одно- челюстной проволочной шиной. При несвоевременном обращении паци- ента к врачу отломки становятся тугоподвижными и вправить их одномо- ментно не удается. В этих случаях применяется внутриротовое и внерото- вое вытяжение.
При переломах альвеолярного отростка без смещения применяется одночелюстная алюминиевая шина (гладкая проволочная скоба) (рис.210). Она изгибается по зубному ряду с вестибулярной стороны и фиксируется к зубам лигатурной проволокой. При свежих переломах со смещением от- ломки вправляются одномоментно под анестезией и закрепляются одно- челюстной проволочной шиной. При несвоевременном обращении паци- ента к врачу отломки становятся тугоподвижными и вправить их одномо- ментно не удается. В этих случаях применяется внутриротовое и внерото- вое вытяжение.