|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ. Кафедра внутренней медицины №2ОДЕССКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ Кафедра внутренней медицины №2 МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ по самостоятельной работе студентов (СРС)
Учебная дисциплина: «Внутренняя медицина»
Модуль №2 (ротационный) «Основы внутренней медицины (ревматология, нефрология, пульмонология, гастроэнтерология)»
Содержательный модуль №1 «Основы диагностики, лечения и профилактики основных заболеваний костно-мышечной системы и соединительной ткани»
Тема занятия СРС «Практические навыки по ведению пациентов с заболеваниями костно-мышечной системы и соединительной ткани»
Курс 5. Факультет медицинский №№ 1-3
Утверждено на методическом совещании кафедры «____»________ 2014.
Протокол № ___. Зав. кафедрой, к.мед.н., доцент, заслуженный врач Украины
________________________ В.А. Штанько
Одесса – 2014 Модуль № 2 (ротационный) «Основы внутренней медицины (ревматология, нефрология, пульмонология, гастроэнтерология)» Содержательный модуль № 1 «Основы диагностики, лечения и профилактики основных заболеваний костно-мышечной системы и соединительной ткани» Тема №№ 1-10, количество часов - 30. Актуальность темы: Проблема ревматических болезней суставов и системных заболеваний соединительной ткани (СЗСТ) является сегодня чрезвычайно актуальной. Они является серьезным и тяжелым бременем для больного, его семьи и в целом для общества. В Украине насчитывается более 3,5 миллионов больных ревматическими болезнями (РБ), при этом более 2 миллионов составляют лица трудоспособного возраста. Растет как распространенность основных ревматических болезней (остеоартроз, метаболические артропатии, СЗСТ, остеопороз и т.д.), так и обусловленные ими высокие уровни временной нетрудоспособности, инвалидности, низкой продолжительности и качества жизни. Поэтому борьба с этими заболеваниями остается одной из важнейших задач государственной политики в области здравоохранения. Ассоциация ревматологов Украины плодотворно сотрудничает с Европейской антиревматической Лигой (EULAR), Ассоциацией ревматологов России (АРР) и другими международными медицинскими и научными организациями. Проводится дальнейшая активизация и разработка новых мер, направленных на обеспечение современной диагностики и лечения ревматических болезней, в том числе в рамках Международной декады, посвященной заболеваниям костно - мышечной системы, организованной ВОЩЗ в 2000 году. Следует отметить, что активное внедрение новых технологий лечения РБ (в частности, биологические агенты, медленно действующие препараты для лечения, препараты для лечения остеоартроза и т.д.), позволило достичь значительного улучшения или вообще медикаментозно - индуцированной ремиссии у пролеченных больных.
1. Конкретные цели: Уметь: - анализировать жалобы, анамнез и данные физикального обследования пациента с РБ; - объяснить патогенетические механизмы симптомов и синдромов РБ у пациента; - классифицировать имеющиеся у пациента ревматологические синдромы по их клинической значимости; - трактовать данные лабораторного и инструментального обследования пациента с РБ; - предложить программу дифференциального диагноза и лечебную программу пациента с РБ; - нарисовать схемы соотношения выявленных у пациента синдромов; - составить историю болезни пациента с ревматологическим заболеванием. 2. Междисциплинарная интеграция (Базовые знания, умения, навыки, необходимые для изучения темы):
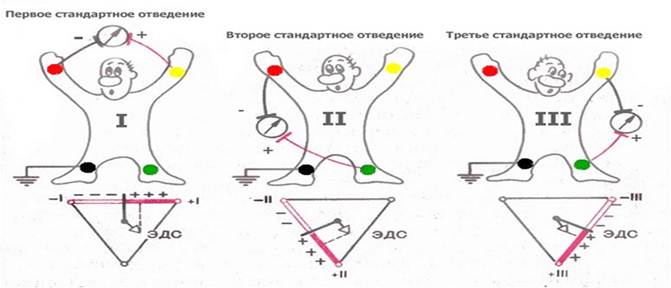
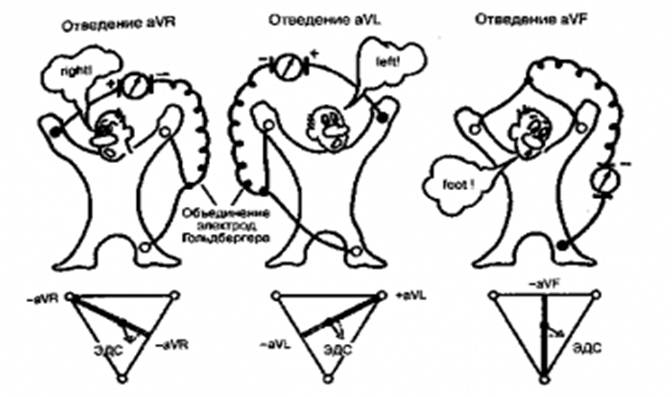
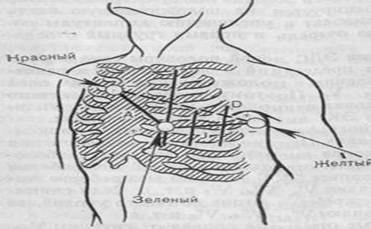
4. Перечень основных обозначений, параметров, характеристик, которые должен усвоить студент при подготовке к занятию: 1. Суставной синдром, типы синдрома, степень нарушения функции суставов. 2. Синдром воспаления, степень активности воспалительного процесса 3. Синдром Шегрена 4. Синдром Фелти 5. Синдром Рейтера 4.2 Теоретические вопросы к занятию: 1. Основные симптомы ревматологической патологии. 2. Методы исследования в ревматологии. 3. Острая ревматическая лихорадка и хроническая ревматическая болезнь сердца: значение лабораторно-инструментальных методов исследования. Критерии диагностики. 4. Ревматоидный артрит: клиническая картина с учетом активности патологического процесса, стадии заболевания, системных проявлений. 5. Системная красная волчанка: клинические проявления в зависимости от поражения органов и систем, активности болезни. Диагностические критерии. 6. Системная склеродермия и дерматомиозит: клиническая картина в зависимости от поражения органов и систем. Диагностические критерии. 7. Геморрагический васкулит (пурпура Шенлейн-Геноха, гиперсенситивный васкулит): клинические проявления, критерии диагностики. 8. Узелковый полиартериит: клинические проявления, критерии диагностики. Дифференциальный диагноз. 9. Остеоартроз: клиническая картина в зависимости от преимущественной локализации поражений. Диагностика. Немедикаментозное лечение. 10. Анкилозирующий спондилоартрит: критерии диагностики. 11. Реактивные артропатии: клинические проявления реактивных артритов разной этиологиии. Синдром Рейтера, значение лабораторно-инструментальных методов диагностики. Критерии диагностики. Лечение, роль антибактериальной терапии. 12. Подагра: критерии диагноза. 5. Содержание темы: 5.1. Овладение навыками реестрации и интерпретации ЭКГ при гипертрофии левого желудочка, гипертрофии правого желудочка, при гипертрофии предсердий (правого и левого) – (к теме №№1, 2): Обычное электрокардиографическое исследование включает обязательную регистрацию 12 отведений: 3-х стандартных, 3-х усиленных однополюсных от конечностей и 6-ти грудных (рис.1). Рис.1. Стандартные отведения ЭКГ Электроды накладывают (см. рис. 1) на правой руке (красная маркировка), левой руке (желтая маркировка) и на левой ноге (зеленая маркировка). Эти электроды попарно подключаются к электрокардиографу для регистрации каждого из трех стандартных отведений. Четвертый электрод устанавливается на правую ногу для подключения заземляющего провода (черная маркировка) Стандартные отведения от конечностей регистрируют при следующем попарном подключении электродов: I отведение — левая рука (+) и правая рука (—); II отведение — левая нога (+) и правая рука (—); III отведение — левая нога (+) и левая рука (—). Усиленные отведения ЭКГ от конечностей регистрируют разность потенциалов между одной из конечностей, на которой установлен активный положительный электрод данного отведения, и средним потенциалом двух других конечностей (см. рис. 2). В качестве отрицательного электрода в этих отведениях используют так называемый объединенный электрод Гольдбергера, который образуется при соединении через дополнительное сопротивление двух конечностей. Три усиленных однополюсных отведения от конечностей обозначают следующим образом: aVR — усиленное отведение от правой руки; aVL — усиленное отведение от левой руки; aVF — усиленное отведение от левой ноги. Как видно на рис. 2 ниже, оси усиленных однополюсных отведений от конечностей получают, соединяя электрический центр сердца с местом наложения активного электрода данного отведения, т.е. фактически — с одной из вершин треугольника Эйнтховена. Рис. 2. Усиленные однополюсные отведения ЭКГ. Грудные отведения -это однополюсные отведения, предложенные Вильсоном. Они регистрируют разность потенциалов между активным (+) электродом, помещенным в строго определенные точки на грудной стенке и (-) объединенным электродом Вильсона (см. рис. 3). Последний образуется при соединении трех конечностей (правой руки, левой руки и левой ноги) и имеет потенциал, близкий к нулю.
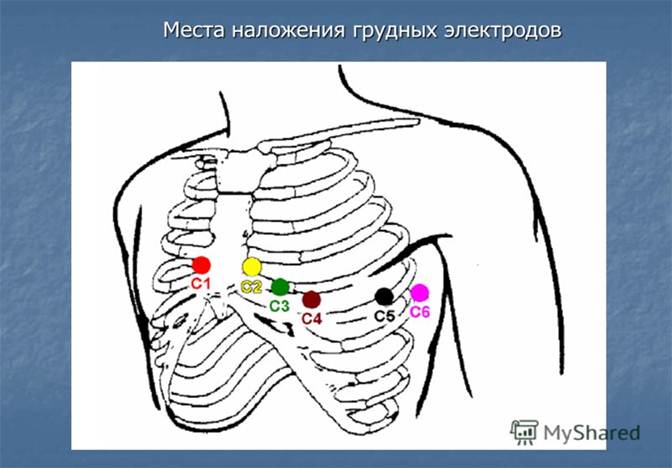
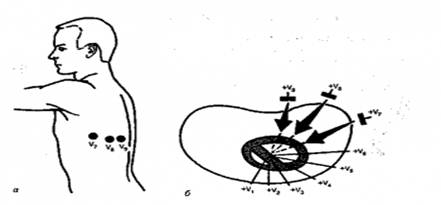
Рис. 3. Грудные отведения ЭКГ. Позиции активного электрода при записи грудных отведений: V1 - IV межреберье у правого края грудины; V2 - IV межреберье у левого края грудины; V3 - между позициями V2 и V4 (примерно на уровне IV ребра по левой пара-стернальной линии); V4 - в V межреберье по левой срединоключичной линии; V5 - на том же горизонтальном уровне, что V4 по левой передне-подмышечной линии. V6 - на том же горизонтальном уровне, что V4 и V5 по левой средне-подмышечной линии. Дополнительные отведения. Необходимость в них возникает при недостаточной информативности 12-ти общепринятых отведений. Существует множество дополнительных отведений и используются они по определенным показаниям. Например, в диагностике задне-базальных и задне-боковых инфарктов миокарда чрезвычайно полезными могут оказаться крайне левые грудные отведения V7-V9 (см.рис. 4). Для записи этих отведений активный электрод устанавливается соответственно по задней подмышечной, лопаточной и паравертебральной линиям на горизонтальном уровне электродов V4-V6.
Рис. 4. Дополнительные отведения ЭКГ.
В клинической практике широкое распространение получили отведения по Небу (см. рис 5). Это двухполюсные отведения, которые фиксируют разность потенциалов между двумя точками на поверхности грудной клетки. Отведение Dorsalis (D) - активный (+) электрод помещается на уровне верхушки сердца по задней подмышечной линии, (-) электрод - во II межреберье у правого края грудины. Отведение Anterior (A) - активный (+) электрод - на месте верхушечного толчка, (-) электрод - во II межреберье у правого края грудины. Отведение Inferior (J) - активный (+) электрод - на месте верхушечного толчка, (-) электрод на уровне верхушки сердца по задней подмышечной линии. Отведения по Небу применяются для диагностики очаговых изменений миокарда в области задней стенки (отведение D), передне-боковой (отведение A) и верхних отделов передней стенки левого желудочка (отведение J).
Рис. 5. Отведения ЭКГ по Небу. Методика записи электрокардиограммы. Запись ЭКГ должна проводится в теплом помещении во избежание дрожи больного при максимальном расслаблении мышц. Плановые исследования проводятся после 10-15 мин. отдыха не ранее, чем через 2 часа после приема пищи. Обычное положение - лежа на спине. Дыхание ровное, неглубокое. 1. Наложение электродов. С целью уменьшения наводных токов и улучшения качества записи ЭКГ необходимо обеспечить хороший контакт электродов с кожей. Обычно это достигается применением марлевых прокладок между кожей и электродами, смоченных 5-10% раствором хлористого натрия или специальных токопроводящих паст. При необходимости в местах наложения электродов предварительно обезжиривают кожу. В случае значительной волосистости эти места смачивают мыльным раствором. На внутреннюю поверхность предплечий и голеней в нижней трети накладывают пластинчатые электроды, закрепляя их резиновыми лентами. На грудь устанавливают один (или несколько при многоканальной записи) грудной электрод, который фиксируют резиновой грушей присоской. 2. Подключение электродов к электрокардиографу. Каждый электрод соединяется с электрокардиографом соответствующим проводом шланга отведений, имеющим общепринятую цветовую маркировку. К электроду, расположенному на правой руке, присоединяют провод, маркированный красным цветом; на левой руке - желтым, на правой ноге - черным; левой ноге - зеленым. Грудной электрод соединяют с кабелем, обозначенным белым цветом. При многоканальной записи с одновременной регистрацией всех шести грудных отведений к электроду в позиции V1 подключают провод с красным наконечником, V2 - с желтым, V3 - с зеленым, V4 - с коричневым, V5 - с черным, V6 - с синим или фиолетовым. 3. Заземление электрокардиографа. 4. Включение аппарата в сеть. 5.Запись контрольного милливольта. Регистрации ЭКГ должна предшествовать калибровка усиления, что позволяет стандартизировать исследование, т.е. оценивать и сравнивать при динамическом наблюдении амплитудные характеристики. Для этого в положении переключателя отведений "0" на гальванометр электрокардиографа нажатием специальной кнопки подается стандартное калибровочное напряжение в 1 милливольт. Желательно проводить калибровку записи в начале и конце съемки ЭКГ. 6. Выбор скорости движения бумаги. Современные электрокардиографы могут регистрировать ЭКГ при различных скоростях движения ленты: 12,5; 25; 50; 75 и 100 мм/с. Выбранная скорость устанавливается нажатием соответствующей кнопки на панели управления. Наиболее удобна для последующего анализа ЭКГ скорость 50 мм/с. Меньшая скорость (обычно 25 мм/с) используется с целью выявления и анализа аритмии, когда требуется более длительная запись ЭКГ. При скорости движения ленты 50 мм/с каждая маленькая клеточка миллиметровочной сетки, расположенная между тонкими вертикальными линиями (т.е. 1 мм) соответствует 0,02 с. Расстояние между двумя более толстыми вертикальными линиями, включающее 5 маленьких клеточек (т.е. 5 мм), соответствует 0,1 с. При скорости движения ленты 25 мм/с маленькая клеточка соответствует 0,04 с, большая - 0,2 с. 7. Запись ЭКГ. Регистрация ЭКГ складывается из последовательной записи электрокардиографических отведений, что делают, поворачивая ручку переключателя отведений. В каждом отведении записывают не менее 4-х циклов. а) Запись стандартных отведений производится при положении переключателя отведений в позициях I, II и III. Принято III стандартное отведение регистрировать дополнительно при задержке дыхания на глубоком вдохе. Это делают с целью установления позиционного характера изменений, нередко обнаруживаемых в данном отведении. б) Запись однополюсных усиленных отведений от конечностей осуществляется с помощью тех же электродов и при том же их расположении, что и при регистрации стандартных отведений. В позиции переключателя отведений I записывают отведение aVR, II - aVL, III - aVF. в) Запись грудных отведений. Переключатель отведений переводят в позицию V. Регистрацию каждого отведения производят, перемещая последовательно грудной электрод из положения V1 до положения V6 (см. выше). г) Запись отведений по Небу. Эти дополнительные отведения регистрируются с помощью пластинчатых электродов, которые переносят с конечностей на грудную клетку. При этом, электрод с правой руки (красный маркированный провод) перемещают во II межреберье к правому краю грудины; с левой ноги (зеленая маркировка провода) - в позицию грудного отведения V4 (верхушка сердца); с левой руки (желтая маркировка провода) - на том же горизонтальном уровне по задней подмышечной линии. В положении переключателя отведений I регистрируют отведение D, II-A, III-J. Перед записью ЭКГ или после ее окончания на ленте указывают дату проведения исследования (при экстренных ситуациях фиксируется и время), фамилию, имя, отчество больного, его возраст. Дата добавления: 2015-02-06 | Просмотры: 1262 | Нарушение авторских прав |