|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ВЫСОКОЧАСТОТНАЯ ИВЛ
Высокочастотной принято считать ИВЛ с частотой дыхательных циклов более 60 в минуту. Такая величина выбрана потому, что при указанной частоте переключения фаз дыхательных циклов проявляется основное свойство ВЧ ИВЛ — постоянное положительное давление (ППД) в дыхательных путях. Естественно, что пределы частоты, от которых проявляется это свойство, довольно широки и зависят от MOB, растяжимости легких и грудной клетки, скорости и способа вдувания дыхательной смеси и других причин. Однако в подавляющем большинстве случаев именно при частоте дыхательных циклов 60 в минуту в дыхательных путях больного создается ППД. Указанная величина удобна для перевода частоты вентиляции в герцы, что целесообразно для расчетов в более высоких диапазонах и сравнения получаемых результатов с зарубежными аналогами. Диапазон частоты дыхательных циклов очень широк — от 60 до 7200 в минуту (1—120 Гц), однако верхним пределом частоты ВЧ ИВЛ считают 300 в минуту (5 Гц). При более высоких частотах нецелесообразно применять пассивное механическое переключение фаз дыхательных циклов из-за больших потерь ДО во время переключения, возникает необходимость использования активных способов прерывания вдуваемого газа или генерирования его колебаний. Кроме того, при частоте ВЧ ИВЛ свыше 5 Гц становятся практически незначимыми величины амплитудного давления в трахее [Молчанов И.В., 1989]. Причиной образования ППД в дыхательных путях при ВЧ ИВЛ является эффект «прерванного выдоха». Очевидно, что при неизмененных прочих параметрах учащение дыхательных циклов приводит к росту постоянного положительного и максимального давлений при уменьшении амплитуды давления в дыхательных путях. Увеличение или уменьшение ДО вызывает соответствующие изменения давления. Укорочение времени вдоха приводит к уменьшению ППД и увеличению максимального и амплитудного давления в дыхательных путях. В настоящее время наиболее распространены три способаВЧ ИВЛ: объемный, осцилляторный и струйный. Объемная ВЧ ИВЛ (High frequency positive pressure ventilation — HFPPV) с заданным потоком или заданным ДО часто обозначается как ВЧ ИВЛ под положительным давлением. Частота дыхательных циклов обычно составляет 60—110 в минуту, продолжительность фазы вдувания не превышает 30 % длительности цикла. Альвеолярная вентиляция достигается при сниженных ДО и указанной частоте. Увеличивается ФОЕ, создаются условия для равномерного распределения дыхательной смеси в легких (рис. 4.10). В целом объемная ВЧ ИВЛ не может заменить традиционную ИВЛ и находит ограниченное применение: при операциях на легких с наличием бронхоплевральных свищей, для облегчения адаптации больных к другим режимам ИВЛ, при отключении респиратора.
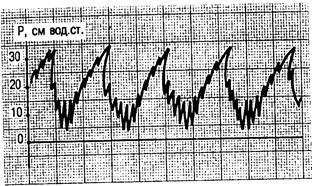
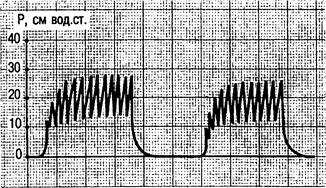
Рис. 4.10. ИВЛ в сочетании со струйной ВЧ ИВЛ. Кривая давления в дыхательных путях. Осцилляторная ВЧ ИВЛ (High frequency oscillation — HFO, HFLO) представляет собой модификацию апноэтического «диффузионного» дыхания. Несмотря на отсутствие дыхательных движений, с помощью этого метода достигается высокая оксигенация артериальной крови, но при этом нарушается элиминация СО2, что ведет к дыхательному ацидозу. Применяется при апноэ и невозможности быстрой интубации трахеи с целью устранения гипоксии. Струйная ВЧ ИВЛ (High frequency jet ventilation — HFJV) — наиболее распространенный метод. При этом регулируются три параметра: частота вентиляции, рабочее давление, т.е. давление дыхательной смеси, подаваемой в шланг пациента, и отношение вдох/выдох. Существуют два основных способа ВЧ ИВЛ: инжекционный и чрескатетерный. В основу инжекционного способа положен эффект Вентури: струя кислорода, подаваемая под давлением 1—4 кгс/см2 через инжекционную канюлю, создает вокруг последней разрежение, вследствие чего происходит подсос атмосферного воздуха. С помощью коннекторов инжектор соединяется с эндотрахеальной трубкой. Через дополнительный патрубок инжектора осуществляются подсос атмосферного воздуха и сброс выдыхаемой газовой смеси. Это позволяет реализовать струйную ВЧ ИВЛ при негерметичном дыхательном контуре. Степень увеличения ДО при данном методе зависит от диаметра и длины инжекционной канюли, величины рабочего давления, частоты вентиляции, аэродинамического сопротивления дыхательных путей. При постоянном потоке для получения газовой смеси с содержанием 60—40 % кислорода коэффициент инжекции (относительное количество подсасываемого воздуха по отношению к расходу кислорода) необходимо соответственно увеличить от 1 до 3. Таким образом, ВЧ ИВЛ проводится при негерметичном дыхательном контуре через интубационную трубку, катетер или иглу, вставленные чрескожным доступом в трахею. Больные легко адаптируются к струйной ВЧ ИВЛ при сохраненном самостоятельном дыхании. Метод может быть использован при наличии бронхоплевральных свищей. Несмотря на широкое применение методов ВЧ ИВЛ, они в основном применяются как вспомогательные методы при проведении респираторной терапии. Как самостоятельный вид ВЧ ИВЛ для поддержания газообмена нецелесообразна. Дробное применение сеансов этого метода длительностью 40 мин может быть рекомендовано всем больным, которым проводится ИВЛ свыше 24 ч. Комбинация ВЧ ИВЛ с традиционной ИВЛ — прерывистая ВЧ ИВЛ — является перспективным методом поддержания адекватного газообмена и профилактики легочных осложнений в послеоперационном периоде. Суть метода заключается в том, что в режим ВЧ ИВЛ вводятся паузы, обеспечивающие снижение давления в дыхательных путях до необходимой величины. Эти паузы соответствуют фазе выдоха при традиционной ИВЛ. Паузы создаются путем отключения электромагнитного преобразователя аппарата ВЧ ИВЛ на 2—3 с 6—10 раз в минуту под контролем уровня газов в крови (рис. 4.11).
Рис. 4.11. Прерывистая струйная ВЧ ИВЛ. Кривая давления в дыхательных путях.
В восстановительном периоде, особенно при «отлучении» больных от респиратора после длительной многодневной ИВЛ, имеются все показания к проведению сеансов ВЧ ИВЛ, часто в комбинации с ВИВЛ. Как в процессе ИВЛ, так и на этапе «отлучения» и после экстубации рекомендуется использовать режим ПДКВ. Количество сеансов ВЧ ИВЛ может быть различным — от 2—3 до 10 и более в сутки. Вследствие более рациональной вентиляции и улучшения физических свойств легких повышается оксигенация артериальной крови. Обычно больные хорошо переносят этот режим, влияние на гемодинамику в целом благоприятное. Однако указанные эффекты непродолжительны, для их закрепления требуются повторные сеансы респираторной терапии, являющиеся своеобразным методом физиотерапии легких. Показаниями к применению ВЧ ИВЛ также служат невозможность экстренной интубации трахеи, профилактика гипоксемии при смене интубационной трубки, транспортировка тяжелобольных, нуждающихся в ИВЛ. Для ВЧ ИВЛ применяются респираторы ЕУ-А («Дрегер»), отечественные серии «Спирон», «Ассистент» и др. Недостатками методов ВЧ ИВЛ являются сложность согревания и увлажнения дыхательной смеси, большой расход кислорода. Возникают определенные трудности с мониторированием ВФК, определением истинного давления в дыхательных путях, ДО и MOB. Очень высокая частота вдохов (более 200—300 в минуту) или удлинение вдоха приводят к уменьшению альвеолярной вентиляции, а слишком короткий выдох способствует увеличению ПДКВ с более выраженным влиянием на гемодинамику и риском баротравмы. ВЧ ИВЛ не рекомендуется применять для лечения тяжелых форм распространенных пневмоний и РДСВ. Следует помнить о том, что большие потоки кислорода и воздуха при затрудненном выдохе могут вызвать тяжелую баротравму легких. Дата добавления: 2014-12-12 | Просмотры: 1361 | Нарушение авторских прав |