|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Сравнительная оценка органосохраняющих и органоуносящих методов хирургического лечения рака мочевого пузыряРезультаты применения органосохраняющих и органо-уносящих методову больных с инвазивным РМП, по данным различных авторов, представлены в таблице 7. Видно, что результаты резекции мочевого пузыря разнятся в зависимости от вида выполненной операции: чем она сложнее и обширнее (а это определяется локализацией и распространенностью опухоли), тем хуже результаты. Поэтому существует ряд положений, ограничивающих показания к резекции мочевого пузыря. К ним следует отнести: 1) локализацию опухоли в области треугольника Льето и шейки мочевого пузыря, вблизи от устьев мочеточников, 2) большие по размеру новообразования. Это ситуации, при которых необходимы обширные резекции стенки мочевого пузыря, сопровождающиеся пластическим восстановлением непрерывности мочевых путей и объема мочевого пузыря, достаточного для удовлетворительного качества жизни пациента. Одним из основных аргументов против резекции мочевого пузыря является то, что не удаляется орган, являющийся потенциальным источником рецидивов заболевания. В связи с этим считается, что резекция мочевого пузыря показана не более чем 10% больных. Что касается цистэктомии, то основным аргументом ее противников является несовершенство существующих методов деривации мочи. Собственно говоря, это мнение возникло тогда, когда не были разработаны методики создания ортотопического мочевого пузыря, не имелось мочеприемников, обеспечивающих пациенту достаточно комфортную жизнь. После удаления мочевого пузыря пациент ощущает себя инвалидом, не имеющим возможности работать и находиться в обществе. Сравнительная характеристика резекции мочевого пузыря и цистэктомии при инвазивном раке мочевого пузыря
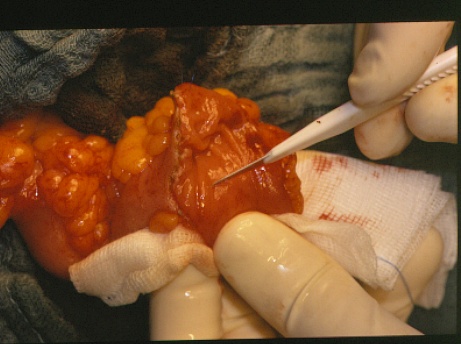
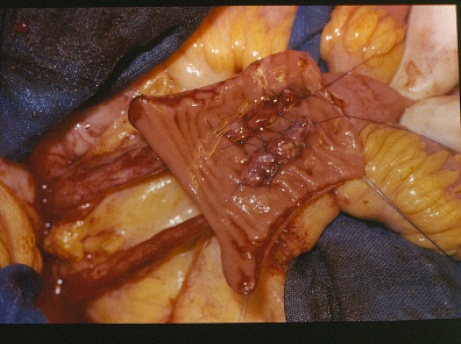
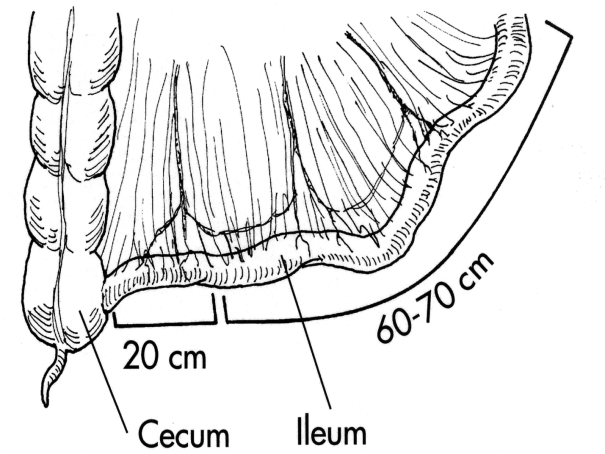
6.7.4. Вопросы пластики и протезирования мочевого пузыря Все виды операций, выполняемых по поводу рака мочевого пузыря, можно разделить на органосохраняющие (ТУР мочевого пузыря, резекция мочевого пузыря) и органоуносящие (цистэктомия). С точки зрения качества послеоперационной жизни больных, безусловное преимущество имеют органосохраняющие операции: сохраняется самостоятельное мочеиспускание, потенция, операции технически проще, чем цистэктомия, и дают меньшее число интра- и постоперационных осложнений. Однако, с точки зрения онкологии, имеется ряд требований, ограничивающих показания к этим оперативным вмешательствам. Выбор оптимального объема операции основывается на информации о локализации и распространенности опухолевого процесса, морфологическом строении опухоли и соматическом состоянии больного. На сегодняшний день существует более 40 методик реконструкции мочевого пузыря после радикальной цистэктомии. Для пластики мочевого пузыря используются различные отделы желудочно-кишечного тракта (желудок, тонкая кишка, илеоцекальный отдел толстой кишки и прямая кишка) (рис. 46). Имеются методики восстановления резецированных стенок мочевого пузыря брюшиной. При необходимости во вновь образованную полость помещается эндопротез, который извлекается в послеоперационном периоде. Разработка различных методов отведения мочи - это результат стремления к улучшению качества жизни больного после цистэктомии. В настоящее время широко применяются различные способы создания ортотопического мочевого пузыря (операции Hautmann, Studer, Padovana, Mainz pouch II), методы формирования "сухой" уростомы (операции Cock, Indiana pouch, Mainz pouch I). Однако у значительной части больных до сих пор применяется операция Bricker. Современные наклеивающиеся на кожу мочеприемники обеспечивают больному высокое качество жизни после этого способа отведения мочи. Операция Bricker продолжает оставаться тем стандартом, с которым сравниваются результаты всех прочих методов деривации мочи после цистэктомии. Наиболее частыми недостатками подобных операций являются: 1) недостаточный объем резервуара; 2) повышенное давление в нем и как следствие подтекание мочи; 3) пиелонефрит, связанный с использованием участка кишечника для цистопластики; 4) трудности в технике операции, связанные с использованием для реконструкции различных отделов желудочно-кишечного тракта (желудок, тонкая кишка, илеоцекальный отдел толстой кишки и прямая кишка).
Рис. 46. Этапы реконструкции мочевого пузыря с использованием кишечной пластики.
В настоящее время продолжается поиск новых методов лечения РМП и пластической реконструкции мочевого пузыря. С этой целью были опробованы лазерная трасуретральная резекция и фотодинамическая терапия, но они не получили широкого распространения. В результате клинических исследований оказалось, что фотодинамическая терапия в своей обычной форме значительно менее эффективна, чем стандартная TУР, к тому же был выявлен негативный эффект: пациенту необходимо избегать солнечной радиации в течение нескольких недель после терапии. Лазерная ТУР достаточно эффективна при удалении опухоли, но не показывает положительных результатов при патологоанатомическом исследовании. Перспективным может быть использование приборов, основанных на локальной генерации высокотемпературного «плазменного поля».
Дата добавления: 2015-02-05 | Просмотры: 976 | Нарушение авторских прав |