 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
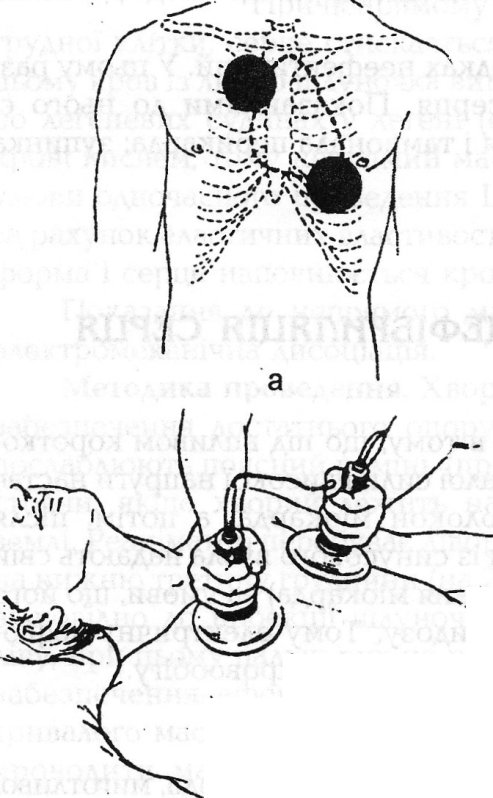
ЕЛЕКТРИЧНА ДЕФІБРИЛЯЦІЯ СЕРЦЯСуть цього методу полягає в тому, що під впливом короткочасної дії постійним електричним струмом малої сили i високої напруги настає одночасна деполяризація всіх м'язових волокон міокарда, а потім, після закінчення рефрактерного періоду, імпульси із синусового вузла надають свій ритм серцю (відновлюються ритмічні скорочення міокарда) за умови, що його тканини достатньо оксигеновані та немає ацидозу. Тому електричну дефібриляцію слід проводити якомога швидшепісля зупинки кровообігу. Абсолютні показання: 1. Фібриляція або тріпотіння шлуночків. 2. 3атяжні пароксизми шлуночкової, надшлуночкової тахікардії, миготливої аритмії, які резистентні до медикаментозної терапії i супроводжуються симптомами швидко наростаючої декомпенсації серцевої діяльності, особливо у хворих на гострий інфаркт міокарда. 3. Пароксизми тріпотіння передсердь із кратністю проведення 1:1 i частотою скорочень шлуночків близько 300 за 1 хв. Пароксизлти мигтіння-тріпотіння передсердь у хворих iз синдромом передчасного збудження шлуночків (WPW), коли «шквал» імпульсів із передсердь збуджує шлуночки 3 частотою близько 300 за 1 хв i кровообіг стає неможливий. Відносні показання: 1. Шлуночкова i надшлуночкова тахікардія. 2. Постійна форма миготливої аритмії або тріпотіння передсердь тривалістю до 2 років або 3 тривалим (не менше 1 року) ефектом, який мав місце раніше від електроімпульсної терапії. Протипоказання: 1. Інтоксикація серцевими глікозидами. 2. Синусова тахікардія (іноді до 180 - 200 скорочень серця за 1 хв) при тяжких травмах черепа чи передозуванні атропіну й адреналіну. 3. 4. При безуспішних або короткочасних ефектах від попередніх дефібриляцій 5. Гіпокаліемія (менше 3,5 ммоль/л). Корекція хлоридом калію протягом 3-х діб по 4 на добу. 6. Тромбоем6олічні ускладнення протягом останніх 3-х місяців. Методика (рис. 38). Підготовка хворого: а) не призначати діуретиків та серцевих глікозидів протягом двох днів до кардіоверсії; б) якщо дозволяє ситуація, можливе перед ЕІТ призначення хворому за 15 - 30 хв 0,2-0,4 г хінідину або 1 г новокаїнаміду; в) дефібриляцію при тріпотінні, фібриляції шлуночків шлуночковій тахікардії, краще проводити на фоні в/в введеноголідокаїну (150 мг); г) при поєднанні тяжкої пароксизмальної тахікардії чи тахісистолічної форми мигтіння передсердь із вираженою артеріальною гіпотонією у хворих на інфаркт міокарда при втраті свідомості вимагається негайне нанесення трансторакального розряду без підготовки; д) на фоні гіпоксії i набряку головного мозку (при фібриляції i тріпотінні шлуночків) ЕІТ застосовують без наркозу; е) для зняття психотропного збудження, яке виникає іноді у хворих в результаті гіпоксії, необхідно в/в введення 5- 10 мг (1 - 2 мл 0,5 % розчину) галоперидолу чи 2,5-5 мг дроперидолу (0,25 % 1-2 мл); е) до кардіоверсії можна призначити кордарон: - швидкий темп насичення - 1200 мг протягом 3 днів; - середній темп насичення - 800 мг протягом 5 днів; - повільний темп насичення - 600 мг протягом 7 днів. 2. Виконання дефібриляції: а) дефібрилятор (ІД-ВЕІ-2; ДІ-03 чи ДКІ-Н-02) заземлюють; перемикач ставлять в положення, яке відповідає величині напруги (127 чи 220 В); по можливості ЕІТ слід проводити при наявності другого (запасного) приладу; оптимальна кількість персоналу - троє (лікар, анестезіолог, медична сестра, яка здійснює реестрацію ЕКГ, своєчасне відключення електрокардіографа на час розряду i т.д.); б) для премедикації вводять за 60 хв промедол 1-2 % - 1-2 мл в/в; за 30 хв атропін 0,1 %- 0,5 мл в/в або п/ш; в) крім того, використовутоть седуксен 0,5 %о - 2- 4 мл (5 -10 мг), що дає можливість зменшити дозу барбітуратів i ймовірність пов'язаних із ними ускладнень; г) протягом 5 хв дихання чистим киснем; д) поверхневий в/в наркоз препаратами короткочасної дії: тіопентал натрію по 0,5 -1,0 г у вигляді 1% розчину вводять повільно; гексенал по 0,5 - 1,0 r у вигляді 1% розчину вводять повільно; пропанідин (сомбревін, епонтол); е) електроди протирають сумішшю ефіру i спирту, покривають двома- трьома шарами марлі, змоченої ізотонічним розчином хлориду натрію, слабким розчином хлориду калію чи мильною водою. Після попередньої перевірки робочого стану дефібрилятора i реестрації ЕКГ під ліву лопатку хворого підкладають задній електрод, передній розміщують або в лівій підключичній ділянці, або під правою клточицею, по правій парастернальній лінії 3 центром у третьому міжребер'ї i притискають до грудної клітки 3 силою близько 10 кг; е) напруга першого розряду конденсатора складає 4-4,5 В. В момент проходження розряду змінюються показання вольтметра i відмічається своєрідна реакція хворого: відкидання рук, напруження м'язів шиї i грудної клітки, крик, викликаний скороченням міжреберних м'язів i напруженням голосових зв'язок. При безрезультатності першої спроби відновлення синусового ритму чи повторному виникненні аритмії напругу збільшують на 0,5- 1 кВ (але не перевищуючи 7 кВ). При напрузі 7 кВ - повторюють 4 рази, якщо немає ефекту, тоді вводять новокаїнамід 10 % 5- 10 мл в/в струминно або лідокаїн - 120 мг в/в струминно i ще раз повторюють дефібриляцію 7 кВ; ж) контроль: діагностичну апаратуру відключають за декілька секунд до нанесення розряду i включають знову безпосередньо після нього. В момент дефібриляції недопустимим є доторкання медичного персоналу як до самого хворого, так i до ліжка, на якому він лежить; з) одразу ж після кожного розряду лікар визначае пульс на сонній артерії, вислуховує серце, виміряє АТ, оцінює електрокардіограму. Після успішної ЕІТ призначаеться моніторне спостереження протягом 3- 10 год i ліжковий режим протягом 2 діб.
Ускладнення: 1. Ускладнення, пов'язані 3 наркозом: - нудота, блювання; короткочасна зупинка дихання; - бронхоспазм; - зниження АТ; рухове збудження при використанні закису азоту; - глибокий вторинний сон при наркозі барбітуратами. 2. Ускладнення, зумовлені безпосередньо дією електричного струму: опік шкірних покривів, фібрилярні посмикування м'язів грудної клітки; підвищення температури тіла, різні порушення ритмy i провідності (передсердна чи шлуночкова екстрасистолія, синусова тахікардія, мигтіння передсердь, перехідна блокада правої чи лівої ніжки пучка Гіса, фібриляція шлуночків, яку практично завжди можна усунути повторним розрядом дефібрилятора): 3. Тромбоемболічні ускладнення по великопry i малому колу кровообігу найчастіше у хворих 3 миготливою аритмією на фоні мітральної вади серця. 4. Набряк легень. 5. Раптова смерть на 10 - 15 добу після кардіоверсії спостерігається у хворих із подовженим інтервалом QT. Дата добавления: 2015-11-25 | Просмотры: 1813 | Нарушение авторских прав |
 Порушення серцевого ритмy, при яких електроімпульсна терапія не дає позитивного клінічного ефекту (постійна форма мигтіння передсердь тривалістю більше 2 років; аритмії, які виникають на фоні запального процесу всерці чи різкої дилатації шлуночків iз дистрофічними змінами міокарда).
Порушення серцевого ритмy, при яких електроімпульсна терапія не дає позитивного клінічного ефекту (постійна форма мигтіння передсердь тривалістю більше 2 років; аритмії, які виникають на фоні запального процесу всерці чи різкої дилатації шлуночків iз дистрофічними змінами міокарда).