|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
САМОПРОИЗВОЛЬНЫЙ выкидышЧ а с т о т а спонтанных (самопроизвольных) абортов достигает 15%, а преждевременных родов — до 7%. Э т и о л о г и я. Причины самопроизвольных выкидышей и преждевременных родов довольно схожи и чрезвычайно разнообразны, нередко к прерыванию беременности приводит не один, а несколько причинных факторов. Несмотря на всю условность, эти факторы можно сгруппировать следующим образом: 1) патология матки; 2) аномалии хромосомного аппарата; 3) иммунологические нарушения; 4) эндокринная патология; 5) инфекционные факторы; 6) соматические заболевания и интоксикации; 7) психогенные факторы; 8) осложненное течение беременности. К патологии матки, способствующей самопроизвольному прерыванию, относят аномалии развития мюллерова протока (перегородка, седловидная, двурогая матка), синехии в полости матки, истмико-цервикальную недостаточность, гипоплазию матки и миому. Аномалии хромосомного аппарата, приводящие чаще всего к выкидышам в ранние сроки развития беременности, связанные со структурными нарушениями или с количественными аберрациями хромосом. В последние годы интенсивно разрабатываются вопросы, касающиеся роли иммунных факторов в невынашивании беременности: доказаны несомненные нарушения клеточного и гуморального иммунитета, роль антигенов гистосовме-стимости; изосерологическая несовместимость по группе и резус-фактору крови матери и плода, аутоиммунные реакции к фосфолипидам. Эндокринная патология с глубокими изменениями функций органов чаще приводит к бесплодию, чем к невынашиванию. Самопроизвольные выкидыши обычно происходят у женщин со стертыми формами гормональных нарушений. В первую очередь это относится к гипофункции яичников, как правило, выражающейся лютеиновой недостаточностью, а также андрогенемией надпочечни-кового и яичникового генеза. Частой причиной невынашивания является инфекция материнского организма. В эту группу этиологических факторов относят как общие острые и хронические инфекционные заболевания матери, так и местные поражения полового аппарата, Раздел 1. Патология беременности
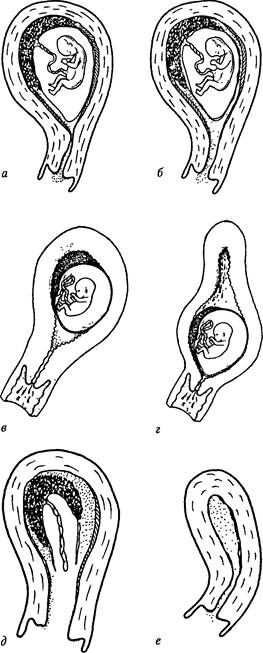
вызванные бактериальной флорой, микоплазмами, хламидиями, ток-соплазмами, листериями, вирусами, грибами. Нельзя исключить роль психогенного фактора, нередко являющегося пусковым механизмом на фоне действия иных предрасполагающих причин. П а т о г е н е з. При самопроизвольных выкидышах любая из вышеперечисленных причин в конечном счете приводит к усилению сократительной активности матки, отделению плодного яйца от стенки матки и его изгнанию. В I и начале II триместра (до полного формирования плаценты) плодное яйцо отделяется и выделяется из матки без вскрытия плодного пузыря. В более поздние сроки при сформировавшейся плаценте прерывание беременности происходит по типу родового акта: раскрывается шейка матки, изливаются околоплодные воды, рождается плод, а затем послед. К л и н и ч е с к а я картина. В клиническом течении самопроизвольного выкидыша различают следующие стадии, или формы: уг-р о ж а ю щ и й выкидыш, начинающийся выкидыш, аборт «в ходу», полный и неполный аборты (рис. 65). Для угрожающего выкидыша характерно усиление сократительной активности мышц матки, однако плодное яйцо полностью сохраняет связь с маткой. Клинически данная форма выкидыша проявляется слабыми ноющими болями в нижних отделах живота и(или) в крестце. Кровотечение отсутствует. При нагавшемся выкидыше повышенная сократительная активность миометрия приводит к частичной отслойке плодного яйца и появлению небольших кровянистых выделений из шеечного канала. Боли усиливаются, иногда
Рис. 65. Стадии аборта: а — угрожающий аборт; б — начавшийся аборт; в — аборт «в ходу»; г — вариант аборта «в ходу» (шеечный аборт); д — неполный аборт; е — полный аборт ЧАСТЬ 2. ПАТОЛОГИЧЕСКОЕ АКУШЕРСТВО приобретают характер слабых схваток. Начавшийся выкидыш во II триместре может проявляться болевым симптомом без кровянистых выделений. При влагалищном исследовании можно обнаружить укорочение шейки матки и небольшое открытие наружного зева. Дальнейшее прогрессирование прерывания беременности обозначается как аборт «в ходу*. Плодное яйцо теряет связь с плодовместилищем и опускается в нижний отдел матки или в шеечный канал. Аборт «в ходу» сопровождается сильными схваткообразными болями в нижних отделах живота и значительным и обильным кровотечением. При ригидном наружном зеве плодное яйцо может целиком изгоняться из полости матки в шеечный канал. Шейка матки значительно увеличивается в объеме, а тело — сокращается. Данная разновидность аборта «в ходу» называется шеечным абортом. Если часть плодного яйца вышла за пределы матки, а в полости матки содержатся лишь его остатки, то такой аборт называется неполным. Ведущим симптомом данного этапа прерывания беременности является кровотечение разной степени выраженности: от небольшого до обильного, приводящего к развитию геморрагического шока. При полном аборте плодное яйцо отторгается целиком, в матке могут оставаться только части децидуальной оболочки. Подобная форма аборта наблюдается чрезвычайно редко, а если и встречается, то, как правило, в конце II триместра. Клинические проявления самопроизвольного аборта зависят от срока беременности, формы аборта и причины, вызвавшей прерывание беременности. В I триместре для выкидыша характерно сочетание болевого симптома и кровянистых выделений. Во II триместре начальными проявлениями аборта являются схваткообразные боли в нижних отделах живота, кровотечение присоединяется после рождения плода. Исключение составляет прерывание беременности на фоне предлежания плаценты, когда ведущим симптомом становится кровотечение, как правило, обильное. Угрожающий выкидыш проявляется незначительными болями внизу живота. Начавшийся выкидыш сопровождается усилением болей и возможным появлением скудных кровянистых выделений. Для аборта «в ходу» характерно резкое усиление болей схваткообразного характера и обильное кровотечение. Для неполного аборта типично уменьшение болей на фоне продолжающегося кровотечения разной степени выраженности. При полном аборте затихают боли и прекращается кровотечение. Особенности клинических проявлений самопроизвольного выкидыша могут быть обусловлены этиологическим фактором, вызвавшим его. Так, генетические факторы приводят к выкидышу в ранние сроки беременности. Аборт, причиной которого является истмико-цервикальная недостаточность, происходит во II триместре беременности, начинается с излития околоплодных вод и заканчивается быстрым рождением плода на фоне слабых малоболезненных схваток. Прерывание беременности при антифосфолипидном синдроме (А Ф С) реализуется через развитие хронической формы ДВС-синдрома. Гибель эмбриона или плода часто связана с тромбозом децидуальных и/или плацентарных сосудов. Возможно формирование синдрома неразвивающейся беременности. В анамнезе у женщин с антифосфолипидным синдромом имеются привычное невынашивание, антенатальная гибель плода. Для АФС характерны тромбозы Раздел 1. Патология беременности глубоких и поверхностных вен, артериальные тромбозы в мозговых, коронарных, мезентериальных сосудах, в артериолах сетчатки и гломерул почек. Аборты на фоне андрогенемии в ранние сроки начинаются с кровянистых выделений, затем присоединяется болевой симптом, нередко в подобных случаях формируется синдром неразвивающейся беременности; в поздние сроки может наступить внутриутробная гибель плода. Гибель плодного яйца с последующим изгнанием его из матки может наблюдаться при наличии хронической и острой инфекции, кровотечение при этом редко бывает обильным. Д и а г н о с т и к а. Диагноз самопроизвольного выкидыша обычно не вызывает затруднений. Он основывается на жалобах, предъявляемых больной; данных общего и гинекологического обследования; результатах кольпоцитологи-ческого, гормонального и ультразвукового методов исследования. Жалобы, предъявляемые больными с разной степенью выраженности самопроизвольных выкидышей, подробно описаны ранее. Общее состояние больной может быть обусловлено как наличием самой беременности, так и степенью кровопотери, связанной с формой самопроизвольного выкидыша. При угрожающем и начавшемся выкидышах состояние женщин обычно удовлетворительное, если не наслаивается ранний гестоз и если выкидыш не провоцируется тяжелой соматической патологией. При аборте «в ходу», неполном и полном абортах состояние больной зависит от продолжительности, интенсивности и степени кровопотери. Длительные, небольшие кровотечения приводят к анемизации больной, выраженность которой обусловливает состояние женщины. Острая кровопотеря может приводить к шоковому состоянию. Данные гинекологигеского исследования при угрожающем выкидыше свидетельствуют о соответствии размеров матки сроку задержки месячных. Матка реагирует на пальпацию сокращением. Структурных изменений со стороны шейки матки нет. При начавшемся выкидыше шейка матки может быть несколько укороченной со слегка зияющим наружным зевом. Спазмированное тело матки, соответствующее сроку беременности, нижний полюс плодного яйца, легко достигаемый через шеечный канал, свидетельствуют об аборте «в ходу». При неполном аборте размеры матки не соответствуют (меньше) сроку беременности, а шеечный канал или наружный зев приоткрыт. Лабораторные и аппаратные методы применяются для ранней диагностики и динамического наблюдения начальных этапов прерывания беременности. Кольпоцитологическое исследование помогает выявлять угрозу прерывания беременности задолго до появления клинических симптомов. Известно, что ка-риопикнотический индекс (КПИ) в первые 12 нед. беременности не должен превышать 10%, в 13—16 нед. он равняется 3—9%, в более поздние сроки К П И держится в пределах 5%. Повышение К П И свидетельствует об угрозе прерывания беременности. Прогностическую ценность имеет определение в плазме крови содержания хориогонина, эстрадиола и прогестерона. Хориогонический гонадотропин человека в сыворотке крови беременной составляет в I триместре — 45 ООО— 200 000 МЕ/л, во II триместре - 70 000-100 000 МЕ/л. Уровни эстрадиола и прогестерона в сыворотке крови при нормальном течении беременности представлены в таблице 18. У женщин с андрогенемией большое диагностическое и прогностическое значение имеет определение уровня 17-кетостероидов (17-КС) в суточном количестве ЧАСТЬ 2. ПАТОЛОГИЧЕСКОЕ АКУШЕРСТВО Таблица 18 Дата добавления: 2015-12-15 | Просмотры: 1699 | Нарушение авторских прав |