|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
В КЛИНИКЕ ОРТОПЕДИЧЕСКОЙ СТОМАТОЛОГИИЛечение заболеваний органов зубочелюстной системы в клинике ор- опедической стоматологии слагается из обследования больного, выясне- ия причин болезни (этиология), механизма ее развития (патогенез), мор- фологических и функциональных изменений органов, особенностей кли- нической картины болезни. Обследование заканчивается постановкой ди- агноза и составлением плана ортопедического лечения. Способы обследования больного принято делить на субъективные и объективные. К первым относят опрос больного, ко вторым - инструмен- тальные, лабораторные и другие методы. Такое деление способов обсле- дования больного методически не совсем правильно и условно по следу- ющим причинам. Во-первых, показания больного являются результатом аналитической деятельности его мозга, а следовательно, они не только субъективны, но и в какой-то степени отражают объективную реальность. Во-вторых, в ин- струментальном исследовании может быть не менее субъективизма, чем при непосредственном осмотре больного, а часто даже больше, ибо инстру- мент отдаляет больного от исследователя. Возможность субъективизма увеличивается еще потому, что данные инструментальных исследований истолковываются по-разному многими узкими специалистами, непосред- ственно не изучавшими больного. Существуют и другие варианты деления способов обследования (клинические-параклинические; общиеспециаль- ные, физические и лабораторные и т.д.). Обследование больного имеет своей целью не только установление характера и степени анатомических изменений, но и выяснение состоя- ния функции органа. Для этого приходится прибегать к функциональным исследованиям: жевательным пробам, графическим записям движений нижней челюсти и биотоков мышц, изучению кровоснабжения мышц, па- родонта и др. Поскольку функциональные и морфологические нарушения органиче- ски взаимосвязаны и составляют существо болезни, план лечения должен включать мероприятия, направленные как на нормализацию функции, так и на устранение анатомических нарушений. Этиология многих заболеваний зубочелюстной системы, нуждающих- ся в ортопедическом лечении, известна. Чаще всего это кариес, болезни пародонта, травмы. Наряду с этим встречаются заболевания, причины ко- торых остаются неизвестными. Например, многое остается неясным в объяснении причин возникновения аномалий, врожденного отсутствия зу- бов (адентия), их ретенции или затрудненного прорезывания, повышен-ой стираемост шей болезнь, также недостаточно для успешного лечения больного. Так, среди детей распространены вредные привычки (сосание пальцев, посто- ронних предметов), способствующие возникновению открытого прикуса. Но последний развивается не у всех, а только у части детей. Следовательно, кроме причин, вызывающих аномалию, надо еще знать условия и пато- логические механизмы, которые лежат в основе ее развития. В патогенезе болезней играют роль многие факторы. Имеют большое значение характер и строение органа, его функции, возраст больного, его иммунные возмож- ности, перенесенные ранее заболевания. Поскольку все это определяет ин- дивидуальные особенности организма, обследование не может носить стан- дартного характера.
ОПРОС БОЛЬНОГО (АНАМНЕЗ) Сбор анамнеза является первым этапом обследования пациента, ко- торому предлагают по памяти воспроизвести историю болезни и историю жизни. Анамнез складывается из следующих последовательно изложен- ных разделов: 1) жалобы и субъективное состояние больного; 2) анамнез данного заболевания; 3) анамнез жизни больного; 4) семейный анамнез. Круг вопросов, которые задает пациенту врач, зависит от характера заболевания. В одних случаях анамнез очень краток и врачу нет необхо- димости вдаваться в историю жизни, в других - анамнез следует собирать подробно, особенно в той его части, которая представляет наибольший интерес для постановки диагноза. Например, при обращении больного по поводу травматического дефекта резца анамнез будет кратким, ибо этио- логия поражения известна и все, что требуется для ортопедического ле- чения, может быть выяснено при осмотре. Другое дело, когда больной об- ращается с жалобами на чувство жжения, появившееся в слизистой обо- лочке, под протезом. Здесь анамнез, как и все обследование, будет под- робным. Необходимо исследовать не только органы полости рта, но и другие системы органов с привлечением к этому врачей другой специальности. Часто пациенты предъявляют жалобы, которые им кажутся главными, а с точки зрения врача являются второстепенными. Например, пациенты обращают внимание на некрасивое положение переднего зуба, не замечая при этом тяжелой аномалии зубных дуг в виде их сужения. Врач же должен выявить как второстепенные, так и главные признаки заболевания, сос- редоточив внимание на последних. Собирая анамнез, важно прежде всего выяснить самые ранние про- явления болезни, характер и особенности ее течения, вид и объем проведен- ного лечения. Важно также выяснить время потери зубов, жалобы на состояние желудочно-кишечного тракта. Необходимо узнать, как успешно пользовался протезами больной, а
если не пользовался, то по какой причине. Эти сведения имеют значение для составления плана и прогноза ортопедического лечения. При ряде заболеваний, которые нуждаются в ортопедическом лече- нии (например, заболевания височно-нижнечелюстного сустава) следует побеседовать с больным о вероятных причинах, вызвавших, по его мне- нию, данное заболевание. Нельзя проводить опрос больного, ограничиваясь скупыми вопроса- ми и довольствуясь такими же скупыми ответами. Беседу следует расши- рить, умело и осторожно выяснив эмоциональное состояние пациента, его отношение к болезни и лечению, готовность к длительной терапии и же- лание помочь стараниям врача. Это возволит составить представление о его психическом своеобразии, знание которого играет немалую роль в так- тике и поведении врача, как при проведении ортопедических манипуляций, так и в период привыкания больного к протезу. При сборе анамнеза выясняется по порядку место рождения и место жительства, домашние условия, условия работы на производстве, питание, перенесенные заболевания. Важность того или иного пункта анамнеза жизни определяется клинической картиной заболевания. Знание места рождения и жизни пациента важно, поскольку возможна, так называемая, краевая патология. Например, при избытке фтора в питьевой воде в данной местности возникает очаг эндемического флюороза, при котором пора- жается эмаль зубов. При обращении детей по поводу зубочелюстных аномалий анамнез собирают у родителей. В этом случае врач старается получить ответы на следующие вопросы: где (местность) родился ребенок, каким по счету, были ли роды нормальными, характер вскармливания, как рос и развивался ребенок, болезни, перенесенные в детстве, вредные привычки и т.д. В связи с существованием наследственных болезней при аномалиях зубочелюстной системы (нижняя макрогнатия, глубокий прикус) следует интересоваться наличием аномалий у близких родственников. Другим довольно старым и распространенным методом являются та- кие приемы обследования, как осмотр, перкуссия, пальпация и др. Наряду с описанными приемами обследования полости рта все большее приме- нение находят различные сложные инструменты и приборы, основанные на достижениях электроники, химии, биологии. В ортопедической стома- тологии используются рентгенография, графические регистрации жева- тельных движений челюсти, записи биотоков жевательных мышц, запись Движений головки нижней челюсти, электрометрическое исследование пульпы зуба и др. Несмотря на широкое развитие лабораторных и инструментальных исследований, использование компьютеров в диагностике роль опроса боль- ного не следует принижать. Он относится к самым старым и классическим методам обследования. Хотя этот метод имеет ограниченные возможно- сти и ему недоступны многие тонкие процессы, протекающие в тканях пародонта, в слизистой оболочке, кости альвеолярной части. Обследование больного всегда надо начинать с опроса и осмотра больного. Эти два метода в большинстве своем определяют направление всех последующих исследований. Знаменитый русский врач Г.А.Захарьин считал расспрос больного искусством. Он писал: "Сколько бы не выслушивали и не выстукивали, Вы никогда не сможете безошибочно определить болезнь, если не прислушаетесь к показаниям самого больного, если не научиться трудному искусству исследовать душевное состояние больного".
ВНЕШНИЙ ОСМОТР БОЛЬНОГО
-а •б -д г Рис.28. Анатомические образования нижней трети лица: а - носогубная складка; б - фильтр; в - верхняя губа; г - угол рта; д - линия смыкания губ; е -; ж - красная кайма губ; з - подбородочная складка.
В клинике ортопедической стоматологии широкое распространение получило деление лица на три части: верхнюю, среднюю и нижнюю (рис.29). Верхняя треть лица расположена между границей волосистой части на лбу и линией, соединяющей брови. Границами средней части лица служат линия, соединяющая брови и основание перегородки носа. Нижняя треть лица - это его часть от основания перегородки носа до нижней точки подбородка. Установить какую-либо зависимость между высотой этих трех частей
а б в Рис.29. Деление лица на три части: а - верхняя; б - средняя; в - нижняя
ОБСЛЕДОВАНИЕ ПОЛОСТИ РТА
Прежде всего определяют степень открывания рта. Затрудненное открывание рта может иметь место как при сужении ротового отвер- стия, так и при затруднениях движений нижней челюсти в связи с мышечной или суставной контрактурой. Само по себе затруднение в открывании рта указывает на определенную патологию; кроме того мешает проведению многих манипуляций, связанных с протезирова- нием (введение оттискных ложек или протеза). Одновременно устанав- ливается степень разобщения зубных рядов при открывании рта.
Изучая степень открывания рта, следует обратить внимание на харак- тер движений нижней челюсти; плавность, прерывистость, отклонения ее вправо или влево. Затем изучают состояние слизистой оболочки полости рта: десны, переходной складки, щек, твердого и мягкого неба. Осматривают минда- лины, заднюю стенку глотки, язык (величина, подвижность, состояние его слизистой оболочки). В норме слизистая оболочка бледно-розовая или розовая, влажная, блестящая. Однако она может воспаляться, становясь отечной, разрыхленной и кровоточит. Отмечается ее гиперемия, иногда сочетающаяся с синюшностью. У детей необходимо проверить носовое дыхание, которое может быть затруднено в связи с гипертрофией глоточных миндалин, а также в связи с наличием аденоидов.
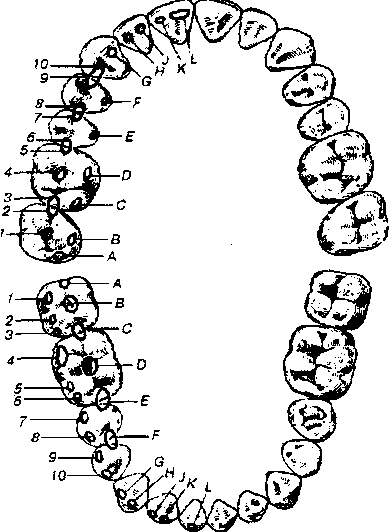
Обследование зубных рядов Осмотр зубов проводят в определенном порядке, начиная с верхней челюсти, и последовательно осматривают каждый зуб от зуба мудрости одной стороны до одноименного другой. При осмотре каждого зуба об- ращают внимание на следующее: 1) его положение; 2) форму; 3) цвет; 4) состояние твердых тканей (поражение кариесом, флюорозом, гипоплази- ей); 5) устойчивость зуба; 6) соотношение внеальвеолярной и внутриаль- веолярной частей его; 7) положение по отношению к окклюзионной по- верхности зубного ряда; 8) наличие пломб, их состояние. При обследовании зубов обращается внимание на их смыкание, по- ложение по отношению к соседям и антагонистам. В переднем отделе кроме того следует обратить внимание на глубину перекрытия. Обследование позволяет получить предварительное представление о характере окклю- зионной поверхности и возможных ее деформациях. Затем следует установить форму зубных дуг (эллипсоидная, парабо- лическая, трапециевидная, сплюснутая и др). Выясняется также характер смыкания зубных рядов (прикус). Обычно определение вида смыкания зу- бов не вызывает трудностей. Затруднения возникают при патологических состояниях, в частности при переломах челюстей, особенно многоосколь- чатых. Большую помощь в этом могут оказать фасетки стирания, назван- ные Энглем окклюзионными. Они образуются в результате трения зубов во время их артикуляции и имеют строго определенное расположение в зависимости от вида прикуса (рис.30).
Рис. 30. Окклюзионные фасетки при ортогнатическом прикусе (I - 10), образованы фиссуро-бугорковыми контактами щечных нижних бугорков: А - L щечно-бугорковыми и режуще-бугорковыми контактами (по Свенсону).
Обследование пародонта Данные о состоянии опорного аппарата зубов (пародонта) можно получить с помощью клинических (осмотр, пальпация, зондирование и др.) и параклинических методов. При клиническом обследовании важно оценить состояние маргинального пародонта. Здесь, в первую очередь, нуж- но обратить внимание на состояние десны (воспаление, атрофия) и зубо- десневого кармана (глубина, гноетечение). Важной деталью в характеристике здоровья пародонта является со- отношение вне- и внутриальвеолярной части зуба. При атрофии десны клиническая коронка увеличивается, а вместе с ней растет и внеальвеоляр- ная часть его. Увеличение внешнего рычага влечет за собой изменение биомеханики зуба с появлением функциональной перегрузки пародонта. 'аким образом, атрофия десны, увеличение клинической коронки, обра- зование патологического кармана - симптомы патологии пародонта и понижения его функциональных возможностей. Последнее выражается в появлении необычных по размаху и направлению движений зуба (макро- экскурсии), иначе называемых патологической подвижностью. Патологическая подвижность зубов Различают физиологическую (нормальную) и патологическую подвиж- ность зубов. Первая является естественной и незаметной невооруженны^ глазом. Существование ее подтверждается косвенными признаками в ви- де стирания контактных пунктов и образования контактных площадок или специальными сложными аппаратами. Для патологической подвижности характерно заметное смещение зубов при небольших усилиях. Подвижность зубов - очень чуткий индикатор состояния пародонта. По степени и нарастанию ее можно, до некоторой степени, составить представление о состоянии опорного аппарата зубов, о направлении раз- вития патологического процесса или его обострении. Поэтому изучение выраженности патологической подвижности зубов имеет большое значе- ние для диагностики заболевания, оценки результатов лечения и для про- гноза. Очень важно зарегистрировать начальные признаки подвижности зубов. Это позволит диагностировать поражение пародонта в его началь- ной стадии. Патологическая подвижность исследуется как при открытом рте, так и при различных перемещениях нижней челюсти из одного окклюзионного положения в другое. Последнее позволяет иногда выявить причину пато- логии пародонта и связанной с ней патологической подвижности. Этими причинами могут быть нарушения окклюзии с образованием блокирующих моментов в той или иной фазе артикуляции. Следует различать степени патологической подвижности зубов. При первой степени имеет место смещение зуба в одном направлении (вести- булярно-оральном). При патологической подвижности второй степени зуб имеет видимую смещаемость как в вестибуло-оральном, так и в медио- дистальном направлении. При патологической подвижности третьей степе- ни зуб, кроме того, смещается и в вертикальном направлении: при надав- ливании он погружается в лунку, а затем снова возвращается в исходное положение. И наконец, при четвертой, крайней, степени возможны вра- щательные движения зуба. Третья и четвертая степени подвижности свиде- тельствуют о далеко зашедших и, в большинстве своем, необратимых изме- нениях пародонта (Д. А. Энтин). Патологическая подвижность зубов тесно связана с наличием патоло- гических десневых карманов. Наличие и глубину их проверяют зондом. Одновременно выясняют характер отделяемого и состояние края десны. Распространенный метод определения степени подвижности зубов посредством пинцета имеет серьезные недостатки. К ним относится от- сутствие точности, так как амплитуда колебания не определяется в еди- ницах; метод регистрирует только видимые глазом экскурсии зуба и не позволяет выявить те из них, что начинаются на границе с нормой и сви-
детельствуют о развивающейся патологии. Эти недостатки не позволяют использовать метод для ранней диагностики патологии пародонта и, сле- довательно, снижают его диагностическую ценность. Несовершенство описанного метода обследования подвижности зубов явилось побудительным мотивом к изысканию новых способов, более точных и позволяющих регистрировать не только саму подвижность, но и измерить ее в определенных единицах (миллиметрах или градусах). Одна- ко все предложенные аппараты не отличаются той портативностью, простотой пользования и точностью, столь необходимой в поликлиничес- ких условиях.
Обследование беззубой альвеолярной части Обследование беззубого альвеолярного гребня как части протезного ложа, вначале проводится путем осмотра, пальпации, а в последующем и изучения диагностических моделей челюстей. При осмотре в первую очередь обращают внимание на влажность и цвет слизистой оболочки (бледно-розовый, ярко-красный при гиперемии, синюшный при застойных явлениях), целостность (изъязвления, пролеж- ни, странгуляционные бороздки от давления, чаще всего располагающие- ся на границах протеза около слизистого бугорка на нижней и альвео- лярного бугра на верхней челюсти), избыток слизистой оболочки в виде "петушиного гребня". При этом легко определить величину, форму (закру- гленная, остроконечная) альвеолярного гребня, характер его скатов, атро- фию (умеренная, средняя), выраженная (равномерная, неравномерная), наличие острых выступов, появляющихся после удаления зубов при плохой обработке костной раны, экзостозов, нависающих краев с поднутрениями. На верхней челюсти важно обратить внимание на альвеолярный бугор, его величину, толщину слизистой оболочки, покрывающей его, а иногда избы- ток ее, а на нижней - слизистый бугорок, появляющийся после удаления третьего моляра. При осмотре удается также заметить складки слизистой оболочки, идущие продольно, по вершине гребня или на его скатах. Здесь же могут быть тяжи, рубцы слизистой оболочки, образовавшиеся после травмы, Фубых операций удаления зуба или ожогов. Всегда надо осмотреть места прикрепления язычных и губных уздечек (у основания или на вершине Альвеолярного отростка) и их подвижность. Пальпацией определяют рельеф альвеолярного отростка (гладкий, "Угристый), податливость слизистой оболочки (податливая, плотная, ис- тонченная, рыхлая), подвижность складок, идущих по альвеолярному от- Ростку или его скатам, особенно с язычной стороны, их расправляемость ПРИ соответствующем усилии пальца. Пальпация позволит обнаружить
скрытые костные выступы, болезненные при небольшом надавливании, которые в последующем будут причиной боли и затруднят пользование протезом. Обязательно следует пальпировать слизистый бугорок на нижней челюсти для определения степени его плотности и подвижности. Необхо- димо установить амплитуду смещения и консистенцию избытка слизистой оболочки ("петушиный гребень"), часто встречающегося на альвеолярном гребне верхней и нижней челюстей после удаления передних зубов.
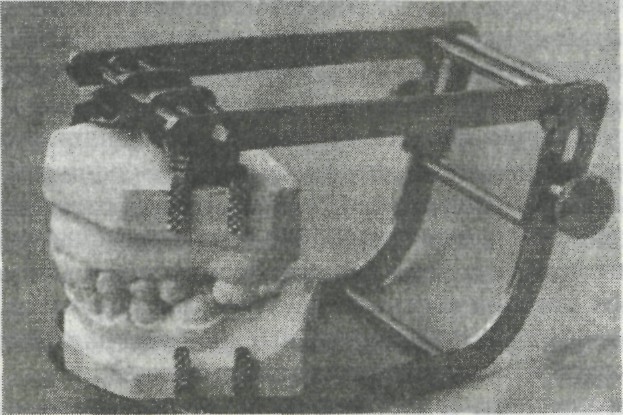
Диагностические модели челюстей Сведения о смыкании зубов можно получить непосредственно при ос- мотре зубных рядов в полости рта. В то же время этот способ имеет недостатки, поскольку не позволяет видеть смыкание небных и язычных бугорков. Для этого удобны диагностические модели челюстей, которые приготавливаются следующим образом. Снимают оттиски верхней и ниж- ней челюстей, отливают модели из высокопрочного гипса. Основание мо- делей оформляют при помощи специальных аппаратов, резиновых форм или обрезают так, чтобы углы цоколя соответствовали линии клыков, а основание было параллельно жевательным поверхностям. Можно загип- совать модели в аппарат (артикулятор), воспроизводящий движения ниж- ней челюсти (рис.31). На моделях отмечают номер истории болезни, фа- милию, имя, отчество больного, а также дату снятия оттиска. Такие моде- ли являются одновременно диагностическими и контрольными. Они об- легчают постановку диагноза, разработку плана лечения и помогают су- дить о его результатах. На диагностических моделях можно изучить форму зубных дуг, де- формацию их, сравнить одноименные зубы правой и левой половин че- люсти, окклюзионные контакты небных и язычных бугров, степень пере- крытия нижних передних зубов верхними, характер окклюзионной кривой, деформацию окклюзионной поверхности зубных рядов и т.д. Можно также изучить положение зубов, ограничивающих дефект, их смещение, наклон. С помощью диагностических моделей удается уточнить рельеф по- верхности альвеолярной части (гладкий, бугристый), степень атрофии (не- значительная, средняя, выраженная) и характер ее (равномерная, нерав- номерная), гипертрофию, деформацию после травмы. Диагностические модели позволяют также составить представление о положении беззубой альвеолярной части по отношению к аналогичному, но расположенному на противоположной челюсти или естественным зубам. Наконец, на них можно провести измерения и специальными приборами начертить профиль его поперечного сечения альвеолярного гребня в различных отделах.
Рис. 31. Диагностические модели челюстей, составленные в положении центральной окклюзии и фиксированные в окклюдаторе (Е. Н. Жулев).
Рентгенологические методы исследования
Рентгенография органов зубочелюстной системы является одним из самых распространенных методов исследования. Это произошло потому, что метод доступен, несложен и с его помощью можно получить ценные сведения о состоянии твердых тканей коронки и корня, размерах и осо- бенностях полости зуба, корневых каналов, ширине и характере перио- донтальной щели, состоянии компактной пластинки стенки лунки и губ- чатого вещества альвеолярной части. На рентгенограмме выясняется форма, направление и расположение корней опорных зубов и подлежащих пере- мещению, уточняется степень рассасывания корней молочных зубов, нали- чие и расположение зачатков постоянных зубов, а также выявляется аден- тия, ретенированые или сверхкомплектные зубы. Для изучения формы, структуры и взаимоотношения элементов ви- сочно-нижнечелюстного сустава пользуются обзорной и послойной рент- генографией (томографией, зонографией). Височно-нижнечелюстные сус- тавы можно исследовать, применив метод артрографии - введение конт- растного вещества в суставную щель с последующей рентгенографией. Движения головок нижней челюсти изучают с помощью рентгенокинема- тографии. Кроме указанных способов в ортопедической стоматологии применяются также панорамные снимки, ортопантомограммы, телерент- генограммы. Следует предостеречь от переоценки рентгенологического метода ^следования и недооценки данных анамнеза, осмотра и лабораторных ис- следований. Современная ортопедическая диагностика базируется на Подробном анализе результатов всех без исключения исследований, при- мененных при обследовании больного.
При изучении отдаленных результатов протезирования приходит^ прибегать к сравнению рентгенограмм, сделанных до лечения и в ра3- личные сроки после окончания его. Сравнению подлежат рентгенограм- мы, сделанные при одних и тех же (идентичных) условиях, т.е. при одц- наковом расположении объекта и пленки (кассеты), при том же направ. лении луча, при одинаковых технических условиях снимков и их обра- ботки. Заключение, основанное на неидентичных снимках, может быть ошибочным, ибо небольшое отклонение луча от первоначального направ- ления изменит величину тени патологического очага (например, грану- лемы), исказит рисунок костных структур. Для получения идентичных рентгенограмм предложены специальные приборы для фиксации головы пациента, кассеты и источника рентгеновских лучей. Распространенность и доступность рентгеновского метода породила у некоторых врачей представление о его безвредности. Это привело к не- обоснованному расширению показаний к рентгенографии зубов и альвео- лярной части. Между тем рентгеновское облучение далеко не безразлич- но и даже опасно для организма, и нужно, по возможности, сужать его применение. При обследовании больного перед протезированием показана рент- генография: 1) зубов с пораженным пародонтом; 2) при подозрении на скры- тую кариозную полость, корень, покрытый слизистой оболочкой; 3) зубов с обширными пломбами; 4) зубов, служащих опорой для мостовидных протезов, кламмеров; зубов, покрытых коронками; 5) зубов с повышенной стираемостью; 6) зубов, измененных в цвете и др.
Методы определения жевательного давления Как было отмечено, жевательные мышцы при сокращении могут раз- вивать суммарную силу, равную 390 кг. Величина абсолютной силы жева- тельных мышц вычислена путем умножения физиологического поперечни- ка всех жевательных мышц на коэффициент Джонсона-Вебера (10 кг на 1 см2 поперечника мышцы). Абсолютная сила жевательных мышц, как и дру- гих, по-видимому, развивается лишь в минуту опасности или эмоциональ- ного стресса. В обыденной жизни человеку нет необходимости при раз- жевывании пищи развивать такую силу. Поэтому исследователей интере- сует, главным образом, жевательное давление, которое развивается на определенном участке для откусывания и разрушения пищи соответству- ющей консистенции (мясо, хлеб, сухари и др.). Важно также знать вынос- ливость пародонта определенных зубов к жевательному давлению, что позволило бы ориентироваться в допустимой нагрузке его при протезиро- вании различными протезами. Выносливость пародонта измеряют при помощи специальных прибо-
ров называемых гнатодинамометрами. Впервые прибор этого типа был Предложен в 1893 г. Блэком (рис.16), который создал два аппарата для исследования жевательного давления: один для определения давления в полости рта, а второй - для измерения силы, необходимой для раздав- ливания отдельных видов пищи вне полости рта. В последние годы предложены новые конструкции гнатодинамо- метров, воспринимающим устройством которых являются тензодатчики (И-С.Рубинов, Л.М.Перзашкевич, Д.П.Конюшко и А.И.Драбкин).
Таблица 1 Выносливость пародонта зубов верхней и нижней челюстей в килограммах (по Габеру)
Долгое время выносливость пародонта определялась по таблице Га- бера (табл.1). Однако приводимые в ней цифры не отличаются точностью, дают лишь общее представление и не могут быть использованы в прак- тике протезирования. На основании гнатодинамометрических исследований Д.П.Конюшко составил таблицу выносливости пародонта (табл.2). Как для мужчин, так и для женщин, выносливость симметрично расположенных зубов одинако- ва, за исключением верхних премоляров у женщин (левый имеет выносли- вость 27 кг, а правый - 25 кг).
Функциональная выносливость опорного аппарата зубов в килограммах (по Д.П.Конюшко) Таблица 2
Женщины
Гнатодинамометрия не является точным методом, так как эти прибо- ры измеряют выносливость пародонта к давлению, имеющему лишь одно направление (вертикальное или боковое). При действии силы на зуб дав- ление действует как на опорный зуб, так и на рядом стоящие. Нельзя за- бывать и того обстоятельства, что жевательное давление, характеризую- щее функцию мышц, как всякая биологическая величина, изменчива. Поэ- тому средняя арифметическая величина выносливости пародонта какого- либо зуба не дает представления о том, как часто она встречается у раз- личных людей.
Исследование жевательной эффективности зубных рядов Изучение жевательной эффективности проводится с помощью функ- циональных (жевательных) проб, позволяющих получить более правильное представление о нарушении этой функции. Первая функциональная проба была разработана Христиансеном. Он предложил определять жевательную способность путем исследования степени измельчения пищи определенной консистенции и ее массы. Ис- следуемому давали жевать 5 г лесного или кокосового ореха. После 50 жевательных движений он выплевывал пищевую массу; ее высушивали и просеивали через сито с диаметром отверстия в 2,4 мм. Жевательную способность вычисляли по остатку на сите. С. Е. Гельман разработал и упростил методику жевательной пробы. Вместо лесного ореха он взял 5 г миндаля, а вместо 50 движений пред- лагал больному жевать в течение 50 с. Дальнейшую разработку функциональной жевательной пробы прово- дил И.С.Рубинов. Он считал, что разжевывание 5 г ядер миндаля ставит перед жевательным аппаратом задачу, выходящую за пределы нормы. Поэтому И.С.Рубинов предлагал больному разжевывать 0,8 г ореха, что примерно равно массе одного ядра миндаля. Пробу проводят следующим образом. Испытуемому дают 0,8 г ореха и просят разжевывать его до проявления рефлекса глотания. Как только у испытуемого появится жела- ние проглотить разжеванный орех, ему предлагают выплюнуть содержи- мое в почковидный тазик. Время жевания ореха отсчитывают по секундо- меру. В результате функциональной пробы получают два показателя: про- цент разжеванной пищи (жевательная способность) и время разжевыва- ния. Исследования показали, что при ортогнатическом прикусе и интакт- ных зубных рядах 0,8 г ореха полностью пережевываются за 14 с. По ме- ре потери зубов время жевания удлиняется; одновременно увеличивается остаток на сите. Известны и другие функциональные (жевательные) пробы (М.М.Со-
ловьев, А.Н.Ряховский). При анализе результата пробы всегда следует учитывать время жевания и процент разжеванной пищи. Оценка по одно- му показателю может привести к ошибочным выводам. Например, при же- вательной пробе, проведенной у больного с полной потерей зубов, сразу после наложения протезов пища оказывается разжеванной на 80 %. Каза- лось бы, с помощью протезирования удалось почти полностью компенси- ровать потерю естественных зубов. Однако, если измерить время жева- ния, то оно окажется в 2 - 3 раза больше нормального. Наличие двух показателей (время в секундах и эффективность жева- ния в граммах) затрудняет сравнение результатов протезирования даже у одного пациента. Жевательную пробу следует проводить в течение оди- накового времени или пользоваться предложенным В.А.Кондрашовым же- вательным индексом. Его получают путем деления массы разжеванной пищи в граммах на время жевания в секундах.
Графические методы Дата добавления: 2015-12-16 | Просмотры: 1653 | Нарушение авторских прав |
 У всех пациентов следует провести внешний осмотр лица. Это дела- ют незаметно для больного, во время опроса. Обращают внимание на симметричность половин лица, высоту нижней части его, выступание под- бородка, линию смыкания губ, выраженность подбородочной и носогуб- ных складок, положение углов рта (рис.28), обнажение зубов или альвео- лярной части при разговоре и улыбке.
У всех пациентов следует провести внешний осмотр лица. Это дела- ют незаметно для больного, во время опроса. Обращают внимание на симметричность половин лица, высоту нижней части его, выступание под- бородка, линию смыкания губ, выраженность подбородочной и носогуб- ных складок, положение углов рта (рис.28), обнажение зубов или альвео- лярной части при разговоре и улыбке. лица, вероятно, можно лишь для лиц строгого классического профиля. Вообще деление высоты лица на три части условно, поскольку поло- жение точек, в соответствии с которыми производится деление, весь- ма индивидуально и в течение жизни человек может меняться. Напри- мер, граница волосистой части на лбу у различных субъектов располо- жена неодинаково и с возрастом может перемещаться. То же касается и нижней трети лица, высота которой непостоянна и зависит от вида смыкания и сохранности зубов. Наименее изменчива средняя треть лица. Несмотря на то, что между размерами указанных частей лица нельзя усмотреть закономерной пропорциональности, у большинства лиц они имеют относительное соответствие, что обеспечивает эстетический оп- тимум. Для ортопедических целей важно различать два размера высоты нижней трети лица. Первую измеряют при сомкнутых зубах, и она на- зывается окклюзионной. Вторую определяют в положении относитель- ного функционального покоя, когда нижняя челюсть опущена и между зубами возникает промежуток. Это — высота относительного функцио- нального покоя.
лица, вероятно, можно лишь для лиц строгого классического профиля. Вообще деление высоты лица на три части условно, поскольку поло- жение точек, в соответствии с которыми производится деление, весь- ма индивидуально и в течение жизни человек может меняться. Напри- мер, граница волосистой части на лбу у различных субъектов располо- жена неодинаково и с возрастом может перемещаться. То же касается и нижней трети лица, высота которой непостоянна и зависит от вида смыкания и сохранности зубов. Наименее изменчива средняя треть лица. Несмотря на то, что между размерами указанных частей лица нельзя усмотреть закономерной пропорциональности, у большинства лиц они имеют относительное соответствие, что обеспечивает эстетический оп- тимум. Для ортопедических целей важно различать два размера высоты нижней трети лица. Первую измеряют при сомкнутых зубах, и она на- зывается окклюзионной. Вторую определяют в положении относитель- ного функционального покоя, когда нижняя челюсть опущена и между зубами возникает промежуток. Это — высота относительного функцио- нального покоя.