|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
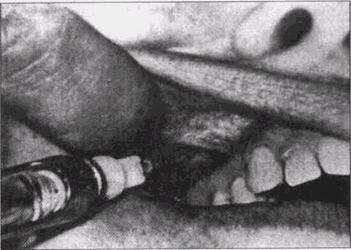
Анестезия нижней челюстиБлокада ветвей нижнечелюстного нерва достигается путем введения раствора анестетика около нижнечелюстного, подбородочного, овального отверстия (анестезия третьей ветви тройничного нерва), крыловидно-челюстно-го и крыловидно-височного пространства. Проводниковую анестезию нижнего луночкового и язычного нервов, так называемая мандибулярная анестезия, чаще всего применяют в поликлинической стоматологии при оперативных вмешательствах на нижней челюсти и окружающих ее мягких тканях. Анатомические особенности расположения ветвей нижнечелюстного нерва у отверстия нижней челюсти обусловливают проведение мандибулярной анестезии. Ряд авторов рекомендуют различные приемы и методики, но в основном этот вид анестезии остался примерно таким, каким его рекомендовал Г.Браун (1905 г.). При проведении мандибулярной анестезии необходимо указательным пальцем определить передний край ветви нижней челюсти, медиальное которого находится рет-ромолярный треугольник, впервые детально описанный Г.Брауном. Цилиндр шприца располагают над моляром противоположной стороны. Вкол иглы делают за crista temporalis, отступая от нее 0,5 см (рис. 13). Уровень вкола иглы (центр ретромолярного треугольника) при широко открытом рте должен быть на 0,5—1 см выше плоскости жевательной поверхности нижних моляров. Иглу продвигают на глубину 2—2,5 см до контакта с внутренней поверхностью нижней челюсти. На всем пути следования иглы необходимо вводить раствор анестетика. После этого шприц перемещают на ту сторону, где осуществляют анестезию, и, не извлекая иглы, продвигают ее сзади на 1,5— 2 см, попадая при этом концом иглы в область нижнечелюстного отверстия. При правильно выполненной анестезии (2—3 мл раствора анестетика) через 10—15 мин. отмечается изменение чувствительности половины нижней губы. С целью блокады язычного нерва депо раствора анесте- МЕСТНАЯ И РЕГИОНАЛЬНАЯ АНЕСТЕЗИЯ
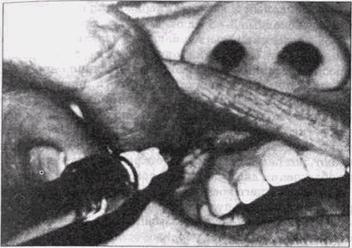
Рис. 13. Нижнеальвеолярная анестезия тика должно располагаться медиальное того места, где проведена инъекция. Для блокады веточек щечного нерва необходимо ввести по переходной складке на уровне вмешательства 0,5 мл раствора (рис. 14). Развитие теоретических концепций и появление современных анестетиков существенно не изменили методику проведения обезболивания на нижней челюсти. Мандибулярная анестезия остается по-прежнему наиболее эффективной, если обезболивающее средство инъецируют в ткани, окружающие нижнечелюстное отверстие. Предметом дискуссий и исследований остается топография нижнечелюстного отверстия. Некоторые авторы считают, что это отверстие лежит почти на уровне окклюзионной плоскости и с увеличением возраста поднимается на 7—8 мм. Глубина укола при проведении мандибулярной анестезии не должна превышать 1,8 см и нет необходимости касаться кости кончиком иглы. При правильно проведенной анестезии 2 мл анестетика обеспечивают надежное обезболивание, достаточное для любых стоматологичес-
Рис. 14. Щечная анестезия ких манипуляций. Результаты специального изучения, распределения анестетика с добавлением в него контрастного вещества, проведенные под рентгенологическим контролем, показали, что чем ближе кончик иглы подходит к нижнечелюстному отверстию, тем надежнее обезболивание. Одной из модификаций мандибулярной анестезии является ее проведение при закрытой полости рта. Эту методику применяют для больных, у которых имеется тризм (или контрактура), или из-за страха невозможно открыва-ние рта. В зависимости от расположения места вкола иглы по отношению к ветви нижней челюсти принято различать следующие внеротовые способы обезболивания ветвей нижнечелюстного нерва: — через вырезку нижней челюсти — подскуловой путь (Дубов М.Д., Бердюк И.В., 1958; Егоров П.М., 1985); — со стороны нижнего края нижней челюсти — подчелюстной путь; — со стороны переднего и заднего края ветви нижней челюсти (Егоров П.М., 1985); МЕСТНАЯ И РЕГИОНАЛЬНАЯ АНЕСТЕЗИЯ
Рис. 15. Ментальная и инцизивная анестезия Одна из наиболее распространенных методик анестезии нижнечелюстного нерва предусматривает вкол длинной иглы (не менее 6 см) под край нижней челюсти впереди от заднего края ее ветви. Иглу продвигают по внутренней поверхности ветви, параллельной заднему краю, на 4—5 см. Конец иглы располагается на уровне нижнечелюстного отверстия. Подскуловой способ анестезии по Берше рассчитан на устранение воспалительной контрактуры нижней челюсти. Вкол иглы производят под скуловой дугой на 2 см спереди от козелка ушной раковины. Иглу продвигают перпендикулярно к поверхности кожи. На глубине 2—3 см депонируют раствор анестетика. Анестезия по Дубову является модификацией метода Берше, с ее помощью достигается блокада нижнеальвеолярного и язычного нервов. По методике, больше известной как метод Берше-Дубова, инъекционную иглу продвигают на 3—3,5 см от поверхности кожи, в результате чего она оказывается у внутренней поверхности наружной крыловидной мышцы, рядом с которой расположены ни-
жнеальвеолярный и язычный нервы. Для блокады обоих нервов необходимо 3—5 мл раствора анестетика. За последние годы все большее признание получает методика Gow-Gates, для определения точки укола с целью проведения внеротовой мандибулярной анестезии. Для этого шприц помещают в плоскости, проходящей от угла широко открытого рта к срединной части ушного углубления. Укол делают медиальное по отношению к передней ветке челюсти, иглу продвигают на 25 мм, касаясь шейки мыщелка. Анестезирующий раствор быстро впрыскивают, рот пациента остается открытым в течение 20 сек. для облегчения диффузии раствора. До настоящего времени нельзя считать решенным вопрос обезболивания пульпы передних фронтальных зубов, в связи с тем, что у некоторых пациентов имеются дополнительные (атипичные) нервные окончания, которые не поддаются воздействию одного вида анестезии, в частности ветви щечного, язычного, подъязычного нервов, могут переходить на противоположную сторону. Наиболее правильное решение этого вопроса — дополнительное проведение букальной анестезии у всех больных, хотя в ряде случаев для этого не имеется достаточных показаний (рис. 15). Дата добавления: 2015-02-06 | Просмотры: 1338 | Нарушение авторских прав |