|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Нейролептаналгезия
Комбинация препаратов, получившая название нейро-лептаналгезии (НЛА), впервые стала известна в конце 50-х годов. Основные теоретические предпосылки НЛА были заложены французскими и бельгийскими учеными — Л.Лабори, де Кастро, Янсеном, которые обосновали необходимость нейровегетативной защиты организма во время хирургического вмешательства. С тех пор метод нейролеп-таналгезии стали применять во многих странах Европы и Америки, а в 1967 г. в Москве был проведен международный симпозиум, посвященный НЛА. В 1958 г. Янсен предложил оригинальный анальге-тик и нейролептик со сравнительно кратковременным, но в то же время сильным фармакологическим действием -Это позволило комбинировать нейролептик и анальгетик, создавая селективное воспроизведение основных компо- КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 107 нентов анестезии. Указанные препараты, избирательно действуя на таламус, гипоталамус, ретикулярную формацию, вызывают состояние полной психической индифферентности, подавление моторной активности и аналгезию без наркотического сна. Наиболее часто применяемыми для НЛА препаратами являются дегидробензперидол (дроперидол) и фента-нил. Сочетание этих препаратов в одном растворе получило коммерческое название «таламонал* (в 1 мл таламона-яа содержится 2,5 мг дроперидола и 0,05 мг фентанила). Следует отметить, что термин «Нейролептаналгезия», предложенный де Кастро и Мундельер, как термин «ата- ралгезия», введенный Ди Галер, в сущности обозначают одно и то же понятие. Разница лишь в том, что атаралге- зия — понятие более емкое, характеризующее главным образом психическое состояние больного под воздействием различных психотропных средств. Термин же «Нейролептаналгезия» характеризует более практическую сторону методики, четко определяя, с помощью каких средств достигается это состояние атараксии и аналгезии (Буня- тянА.А., 1983). Под термином «Нейролептаналгезия» понимается метод общей анестезии, при котором с помощью фармакологических средств, нейролептика и анальгетика, достигается состояние нейролепсии и центральной аналгезии с возможностью дифференцированного управления ими, дополняя небольшими дозами наркотических средств, обеспечивающ.их выключение сознания и адекватную защиту организма от операционной травмы. Нейролепсия — специфический медикаментозный синдром, характеризующийся подавлением активного поведения, полным двигательным и психическим покоем, эмоциональной индифферентностью к различным раздражителям при сохранении сознания и в сочетании с частичной блокадой периферических адре но реактивных систем (Кузин М.И. и др., 1976). Сущдость аналгезии определяется невосприимчивостью к болевым импульсам, возникающим в результате их блокады на любом участке афферентного пути, а при НЛА блокада импульсов происходит в области таламуса и ретикулярной формации.
В челюстно-лицевой клинике применяют комбинированную НЛА на всех этапах общей анестезии. НЛА эффективна и как средство премедикации. После применения НЛА пациенты обычно остаются безразличными к собственному состоянию. У них снижается психоэмоциональная активность и реакция центральной нервной системы на внешнее воздействие раздражителей. У 2 % больных отмечаются симптомы дислепсии, т.е. развивается внутреннее беспокойство, тревога, раздражительность, нежелание общаться (Осипова Н.А., 1988). После премедикации с препаратами НЛА клиническая картина у пациентов характеризуется нарастающей «минерализацией», т.е. неподвижностью, безучастностью к тому, что с ними происходит. Зрачки обычно точечные, роговичный рефлекс сохранен, АД несколько снижено, пульс в пределах нормы, дыхание значительно урежается — до 10—15 циклов в минуту, но поддается словесной коррекции. При НЛА наблюдается повышенная мышечная ригидность. Повторными дозами фентанила и дроперидо-ла достигается нейролептнаркоз, проявляющийся полным выключением сознания, снижением корнеального и конъюнктивального рефлексов, апноэ, которое требует применения искусственной вентиляции легких. По материалам некоторых исследователей, а также собственным данным, во время операции в условиях НЛА происходит умеренная стимуляция кровообращения, функции коры надпочечников и симпатико-адреналовой системы, не выходящая за рамки физиологических границ. Вместе с тем выявлены адренергические реакции кровообращения в сочетании с выбросом избыточных катехоламинов, а увеличение дозы фентанила при этом не приводит к стабилизации анестезии. В целом наркотический эффект фентанила в большинстве случаев обеспечивает защиту от ноцицеп-тивной импульсации. Однако наряду с этим вявлены индивидуальные различия в анальгетической эффективности у разных пациентов. В связи с этим целесообразно подключение средств общей анестезии, повышающих эффективность НЛА. Для этих целей применяют седуксен, фе-назепам, рогипнол и наркотические вещества — кетамин, дипидолор и др. При НЛА, применяемой у лиц с измененным эмоциональным фоном (страх, депрессия, опасения за свою КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 109 жизнь), анальгетический эффект фентанила снижается. Задачей анестезиолога является предотвращение предоперационного психоэмоционального стресса, а в случае неэффективности примененного анальгетика (у 10 % людей фентанил малоэффективен) следует применять другие наркотические средства, например, кетамин. Передозировка НЛА, преимущественно за счет фентанила, характеризуется глубоким психомоторным торможением вплоть до полного отсутствия сознания в сочетании с депрессией дыхания. В этих условиях специфические антагонисты фентанила (налоксон, налорфин) вытесняют наркотический анальгетик из опиатных рецепторов и тем самым устраняют его отрицательное действие. Подавляя отрицательное влияние фентанила и ликвидируя центральную депрессию у оперированных больных, антагонисты устраняют и состояние аналгезии, что может привести к чрезмерной активации сердечно-сосудистой системы. Синтез антагонистов с селективным действием, избирательно устраняющ.им депрессию, считается делом завтрашнего дня. Потенциальным источником осложнений НЛА является побочное действие дроперидола и фентанила, основные проявления которого: дыхательная депрессия, мышечная ригидность и повышение тонуса блуждающего нерва — брадикардия, артериальная гипотензия, бронхо-констрикция. Отрицательное действие дроперидола чаще выражается в виде экстрапирамидных дискинезий, нейро-дислептических явлений и артериальной гипотензии. Атаралгезия в амбулаторной стоматологи и Стоматологическая агрессия по законам стресса и адаптации, сформулированным Г.Селье, приводит к развитию в организме сложных адаптационных сдвигов го- меостаза. Анестезия как средство защиты от стресса может осуществляться, с одной стороны, за счет специфической способности прерывания или ослабления повреждающего потока на пути к ЦНС (специфическая аналгезия), с Другой — за счет активации антиноцицептивных систем физическими или фармакологическими средствами
либо потенцирования эффектов этой системы (Вальд-манА.В., 1980). Усиление адаптивной роли гомеостатических механизмов является важным фактором антиноцицептивного действия нейротропных средств (траквилизатор) и анальгетиков. Обеспечение безопасности пациента в условиях действия стрессового агента — основная задача анестезиолога. Сочетание анальгетика и психотропного средства — основа атаралгезических методик, действие которых нередко пролонгируется введением гипнотических препаратов и релаксантов для целей общей анестезии. Стрессовые реакции без соответствующей коррекции могут выходить за пределы допустимого, сопровождаясь неадекватным выбросом в кровь катехоламинов (адреналин, норадреналин) в несбалансированных количествах, что отражается на системах организма, прежде всего на кровообращении. Поиск средств и методик избирательного воздействия на афферентные системы, активность которых возрастает при амбулаторном стрессе, стимулирует разработку новых препаратов для атаралгезии. Сложилось мнение, что применение нейролептика с анальгетиком является прогрессивным направлением. Официальное признание эта концепция получила, когда в 1958 г. Du Caillard и др. предложили на обществе анестезиологов и реаниматологов Франции термин атаралгезия (ataraxi — отсутствие души), обозначив им то психическое состояние больного, которое возникает под влиянием транквилизатора и анальгетика. По существу термин атаралгезия, есть обозначение методик общей анестезии, основанный на сочетании наркотического анальгетика и транквилизатора, чаще из группы препаратов бензодиазе-пинового ряда. Существующие классификации (Авруц-кий Г.Я., 1964) разграничивают понятия транквилизатор и нейролептик. Нейролептики, их иногда называют «большими транквилизаторами» (галоперидол, дегидро-бензперидол), оказывают свое действие через ствол мозга, ослабляют психическую напряженность, устраняют бред и галлюцинации, вызывают состояние покоя и вегетативной стабилизации. КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 111 Механизм действия малых транквилизаторов бензо-диазепинового ряда (седуксен и его аналогии) связан с торможением эмоционального и вегетативного центра мозга — лимбической системы, т.е., другими словами, мы наблюдаем развитие состояния фармакологической лоботомии, характеризующейся ослаблением эмоционального напряжения, тревоги, страха, вегетативных дисфункций. Четко границы между представителями этих двух групп нет, т.к. химическая структура и дозы могут оказаться переходными между обеими группами (Темков И., Киров А., 1971). Разнонаправленные средства атаралгезии во многом взаимосвязаны между собой и в той или иной степени дополняют друг друга. Принцип многокомпонентности и сбалансированное фармакологическое воспроизведение каждого из них является отличительной чертой атаралгезии и позволяет индивидуализировать тактику применения анестезиологических средств в зависимости от характера стоматологического вмешательства. Психоэмоциональный дискомфорт и болевой фактор, связанный с выполнением стоматологических вмешательств, вынуждает больных избегать или отказываться от своевременной стоматологической помощи. Эта методика в условиях амбулаторного приема в процессе лечения зубов должна учитывать применение основных факторов обезболивания, динамически меняться и индивидуализироваться: — анксиолия, т.е. купирование страха; — аналгезия; — гипноз (сон); — вегетативная блокада; — торможение психического восприятия и нейроэн-докринной регуляции; — релаксация жевательной мускулатуры. Такая схема предопределена необходимостью осуществления неприятных, часто весьма болезненных лечебных стоматологических вмешательств. Фармакологическая характеристика препаратов для атаралгезии касается в основном двух групп: нейролепти-ков и анальгетиков, т.е. средств, предназначенных для амбулаторного применения.
Для анализа препаратов в комплексной фармакологической защите пациента «от самого себя» мы разделим их условно на атарактики и анальгетики. Атарактики (седативные средства). Одним из самых распространенных и безопасных препаратов из этой группы является седуксен (диазепам, сибазон). В анестезиологии и интенсивной терапии он находит применение в весьма широком диапазоне, используясь в лечебных и профилактических целях при разнообразных методах лечения больных. Для оценки терапевтической эффективности седуксена и его аналогов применяются разнообразные методики (реакция систем кровообращения и дыхания, сенсометрия, ЭЭГ, одонтодиагностика, кожно-гальваническая реакция (КГР). Форма выпуска: таблетки по 5 мг, ампулы по 2 мл 0,5 % раствора (5 мг в 1 мл). Седуксен показан для случаев повышенной психоэмоциональной возбудимости, нарушений сна, страхом перед предстоящим стоматологическим приемом, в связи с вегетативными реакциями (сердцебиение, потливость, мышечная дрожь и др.). За 30 мин. до стоматологического вмешательства больные получали 10—15 мг седуксена и атропин (0,01 мг/кг). Непосредственно перед вмешательством пациенты находились в дремотном состоянии или бодрствовали, но были спокойны и не проявляли эмоционально-вегетативных реакций. Показатели пульса и АД существенно не отличались от исходных. На ЭЭГ отмечалось уменьшение выраженности СС-ритма. Седативный эффект премедикации седуксеном был достаточен и сопровождался снижением реакции ЭЭГ, увеличением порога боли. Комбинация седуксена с анальгетиком (фортрал, дипидолор) практически не меняла картину психоэмоционального торможения, и объективные физиологические методы оценки подтверждали факт выраженной седатации одним транквилизатором. Это служило основанием для исключения анальгетика из схемы предварительной премедикации. Анальгетическое действие транквилизатора является по существу неспецифическим подавлением восприятия боли (В.В. Вальдман, 1973) и свидетельствует о снижении субъективного болевого ощущения под действием седуксена. КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 113 Самостоятельными препаратами премедикации, как средством защиты от предоперационного эмоционального стресса, являются транквилизаторы бензодиазепинового ряда (феназепам, рогипнол), оказывающие седативное, противосудорожное, миорелаксирующее и анксиолити-ческое действие. Отмечено, что анксиолитическое (снимающее страх) действие наступает при очень низких концентрациях транквилизатора в плазме крови, когда еще нет выраженного клинического седативного действия. Воздействуя на различные зоны рецепторного комплекса, эти препараты обладают индивидуальными свойствами. Так, рогипнол помимо анксиолитического действия обладает хорошим снотворным. При увеличении дозы препарата сон наступает очень быстро. У некоторых больных засыпание наступает в течение нескольких секунд. В качестве премедикации перед продолжительными вмешательствами, вместо седуксена (или вместе с ним), применяют дроперидол, назначаемый однократно за 40 мин. до операции в дозе 0,05 мг/кг массы. Главные преимущества дроперидола заключаются в вегетативной стабилизации, антиаритмическом и атропиноподобном действии, что приобретает особое значение при наличии противопоказаний к атропину. Комбинация транквилизатора и нейролептика эффективна, безопасна и создает благоприятные условия для течения анестезии в целом (Оси-пова Н.А., 1988). Если в премедикации акцент делается на достижение седативного эффекта, то при поддержании анестезии превалируют анальгетики, создающие условия для благоприятного течения операции. Анальгетики являются основным средством профилактики выраженной реакции на боль. В свою очередь нейролептики и транквилизаторы потенцируют действие анальгетика, обеспечивая сложную гамму элементов защиты пациента от стоматологического стресса. В условиях действия этих препаратов отмечается нейровегетативная защита, снимается церебральный и периферический сосудистый спазм, закрываются артерио-венозные шунты. Действие патогенетических звеньев взаимосвязано и дополняется друг другом. Аналгетики. При определенных успехах в разработке способов и средств обезболивания, применимых для общехирургической практики, выбор методик и анальге-
тиков для амбулаторной стоматологии ограничен. В силу ряда причин значительная часть стоматологических вмешательств выполняется под местной инъекционной анестезией или вообще без какого-либо обезболивания. В связи с этим необходимость в изыскании препаратов, дополняющих и усиливающих действие местных анестетиков, является настоятельной необходимостью. Среди старых, традиционно применяемых болеутоляющих средств, ведущие позиции занимает морфин, состоящий из 10 % неочищенного экстракта белого опийного мака, положивший начало синтезу многих анальгетиков. Опийный мак Papaver sanniferum был мало пригоден для этих целей. Впервые выделенный в 1805 г. Фридериком Сертурнером, помощником аптекаря в Падеборне, препарат был им назван «морфий» в честь Морфея, греческого бога сна. В чистом виде морфин был получен и стал применяться в результате работ Виллиама Грегории в 1933 году. Являясь мощным анальгетиком, этот препарат обладает и большим количеством недостатков, главным из которых является угнетение дыхания и лекарственная зависимость. Фортрал (пентазацин, л ексир). Синтетический анальгетик из группы бензоморфина, который был получен Архером В. в 1964 г., и выделяется среди других наркотических анальгетиков своими особенностями. Будучи эффективным болеутоляющим средством, фортрал практически лишен такого серьезного побочного действия, как способность вызывать привыкание, обладает минимальным, по сравнению с другими производными морфина, дыхательно-депрессорным действием. Кроме того, фортрал является частичным антагонистом наркотических анальгетиков. Указанные качества препарата, не влияющие на дыхание, позволили использовать его для анестезии с минимальными ограничениями, в сочетании с местной анестезией и сделали контроль за состоянием атарал-гезии более полным. Фортрал в дозе 50—75 мг назначался пациентам пе-рорально за 40—60 мин. до начала активного стоматологического вмешательства. Лечение зубов, в том числе и манипуляции на пульпе зуба, проводилось без применения местной анестезии. Внутривенно фортрал вводили медленно в дозе 30—60 мг, разведенный в 5 мл физиологи- КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 115 ческого раствора вместе с седуксеном за 5 мин. до начала работы врача-стоматолога. Для определения глубины и качества атаралгезии фортралом использовали следующие методики оценки: клинико-субъективная оценка по поведенческим реакциям и опросу, кожно-гальваническая реакция по Форе (КГР), реакция на дозированное термораздражение, внешнее дыхание, РСО альвеолярного воздуха, РВО. Фортрал по характеру своего действия на дыхание сходен с другими анальгетиками, но степень вызываемой им депрессии невелика, в отличие от налоксона и налор-фина (антагонисты морфия), фортрал, уменьшая центральную депрессию дыхания, сохраняет аналгезию, что имеет большое практическое значение. Применение атаралгезии в сочетании с местной анестезией обеспечивает торможение психоэмоциональной активности и создает достаточную амнезию. Трамал (трамадол). Один из новейших анальгетиков трамадол гидрохлорид был открыт в 1978 г. Фликом в лаборатории фирмы «Grunenthal» (ФРГ). Это сильный анальгетик из группы опиантагонистов, представляет собой белый кристаллический порошок, горького вкуса, без запаха. Молекулярная масса 299,8; точка плавления при температуре 182 °С. В европейских странах трамадол гидрохлорид был рекомендован для терапии стенокардии, снятия болевого синдрома у больных злокачественными новообразованиями, для купирования послеоперационных болей (Fechner E., RacenbergA., 1985). Для стоматологических целей мы изучали трамал как компонент сбалансированной атаралгезии в двух группах больных: — амбулаторные стоматологические больные, получившие трамал для обезболивания при удалении и лечении зубов; — больные, поступившие в стационар для оказания ургентной помощи (травма, переломы челюстей, острые воспалительные заболевания челюстно-лицевой области). Применение трамала в этой группе обусловлено предоперационным и послеоперационным болевым синдромом. Эффективность терапии трамалом мы оценивали на основании данных центральной и периферической гемо-
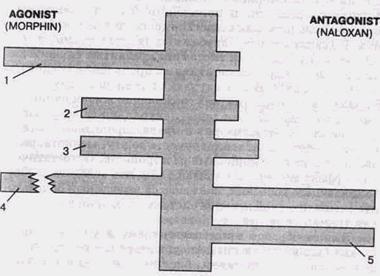
динамики, показателях дыхания и газообмена, по изменению порога боли при электрическом раздражении пульпы зуба, анальгетической оценке врача и пациента (трехбалльная система), степени седатации, оценке психологического статуса. Исследования показали, что применение трамала клинически уменьшает болевой синдром, снимает психоэмоциональное напряжение у больных. Порог боли при воздействии на пульпу зуба повышался в 1,5 — 2 раза. В качестве премедикации у больных применяли атропин 0,015 — 0,02 мг/кг и седуксен 5 — 10 мг. В последующем мы отказались от применения атропина. У амбулаторных больных при внутривенном применении трамала анальгетическое действие наступало через 10—15 мин. В наиболее травматичные моменты лечения зубов, ампутация и экстирпация пульпы зуба, требовалась дополнительная местная анестезия, проводникового или инфильтрационного плана. У больных ургентного профиля применение трамала приводило к уменьшению болевых явлений через 20— 30 мин., наблюдалось уменьшение страха перед предстоящим вмешательством, релаксация и уменьшение эмоционального напряжения. После окончания хирургического вмешательства больные отмечали отсутствие боли в течение 2—3 часов, что подтверждает наличие у трамала длительного анальгетического действия покоя и проявления седативных свойств. Исследования гемодинамики и газообмена свидетельствовали о стабильности основных показателей. На фоне неизменного минутного объема дыхания происходило незначительное снижение АД, урежение ЧСС, незначительного уменьшения минутного объема кровообращения. Показатели ударного объема сердца и общего периферического сопротивления не претерпевали существенных изменений. Это дало нам основание считать, что хороший эффект трамала наблюдается при купировании боли слабой или умеренной интенсивности. Манипуляции на живой пульпе зуба требовали дополнительной местной анестезии. В качестве препарата сравнения мы применяли промедол. Для синтеза веществ с сильными обезболивающими свойствами, но меньшим потенциалом побочных явлений, КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 117 послужили структурные элементы морфина, в том числе героин, обладающий более высоким, чем морфин, потенциалом болезненного пристрастия. При оценке полученных веществ основным критерием выбора" является не столько сила обезболивающего действия, а скорее благоприятный спектр фармакологических и токсикологических свойств. Среди производных морфина имеются препараты, оказывающие агонистическое действие и обладающие антагонистическим компонентом действия, сводящим на нет эффект лечения боли, т.е. препараты агонис-тического и антагонистического действия (рис. 19). На схеме представлены производные морфина, оказывающие агонистическое действие и антагонисты. Так бупренорфин сильнее морфина в 30 раз, но как антагонист, равен 1. Препаратами смешанного действия, т.е. обладающими свойствами агониста-антагониста, по данным этой схемы, являются пентозацин, трамадол, бупренорфин. Препарат
Рис. 19. Агонистическая (морфин-1) и антагонистическая (налоксан-1) активность применяемых опиатов 1 — nalbuphin (1,2); 2 — pentazocin (0,3); 3 — tramadol (0,3); 4 — buprenor phin (30,0); 5 — naloxan (0,00)
налоксан практически является чистым антагонистом морфина и выполняет в клинической практике основные функции опиата-антагониста. Под действием налоксана в конце анестезии усиливается спонтанное дыхание, снижается анальгетический эффект, обеспечивается хороший контакт с пациентом, т.е. устраняется отрицательное действие морфина и его производных. Снижение аналгезии, вызванной морфином или его производными, приводит к появлению боли у больного. Действие налоксана обычно продолжается до 30 мин., после чего следует повторить его применение. У стоматологических больных кардиодепрессивный эффект трамала обнаруживался при использовании больших дозировок, что выражалось в снижении сократимости миокарда и изменениях, связанных с этим параметром кровообращения. У пациентов с послеоперационными болями трамал не вызывает выраженных изменений в системе кровообращения за исключением тенденции снижения частоты сердечных сокращений и понижения АД. Эту тенденцию можно объяснить, как следствие достигнутого обезболивания. По свидетельству зарубежных авторов, трамал не вызывает высвобождения гистамина, развития аллергических реакций и других негативных проявлений (Paime G., Munck A., 1981). В 8 % случаев применения трамала наблюдаются осложнения, не угрожающие жизни пациента. Очевидно, они обусловлены центрально-вегетативным действием. Об этом говорят и другие проявления вегетативных побочных явлений: сухость во рту, тошнота, реже рвота, желудочно-кишечные расстройства. Ортостатичес-кий эффект может быть связан с тем, что вследствие обезболивающего действия, понижается вызванный болью тонус симпатической нервной системы. Эйфории и привыкания трамал не вызывает. Таким образом применение трамала у стоматологических больных не вызывает существенных отклонений в параметрах гемодинамики, внешнего дыхания и газообмена и может использоваться у лиц пожилого возраста или у пациентов с нарушением системы кровообращения. Трамал обладает анальгетическим и опосредованным се-дативным действием, мало токсичен и быстро выводится КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 119 из организма. Не являясь истинным наркотическим средством, трамал не снимает выраженного болевого синдрома, малоэффективен в случаях почечных и желчных колик, не купирует болезненность при манипуляциях на «живой» пульпе зуба. Трамал весьма эффективен как компонент премедикации и атаралгезии. Морадол (буторфанол тартарат). При атаралгезии, благодаря избирательному воздействию на структуры центральной и периферической нервной системы, обезболивание достигается при минимальных концентрациях лекарственных средств, в несколько раз ниже, чем при наркозе одним препаратом, т.е. без глубокой дезорганизации функций ЦНС и токсического воздействия на организм. Морадол — ненаркотический анальгетик со свойствами антагониста морфия. Применяется в схемах атаралгезии как анальгетик, внутримышечно или внутривенно, самостоятельно или совместно с препаратами бензодиазе-пинового ряда. Таблетированные лекарственные формы этого анальгетика неизвестны. По силе аналгезирующего действия морадол (в одной ампуле содержится 2 мг бутор-фанола тартарата) примерно равен стандартным дозам морфина или его импортному аналогу мепиридину (Popio A.etal.,1978). Таблица 5. Сравнительная характеристика стандартных доз
Самостоятельная анестезия одним морадолом наступает через 10 мин. при внутривенном применении в разовой дозе 2 мг и внутримышечном введении до 4 мг. Анал-гезирующее действие морадола, зависящее от многих факторов, продолжается 3—4 ч. Дыхательная депрессия при применении морадола сравнима с морфиновой и обусловлена центральным действием анальгетика. Учет этого фактора при анестезиологическом обеспечении больных в
амбулаторной стоматологии должен выражаться в контроле дыхания и газообмена у пациента. При длительной анестезии и применении больших доз врач должен быть готов к применению искусственной вентиляции легких. Практическое применение морадола показало, что выраженных расстройств дыхания, требующих искусственной вентиляции легких, как правило не требуется. Частота дыхания при анестезии и обычном дыхательном объеме колеблется от 12 до 18 в 1 мин. и является хорошим критерием качества аналгезии. Попытки использовать в качестве анальгетика промедол показали, что угнетение дыхания в эквивалентных дозах было слишком значительным и потребовало вспомогательного дыхания. Применение морадола вместе с седуксеном заметно снижало стимуляцию системы кровообращения и сглаживало отрицательные свойства морадола. Это особенно важно, когда седуксен применялся в качестве премедикации. В этом случае показатели гемодинамики были стабильны на всех этапах анестезии. Стабильностью отличалось артериальное давление — тест, наиболее тонко реагирующий на снижение нейровегетативной защиты и являющийся наиболее чувствительным показателем адекватности анестезии. Атаралгезия с морадолом в терапевтической и хирургической стоматологии практически не требовала дополнительной инфильтрационной или проводниковой анестезии. Морадол в качестве аналгезирующего компонента применяется у стоматологических больных в виде премедикации и для поддержания анестезии. Он устранял болевой синдром и снижал психоэмоциональное напряжение. При определении дозы морадола необходимо принимать во внимание общее состояние больного, длительность анестезии и вид вмешательства. Пальфиум (декстроморамид). Методика ата-ралгезии явилась существенным стимулом для синтеза новых анальгетиков. Для этой цели потребовались удобные и мощные анальгетики, хорошо управляемые, с минимальным побочным эффектом. Появление морфиноподобных анальгетиков явилось важным шагом в поисках выгодных в практическом отношении препаратов, которые помимо КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 121 собственно аналгезии не должны иметь недостатков морфия, таких, как угнетение дыхания, рвоту, запор, чувство жажды. Свое действие морфиноподобные анальгетики проявляют, связываясь с общими и специфическими ре-цепторными полями, которые локализуются в таламусе, среднем и спинном мозгу (Янсен, 1964). Клиническое изучение пальфиума для стоматологических целей началось с середины 60-х годов. Выпускался препарат в виде 1 % раствора в ампулах по 1 мл, таблетках и свечах по 5 мг. Анальгетическая активность его и широта терапевтической дозы примерно в 8 раз активнее морфина. Препарат имеет короткий латентный период действия и в меньшей степени, чем морфий, способен вызывать привыкание. Клиническое применение пальфиума проводилось в стоматологии при санации полости рта с использованием средств местной анестезии. Пальфиум применялся в чистом виде у больных в хирургической стоматологии при сочетании различных видов проводниковой и инфильтрационной анестезии. Доза пальфиума не превышала 1 мл при внутримышечном применении с целью аналгезии. Указанная дозировка не вызывала депрессии дыхания и практически не влияла на показатели системы кровообращения. АД и частота сердечных сокращений были в пределах нормы и не имели тенденции к изменению. По литературным сведениям, пальфиум требует известной осторожности и внимания при работе с ним, так как способен вызывать центральную депрессию дыхания вплоть до применения искусственной вентиляции легких. Эта особенность пальфиума затрудняет его применение на массовом стоматологическом приеме, что связано с необходимостью прибегать к искусственной вентиляции легких при возникших осложнениях. Дипидолор. Популярным анальгетиком начала 70-х годов, применяемым в схемах атаралгезии в стоматологии, становится дипидолор. Внеся изменения в структуру химической формулы анальгетика петидина, Янвен в 1961 году синтезировал дипидолор. Форма выпуска: ампулы по 2 мл (1 мл содержит 7,5 мг Дипидолора), отличающиеся высокой устойчивостью при хранении. Клинические исследования препарата показа-
ли, что он в 1,5—2,0 раза сильнее морфина, у него отсутствует феномен привыкания, а анальгетическая эффективность сохраняется 4—6 часов. Большинство клиницистов считают, что дипидолор лишен депрессорного влияния на дыхание, редко вызывает тошноту и рвоту (Трещинский А.И. и др., 1971), практически не влияет на показатели гемодинамики и газообмена. Авторы отмечают его положительные свойства при сочетании с атропином. В послеоперационном периоде анальге-тический эффект сохраняется в течение нескольких часов. Методика атаралгезии с использованием пальфиума (3—5 мг) и дипидолора (10—15 мг) вместе с седуксеном (10—15 мг), как правило, не сопровождается гемодинами-ческими и вентиляционными нарушениями, соответствуя концепции современной многокомпонентной атаралгезии для стоматологической амбулаторной практики. Атаралгезия и пациент. Проведение обезболивания в стоматологической поликлинике имеет некоторые особенности. Ряд проблем у анестезиолога возникает при техническом обеспечении анестезии: методика введения наркотических веществ, ингаляционного или внутривенного средства, защита дыхательных путей от аспирации, обеспечение адекватной вентиляции легких и создание условий для работы врача-стоматолога в полости рта. При этом необходимо обеспечивать свободную проходимость верхних дыхательных путей. Важным постуральным аспектом анестезиологического обеспечения является положение больного в стоматологическом кресле. Серьезную озабоченность в процессе проведения наркоза вызывает возможное возникновение негативных дыхательных (вентиляционных) осложнений, появление гемодинамических расстройств, угнетение кровотока по церебральным сосудам. Предпочтение стоматологов к положению больного «сидя» создает угрозу возникновения негативных постуральных реакций у пациентов преклонного возраста, имеющих нарушение гемодинамики. Возникновение в организме пациента * метаболической бури» и психогенного стресса в предоперационном периоде, усугубляет отрицательные эффекты нефизиологического положения пациента в кресле, особенно на фоне медика- КОМБИНИРО ВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 123 ментозной подготовки. Замедлению мозгового кровотока способствует применение препаратов, снижающих показатели кровообращения: гангиоблокаторы, гипотензив-ные средства, нейролептики, адренолитические вещества. Медикаментозная терапия и введение местных анестети-ков увеличивает риск развития острой сердечно-сосудистой недостаточности, ведет к возникновению коллапса и гипотонии. Под влиянием гравитации при сидячем положении пациента часть крови депонируется в нижних конечностях. Это уменьшает приток крови к правому сердцу, снижает давление в полых венах и уменьшает сердечный выброс, понижает артериальное давление. Таким образом, при положении пациента сидя развивается постуральная гипотензия, происходит перераспределение крови в организме (гипокинетаческая гиповолемия) с последующим развитием нарушения сосудистого тонуса, что сказывается на механизмах приспособления пациента в стоматологическом кресле и на состоянии органного кровотока, в частное т и мо зго вого. В то же время нельзя не видеть преимущества положения больного сидя в кресле: удобство для стоматолога; уменьшение кровотечения из раны; сохранение физиологических взаимоотношений между органами грудной клетки; снижение риска возникновения регургитации. В процессе наркоза анестезиолог принимает меры профилактики попадания инородных тел в трахею. Для этой цели выполняется тампонада полости рта, создаются условия для улучшения вентиляции легких через нос. Во время проведения атаралгезии недостаточность дыхания возникает в результате западения языка, расслабления небной занавески и релаксации жевательной мускулатуры1,. Удерживание нижней челюсти в выдвинутом состоянии вперед и вверх, для предупреждения асфиксии и возможной обтурации верхних дыхательных путей не всегда удобно стоматологу, который стремится во время лечения выполнить обратное, т.е. сместить челюсть назад и вниз. Отсюда необходимость в контроле и оценке адекватности вентиляции легких, роль которых во время наркоза трудно переоценить. Оценка вентиляции при атаралгезии при-
обретает самостоятельное значение, так как в амбулаторных условиях при внутривенном наркозе преимущество отдано спонтанной вентиляции легких. Современные средства атаралгезии при сбалансированном и обоснованном применении практически не угнетают спонтанную вентиляцию легких. Рассматривая анальгетики и психотропные средства, как компоненты атаралгезии, надо подчеркнуть еще одно важное их свойство. Подавляя активность болевой и эмоциональной сферы, эти препараты включаются в схему комбинированной общей анестезии в субнаркотических дозах, не приводящих к нарушениям дыхания и кровообращения, в отличие от мононаркоза, т.е. когда анестезия проводится одним препаратом, который в современной анестезии практически не применяется. Не менее важным для успешного проведения наркоза является правильный выбор анальгетических и атарак-тических веществ, которые должны создавать быструю индукцию, необходимую степень аналгезии и психоседа-тивной коррекции, вызывать релаксацию жевательной мускулатуры и быть достаточно управляемыми. Как правило, стоматологическое вмешательство при атаралгезии проходит при относительно стабильных показателях кровообращения и дыхания. Недостаточность атаралгезии сопровождается двигательной реакцией, вегетативными нарушениями. Ослабление нейровегетативной защиты проявляется учащением дыхания, повышением АД, увеличением частоты сердечных сокращений. Аналгезируя побочные эффекты препаратов, мы не отметили закономерности или их специфичности в негативных свойствах, которые часто и в большей степени зависят от индивидуальных реакций пациентов, от исходного состояния, характера и течения стоматологического вмешательства. Совершенствование предлагаемых схем атаралгезии позволяет анестезиологу избегать передозировки препаратов посредством отказа от шаблонных «стандартных доз» в процессе анестезии. Наиболее общими особенностями компонентов атаралгезии является их влияние на дыхание, кровообращение, мозг, печень. Из нежелательных явлений непосредственного и ближайшего периода атаралгезии являются тошнота, КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 125 рвота, аллергическая реакция, нарушение терморегуляции и фармакологическая непереносимость обсуждаемых препаратов. Резюмируя вышеизложенное, считаем, что умелое применение метода атаралгезии практически не дает серьезных осложнений. Исключения составляют побочные эффекты препаратов в схеме атаралгезии. Акупуиктурная аналгезия. Комбинированная электроанестезия Анестезиологическое обеспечение в стоматологии должно предусматривать не только блокаду афферентной импульсации от тканей зуба, но и коррекцию эмоционально-нов ед е нческ их проявлений. Возрастание удельного веса и тяжести осложнений, связанных с медикаментозной терапией боли, определяет повышенный интерес к немедикаментозным методам коррекции болевого синдрома и психоэмоциональных реакций, расширению арсенала методов рефлексотерапии. Во время электростимуляционной рефлексоаналге-зии в организме высвобождаются эндогенные опиаты, являющиеся нейромедиаторами болеутоляющей системы, принимающие активное участие в адаптационном синдроме. Общность действующих начал методов рефлексоанал-гезии и лекарственных средств позволяет суммировать и взаимно потенцировать их стресслимитирующее протек-тивное действие при рациональном сочетании и таким образом блокировать афферентную импульсацию зуба. Акупунктурное' обезболивание осуществляется воздействием на акупунктурные точки механическим либо электрическим способом с целью аналгезии. Композиция (рецепт) точек акупунктуры: в конечном счете определяет снижение болевой чувствительности в определенной зоне тела. Применение этого метода как самостоятельного однокомпонентного способа обезболивания отличается безопасностью, минимальными затратами на оснащение и подготовку персонала, отсутствием побочных и аллергических явлений. Недостатком этого способа обезболивания является способность влиять только на болевой компонент и не всегда с одинаковой эффективностью.
Обезболивание иглоукалыванием находит применение при лечении болевого синдрома любой этиологии и в качестве анальгетического компонента комбинированной анестезии. В настоящее время не существует единой методики обезболивания. Нет единого взгляда и на параметры электрического воздействия в процессе обезболивания, не отрицается лишь принципиальная необходимость его применения (Цыбуляк В.Н., 1982). Аурикулотерапия (эр-чжень-ляо). Этот метод считается наиболее эффективным и доступным для стоматологических целей. Метод возник в глубокой древности и был популярен во многих странах. Так, например, в Аравии, Монголии, на Корсике народные врачи использовали прижигание области завитка и козелка ушной раковины при лечении зубной боли, радикулита и других заболеваний. Особенно глубоко он был разработан и использовался медициной в Китае. В настоящее время в Китае этот метод получил широкое распространение, благодаря достижениям китайских ученых, особенно шанхайской школы. В Европе аурикулотерапия известна давно, но только в последние годы экспериментальные и клинико-физиоло-гичесские исследования подвели теоретическую базу, подтвердили фактическую реальность и практическую значимость этого лечебного метода. Ушная раковина является уникальной областью тела. Это единственный участок в соматической сфере организма, представленный хрящевой основой и кожным покровом, который у человека не выполняет никакой активной функции, не является органом специализированной чувствительности и, несмотря на это, имеет богатую иннервацию пятью различными афферентными нервами соматической и висцеральной природы. Это обусловлено той высокой биологической значимостью, которую имеет слух и постоянно движущиеся уши — эти своеобразные и совершенные биологические локаторы, которые специализировались в процессе филогенеза и приспособления животных к условиям существования. Полученная через органы слуха информация о происходящем в окружающей среде, мобилизация себя к удалению от угрозы или защиты от нее, требующая соответствующей подготовки всех органов и частей тела, яви- КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 127 лась объективной основой установления связи органов слуха (в том числе ушной раковины) со всеми частями и органами тела. В результате изменения образа жизни, в процессе возникновения современного человека его ушная раковина утратила способность выполнять локационную функцию (некоторым людям осталась способность шевелить ушами, как рудиментарная функция). Однако широкие аурикулосоматические и аурикуловисцеральные связи, как результат остаточных явлений эволюции у человек а, сохран ил ис ь. Анализируя особенности эмбриогенеза ушной раковины человека, Р.А.Дуринян (1980) пишет, что ушная раковина, образовавшаяся из эмбрионального жаберного аппарата, не только получает в наследство весь набор его нервов, но также их ближайшие связи с важнейшими ядрами и центрами ствола мозга, в том числе напрямую связанных с образованиями головы и шеи, с дыхательным, сосуд одвигательнь™, сердечным, с системой ретикулоспинальной регуляции мышечного тонуса и сенсорных входов, с восходящими системами ретикулярной активации. Тесные связи афферентной системы ушной раковины с другими афферентными проекциями и их широкое перекрытие на стволовом и таламокортикадьном уровне создают благоприятные условия для того, чтобы при стимуляции какой-либо точки ушной раковины рефлекторная реакция вовлекла в активность множество проекционных систем. При воздействии на аурикулярные точки, благодаря особым морфофизиологическим характеристикам, реф-лексотерапия наиболее успешна и при достижении обезболивания в челюстно-лицевой области, вызывает различные рефлекторные реакции: — автоматические центры дыхания, кровообращения, мышечный тонус; — гипоталамические центры терморегуляции, голода, насыщения, жажды и водно-солевого1 обмена; — на гипоталамо-гипофиза рную систему нейроэндок- ринн о:й ре гуляци и; — на гипоталамические эффекторные центры симпатических и парасимпатических систем.
Поэтому эффективность аурикулотерапии более выражена при лечении болевых синдромов в области зубов и челюстей, при лечении эндокринных дисфункций и системных висцеральных нарушений (рис. 20). Считается, что примерно в 88 % случаев правое ухо взаимосвязано с правой половиной тела, а левое — с левой; в 12 % случаев взаимосвязь перекрестная. Для отыскания точек, необходимых в каждом конкретном случае, сначала осматривают уши, так как в области точек, «созвучных» пораженным органам, могут быть видимые изменения, затем тонким пуговчатым зондом или иглой проверяют чувствительность, уточняют «активную точку» с применением электрического поискового прибора. Воздействовать на точку можно прессацией, прогреванием, иглоукалыванием, электрическим импульсом, лазерным лучом, магнитроном и другими способами. Предпочтительным является прогревание, иглоукалывание в сочетании с последующим прогреванием и воздействие электрического тока. Перспективным, по-видимому, является применение микромагнитов (В.Г.Вогралкик, М.В.Вогралкик, 1988). Правила введения игл. 1. После обработки игл и кожи 70 % спиртом игла вводится перпендикулярно к поверхности кожи. При использовании некоторых точек иглы вводят в направлении соседней точки (подкожно, под углом). Игла должна проникать до хряща, но никогда не входить в него. 2. Для усиления терапевтического эффекта после введения иглы ее следует вращать. Метод воздействия (стимулирующий, тормозной) и металл акупунктурной иглы выбирается заранее. Обычно процедура не превышает 20 мин. Каждые 5—10 мин. введенные иглы следует однократно повернуть, одновременно массируя пораженную область. 3. Возникшее кровотечение, после удаления иглы, останавливают ватным тампоном со спиртом. 4. Курс лечения аурикулотерапией составляет от 3 — 4 сеансов до 10, ежедневно или через день. 5. При хронических заболеваниях вводят специальные золотые микроиглы, оставляя их в тканях на 7 — 15 дней (их заклеивают пластырем). Пациент через опре-
-^-SSS|^=^^e „ей s^—^-^SF-^--^- Деленные интервалы времени надавливает на эти «точки воздействия» для усиления лечебного эффекта нойа^^^Г^" может сочетаться с ^Р-ь- р^^^Р^У^УР^я ^Р31111"- Получила широкое ^спрое.ранение во всех странах мира. Сегодня она п^и ^няется в двух вариантах: электроакупунктура (про^-кание электрического тока через введенные акупу^.
ные иглы) и электропунктура (прямое, без игл, электрическое воздействие на акупунктурные точки). Оба метода имеют свои преимущества и недостатки, различные показания. Сконструировано большое количество аппаратов для лечения методом электроакупунктуры и электропункту-ры. Большинство аппаратов позволяют проводить поиск акупунктурных точек, оценку их функционального состояния и лечебное воздействие поочередно на одну или сразу на несколько акупунктурных точек. Они позволяют произвольно выбирать вид тока воздействия (постоянный, импульсный), полярность, обладают возможностью задавать ту или иную форму импульса, его продолжительность. Аппараты обычно работают как в ручном так и в автоматическом режиме. В нашей стране серийно выпускаются следующие аппараты: — аппарат для нахождения точек акупунктуры НТА-1; — аппарат ЭЛАП-01 «Сигнал», предназначенный для нахождения акупунктурных точек, воздействия на них гальваническим током с автоматической сменой полярности и введением лекарственных веществ (микроэлектрофорез). Его модификации ЭЛАР-1Б и ЭЛАП-1 ВЭФ; — аппарат ПЭП-1, предназначенный для поиска акупунктурных точек и лечебного воздействия на них постоянным током или знакопеременными импульсами; — аппарат «Электроника Элита-4» и «Элита-4м», предназначенный для электропунктуры, электроакупунктуры и электроакупунктурной анестезии; — аппарат Леднева — «Элегия». Существуют разногласия по поводу параметров электрического тока (полярности), используемого для тормозного или возбуждающего эффекта. Это объясняется высокой индивидуальной реакцией разных людей на электрическое раздражение, изменение ряда биофизических и физиологических параметров тканей (электропроводность, возбудимость, кровенаполнение) в ходе процедуры, возможность получения неодинакового физиологического эффекта в зависимости от комбинации изменений различных параметров электрического воздействия. КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 131 На электропунктуру в целом распространяется положение физиотерапии о возбуждающем действии постоянного тока отрицательной полярности и тормозном (седа-тивном) влиянии тока положительной полярности. Изменяется возбудимость нервных элементов, расположенных в области «точки воздействия». В направлении катода скапливаются положительные ионы, разрыхляющие оболочку клеток, что увеличивает их проницаемость и ведет к повышению возбудимости. В области же анода в связи с уплотнением оболочек клеток возбудимость их понижается. Считается, что, если на точку воздействия подается отрицательный потенциал, происходит энергетическая подзарядка за счет источника питания аппарата. При этом приводится в движение и восстанавливается нормальная циркуляция биологической энергии организма. Если же на «точку воздействия» от прибора подается положительный потенциал, возникающая в образовавшейся электрической цепи суммарная электродвижущая сила будет истощать энергетический запас этой точки. Основываясь на этом, И.А.Леднев считает целесообразным проводить реф-лексотерапию только током отрицательной полярности, энергезирующим организм, «восстанавливающим нарушенный при болезни механизм регенерации биоэлектрических импульсов», нормализующим циркуляцию энергии по каналам. В случае применения переменного или импульсного тока показано, что более низкая частота импульсов обеспечивает тонизирующий, более высокая частота — седативный эффект. Исследователи подчеркивают целесообразность применения слабых токов (20—30, реже до 100 мкА), в тысячу раз меньших, чем применяются в физиотерапии, приближающихся по величине к токам, генерируемым организмом. Этим обеспечивается адекватная реакция организма на лечебную процедуру. Этим достигается са-ногенез, характерный для пунктурной терапии вообще и электропунктуры в частности: достижение терапевтического эффекта за счет нормализации гомеостатических механизмов организма, повышения его адаптационных и защитных возможностей. Электроакупунктура. При этом методе ток пропускается через введенные в «точки воздействия» акупунктур-
ные иглы. Целесообразно иглы покрывать изолирующим лаком, за исключением их кончика и рукоятки, так как электрическое воздействие такими иглами более выражено. Китайские авторы для аналгезирующего эффекта пользуются током силой 1 мА; напряжение до 2 В, с частотой импульсов, подаваемых на «локальные» в области ал-гии точки 20—50 Гц и в точки общего действия 3—6 Гц. Не следует вводить иглы в симметричные точки ушной раковины, грудной клетки. Сила тока и напряжение до рабочих величин должны повышаться постепенно и поэтапно, не достигая при этом значительных показателей. Параметры электрического тока на ушной раковине должны быть существенно ниже. Большая энергия на игле может вызвать местный ожог тканей. Электропунктура. Эта методика применяется у нас в стране чаще, чем электроакупунктура. Объяснение лежит в ее относительной технической простоте и доступности для самого широкого применения. Атравматичность этой методики лишает ее избирательности действия на «точку воздействия», так как при электропунктуре ток «расплывается» по тканям и приходится считаться с высоким электрокожным сопротивлением, тогда как при электроа-купунктуре ток по металлической игле подается непосредственно в область «точки воздействия». В качестве активного электрода обычно применяется стержневой электрод диаметром 1—3 мм, помещенный на рукоятке из диэлектрика с пружинным устройством, позволяющим регулировать давление на кожу или пластинчатые электроды, накладываемые на кожу, имеющие диаметр 5—10 мм. Пассивным электродом служит обычно широкая пластина, прикрепляемая чаще к ладонной стороне кисти или предплечья. Пунктурная магнитотерапия. Учитывая влияние магнитного поля на организм, делаются попытки создать пунктурную магнитотерапию. Лечебное воздействие на акупунктурные точки осуществляют как постоянным, так и переменным магнитным полем. Возможно сочетание иг-лорефлексотерапии и магнитотерапии. Для этого применяются намагниченные иглы, что по Д.Р. Моа (1985) позволяет достичь лечебного эффекта при меньшем количест- КОМБИНИРО ВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 133 ве сеансов. Иглы могут намагничиваться от северного и от южного полюса магнита. В последнее время широко распространяется наложение на «точки воздействия» магнитных «таблеток», клипс. Магнитные клипсы применяются для аурикулоте-рапии в течение 15—60 мин., на сеанс курсом 10—12 дней; магнитные «таблетки» накладываются на корпо-ральные точки сроком 1—3 дня. Микромагниты химически не активны, резистны к химическим веществам и внешним влияниям. Противопоказания к их применению в основном ограничиваются местными воспалительными изменениями кожи в области рекомендуемых «точек воздействия». Пуиктурная лазеротерапия. Гелий-неоновый лазер, появившийся в СССР в 70-х гу., начал широко использоваться в физиотерапии как биоэнерготерапия, которая использует энергезирующие факторы для нормализации энергетического гомеостаза человека. Для лечебного воздействия при пунктурной лазероте- рапии используется как непрерывное, так и импульсное излучение, генерируемое разными типами лазеров, преимущественно гелий-неоновыми (с длиной волны 63280 нм) и аргоновыми (с длиной волны 5140 нм). Сравнивая особенности биологического действия лазеров разного типа, указывают, что углекислотньш лазер обеспечивает фотокоагуллцдонный эффект и применяется в хирургии, инфракрасный лазер обладает обезболивающим, антиспастическим действием, гелий-неоновый лазер оказывает бактерицидное, противовоспалительное действие и др. В зависимости от конкретных задач для пунктурной рефлексотерапии могут применяться разные лазеры. Механизм действия «световой иглы» на точку воздействия характеризуется разносторонностью и некоторым своеобразием. Глубина проникновения пучка света применяемых в рефлексотерапии лазеров составляет 15— 25 мм. Все биологические системы очень чувствительны к лазерному излучению. Клетки частично отражают луч лазера, а частично поглощают, причем это касается как инфракрасных, так и красных излучений. Возникают феномены оптического резонанса на клеточном уровне. Часть
клеток погибает, и в них возникает ультраслабая эмиссия фотонов, распространяющаяся по ходу канала, если лазер воздействует на акупунктурную точку, а также на биополимеры науклеиновых кислот белка. Эти процессы качественно отличаются от тех, которые развертываются в «точке воздействия» под влиянием введенной акупун-ктурной иглы. В результате электрохимического взаимодействия металла иглы с тканевой жидкостью возникает поток электронов, возбуждающий нервные элементы в точке и распространяющийся по ходу канала. Сравнительное изучение механизма действия иглорефлексотера-пии и пунктурной лазеротерапии свидетельствует о стимуляции, микроциркуляции и улучшении потребления кислорода тканями. Если иглорефлексотерапия в первую очередь улучшает кровото.к и доставку кислорода к тканям, то лазеротерапия в большей степени стимулирует интенсивность окислительных процессов и потребления кислорода тканями. Для усиления и пролонгирования эффекта иглореф-лексотерапии и пунктурной электрорефлексотерапии возможна комбинация их с введением лекарства в «точку воздействия». Имеется несколько прописей мазей, раствора новокаина, вьетнамского бальзама «Золотая звезда» для лечения невралгий тройничного нерва, фантомных болей, болезни Рейно и др. Интересным и перспективным является использование «биологической иглы» — пиявки медицинской. Кроме механического и биологического раздражения «точки воздействия», в саногенезе этого метода имеет значение отсасывание крови, чему китайские авторы придают большое значение. Кроме того, пиявка вводит в кровь больного обезболивающие, бактерицидные и противосвертываю-щие вещества. В ряде случаев положительный эффект дает пчело-ужаливание. За рубежом считаются популярными методики введения через каплю гомеопатического средства на акупунктурной точке иглы с целью стимуляции. Клиническая рефлексотерапия. Иглорефлексотерапия в стоматологии начала применяться в нашей стране сравнительно недавно. Акупунктурную аналгезию ис- КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 135 пользуют в терапевтической, ортопедической и хирургической стоматологии. Эффект акупунктуры и электроаку-пунктуры нельзя достаточно точно прогнозировать у всех больных. Это зависит от состояния пациента и уровня подготовки врача. Отбор больных для рефлексотерапии проводится у пациентов, согласных на проведение этого метода обезболивания, после психотерапевтической беседы, устраняющей чувство страха и беспокойства, выработки доверия к врачу. Благоприятная психологическая атмосфера в клинике, влияние личности врача на больного способствуют успеху лечения. К специальным методам отбора больных и прогнозирования клинического эффекта рефлексоаналге-зии относятся методики, среди которых заслуживает внимания аналгезиметрия и кожная электротермометрия в проекции на коже лица в области инфраорбитальных и ментальных точек. В стоматологической практике для идентификации аурикулярных точек и рефлексогенных зон применяют набор инструментов и аппаратов, среди которых топо-скопы «Элита-4», «Электроника — Элита 4м», стальные иглы различной длины, а также плоские золотые или серебряные иглы. Сущность метода электроаналгезиметрии основана на постоянном повышении напряжения импульсного тока до болевого порога (частота 0,5 Гц, длительность 50 мс). Для прогнозирования эффекта рефлексоаналгезии применяют кожные датчики электротермометра (ТПМ-1). Повышение температуры кожи менее 1,5 градусов по Цельсию по отношению к исходной считается неблагоприятным прогнозом рефлексоаналгезии (Гришанин Г.Г. и Др., 1987). По литературным данным, существуют различные модификации композиций точек акупунктуры при обезболивании в челюстно-лицевой области; GT 4 хегу, МС 6 нейгуань, Е 44 сягуань, Е 6 цзячэ, Е 2 сыбай (Цыбу-лякВ.Н., 1982). Методические подходы акупунктурной аналгезии в амбулаторной стоматологии в стационаре имеют свою специфику.
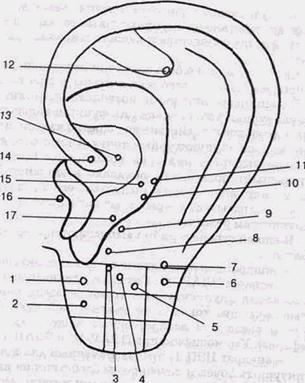
Общая комбинированная анестезия с электроиглоа-нальгетическим компонентом отличается от методики сбалансированной атаралгезии тем, что вместо введения анальгетика, аналгезию поддерживают электрическим воздействием на точки акупунктуры. Необходимый уровень аналгезии потенцируют фракционным введением фармакологических препаратов. Иглы для акупунктуры в стоматологической клинике практически не отличаются от общепринятых, их вводят за 30—40 мин. до операции. Правильное введение игл может сопровождаться ощущением прохождения электрического тока, ломоты, распирания, тяжести, давления, тепла. Трудности выбора композиций точек для обезболивания в челюстно-лицевой области ограничивают возможности врача из-за близкого расположения области операционной раны. У больных с сохраненным сознанием общие принципы обезболивания остаются такими же. В период освоения метода врач нередко прибегает к местной лекарственной анестезии растворами новокаина или тримекаина. Интенсивность электрического воздействия (амплитуда, частота) анестезиологом снижается в менее травматичные моменты и повышается при более травма-тичном вмешательстве. Возникновение послеоперационного болевого синдрома является показанием для повторной акупунктурной аналгезии с наложением на те же точки пластины из серебра или нержавеющей стали на срок 5—7 суток. Идентификация точек осуществляется с помощью «Элита-4 м». Кожа ушных раковин обрабатывается спиртом. Затем под углом 90 градусов к поверхности кожи вводят акупунктурные иглы на глубину 2—3 мм, до хряща. Поверхность пассивного электрода укрепляется на боковой поверхности шеи. Стимуляцию проводят в режиме: гальванический ток отрицательной полярности в течение 20 сек., со сменой полярности 1 сек. на положительную. Величина тока до 500 мкА. Для стоматологических целей при лечении зубов и препаровки их под коронки стимуляцию рефлексогенных зон ушной раковины проводят в следующем режиме: отрицательный ток силой 20—30 мкА, частотой 15—20 Гц, КОМБИНИРОВАННЫЕ МЕТОДЫ АНЕСТЕЗИИ И НАРКОЗА 137 величину тока плавно увеличивают до покалывания под активными электродами, через 20—25 мин. начинают лечение зубов и препарирование твердых тканей (рис. 21). Эту же методику можно применять с наложением активного электрода на области рефлексогенных зон ушных раковин, а пассивные на паравертебральную поверхность кожи спины, отступая на 3 см от остистых отростков шейных позвонков в сегменте С — С. Электроакупунктура проводится биполярными прямоугольными импульсами частотой 1 — 3 Гц, амплитудой тока до 2 мА в течение 10— 15 мин. Затем проводят ЧЭНС длительностью 20 —50 мкс и частотой 60—80 Гц.
Рис. 21. Аурикулярные рефлексогенные зоны, используемые для электропунктуры при стоматологических вмешательствах Дата добавления: 2015-02-06 | Просмотры: 2279 | Нарушение авторских прав |