|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Инкубационный период— в среднем 3—7 днейКлиника. Независимо от клинической формы заболевание начинается внезапно. Температура тела повышается до 38—40 °С и в дальнейшем имеет неправильный характер, сохраняясь до 2—3 недель, иногда до 60 дней и более. Беспокоит резкая головная боль, разбитость, головокружение, бессонница, анорексия, миалгии, тошнота, рвота, потливость. При тяжелых формах бред, возбуждение. Характерны гиперемия лица, конъюнктивы, может быть ро-зеолезно-папулезная сыпь, язык обложен. Печень и селезенка увеличены. Отмечаются брадикардия, пшотензия. При любой клинической форме увеличиваются лимфати- Инфекционные болезни с курсом ВИЧ-инфекции- ческие узлы различных групп. Затем на первый план начинают выступать изменения, связанные с воротами инфекции. Заболевание длится 2—3 недели, иногда до 1,5—3 месяцев. Язвенно-бубонная форма. В области входных ворот образуется зудящее красное пятно, резко ограниченное, которое превращается в папулу, затем в везикулу с никрозом в центре, с последующим формированием язвы с гнойным отделяемым и воспалением вокруг (гиперемия, боль, зуд, отечность). Язвы чаще образуются на открытых частях тела (голова, шея, кисти, предплечья), язвы поверхностны, в диаметре 10 мм и более. Одновременно увеличивается регионарный лимфатический узел (бубон). В дальнейшем дно язвы темнеет, образуется корочка, а затем рубец (рубцевание происходит медленно). Бубонная форма. В области регионарных лимфатических узлов,формируются бубоны. Первые признаки лимфаденита появляются на 2—3-й день болезни. Чаще в процесс вовлекаются шейные, подмышечные, реже локтевые, бедренные, паховые лимфоузлы. Величина их от 1 до 5 см в диаметре и более (до величины грецкого ореха). Они умеренно болезненны или безболезненны, не спаяны с окружающими тканями и между собой, подвижны. Кожа над ними не изменена. Иногда они нагнаиваются, при этом образуется свищ, из которого выделяется густой гной. В дальнейшем бубоны медленно рассасываются, иногда склеро-зируются (изъязвляются-нагнаиваются). Глазо-бубонная форма встречается редко. Развиваются сильный отек века, язвочки, может быть фибринозная пленка на конъюнктиве, перфорация роговицы. Процесс, чаще односторонний, длительный с образованием бубона в подчелюстной или околоушной области, может привести к потере зрения. Ангинозно-бубонная форма. На фоне общей интоксикаций и лихорадки развивается своеобразный односторонний тонзиллит с фибринозными пленками, некрозом, ре- гионарным лимфаденитом (подчелюстным или шейным). Некроз и изъязвления приводят к рубцеванию миндалин. Больные жалуются на боль в горле, затруднение глотания. Дужки и язычок отечны, гиперемированы, покрыты налетом желто-серого цвета. Абдоминальная форма характеризуется общей интоксикацией, высокой температурой» Поражаются лимфатические узлы по ходу желудочно-кишечного тракта. При пальпации живота боли локализуются в правой подвздошной области, беспокоят тошнота, рвота, понос, метеоризм, может быть задержка стула, иногда кишечное кровотечение. Боли могут ошибочно расцениваться как острый живот. Легочная форма развивается при аэрогенном заражении. Возникает тяжелая, длительно текущая пневмония, реже имеет легкое течение, напоминая грипп или бронхит (через 1—2 недели заканчивается выздоровлением). Заболевание начинается остро, с лихорадки, выраженной интоксикации, появляются кашель со скудной мокротой, боли в груди. Рентгенологически выявляются увеличенные лимфоузлы средостения, прикорневые, паратрахеальные, воспалительные инфильтраты легочной ткани. Характерно тяжелое, длительное течение (2 месяца и более) с развитием бронхоэктазов, абсцессов. В дальнейшем могут быть обострения и рецидивы пневмонии. Генерализованая форма (септическая, тифоподобная) характеризуется выраженной интоксикацией, лихорадкой, отсутствием изменений в области входных ворот и в регионарных лимфатических узлах. Развиваются миалгии, сильная головная боль, адинамия, бред, потеря сознания, высыпания различного характера, нередко симметричные, с'последующим шелушением и пигментацией кожи, увеличение печени и селезенки. Выздоровление протекает длительно, возможны рецидивы болезни. Реконвалесценты выписываются не ранее чем через 2 недели после нормализации температуры. Осложнения: перитонит, миокардит, перикардит, менингит, менинго-энцефалит, инфекционио-токсический шок. Диагностика проводится на основании клинических проявлений, эпидемиологического анамнеза, на основании анализа результатов серологического исследования — РА, РПГА, ИФА. Используют внутрикожную аллергическую пробу с тулярином, его вводят л дозе 0,1 мл через 24—48 часов. Положительная реакция, если гиперемия и инфильтрация кожи в диаметре 0,5 см и более. Серологические реакции проводятся в динамике, диагностическим является нарастание титра в 4 раза и более. Также используется имму-нофлюоресцентный метод и реже проводятся биологическая проба, кровяно-капельная реакция. Лечение. Всех больных госпитализируют. Этиотропное лечение проводят стрептомицином в/м 0,5 г 2 раза в день, при легочной и генерализованной формах - по 1 г 2 раза в день. Курс - 10-14 дней. Тетрациклин - 0,5 г 4 раза в день, или левомицетин — 0,5 г 4 раза в день. Курс - 10-14 дней. Доксициклин — 0,2 г в сутки, гентамицин - 1»7 мг/кг массы тела каждые 8 часов. Курс - 10-14 дней. После нормализации температуры лечение продолжают 5—7 дней. При затяжном течении проводят комбинированное лечение вакциной и антибиотиками. Вакцину вводят в/к, п/к, в/м, в/в в дозе 1-1,5 млн микробных тел на инъекцию с интервалом 3-5 дней, курс 10^12 инъекций. Проводят также симптоматическое лечение. Вводят дезинток-сикационные средства (полиглюкин, гемодез, глюкозу, физиологический раствор), стимулирующие препараты (витамины С и группы В). По показаниям вводят сердечнососудистые препараты (кордиамин, кофеин), также вводят гипосенсибилизиругощие средства (пипольфен, супрастйй,. димедрол). До нагноения проводят местное лечение — кот-прессы, повязки с мазью, тепловые процедуры (солгоке, диатермию). При флюктуации бубонов их вскрывают и дренируют. Диспансерное наблюдение за переболевшими проводится в течение 6 месяцев или 1 года при наличии остаточных явлений после перенесенного заболевания. Наблюдение проводит врач КИЗа и хирург. В течение первого полугодия ежемесячно и при необходимости 1 раз в 2 месяца в последующем. Профилактика. Санитарно-просветительная работа среди населения. Соблюдение техники безопасности работниками, подверженными риску инфицирования. Ограничение контакта с грызунами. Истребление грызунов (дератизация) и переносчиков туляремии (дезинсекция). Регулирование численности промысловых грызунов. Охрана продуктов и источников водоснабжения, складских помещений, продовольственных магазинов, жилых помещений от заселения грызунами. Контроль за природными очагами (выявление численности, инфицирования грызунов и переносчиков). Эпидемиологическая разведка территории. Исследование воды, зерна. Тщательная уборка урожая. Отлов и доставка грызунов с ООИ в ЦГСЭН. Ветеринарный надзор за животными. Обработка сырья. Использование средств защиты (перчатки, маски, очки, консервы, репелленты). Для химиопрофилактики используют доксициклин по 100 мг через 12 часов в течение 2 недель перо-рал ьно. Специфическая профилактика туляремии Прививки проводят планово в энзоотичных по туляремии территориях и планово персоналу лабораторий, работающему с возбудителями туляремии, а также: — лицам, выезжающим в энзоотичные районы для работы с сырьем грызунов; — лицам сельской местности энзоотичной по туляремии; — работникам зерно- и овощехранилищ, перерабатывающим сельскохозяйственную продукцию, имеющим дело с зерном, фуражом, соломой, скотом; — населению прибрежных районов, заселенных ондатрой и водяной крысой; — лицам с отрицательными серологическими и аллергическими реакциями на туляремию. Вакцинацию проводят однократно подкожно, накожно или внутрикожно. Внутрикожная проводится безыгольным методом - инъектор БИ-ЗМ с протектором ППИ-2 -по эпидемическим показаниям взрослым. При накожном введении — кожу средней трети плеча обрабатывают спиртом, глазной пипеткой наносят дв.е капли вакцины (0,1 мл) на расстоянии 3-4 см друг от друга, через капли проводят две параллельные насечки длиной 10 мм, плоской стороной пера вакцину втирают 30 секунд и дают ей подсохнуть. При подкожном введении вакцину вводят 0,1 мл в среднюю треть плеча. Ревакцинация через 5 лет.
ЧУМА Чума (Pestis, от лат. - «гибель»). Это острая природно-очаговая инфекционная болезнь антропозооноз, характеризующаяся поражением кожи, геморрагически-некротическим воспалением лимфатических узлов, легких и других органов, протекающая с выраженной лихорадкой, интоксикацией. Имеет склонность к рецидивам и осложнениям. Из-за быстрого распространения, тяжелого клинического течения, высокой летальности занимает первое место среди карантинных инфекций. Это конвенционная инфекция, ООИ. Активные очаги чумы до наших дней регистрируются в Азии, Африке, Америке, Индии, Вьетнаме. Также имеются природные очаги чумы в нашей стране и СНГ: Прикаспийский, Забайкальский, Тувинский, Кавказский, Алтайский, Волго-Уральский, Средне-Азиатский. В этих очагах периодически регистрируются случаи заболевания людей. Этиология. Возбудитель — чумная палочка — Versinia pestis — яйцевидной формы с закругленными концами (ово-ид). Имеет биполярное окрашивание, неподвижна. Имеет слизистую капсулу. При высушивании сохраняется несколько месяцев, погибает при кипячении за 1-2 минуты. В почве сохраняется до 2 месяцев, в воде — до 50 дней. Погибает от действияiJ-5% -ного лизола, 1-10%-ного хлорамина, 5-10%-ной карболовой кислоты. Губительно действует алкоголь, хлорпикрин, 0,5%-ная соляная кислота. Возбудитель устойчив к низким температурам, медленно растет на питательных средах. Известны варианты возбудителей: сурчиный, суслиный, крысиный. Подвиды: возбудители полевок и пичух. Чумная палочка выделяет эндо- и экзотоксины, которые имеют высокую нейротропность и некроти-зирующие свойства. Возбудитель обладает высокой вирулентностью и может использоваться как бактериологическое оружие. Эпидемиология. Источниками инфекции являются более 200 видов грызунов. В природных очагах: суслики, Инфекционные болезни с курсом ВИЧ-инфекции- песчанки, тарабаганы, хомяки, морские свинки, кролики, зайцы, полевки. В синантропных (антропургических очагах): крысы, мыши, кошки, верблюды. Также источником может быть человек, больной первичной или вторичной чумой при легочной и септической формах. Во внешнюю среду возбудители выделяются: — с кровью при укусе блох; — с мокротой, капельками слизи; — с гноем из бубонов при их нагноении; — с испражнениями и мочой при септической форме. Пути передачи: — трансмиссивный — через блох, при втирании фекалий или рвотных масс блохи; — контактно-бытовой — при уходе за животными, снятии шкур, дазделке туш, обработке меха, кожи; — пищевой — при употреблении продуктов, обсемененных чумными палочками; — воздушно-капельный — от больных легочной формой чумы. В организме блох возбудитель сохраняется месяцы, иногда пожизненно. Среди грызунов и животных чума проявляется в виде энзоотии и эпизоотии, а затем регистрируются случаи среди людей. Иммунитет. Врожденного нет, а после перенесенного заболевания остается прочный иммунитет на годы, редко могут быть повторные заболевания. Патогенез. Возбудитель, попав в организм, поражает лимфатические узлы, которые увеличиваются, уплотняются, образуются бубоны. Если они утрачивают барьерную функцию, то возбудители проникают в общий кровоток, развивается септицемия, образуются вторичные септические очаги в различных органах, в легких развивается вторичная чумная пневмония. А при аэрогенном заражении возникает первичная легочная чума с поражением
легких и плевры. От действия эндотоксина появляются очаги некроза в лимфатических узлах, в печени, селезенке. Геморрагические изменения отмечаются во многих органах и тканях. Инкубационный период — от нескольких часов до 3-6 суток. Клиника. В зависимости от способа заражения, чума у людей протекает в виде следующих форм: 1) А — преимущественно локальные: кожная, кожно-бу-бонная,бубонная; 2) Б — генерализованные: — внутренне- диссиминированные — первично-септическая, вторично-септическая; — внешые-диссиминированные — первично-легочная, вторично-легочная (рассеивание возбудителя во внешнюю среду больше, чем при локальных). - Заболевание начинается остро — озноб, температура повышается до 39—40—42 °С, внезапно начинаются сильная головная боль, головокружение, разбитость, миалгии, жажда, тошнота, рвота. Гиперемия лица, конъюнктивы. Язык обложен густым белым налетом, «меловой», тугоподви-жен. Губы сухие. Печень, селезенка увеличиваются. Кожа горячая, иногда холодная, покрыта липким потом, может быть экзантема в виде петехий, розеол. Могут быть затемнение сознания, шаткая походка, невнятная речь (больной как пьяный). Мочи выделяется мало. PS слабый, нитевидный, аритмичный, тоны приглушены, тахикардия (120-140 уд/мин), АД снижено. В крови лейкоцитоз со сдвигом формулы влево. Наряду с общими симптомами болезни также развиваются признаки местных поражений, они и определяют форму заболевания. Чаще регистрируются бубонная и септическая формы чумы, реже легочная. Смерть — от сердечной слабости. Кожная форма. Наблюдается редко (3—4%), когда в области внедрения возбудителя кожа краснеет, уплотняется, образуется папула, она болезненна и превращается вскоре в везикулу, а затем в пустулу. В процесс вовлекает- ся окружающая ткань и образуется очень болезненный карбункул, он изъявляется. Язва с желтоватым твердым дном, темным струпом медленно зарубцовывается. При вовлечении в процесс регионарных лимфатических узлов развивается кожно-бубонная форма. Бубонная форма. Встречается наиболее часто — в 78% случаев. В месте проникновения возбудителя изменений не отмечается. А процесс развивается в регионарных лимфатических узлах. Чаще поражаются паховые и бедренные лимфатические узлы, реже шейные и подмышечные. На месте развивающегося бубона отмечается при пальпации резкая болезненность. Боль усиливается при движении. Развивается периаденит, бубон спаивается с окружающими тканями, становится неподвижным, увеличивается до размеров куриного яйца и более. Кожа над бубоном приобретает багрово-цианотичный оттенок. В дальнейшем бубон рассасывается или нагнаивается, склерозируется. Бубонная фор*ка часто дает осложнения — вторичную легочную пневмонию, менингит, преждевременные роды, аборты. Летальность - до 30—50% на 3-5-й день болезни. Легочная форма — первично-легочная пневмония. Развивается внезапно: появляются озноб, сильнейшая головная боль, миальгии, слабость, разбитость, тошнота, рвота, гиперемия лица, температура 39-42 °С. Больной беспокоен, появляется кашель со слизистой или слизисто-гной-ной мокротой, могут быть мокрота с кровью, пенистая, резчайшая одышка. Беспокоят боли в груди, чувство страха смерти. Иногда могут быть кровохарканье, притупление при перкуссии на небольших участках, хрипы не прослушиваются. Заболевание протекает тяжело и за 2-3 дня приводит к летальному исходу в 100%. Септическая форма — при первично-септической чуме. Возбудитель проникает через кожу и слизистые и сразу попадает в кровь — резко повышается температура до 40-41 °С, появляются тахикардия, одышка, слабость, бред, кровоизлияния, кровотечения", явления инфекцион-но-токсического миокарда, менингоэнцефалита. Осложнения: гнойный менингит, эндогенные гнойные инфекции. Диагностика проводится на основании клинических данных, эпидемиологического анамнеза. Для лабораторного исследования забирают пунктат из бубона с помощью шприца, в 0,5 мл мясо-пентонного бульона в стерильную пробирку с резиновой пробкой. Мокроту — в стерильные банки (или чашки Петри) с притертыми пробками или завинчивающимися крышками. Кровь — 5—10 мл на 50 мл мясо-пентонного бульона. Также для исследования можно взять содержимое везикул, пустул, карбункула, отделяемое язв, слизь из носоглотки, кал. Емкости оборачивают салфетками, смоченными дезраствором, помещают в пенал или металлический контейнер, пломбируют, помечая «Осторожно», «Верх», и отправляют в бактериологическую лабораторию ООИ, где проводят бактериологическое исследование. Также проводится РИГА, РПГА, РСК, РНАГ (реакция нейтрализации а/г), МФА, ИФА, биологическая проба. Лечение. Больных помещают в противочумный госпиталь. Лечение этиотропное: стрептомицин, дигидростреп-томицин, пассомицин, доксициклин, рифампицин, тетрациклин, окситетрациклин, мономицин. Курс лечения — от 7 до 10 дней. Стрептомицин при бубонной форме вводят в/м 0,5-ljb 3 раза в сутки, при легочной и септической формах — по 1 г 4 раза в сутки, при улучшении состояния — 3 раза в сутки. Также проводят патогенетическое и симптоматическое лечение. Внутривенно 40% -ную или 5% -ную глюкозу, плазму, физиологический раствор, полиглюкин, реополиглюкин, гемодез, плазмаферез, а при ацидозе — раствор соды. Растворы вводят под контролем диуреза и Электролитного состава крови. Также вводят витамины "*B1V В12, аскорбиновую кислоту, К. Из сердечно-сосудистых средств: кордиамин, кофеин, камфору, адреналин, эфедрин, при тяжелом течении — преднизолон 120-250 мг в сутки, 2—3 суток. Инфекционные болезни с курсом ВИЧ-инфекции- Уход з а больными проводят в противочумных костюмах. В зависимости от характера выполняемой работы, применяют противочумный костюм I—П—Ш—IV типов. Больным устанавливается строгий постельный режим и проводится постоянное наблюдение (индивидуальный пост). Важно следить за пульсом, артериальным давлением, не допускать, чтобы больной делал резкие движения в постели и пытался встать. При легочной форме уход осуществляется, как за больным с легочно-сердечной недостаточностью, систематически дается увлажненный кислород. При бубонной форме на область резко болезненного бубона используют сухое тепло. Больным назначается калорийная, легко усваиваемая диета. В стационаре строго соблюдается противоэпидемический режим. Весь персонал интернируется при стационаре до выписки последнего реконвалёсцента. Текущая дезинфекция при чуме: выделения обрабатывают 10% -ным лизолом, 20%-ным хлорноизвестковым молоком — экспвзиция 4 часа, посуду после освобождения от содержимого, предметы ухода погружают в 3%-ный ра-
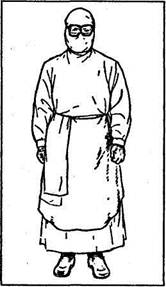
Рйс. 11. Полный противочумный костюм (№ 1) Глава 7. Трансмиссивные (кровяные) инфекции створ хлорамина, 2% -ный раствор натрия гидрокарбоната или кипятят 20 минут. Перевязочный материал сжигают. Белье замачивают в 1%- или 3%-ном растворе лизола в течение 2 часов. Помещение, обстановку обрабатывают 3%-ным хлорамином или 10%-ной хлорной известью. Одежду, постельные принадлежности — в дезинфекционной камере. После выписки переболевших проводится заключительная дезинфекция. Выписка переболевших. При локальных формах - через 1 месяц (4 недели) после нормализации температуры тела, а перенесших диссиминированные формы — через 1,5 месяца при наличии трех отрицательных результатов бактериологического исследования пунктата из бубонов, мокроты, слизи из носоглотки (в зависимости от формы болезни), взятых на 2-4-6-й день после окончательного лечения антибиотиками. За переболевшими проводится диспансерное наблюдение в КИЗе в течение 3 месяцев. Профилактика: — предупреждение заболевания людей в природных очагах чумы; — предупреждение заболевания медицинских работников (контроль за соблюдением режимных мероприятий в учреждениях, специфическая и неспецифическая профилактика); — предупреждение заноса инфекции в страну из-за рубежа; — в очаге инфекции проводят обсервацию с одновременной вакцинацией жителей и госпитализацией всех лихорадящих больных; — при подозрении на чуму посылается экстренное извещен ние (ф. 58). Устанавливается карантин на 6 дней. Больных и кон-, тактных изолируют. Внимание! При подозрении на чуму персонал должен: 1) одеть 3-слойную маску, бахилы, платок из 2-х слоев марли, защитные очки, если есть - то противочумный костюм; 2) оказать помощь больному; 3) больных поместить в изолированный отсек, где имею-ется туалет, процедурная; 4) получать профилактическое лечение все дни нахождения в изоляторе: доксициклин 0,1-2 раза в день, или стрептомицин 0,5 г 2 раза в сутки в/м, два раза в сутки термометрия; 5) в изоляторе проводить текущую и заключительную дезинфекции. Общавшихся помещают в специальные изоляторы на 6 дней, при легочной форме изоляция индивидуальная. Термометрия 2 раза в день. Проводят профилактическое лечение (экстренная профилактика) в течение 5 суток: виб-ромицин - 1 капсула в сутки, или доксициклин — 0,1-1 раз в сутки внутрь, или стрептомицин — 0,5-2 раза в сутки в/м, или мономицин - 0,5-2 раза в сутки в/м. Подворные обходы - всех лихорадящих в провизорный госпиталь. Дезинсекция (если есть передача блохами) и карантин 6 дней. Наличие информации о ситуации по чуме в различных странах. Разработка и выполнение оперативных, комплексных планов и программ по чуме санитарно-карантинными отделами ЦГСЭН. Специфическая профилактика чумы проводится по эпидемиологическим показаниям, проживающим на эпизо-отичной территории и планово работающим с живыми культурами чумы. Живой чумной вакциной прививку проводят однократно, внутрикожно, подкожно, накожно и ингаляционным методом. Ревакцинация проводится через 1 год, при неблагоприятной эпидемиологической обстановке — через 6 месяцев после вакцинации. Вакцину подкожно вводят в область нижнего угла лопатки. При накожном введении оспопрививательным пером слегка соскабливают поверхностный слой кожи у взрослых на 3 участках на расстоянии 3 см друг от друга (кожа обработана спиртом 70% -ным), у детей — на 1 или 2 участках кожи, и на эту кожу пипеткой наносят по 1 капле вакцины (0,05 мл). Пером через каждую каплю наносят крестообразно 8 линейных насечек длиной 1 см, тщательно втирают и дают высохнуть. При ингаляционной иммунизации вакцину заливают в распылитель по 1 дозе в 0,1 мл на 1 м3 помещения. Продолжительность сеанса иммунизации — 5 мин. После сеанса возможно повышение температуры до 38,5 °С продолжительностью до 3 суток. Также применяется вакцина для орального употребления — лицам от 14 до 60 лет. Длительность иммунитета — около 1 года. Иммунизация заключается в рассасывании или разжевывании таблетки, проглатывать таблетку запрещено. После приема таблетки 30 минут не пить, не есть, не курить.
Дата добавления: 2015-02-06 | Просмотры: 1246 | Нарушение авторских прав |