|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
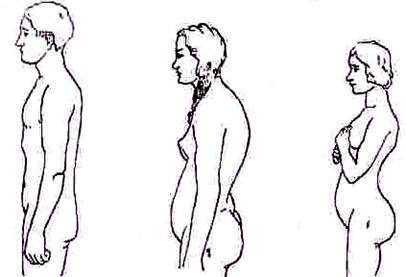
ИССЛЕДОВАНИЕ НОРМАЛЬНОГО ПОЗВОНОЧНИКАОсмотр. Осмотр при дневном освещении удобнее всего проводить, поместив больного между двумя окнами спиной к источнику света; если дневной свет недостаточен, то желательно, чтобы искусственный свет был бы направлен сзади и сверху. Состояние позвоночника является только частичным проявлением общей статической ситуации, относящейся в равной мере ко всей системе органов опоры и движения, поэтому исследуемый должен быть в достаточной мере обнажен. Спина должна находиться на уровне глаз при обычном направлении взгляда. Маленьких детей при осмотре позвоночника следует помещать на табурете достаточной высоты. Исследуемый должен стоять в естественной привычной позе, без напряжения, со слегка расставленными параллельными стопами так, чтобы колени его не соприкасались. Нет никакой возможности получить правильное представление об особенностях строения позвоночника и его отклонениях от нормы, если больной не раздет до области вертелов. У девушек желательно, чтобы при осмотре грудь была прикрыта. Окинув исследуемого беглым взглядом, получают общее впечатление об особенностях строения туловища. Последовательное изучение боковых искривлений позвоночника облегчается, если маркировать определенные топографические места и линии жирным мелком, оставляющим на теле след почти без надавливания. Отмечают маркировкой или взглядом линию остистых отростков или срединную борозду спины (Haglund, 1923), нижние углы лопаток, переход лопаточной ости в акромиальный отросток. Определяют взглядом расположение гребней подвздошных костей, выступания вертелов, боковые контуры талии и шеи, хорошо известный из акушерства ромб Михаэлиса и прежде всего возможное отклонение межъягодичной борозды от вертикали. Простым глазомером можно получить представление о расположении таза — находится ли он в горизонтальном положении или наклонен в ту или другую сторону. Межъягодичная борозда при отсутствии изменений располагается отвесно по отношению к горизонтальной плоскости таза. Если межъягодичная борозда отклонена от отвесной линии, расположена косо, то выясняют, не обусловлено ли отклонение наклоном таза. В последнем случае измеряют длину ног, подкладывая под стопу измерительные дощечки до установки таза в горизонтальном положении. Осмотр позвоночника производят также в положении больного лежа, сидя и в движении. В точение жизни строение позвоночника претерпевает значительные возрастные изменения. У новорожденных позвоночник имеет форму равномерного кифоза сохраняющегося и в первые месяцы жизни. Постепенно кифоз уменьшается, и примерно у годовалого ребенка позвоночник выпрямляется настолько, что приближается к прямой линии. Такая форма спины с едва наметившимися искривлениями в грудном и поясничном отделах позвоночника сохраняется в среднем до семилетнего возраста. С этого времени параллельно с общим ростом и созреванием позвоночник начинает менять свою форму, приобретая физиологические искривления и индивидуальные особенности. Окончательно форма позвоночного столба устанавливается к периоду зрелого возраста и сохраняется до 45—50 лет, после чего верхняя часть грудного отдела позвоночника снова начинает постепенно округляться, приближаясь к старческому кифозу. При осмотре обращают внимание после определения положения таза на установку головы, очертания грудной клетки, на форму спины. Спина может иметь следующую форму. 1. Гармоничная с умеренным шейным и поясничным лордозами, компенсированными соответствующим кифозом грудного отдела позвоночника, т. е. шейное и поясничное искривления настолько выдаются кпереди, насколько сдвинут кзади грудной отдел. 2. Плоская спина. Физиологические изгибы позвоночника слабо выражены, спина производит впечатление плоской, как доска. Голова обычно наклонена кпереди, вследствие чего шейный лордоз слабо выражен (рис. 126). Считают, что плоская спина предрасполагает к сколиозу. 3. Сутулая спина. Кифоз грудного отдела усилен, лордоз поясничного отдела слегка уплощен, туловище и особенно плечевой пояс сдвинуты кпереди, грудная клетка уплощена, живот выпячен (рис. 127).
Рис. 126. Плоская спина. Рис. 127. Сутулая спина. Рис. 128. Круглая спина.
, 4. Круглая или кругло-вогнутая спина. Таз значительно наклонен кпереди, вследствие чего поясничный лордоз усилен; компенсаторно увеличен кифоз грудного отдела позвоночника. Значительный наклон таза кпереди обусловлен неполным выравниванием таза в раннем периоде формирования туловища. В противоположность сутулой спине, при которой также отмечается увеличение кифоза грудного отдела позвоночника, туловище при кругло-вогнутой спине отклонено кзади, шейный лордоз увеличен (рис. 128). Кругло-вогнутая спина часто встречается как семейный признак при хорошо развитой мускулатуре. К последним трем вариантам добавляют иногда четвертый —обшекруглую спину, при которой поясничный лордоз сглажен, вследствие чего весь позвоночник кифозирован. Осанка. При исследовании позвоночника обращают внимание не только на форму спины, но и на осанку, т. е. на особенности, с какими исследуемый активно удерживает туловище в вертикальном положении. Особенности осанки связаны, с одной стороны, с конституциональными условиями, с другой—с активной деятельностью мышц, находящихся под контролем психического состояния исследуемого. Таким образом, осанку человека нельзя считать чисто соматическим показателем, мерилом состояния его тела. Она является в известной степени также показателем психических особенностей человека. Хорошо известна плохая осанка слабоумных. Каждый взрослый имеет определенную, свойственную ему осанку, характерную для него так же, как, например, форма лица, цвет глаз и т. п. Оценка осанки—важная составная часть исследования туловища больного.
Для исследования пользуются нормальным анатомическим положением, т. е. позой при равномерной нагрузке обеих ног, разогнутых в коленных суставах (рис. 130). В таком положении тела различают в зависимости от состояния мышц пять разновидностей нормальной осанки. Осанка привычная, которую принимает туловище, стремясь удержать выпрямленное положение без особого мышечного усилия.
Рис. 129. Поза скульптурного изображения.
. . Привычная осанка занимает среднее место между расслабленной и выпрямленной (напряженной), о которых будет сказано ниже. Чем больше привычная осанка приближается к выпрямленной, тем привлекательнее, красивее она кажется, чем ближе к расслабленной, тем больше склонны мы считать ее нарушенной. У детей до 5—7-летнего возраста нет привычной осанки. Привычная осанка вырабатывается с годами в период развития ребенка путем упражнений, автоматизирующих ее, поэтому привычную осанку называют также автоматической. Оценивают привычную осанку по положению головы, изгибам позвоночника и установке таза. Наклон таза в свою очередь зависит от положения ног, наружная ротация ног увеличивает наклон таза кпереди, а с ним усиливает поясничный лордоз, внутренняя ротация уменьшает
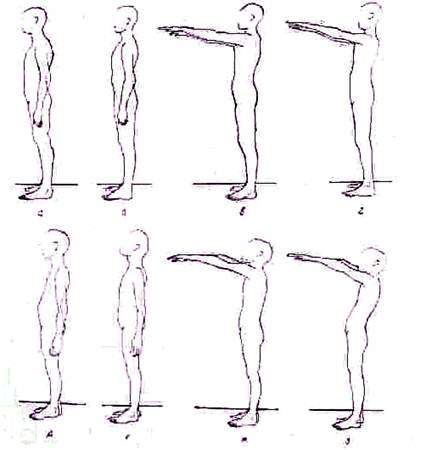
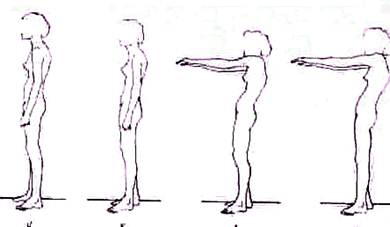
Рис. 130. Нормальное анатомическое положение наклон таза. Отвес, опущенный из вершины грудного отдела позвоночника, касается крестца. Осанка покоя. При мышечном утомлении, пониженном внимании и сниженном мышечном тонусе возникает расслабленная осанка покоя, при которой грудной кифоз и поясничный лордоз усиливаются. Грудная клетка кажется уплощенной, живот выпяченным. Туловище в вертикальном положении стабилизируется пассивными тормозами—связками и костями. Решающим при осанке покоя является снижение мышечной работоспособности, поэтому ослабленная осанка не ограничивается дряблостью мышц туловища и дополняется вальгусной стопой, переразгибанием суставов, увеличением наружного отклонения голеней (genu valgum). Меняющееся напряжение и преходящие повышенные психические нагрузки отражаются на осанке, отягчая состояние больного. Если мышечная слабость с возрастом не выравнивается, то нестойкие изменения могут фиксироваться и расслабленная осанка покоя делается стойкой. Осанка выпрямленная —позвоночник активным мышечным напряжением разогнут, наклон таза уменьшен. Выпрямленную осанку называют иногда рабочей осанкой. Исследуемому для получения рабочей осанки предлагают выпрямить туловище и уменьшить наклон таза для выравнивания поясничного лордоза. Отвес, опущенный из вершины грудного кифоза, проходит при выпрямленной осанке через крестец или немного кпереди от крестца. Осанка неустойчивая типична для подростков с ослабленным здоровьем. Она приближается к осанке покоя, при которой туловище удерживается не мышечным напряжением, а связочным аппаратом и костными тормозами. Смена данных осмотра отличает неустойчивую осанку от осанки покоя. К увеличенным кифозу и лордозу может присоединиться боковое искривление позвоночника, меняющееся в направлении и степени, наклон позвоночника то вправо, то влево—осаночное боковое искривление. Осанка сколиотическая — привычное боковое отклонение позвоночника чаще всего влево, значительно реже вправо. Боковое отклонение позвоночника не фиксировано, рентгенологические изменения формы и структуры отсутствуют, нет признаков торсии позвонков (реберный горб и мышечный валик не определяются). Искривление позвоночника исчезает, если исследуемый повиснет, удерживаясь руками, на трапеции, а также при наклоне кпереди, при стоянии на одной ноге, при любом таком движении, при котором синергетическн напрягаются мышцы, разгибающие позвоночник. Часто, хотя и не всегда, искривление исчезает при сидении, а при стоянии может быть произвольно корригировано самим исследуемым, что также отличает привычное боковое искривление позвоночника от ранних форм структурного сколиоза. Привычное фронтальное искривление позвоночника является признаком общего ослабления здоровья ребенка или длительных отрицательных эмоций. Боковое нестойкое отклонение позвоночника описывают в отличие от истинного сколиоза под названием «сколиотическая установка» (Чаклин, 1957), «функциональный сколиоз» (Ferguson, 1957), «осаночный сколиоз» (Mercer, 1959; Colonna, 1960; Shands, Raney, Brashear, 1963; James, 1967), «осаночное боковое искривление» (Wiles, Sweetnam., 1965), «осаночное искривление» (Lloyd-Roberts, 1967), «сколиотическая осанка» (Биезинь, 1963), «неопределенная осанка» (Kaiser, 1963; Matzen, 1967), «асимметричная осанка» (Schultess, 1905—1907; Ляндрес, 1967). При массовых обследованиях школьников нарушение осанки во фронтальной плоскости иногда ошибочно принимают за сколиоз, вследствие чего данные о распространенности сколиоза среди детей оказываются завышенными. Описанные особенности осанки необходимо принимать во внимание при анализе пороков формы позвоночники. Нарушение осанки. Под нарушением осанки принято в настоящее время понимать уменьшение работоспособности мышц спины и туловища (Matthiassh, 1957). В результате пониженной мышечной работоспособности нормальная статическая нагрузка оказывается чрезмерной и способность удерживать туловище выпрямленным снижается или даже утрачивается. Распознают степень нарушения осанки, пользуясь тестом Matthiassh (1957). При исследовании мышцы позвоночника дополнительно нагружают поднятием кпереди обеих выпрямленных рук (рис. 131). В зависимости от того, как долго исследуемый может удержать при поднятых руках осанку выпрямленной, различают: 1) нормальную, здоровую осанку: выпрямленное туловище может быть удержано свыше 30 сек; 2) ослабленную осанку: выпрямленное туловище может быть удержано меньше 30 сек; 3) утрату нормальной осанки: выпрямление туловища приподнятых руках вообще невозможно. Нарушение осанки происходит в детском возрасте, в котором совершается развитие организма и формирование личности. Решающее значение имеет при этом фазное течение развития и созревания организма. Периоды бурного роста, протекающие нередко со значительным отклонением пропорций и снижением приспособляемости, чередуются со спокойными фазами развития и созревания. Для прогностической оценки нарушений осанки важно установить в каждый данный момент фазу развития ребенка. Развитие детского организма проходит несколько фаз: 1. Фаза раннего детства (до 4—5 лет). Значительно изменяются пропорции тела, увеличивается окружность грудной клетки, начинается усиленный рост. К трем годам жизни происходит относительное удлинение нижних конечностей, часто в этом возрасте встречается образование Х-ног, позднее эта деформация подвергается обратному развитию. Осан-
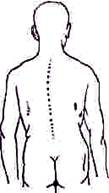
и к л м Рис. 131. Тесты определения осанки по Matthiasch: а, д, и— привычная осанка; б, е, к— выпрямленная осанка; а, ж, л—в ыпрямленная осанка с приподнятыми руками; г, з, м— то же через 30 сек, В верхнем ряду (а, 6, в, г} у мальчика здоровая осанка, в среднем {д, е, ж, з) у мальчика ослабленная осанка и в нижнем (и, к, л, м} у девочки нарушенная осанка. ка ребенка является активной, мышечной. У маленьких детей еще нет статически уравновешенной осанки. 2. Фаза, предшествующая созреванию (от 6 до 10 лет), характеризуется медленным, спокойным развитием. Таз постепенно выравнивается, наклоняясь кзади, начинает формироваться привычная осанка, определяемая степенью выравнивания таза, развиваются отчетливые физиологические изгибы позвоночника, происходит дальнейшее медленное относительное удлинение ног. В этой фазе может начинаться остеохондроз тазобедренного сустава (болезнь Perthes). 3. Фаза созревания (старше 10—11 лет) состоит из двух периодов. В первом вместе с началом развития вторичных половых признаков усиливается рост. Он почтн полностью идет в длину, плечи и таз остаются, как и прежде, узкими, развитие мышц отстает. Толчок роста у мальчиков обычно сильнее, чем у девочек. Рост ног в длину часто неодинаков, дисгармоничен; с разницей, доходящей до 2 см. Эта разница может полностью выравияться в течение 6—12 месяцев. С ортопедической точки зрения первый период созревания примечателен увеличением слабости мышц туловища. В первом периоде развивается нарушение осанки, юношеский кифоз, усиливается прогрессирование мио-, невро- и идиопатического сколиоза, могут возникать деформации конечностей: юношеские Х-ноги, деформации стоп, юношеская соха vага epiphysialis. У девочек в этот период дисгармоничный рост ног встречается реже и он протекает более сглаженно. Во втором периоде происходит гармонизация телосложения. Размеры плеч и таза увеличиваются, укрепляются мышцы, рост замедляется. Первая фаза развития и в особенности первый период третьей фазы являются критическими, угрожающими возникновением или ухудшением дисгармонии развития. Дисгармония может усиливаться некоторыми гормональными вариантами, направляющими процесс созревания. Общеизвестно и понятие «акселерация». Среднего роста человек в настоящее время выше, чем его прародители сто лет назад. Явления акселерации обусловлены лучшим, более здоровым и витаминизированным питанием, воздействием ультрафиолетового солнечного облучения, удлинением отдыха, спортом. По-видимому, акселерация связана также с невровегетативными раздражителями, с увеличивающимся потоком информации. Детальный осмотр. Остистые отростки. Осмотр нормальной спины позволяет различить концы остистых отростков, ясно видимые на месте перехода шейного отдела позвоночника в грудной. Доминирующее положение среди позвонков занимает остистый отросток седьмого шейного позвонка (vertebra prominens), располагающийся в центре легкого углубления, образованного внутренними краями трапециевидных мышц,— planum rhomboideum. Ниже этого места остистые отростки уходят в глубь срединной борозды спины, тянущейся до крестца и образованной длинными спинными мышцами (m.m.sacrospinales). Чем сильнее развита мускулатура, тем глубже спинная борозда. На дне ее легко различимы концы остистых отростков, выступающие через равные промежутки. Глубже остальных обычно залегает отросток пятого поясничного позвонка, расположенный на верхнем полюсе ромба Михаэлиса. Глубже остальных обычно залегает отросток пятого поясничного позвонка, расположенный на верхнем полюсе ромба Михаэлиса.
pис. 132..Линия остистых отростков позвоночника. Остистые отростки намечены точками.
Глубже остальных обычно залегает отросток пятого поясничного позвонка, расположенный на верхнем полюсе ромба Михаэлиса. Затем исследуют общий ход позвонков—линию остистых отростков, мысленно образованную соединением их выступающих концов (рис. 132), и, наконец, обращают внимание на промежутки между остистыми отростками или отстояние каждого отростка от соседних, лежащих выше и ниже. Несмотря на то что отстояние верхушек остистых отростков в различных отделах позвоночника неодинаково, резкого различия в отстоянии соседних отростков в норме не наблюдается. Оно весьма постепенно увеличивается от шейного отдела позвоночника к восьмому-девятому грудным позвонкам и отсюда снова уменьшается в каудальном направлении. Линией остистых отростков обычно пользуются для определения формы позвоночного столба, что оправдано лишь отчасти. Линия остистых отростков соответствует позвоночному столбу в нормальных условиях и при тех боковых искривлениях позвоночника, которые лишены ротационного смещения. Мышечный рельеф спины. Рельеф спины определяется мышечными образованиями только у хорошо сложенных и мускулистых людей. У худощавых из-за слабо развитой мускулатуры, а у тучных из-за избыточного развития жирового слоя можно различить из всех мышц только внутренние края трапециевидных мышц на уровне нижних шейных и верхних грудных позвонковобразуюших легкое углубление в виде вытянутого вертикального ромба (planum rhomboideum), ниже— верхние края m. m. latissimi dorsi по бокам срединной борозды спины опрсделяются два вала—m.m. sacrospinales. Общий вид и напряженность мышц имеют большое диагностическое значение. Ощупывиние позвоночника. Ощунываиие позвоночника позволяет дополнить данные осмотра (наличие или отсутствие деформации), выяснить локализацию, степень и характер болезненности.
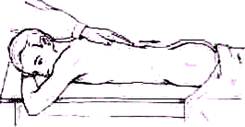
Рис. 133. Ощупывание остистых отростков ладонной поверхностью пальцев. Рука врача скользит в каудальном направлении. Палец, лежащий на остистых отростках, усиливает при таком исследовании малейший выступ отростка кзади
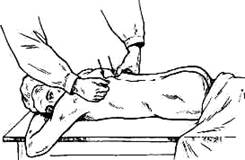
При нормальном позвоночнике доступны пальпации снаружи весьма ограниченные отделы: концы остистых отростков, начиная от четвертого-пятого шейных позвонков вниз до дорсальной поверхности крестца включительно. При более глубокой пальпации можно прощупать дорсальну часть гребней подвздошных костей и крестцово-подвздошного сочленения. Эти ограниченные возможности пальпации костного остова спины позволяют уточнить впечатления от осмотра. Проводя ладонной поверхностью указательного пальца по остистым отросткам позвонков, начиная от шейного отдела вниз (рис. 133), можно уловить даже незначительное, недоступное осмотру выпячивание остистого отростка кзади или вбок, проследить на всем протяжении линию остистых отростков и отметить неравномерность отстояния остистого отростка от соседних. Незначительное выступание остистoгo отростка, невидимое при осмотре спины, может быть обнаружено также ощупыванием остистых отростков по Турнеру (1916). Ощупывание проводят мягким краем локтевой стороны ладони, приложенной к спине наклонно, под углом в 45°. При передвижении руки вдоль позвоночника можно осязать рельеф остистых отростков одновременно на большой площади. Таким методом пальпации удастся обнаружить выступающий над остальными остистыми отростками бугор остистого отростка пораженного позвонка. Ощупывание остистых отростков ладонным краем руки предложено Турнером для выявления ранних форы туберкулезного спондилита: этот прием пригоден также для распознавания незначительной деформации, обусловленной компрессионным переломом тела позвонка. При ощупывании вдоль линии остистых отростков следует иметь в виду, что в неизмененном нормальном позвоночнике остистый отросток второго поясничного позвонка выступает кзади больше, чем соседние остистые отростки. Локализация болезненных фокусов определяется при надавливании большим пальцем на остистые отростки позвонков поочередно сверху вниз, от позвонка к позвонку (pис. 134). Суставные отростки, как и поперечные, недоступны ощупыванию. При патологических изменениях, локализующихся в области суставных и поперечных отростков (воспалительный процесс, травма), возникаег болезненность при надавливании в стороне от остистых отростков (рис. 135). Болезненность в области суставных отростков определяют надавливанием большим пальцем по паравертебральной линии на 1,5—2 см в стороне от линии остистых отростков; болезненность в области поперечных отростков в поясничном отделе позвоночника устанавливают давлением, отступя в бок от линии остистых отростков на 2—3 см.
Рис. 134. Определение местной болезненности надавливанием на остистые отростки. Для выяснения локализации болезненного процесса в позвонках особенное значение имеет постукивание концом пальца по остистым отросткам позвонков (рис.136). Наличие и локализа цию патологического процесса определяют иногда
поколачиванием по позвоночнику — сотрясение вызывает болезненность в пораженном участке. В ряде руководств рекомендуется определять локализацию заболевания давлением по оси позвоночника на голову или плечи. Последние два способа ненадежны, грубы и не всегда применимы. Рис 135. Определение местной болезненности в области суставных отростков позвоночника путем надавливания большим пальцем в стороне (на 1,5—2,0 см) от линии остистых отростков. Ощупыванием определяют также напряженность мускулатуры, особенно напряженность длинных мышц спины, сопровождающую почти все заболевания позвоночника.
Рис. 136. Определение местной болезненности постукиванием пальцем по остистым отросткам.
Уровень поражения позвоночника определяется отсчетом числа позвонков от определенных опознавательных пунктов. Ощупывание позвоночника спереди. Четыре верхних шейных позвонка доступны ощупыванию спереди, со стороны глотки. Исследование облегчается смазыванием зева и глотки 2%-ным раствором дикаина (допустимо лишь у взрослых).
Рис. 137. Проекция шейных позвонков на стенку зева. Пальцем, введенным через рот в глотку, можно прощупать передний отдел второго-третьего шейных позвонков: а — язычок, б — arcus palatoglossus, в — arcus palatopharyngeus, г — язык (1— проекция tuberculum pharyngeum, 2 — атлант, 3 — эпистрофей).
скользя по задней стенке глотки книзу можно прощупать второй-третии, а иногда и четвертый шейные позвонки (рис. 137) (Bailey, 1967). В случае подозрения на воспалительное поражение двух верхних шейных позвонков требуется большая осторожность при ощупывании: тошнотные ощущения, рвотные позывы и связанные с ними порывистые движения головой могут причинить вред больному. При глубокой пальпации шеи впереди грудино-ключично-сосковой мышцы на уровне перстневидного хряща прощупывают бугорок шестого шейного позвонка. У худощавых людей, а также при дряблой стенке живота доступны ощупыванию передние поверхности тел поясничных позвонков; ощупывание проводят бимануально(см. рис. 38); концы ощупывающих пальцев устанавливают вдоль края прямых мышц живота.
Рис 138. Ощупывание стенки глотки по Bailey. Активная подвижность позвоночника. Сгибание позвоночника—важнейшее движение, степень и характер которого должныбыть обязательно проверены. Большая часть истинногосгибания позвоночника происходит в поясничном отделе, значительная часть — в шейном, относительно небольшое — в грудном; в шейном отделе сгибание проявляется прежде всего сглаживанием нормального лордоза Следует отметить, что обширный размах сгибания при наклоне кпереди может быть в значительной мере кажущимся, так как известная часть этого движения происходит в атлантоокципитальном и тазобедренных суставах. Амплитуда движении позвоночника у различных лиц колеблется в больших пределах. Этим можно объяснить разнообразие данных о нормальной подвижности позвоночника, сообщаемых различными авторами. По Lohr (Молье, 1937), амплитуда движений позвоночника в сагиттальной плоскости (сгибание — разгибание) при учете движений от остистого отростка первого грудного позвонка к остистому отростку первого крестцового находится в пределах 33—100°. Объем движений в направлении сгибание — разгибание равен в шейном отделе 100°, в грудном —40°, поясничном —65°. Объем боковых движений в шейном отделе —45°, грудном —20°, поясничном —40° (Chapchal, 1954). Вращение позвоночника, по Молье, в шейном отделе совершается в пределах 70—90°, в грудном — 80-120 градусов. Для практической цели при исследовании подвижности позвоночника у больного удобно определять амплитуду движений, сравнивая их с определенными положениями тела, которые принимает здоровый субъект при максимальном движении различных отделов позвоночника. В шейном отделе сгибание позвоночника кпереди совершается до соприкосновения подбородка с грудиной, кзади оно возможно до принятия затылком горизонтального положения. Амплитуду движений в шейном отделе определяют иногда в сантиметрах, для чего измеряют расстояние от подбородка до грудины при наклоне головы кпереди и кзади. При наклоне головы вбок измеряют, насколько мочка уха отстоит от надплечья (надплечье не должно быть приподнято). Следует помнить, что наклон головы кпереди и кзади (кивание) происходит в атлантоокципитальном сочленении, сгибание и разгибание шеи совершаются главным образом в нижней части шейного отдела позвоночника, наклон вбок — в средней части шейного отдела и ротация головы — в основном в атлантоэпистрофейном сочленении. В грудном отделе имеется небольшая подвижность кпереди и кзади в границах, трудно поддающихся сравнительному учету, грудные позвонки принимают участие в боковых движениях позвоночника. В поясничном отделе совершаются умеренные движения, наибольшее участие поясничный отдел принимает в переднезадних движениях позвоночника. Максимальный размах ротационных движений имеется в шейном отделе позвоночника, умеренный — в грудном и наименьший — в поясничном отделе. При сгибании туловища кпереди кончики пальцев или ладони при разогнутых коленях должны касаться пола.. Это легко достигается детьми, юношами и взрослыми, у стариков подвижность позвоночника постепенно уменьшается и соприкосновение кончиков пальцев с полом делается возможным только при сгибании колен.. При исследовании стедует убедиться в том, что сгибание происходит действительно в позвоночнике, а не компенсаторно в хорошо подвижных тазобедренных суставах (расстояние пол — пальцы в сантиметрах или указание, до какого уровня доходят пальцы — до колена, середины голени и т. д.). При наклоне туловища вбок, вправо или влево ладонь той стороны, в которую нагоняется больной, скользит по наружной поверхности бедpa. Разница в уровнях расположения пальцев по отношению к бедру на одной и на другой стороне наглядно демонстрирует асимметрию боковых движений позвоночника. Ограничение вращательных движений позвоночника можно сделать видимым, усадив исследуемого на табурет. При таком положении таз фиксирован и вращательные движения происходят только в позвоночнике. Разница в расположении плечевого пояса при повороте в одну, затем в другую сторону дает возможность обнаружить амплитуду вращательных движений позвоночника вправо и влево. В сомнительных случаях подвижность позвоночника проверяют методом Schober.
Рис. 139. Определение подвижности позвоночника методом линейного измерения: а — выпрямленное и б — согнутое положение (1 — расстояние отметок на коже в поясничном отделе, 2 — в грудном отделе).
В грудном отделе позвоночника отмечают остистый отросток седьмого шейного позвонка. Вторую точку располагают на остистом отростке, удаленном на 30 см в каудальном направлении от первой точки (от С7).При наклоне кпереди нормального позвоночника это расстояние увеличивается приблизительно на 8 см. При исследовании подвижности поясничного отдела находят остистые отростки первого и пятого поясничных позвонков, маркируют эти точки на коже и расстояние между ними измеряют сантиметровой лен-
той. У взрослого а стоячем положении оно равно приблизительно 10 см. Сгибание туловища кпереди увеличивает расстояние между остистыми отростками. Измерение показывает, что у здорового при сгибании это расстояние увеличивается на 4—6 см. Ограничение сгибания в поясничном отделе уменьшает расхождение осгистых отростков первого-пятого поясничных позвонков и легко обнаруживается измерением (рис. 139). Полученные данные записывают следующим образом, подвижность в грудном отделе позвоночника—30/38, подвижность в поясничном отделе позвоночника — 10/15.
Рнс. 141 Сгиблние позвоночника: Т — сгибание в тазобедренных суставах, О — общая амплитуда сгибания, ПП — расстояние пол — пальцы, ПН — расстояние пальцы — уровень ноги.
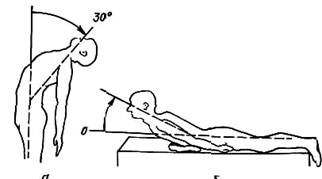
Рис 142 Сгибание позвоночника кзади при стоянии (а) и при лежании (б).
В грудном и поясничном отделах наклон вперед измеряют расстоянием пол—пальцы (рис. 141). Наклон кзади стоя и лежа на животе (рис. 142) на жестком матраце определяется в угловых градусах. Вращение плечевого пояса относительно фиксированного таза измеряют в угловых градусах стоя и сидя. Дата добавления: 2015-02-06 | Просмотры: 1546 | Нарушение авторских прав |
 Естественная осанка. В повседневной жизни естественной осанкой стоящего человека является положение с одной опорной ногой, другой обезгруженной—так называемая поза скульптурного изображения (рис. 129). Опорная и обезгруженная ноги меняются через короткий промежуток времени, вследствие чего усталость находится в физиологических границах.
Естественная осанка. В повседневной жизни естественной осанкой стоящего человека является положение с одной опорной ногой, другой обезгруженной—так называемая поза скульптурного изображения (рис. 129). Опорная и обезгруженная ноги меняются через короткий промежуток времени, вследствие чего усталость находится в физиологических границах.

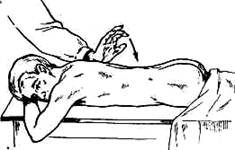
 Чтобы предохранить ощупывающий палец правой руки от возможного укуса, следует вдавить в щеку снаружи разогнутый указательный палец левой руки. Таким приемом создается между зубами прокладка, препятствующая смыканию челюстей (рис. 138, Bailey, 1967). Палец, введенный через рот в глотку, упирается на уровне неба в дужку атланта;
Чтобы предохранить ощупывающий палец правой руки от возможного укуса, следует вдавить в щеку снаружи разогнутый указательный палец левой руки. Таким приемом создается между зубами прокладка, препятствующая смыканию челюстей (рис. 138, Bailey, 1967). Палец, введенный через рот в глотку, упирается на уровне неба в дужку атланта;

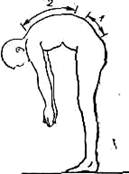

 Рис. 140. Угломер в шейном отделе позвоночника.
Рис. 140. Угломер в шейном отделе позвоночника. Измерение движений позвоночника по нейтральному О-проходящему методу. Исходным для измерения является нейтральное нолевое положение туловища или так называемое нормальное анатомическое положение с равномерной нагрузкой обеих ног, направленным вперед взглядом и свисающими вдоль туловища руками. Объем движений в шейном отделе позвоночника следующий: наклон головы кзади/кпереди, т. е. экст./флекс. 35—45°/0/35 45 градусов, наклон головы вправо/влево 45°/0/ 450, вращение головы вправо/влево 60—80°/0/60—80°. Для измерения движений в шейном отделе позвоночника в градусах удобен специальный угломер (рис. 140),
Измерение движений позвоночника по нейтральному О-проходящему методу. Исходным для измерения является нейтральное нолевое положение туловища или так называемое нормальное анатомическое положение с равномерной нагрузкой обеих ног, направленным вперед взглядом и свисающими вдоль туловища руками. Объем движений в шейном отделе позвоночника следующий: наклон головы кзади/кпереди, т. е. экст./флекс. 35—45°/0/35 45 градусов, наклон головы вправо/влево 45°/0/ 450, вращение головы вправо/влево 60—80°/0/60—80°. Для измерения движений в шейном отделе позвоночника в градусах удобен специальный угломер (рис. 140),