|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Суставная полостьСуставная полость видна на рентгенограмме только при определенных условиях как узкая серповидная просвечивающаяся зона, обрисовывающая «истинную суставную щель». Для получения рентгеновского изображения полости сустава пользуются методом артрографии. В полость сустава вводят газообразные вещества — кислород, воздух (пневмоартрография) или йодистые препараты — кардиотраст, триомбраст, уротраст, триотраст. Количество вводимого препарата может быть уменьшено методом двойного контрастирования, при котором вводят сначала позитивное контрастное вещество, а затем воздух. Артрография должна проводиться в строго асептических условиях.
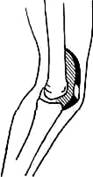
Рис. 119. Боковой рельеф контуров сумки коленного сустава скиаграмме. Выпит в суставе. Изменения мягких тканей. Мягкие ткани могут быть обнаружены на снимках, сделанных при помощи мягких реитгеновских трубок. Некоторые мышечные группы или сухожилия, различимые на рентгенограммах, имеют типичную форму и расположение. Изменения расположения или формы позволяют иногда сделать важные выводы. Например, затемнение пространства между ахилловым сухожилием и задне-верхней поверхностью пяточной кости на боковом снимке голеностопного сустава наблюдается при воспалительной ингрнльтрацни сумки ахиллова сухожилия {бурсит, остнт пяточного бугра). При более интенсивных воспалительных изменениях появляется наряду с затемнением дугообразный изгиб оттесненного кзади ахиллова сухожилия, имеющего нормально над пяточным бугром прямолинейное расположение (см. голеностопный сустав). Выпот в коленном суставе может обнаруживаться на боковом снимке вследствие оттеснения растянутой капсулой сухожилия четырехглавой мышцы бедра и собственной связки надколенника, принимающих вместо прямого дугообразное положение (рис. 119). Выпот в тазобедренном суставе делается рентгенологически заметным в результате изменения очертаний тени, отбрасываемой капсулой над суставом и снаружи его; верхне-наружный край капсулы исчерчен дугообразной кривой в отличие от нормального сустава, в котором верхний край капсулы имеет вид прямой линии (см. рис. 394). Иногда в добавление к этому признаку можно обнаружить расширение суставной щели, особенно в медиальной части сустава. Области, содержащие воздух в мягких тканях, могут появляться в окружности свежих ран; воздух может обнаруживаться в мягких тканях после пункций. Особенно важное диагностическое значение имеют газовые включения при анаэробной (газовой) инфекции. Менее известно появление газа в полостях суставов и газовых пузырьков вдоль фасциальных прослоек у экипажа и пассажиров самолета при быстром снижении после высотного полета. Отложения кальция в мягких тканях происходят при различных условиях. Чаще всего они наблюдаются в сосудах пожилых людей, страдающих артериосклерозом. Здесь уместно отметить, что у детей в первые месяцы жизни сосуды, лежащие вблизи кожи. видны иногда в виде нежных полос, «прозрачных, как вода». Обызвествление сосудов у детей первого года жизни может наблюдаться при гиперпаратироидизме, почечном рахите и гипервитамннозе Д (Кohler, 1956). Отложения кальция могут появляться в тромбах варикозно расширенных вен, п мягких тканях, окружающих незаживающие язвы голени, при обызвествлении гемангиом поперечно-полосатых мышц. Хорошо известны флеболиты, случайно обнаруживаемые на рентгенограммах тазовой области. Известковые отложения могут появляться в хронических абсцессах при туберкулезе, при псамомах, в кистозных стенках эхинококка и при так называемом интерстициальном кальцинозе, местном и общем; зернистые известковые отложения при кальцинозе располагаются в подкожной клетчатке преимущественно вблизи суставов. Обызвествление мышц, известное под названием оссифицирующего миозита (myositis ossificans), составляет особую группу изменений. Местные формы возникают в результате острых или хронических травм и имеют обычно типичную локализацию—в ягодичной области, в лок тевом сгибе, во внутренней части бедер. Первоначально эти изменения рентгенологически распознаются по появлению в мышцах пятнистых теней, легко ускользающих от внимания неопытного наблюдателя. В последующем с развитием в зоне обызвествления окостенении рентгенологический диагноз никаких затруднений не представляет. При прогрессирующих или генерализованных формах оссифицирующего миозита (myositis ossificans progressiva) вначале вовлекаются в патологический процесс отдельные мышцы туловища, например шеи, спины, позднее окостенение обширных мышечных групп придает рентгеновскому изображению изменений причудливую форму. Инородные тела в мягких тканях имеют различную проницаемость для Х-лучей. Невидимые на рентгенограмме инородные тела: деревянные занозы, ткани одежды, шелковые швы, применяемые для зашивания ран, очень мелкие осколки стекла и фарфора, расположенные в плотных тканях тела; едва различимые: мягкие повязки на ранах, пучки волос, стекло и фарфор в хорошо просвечиваемой области, графит карандаша, осколки камней, стеклянные дренажи, рыбьи кости, краски для волос; легко различимые: лейкопласт, резиновые дренажи, металлические предметы, гребни, мази и медикаменты, содержащие цинк, серебро, йод, барий, висмут, кальций, бромиды и др. В ягодичных мышцах у сифилитических больных, подвергшихся специфическому лечению, часто обнаруживаются тени висмута. К специальным методам клинико-рентгенологического исследования относятся: 1) рентгенография в трех проекциях; 2) изготовление снимков в необычных и вынужденных положениях рентгенографируемых отделов; 3) повторное рентгенологическое исследование. Специальное рентгенографическое исследование производится обычно тогда, когда общепринятый метод рентгенографии в двух проекциях оказывается недостаточным для уточнения некоторых вопросов диагностики и лечения. Показания к выбору того или иного специального метода исследования должен установить врач-клиницист, руководствуясь клиническими данными. В ряде случаев при применении специальных методов клинико-рентгенологического исследования требуется присутствие или участие лечащего врача. К рентгенографии в трех проекциях приходится прибегать в следующих случаях: 1) если при клинических признаках перелома рентгенограмма, сделанная в обычных двух проекциях, не обнаруживает его. Отсутствие на снимке видимых признаков повреждения костп может объясняться косым направлением плоскости перелома, маскирующимся наложением теней. Такие условия возникают при переломах ладьевидной кости кисти, краевых переломах головки лучевой кости, переломах суставных отростков позвонков и т. д.; 2) если клинически предполагаемое или определяемое смещение отломков при переломе кости не обнаруживается на снимках в передне-задней и боковой проекциях; 3) при воспалительных заболеваниях (при туберкулезе, остеомиелите) и дистрофических процессах, имеющих очаговый характер поражения, не ясно различимый на общепринятых снимках Третьей проекцией является косая проекция, сделанная в три четверти. Очаг поражения при рентгенографии должен находиться как можно ближе к пленке. Краснобаев рекомендовал делать при туберкулезе позвоночника два профильных снимка: с правой и с левой стороны отдельно. Иногда приходится прибегать к необычным проекциям, диктуемым данными клинического исследования. Некоторые повреждения костей и суставов не обнаруживаются при общепринятой укладке снимаемого отдела даже при рентгенографии в трех или четырех проекциях. Истинный характер повреждения раскрывается только тогда, когда снимаемый отдел удерживается в вынужденном положении. В практике такие случаи могут возникнуть при распознавании некоторых свежих переломов, при разрывах связок, сопровождающихся подвывихом только при определенном положении, и при распознавании прочности сращения перелома. Свежий перелом ладьевидной кости запястья может быть определен на передне-заднем снимке кисти, удерживаемой в момент рентгенографии в положении крайнего ульнарного отведения. Разрыв нижней табиофибулярной и наружной связок голеностопного сустава создает условия для возникновения подвывиха стопы. Блок таранной кости при искусственном приведении стопы выскальзывает из вилки и возвращается на прежнее место после устранения приведения. Так как рецидивирующий подвывих стопы является результатом разрыва определенных связок, невидимых на снимке, а подвывих стопы возникает лишь при приведенном ее положении, то обычные снимки не раскрывают истинного характера повреждения. Снимок следует производить, переведя стопу в положение приведения. Передний подвывих шейного отдела позвоночника обна руживается на боковом снимке, сделанном в момент умеренного сгибания головы, удерживаемой врачом. Большую ценность приобретает рентгенологическое исследование в тех случаях, когда клинические данные оказываются недостаточными, чтобы определить крепость сросшегося перелома. Для уточнения прочности костной мозоли производится два последовательных снимка в одной и той же проекции—без нагрузки и с нагрузкой. Сопоставление снимков позволяет иногда обнаружить изменение взаимного расположения костных обломков, а следовательно, установить подвижность в области несросшегося перелома. Повторное рентгенографическое исследование позволяет выяснить динамику изменений костного скелета, что необходимо при распознавании заболевания, во время лечения и после него. С помощью повторной рентгенографии можно уточнить клинический диагноз перелома, не обнаруженного на снимке при первом исследовании больного. Для этого следует через 6—10 дней сделать повторный снимок. За указанный промежуток времени в зоне перелома происходит рассасывание кости, и не обнаруженная ранее плоскость перелома делается различимой. Такие же условия могут возникнуть при переломах ладьевидной кости запястья, поднадкостничных несмещенных переломах у детей, при маршевых переломах костей плюсны, прн которых появляется веретенообразная костная мозоль. Этим же методом удается иногда рентгенологически доказать перелом тела позвонка, так как клиновидная форма может появиться не сразу после травмы, а недели через две, возникнув под влиянием травматического остеопороза и мышечной тяги. При. некоторых видах переломов и травматических вывихах в детском возрасте и у взрослых ближайшие благоприятные результаты лечения омрачаются последующими изменениями кости и окружающих мышц. Возникающие при этом боли, нервнотрофические изменения, ограничение подвижности в суставе могут обусловливаться явлениями аваскуляриого некроза поврежденной кости или зюдековского остеопороза. Большое значение приобрела в настоящее время методика получения изображения на рентгеноснимке анатомических образований, не видимых на обычных рентгенограммах, с помощью контрастных веществ. Артрография и представляет собой метод получения на снимке изображения полости сустава введением в нее контрастного вещества. Существует два вида контрастных веществ: одни из них усиливают тень («позитивное» контрастное вещество), другие, наоборот, ослабляют («негативный» метод коптрастнрования). К «позитивным» контрастным веществам относятся специально выпускаемые промышленностью растворимые соли тяжелых металлов и водорастворимые йодистые препараты; при «негативном» контрастировании вводят в полость су- става кислород или воздух. Широко распространен комбинированный метод, при котором в сустав вводится сперва небольшое количество йодистого контрастного вещества, а затем полость сустава выполняется воздухом или кислородом (двойное контрастировапие). При двойном контрастировании на стенках полости сустава и внутрисуставных хрящевых телах осаждается тонкий слой контрастного вещества, дающий отличную видимость на фоне введенного воздуха. Метод двойного контрастирования дает возможность получить изображение внутреннего рельефа полости сустава, мелких необызвествленных хрящевых включений (суставных мышей, осколков хряща и пр.). Артрография применяется главным образом для исследования тазобедренного, коленного, плечевого и голеностопного суставов. Для диагностики повреждений и заболеваний сосудов пользуются методом ангиографии; для получения на рентгеноснимке сосуда в него вводят позитивное контрастное вещество. Артериография применяется для определения места повреждения артерии, изолированного или осложняющего перелом кости, при артериальной недостаточности, обусловленной атеросклеротической окклю знонной болезнью, при облитерирующем эндартериите, особенно в тех случаях, когда нужно определить уровень полного закрытия просвета артерии, а также при установлении диагноза костных опухолей и определения кровоснабжения ампутационных культей. Ценность артериографии состоит в том, что она, давая существенную информацию до операции, позволяет составить план хирургического вмешательства. Контрастное вещество вводится в артерию обычно перкутанно. Типичными местами инъекции являются подключичная, плечевая, бедренная и другие артерии. Сериальная рентгенография дает значительно больше информации, чем одиночный снимок, но требует наличия специального устройства — кассеты. Венография (флебография) применяется в ортопедии преимущественно на нижних конечностях. Контрастное вещество инъецируется или прямо в вену, или в губчатую кость. Иитравекозная инъекция делает видимыми преимущественно поверхностные вены. При интраспонгиозной инъекции достигается равномерное выполнение венозной сети. Контрастным веществом и, кроме того, на рентгенограмме получается изображение глубоких вен. Контрастное вещество вводят в наружную лодыжку, большой вертел, гребень подвздошной кисти,— место введения зависит от области, нуждающейся в исследовании. Внутривенная и особенно внутрикостная флебография очень болезненны и требуют обезболивания. Флебография верхних конечностей показана при подозрении на тромбоз плечевой артерии, на нижних—при различных формах варикозного симптомокомплекса. Венография через большой вертел применяется для исследования венозного оттока при изменениях в области тазобедренного сустава. Изготовляется обычно три снимка: 1) передне-задний при спущенной книзу ноге под углом 45°, 2) следующий снимок через две минуты после первого при том же положении ноги и 3) еще через две минуты третий снимок, при котором нога укладывается горизонтально. К этому времени (т. е. через 4—5 мин после начала инъекции) контрастное вещество должно полностью исчезнуть из венозного русла. Если оно сохранилось, то это говорит о нарушении венозного оттока крови. Последующие снимки при задержке контрастного вещества изготовляют через каждые две минуты. Чтение флебограмм значительно труднее, чем артериограмм, так как сеть венозных сосудов даже в нормальных условиях характеризуется большой изменчивостью. Прямую лимфографию применяют с целью исследования причин нарушения лимфооттока, обусловливающего отеки и слоновость конечностей, при распознавании злокачественных заболеваний лимфатической системы, при раке некоторых органов. Техника прямой лимфографии состоит из нескольких этапов: а) витальной окраски лимфатических сосудов, б) обнажения лимфатического сосуда и введения в него инъекционной иглы, в) инъецирования контрастного вещества и г) изготовления рентгеновского снимка. Витальное окрашивание лимфатических сосудов проводится подкож ным введением краски в первый межпальцевый промежуток стопы и в третий- кисти (синьки Эванса, трепановой сини н др.). Лимфатический сосуд, окрашенный в синий цвет, обнажается из кожного разреза. Для инъекции контрастного вещества более всего подходит коллекторный сосуд диаметром в 1 мм. Инъецируются в сосуд водорастворимые контрастные вещества или масляные его препараты (йодолипол, сверхжидкий липиодол). Каждое из них имеет известные преимущества н недостатки. Отрицательными свойствами масляных контрастных веществ являются медленность введения, длительная задержка в лимфатических сосудах и узлах (до 4—6 месяцев) и возможность жировой эмболии. Последнее обстоятельство вынуждает ряд авторов воздерживаться от применения масляных контрастных веществ. Фистулография проводится с целью установления источника и путей распространения фистулезных ходов. В качестве контрастных веществ применяются водорастворимые йодистые препараты или соли металлов (иодолипол, сергозин н др.). Отверстие фистулы следует обозначить наклейкой свинцовой пластинки. При фистулографии целесообразно использовать стереорентгеноснимкн. Дата добавления: 2015-02-06 | Просмотры: 1312 | Нарушение авторских прав |