|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
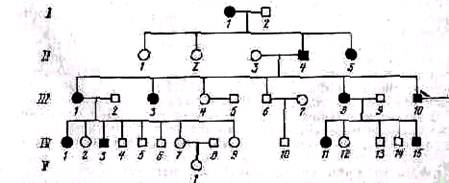
РАССПРОСЖалобы больного, его рассказ о своем заболевании и расспрос врача о начале, течении и характере болезни относятся к анамнезу. Жалобы, рассказ больного и расспрос врача так переплетаются между собой, так часто повторяются в процессе изучения больного, что разграничить их трудно. Однако требование последовательности и плановости в изучении больиого заставляет отделять жалобы от анамнеза (воспоминания), что находит свое отражение в общепринятых историях болезни. Уместно коротко остановиться на роли анамнеза в диагностическом процессе, на значении анамнеза в изучении как заболевания, так и самого больного, на диагностических возможностях анамнеза и отношении его к методам исследования «объективных» симптомов заболевания. Применяя обозначение «объективные симптомы» для данных физикального исследования, не следует противопоставлять его так называемым «субъективным» симптомам или считать первые более достоверными, игнорируя высказывания больного и, в частности, его жалобы. Собирая анамнез и группируя его, удается иногда получить большое количество очень важных фактов, имеющих непосредственное отношение к заболеванию и характеризующих больного. Можно узнать время и условия появления первых симптомов, причину, вызвавшую заболевание, влияние на течение болезненного процесса меняющихся внешних и внутренних условий — покоя и нагрузки, охлаждения и согревания, действия различных лечебных мероприятий, пополнения и исхудания больного, роста, возмужания и климактерического периода и пр. В ряде случаев анамнез может дать определенные сведения о некоторых «объективных» симптомах, наблюдавшихся раньше, но отсутствующих в момент исследования больного. Такие сведения, получаемые от больного, как сведения о том, острым или хроническим было начало воспалительного процесса при перенесенном артрите, сведения о реци дивнрующем ущемлении при внутреннем повреждении коленного сустава, о склонности к кровоточивости при гемофилическом артрозе, должны расцениваться врачом как «объективные» симптомы. При собирании анамнеза следует стремиться получить полное представление о картине заболевания со времени его возникновения, т. е. о динамике болезненного процесса. Однократное исследование ортопедического больного физикальными методами, как и кратковременное наблюдение статично и не дает тех ценных сведений о динамике болезненного процесса, которые можно нередко получить с помощью анамнеза. Из рассказов больного и путем расспроса врач получает представление о личности больного и сведения о перенесенных им заболеваниях, условиях жизни и работы, о ряде событий, имеющих отношение к заболеванию. Наконец, расспрос позволяет узнать особенности «семейного анамнеза» и иногда наследственные факторы — кровоточивость в мужском поколении, ненормальная ломкость костей у близких и дальних родственников и пр. В соответствии с многообразием и разносторонностью анамнестических данных определяется роль расспроса в диагностическом процессе. Анамнез позволяет составить первоначальное представление о характере заболевания и в зависимости от этого продолжить исследование больного; исследование или подтвердит, или исключит предположение врача и в последнем случае побудит его к дальнейшему изучению больного. Анамнез дает также возможность получить известные данные об этиологии и патогенезе болезни. Невозможность собрать в некоторых случаях анамнез является достаточно своеобразным «анамнезом», определяющим поведение врача. Сведения, полученные врачом путем расспроса ортопедического больного, играют иногда второстепенную роль по сравнению с данными «объективного исследования». Приходится считаться и с тем, что некоторые из сообщаемых данных больной невольно может исказить из-за давности заболевания. Возникает вопрос о том, как оценить анамнез в тех случаях, когда он собран при самых благоприятных условиях и, казалось бы, может считаться безупречным. Следует ли, руководствуясь только одним анамнезом, делать окончательное заключение о диагнозе заболевания? Опыт показывает, что делать этого не следует. Изменения, наступающие под влиянием определенных заболеваний, могут быть вызваны разрушительным действием самого патологического процесса и могут являться в этих случаях первичными. Но бывают изменения и вторичные, которые обусловливаются не специфическим действием патологического процесса, а нарушениями анатомо-физиологических особенностей опорно-двигательного аппарата. В большинстве случаев вторичные изменения проявляются либо нарушениями нормального роста, что характерно для детского возраста, либо проявлением дегенеративных изменений, наблюдающихся особенно часто в суставах у взрослых. Единство опорно-двигательного аппарата открывает широкие возможности для возникновения вторичных изменений, как в очаге поражения, так и в смежных, совершенно здоровых отделах, не затронутых пе ренесенным заболеванием. В ортопедическую клинику обратился юноша 16 лет с жалобами на стойкое сгибательное положение в коленном суставе, фиксирующее голень под острым углом к бедру. Вследствие такой установки нога оказалась непригодной для функции, и при передвижении больной вынужден пользоваться костылем, не нагружая пораженную конечность. Из анамнеза и представленных больным справок выяснилось,что в детстве он страдал туберкулезным гонитом, по поводу которого в 6-летнем возрасте была произведена резекция коленного сустава. Насколько помнят больной и его мать, ходить он начал после резекции месяца через четыре, причем в первые годы после операции угол сгибания голени был значительно меньшим, чем впоследствии. Судя по анамнезу, можно было бы предположить, что сгибательная установка явилась результатом изменений,вызванных основным процессом — туберкулезом коленного сустава, осложненным сгибательной контрактурой, и что оперативное вмешательство не обеспечило анкилозирования резецированного сустава. На основании же осмотра, ощупывания и данных рентгенографического исследования обнаружено, что сгибательное положение голени обусловлено дугообразным искривлением нижней трети бедра, изогнувшегося выпуклостью кпереди. Вколенном же суставе развился после операции истинный (костный) анкилоз. Таким образом, деформация ноги явилась результатом вторичных изменений функции роста эпифизарного хряща (пластинки роста). Причиной искривления послужила неравномерная на грузка в передних и задних отделах росткового хряща бедренной кости, обусловленная соответствующей установкой ноги, которую придали eй в послеоперационном периоде-сгибателыюе положение в резецированном суставе. Анкилоз в коленном суставе, развившийся после резекции, привел туберкулезный процесс к состоянию стойкого затихания. Даже в тех случаях, когда анамнез собирается с диагностической точки зрения в наиболее благоприятных условиях—в активном периоде заболевания опорно-двигательного аппарата, одни анамнестические данные без сведений, полученных «объективными» методами исследования, позволяют врачу только заподозрить диагноз. Окончательным диагноз следует считать только после подкрепления анамнеза методами «объективного» исследования больного. В противном случае у врача может создаться предвзятое мнение, внушенное ему неясно сформулированными или неправильно понятыми жалобами больного. Этим кратким обзором может быть закончено изложение общих принципов изучения больного при помощи собирания анамнеза. Частные вопросы техники собирания анамнеза, касающиеся отдельных групп ортопедических заболеваний, имеют свои особенности. Собирая анамнез, необходимо выяснить ряд вопросов, типичных для каждой группы заболеваний. Расспрос при врожденных деформациях. При врожденных деформациях необходимо осведомиться, не было ли аналогичных или каких-либо других врожденных заболеваний у близких и дальних родственников. Чем тщательнее собирают семейный анамнез больных врожденным вывихом бедра, тем чаще выявляют наследственный его характер. Обследование семей, в которых один из представителей страдает врожденным вывихом бедра, позволяет сравнительно часто обнаруживать у здоровых братьев и сестер клинически стертые формы этой деформации—врожденный подвывих или мелкую вертлужную впадину. Унаследованные формы врожденных заболеваний и пороков развития документируются в истории болезни графически изображением генеалогического родословного дерева больного (рис. 2). Врожденные пороки различного происхождения могут выглядеть одинаково, поэтому их этиологическая дифференциация без знания анамнеза невозможна. Анамнез врожденных пороков развития дает сведения в том случае, если он собран целенаправленно, с учетом особенностей генеэа врожденных пороков развития. Генез врожденных нарушений формообразования плода неодинаков. Различают: 1. Внутренние, эндогенные, причины, возникающие на основе порочно функционирующих в хромосомах зигот генов, унаследованных от одного или обоих родителей. Врожденные пороки развития от эндогенных причин могут передаваться последующим генерациям, следуя законам Менделя. Пороки развития, обусловленные нарушением функции генов, относятся к группе генетических.
Рис. 2. Родословное дерево носителя эктродактилии. Черным показаны носители врожденной деформации. Собственное наблюдение (I—V—поколения)
2. К группе тератогенных причисляют врожденные аномалии, возникающие под воздействием вредоносных агентов (химических, радиационных, вирусных) на нормально имплантированный неизмененный эмбрион. Действие вредоносных агентов происходит в специфические периоды развития зародыша. Тератогенные пороки развития не наследственны, они не передаются последующим поколениям. 3. К третьей группе причин относятся аномалии, возникающие под воздействием на зародыш внешней среды, под которой понимают патологически измененный амнион. Чаще всего это бывает разрыв амниотической оболочки, не закончившийся абортированием зародыша. Разрыв амниона может произойти в любой стадии беременности (Torpin, 1968). Ненаследственные нарушения нормального формообразования, копирующие известные наследственные пороки развития, называются фенокопиями (Goldschmidt, 1935). По морфологической картине врожденного порока иногда трудно судить, идет ли речь о наследственном «повреждении» или о фенокопии. В возникновении врожденных уродств различают формальный и каузальный генезы. Формальный генез. Установлено, что врожденные уродства возникают в критическую фазу развития поражаемых органов, т. е. в период усиленного их роста (закладки и формирования), характеризующегося повышенным обменом веществ. Это означает только, до какого времени уродство может возникнуть (тератогенетическнй терминационный период), и не говорит о том, как рано подействовал повреждающий агент. Различные повреждающие агенты, действующие на одну и ту же фазу развития, приводят к одинаковым изменениям, тогда как те же агенты, действующие на разных фазах развития, обусловливают различные пороки развития (фазовая специфичность «повреждения»). Возникновение врожденных пороков является, таким образом, специфическим процессом по отношению к фазам развития зародыша, но неспецифическим в отношении «повреждающего» агента (Stockard, 1921). «Повреждающие агенты» вызывают, в общем, замедление или остановку развития согласно теории торможения, орган, не дифференцировавшийся во время своего кратковременного метаболического доминирования, уже никогда не сможет развиться полностью до своего нормального состояния. В патологии пренатального развития различают гаметопатии (Thalhamer, 1956)—поражения зародышевых клеток, бластопатии (Goerttler, 1957)—поражения, возникающие от момента оплодотворения яйцеклетки до появления первого удара сердца, эмбриопатии — поражения между 4-й неделей и 3—4 месяцами внутриутробного развития и наконец, фетопатии — все внутриутробные поражения, наступившие после этого срока. Чем тяжелее врожденный порок, тем ранее он возникает (Marchand). Тяжелые уродства возникают только в ранних фазах развития, легкие врожденные нарушения нормального строения появляются также и в поздних. Бластопатии возникают, вероятно, относительно редко, так как период бластогенеза характеризуется большой регулирующей способностью, выравнивающей повреждение. Отсутствие же выравнивания приводит к гибели зародыша. Эмбриопатии обусловливают появление пороков развития, но они могут явиться причиной гибели зародыша еще до возникновения уродства. Тяжелые пороки развития ранних фаз почти без исключения нежизнеспособны и рано абортируются (Пэттен, 1959). При собирании анамнеза, поэтому, важно у матери выяснить, были ли у нее самопроизвольные аборты. Во многих случаях самопроизвольный аборт является предохранительной мерой материнского организма против рождения дефективного ребенка. Эти сведения должны быть известны каждому врачу. Изучение радиационных и вирусных эмбриопатий послужило основанием для выработки эмбриопатологического графика формирования пороков развития человека. По Bourquin (1947), критическим периодом возникновения катаракты является 5-я неделя беременности, поражения сердца—5—7-я недели, поражения внутреннего уха—5—7-я и 9—12-я недели, дефектов
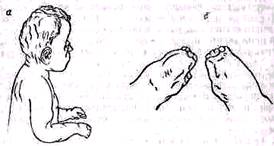
Рис. 3. Акроцефалосиндактилня. Годовалый ребенок: а — общий вид, 6 — кисти и пальцы рук.
закладки молочных зубов — 8—9-я недели. Время формирования пороков развития конечностей соответствует 6—9-й неделе. Близкие сроки к названным опубликовал Bagg (1929): 1—3-я недели — фокомелия, гемимелия, полидактилия и другие уродства руки; 4-я неделя — брахимелия и пороки ульнарного и радиального лучей; 6-я не деля — грубые уродства пальцев; 7-я неделя — легкие уродства пальцев;. 5—8-я недели — дисхондроплазия. Сжатые сроки закладки и формирования различных органов могут служить причиной развития множественных пороков развития. Определенные комбинации пороков развития, поэтому, часто повторяются, характеризуясь типичностью сочетания. Хорошо известны комбинация пороков развития глаз и скелета (Bagg, 1929), синдром Apert—Park—Powers (acrocephalosyndactylia) (рис. З), представляющий сочетание «башенного черепа», пучеглазия, плоских глазных впадин с полисиндактилией (кисть—ложка), расщеплением неба, тугоподвижностью в суставах и двусторонней атрофией зрительного нерва (Apert, 1906)и др. Развитие представляет собой прогрессивно усложняющийся процесс, который не может быть нарушен в каком-нибудь одном месте без того, чтобы не привести к вторичным изменениям в ряде других мест. Поэтому нарушения одного органа могут в свою очередь обусловить появление структурных аномалий других органов. Если повреждающий агент действует после 4-го месяца беременности, то он редко приводит к возникновению грубых пороков развития, так как к этому сроку формирование большинства органов уже заканчивается. Перед окончанием беременности плод реагирует на действие повреждающего агента так, как и в постнатальной жизни. Учет формального генеза врожденных пороков развития позволяет в известных случаях сосредоточить расспрос матери на определенных месяцах беременности. Каузальный генез определяет возможную причину врожденного порока развития. При анализе анамнестических данных приходится иметь в виду многообразные, иногда очень сложные процессы. Развивающийся зародыш находится не только под влиянием эндогенных факторов, но и подвержен многочисленным механическим, химическим, гормональным, инфекционным и физическим (радиационным) вредностям. Эндогенные причины врожденных пороков развития. Обусловленность наследственными факторами некоторых врожденных пороков, системных заболеваний и нарушений внутренних органов у человека несомненна. Однако при употреблении слова «наследственная» нужно быть осторожным и употреблять его только тогда, когда наследственность врожденного порока развития полностью доказана. Необдуманное использование такого определения особенно неуместно в разговоре врача с огорченными родителями, пытающимися узнать причину врожденного порока у ребенка. Еще более трудным становится ответ на вопрос родителей о том, возможно ли повторение данного порока при следующей беременности. Причина наследственно обусловленных уродств лежит в изменениях зародышевой плазмы. Возможность наслед- ственной передачи доказана для множества уродств, врожденных де формаций и системных заболеваний. Издавна известны наследственные формы син-, поли- и эктродактилий, хондродистрофии, osteogenesis imperfecta, множественных хрящевых экзостозов, в известном числе случаев врожденных косолапости, вывиха бедра, кривошеи, косорукости и др. Под термином множественная аллелия понимают появление у нескольких детей одной и той же семьи различных, неправильно изменяющихся врожденных пороков развития. Понятие плейотропия служит для обозначения различных комбинаций уродств у одного и того же человека Экзогенные причины. В свое время Kiewe (1932) обратил внимание на переоценку эндогенных факторов при определении причин развития врожденных пороков, на необходимость более тщательного изучения экзогенных влияний на процесс патологического развития зародыша. В период увлечения наследственно-биологическими исследованиями эта работа не привлекла к себе должного внимания, и только позднее сообщение Gregg (1941) о связи краснухи беременных с возникновением врожденных пороков сердца и катаракты побудило обратиться снова к изучению экзогенных повреждений плода. В настоящее время известен ряд экзогенных причин, обусловливающих появление врожденных пороков развития. Экзогенные причины характеризуются фазовой специфичностью действия. Пренатальные инфекции вызываются инфицированием матери вирусами, бактериями, грибками, простейшими (protozoa) и гельминтами. Возможность внутриутробного заболевания плода установлена как при явных инфекциях беременной, так и при латентных. Даже у совершенно здоровой женщины существует угроза поражения плода различными микроорганизмами, если создаются условия для их проникновения по родовым путям или при инструментальном внесении инфекции, как это бывает при криминальных абортах. Наибольшее значение в развитии врожденных пороков имеют вирусные инфекции матери, в частности краснуха, вызывающая рубеолярную эмбриопатию (Bamatter, 1949; Bourquin, 1947). Краснуха во время беременности влияет на плод различно. В одних случаях зародыш оказывается совершенно неповрежденным и тогда рождается здоровый ребенок, в других возникают определенные врожденные пороки, совместимые с жизнью плода, и тогда рождается ребенок с рубеолярной эмбриопатией. Если же пороки достигают значительной степени, то наступает внутриутробная гибель плода, выкидыш, мертворождение (Фламм, 1962). Внутриутробная смерть плода не всегда является результатом непосредственного воздействия на него вируса. Она может быть связана с патологическими реакциями материнского организма (например, лихорадкой). В результате вирусных инфекций происходят общее нарушение (дети отстают в физическом развитии), а также местные изменения. Органы эктодермального происхождения — хрусталик, внутреннее ухо, закладки зубов поражаются прежде всего; возникают также пороки сердца, микроцефалия, пороки развития скелета. Для врача практически важен вопрос о возможности поражения плода в случае, если беременная заболеет краснухой. Ретроспективный анализ сравнительно большого числа детей с последствиями рубеолярной эмбриопатии показывает, что при заболевании матери краснухой в первые четыре месяца беременности вероятность рождения ребенка с врожденными пороками составляет в среднем 74,4%, в последние пять меся- цев—в среднем 22,8% (Swan, Tostcvin, 1946). Вероятность рождения ребенка с уродством, по этим данным, так велика, что каждый случай заболевания краснухой в первые четыре месяца беременности является показанием для аборта. Более правильными следует считать данные, по лученные путем проспективного анализа, изучающего вероятность возникновения врожденного порока, исходя из общего числа переболевших краснухой в период беременности. По данным проспективного анализа, при заболевании краснухой в первой трети беременности врожденные по роки наблюдаются в 12% и мертворождепия в 7,2% всех случаев беременности; во второй трети беременности соответственно 3,8 и 4,6%. При заболевании краснухой в последней трети беременности пороков вообще не наблюдается, мертворождения отмечены в 1,7% случаев (Grecnberg, Pellitteri, Barton, 1957). Другие вирусные заболевания беременной (грипп, вирусный гепатит эпидемический паротит и др.), вызывающие повреждения в период эмбриогенеза, уступают по своему значению краснухе. Но ввиду своей распространенности они, однако, не должны недооцениваться. По Bickenbach (1955), частота пороков развития после вирусных заболеваний матери во время беременности (кроме краснухи) равна 6,9%. Бактериальные и грибковые бласто- и эмбриопатии существенно отличаются от вирусных. При вирусных поражениях в основе процесса лежат нарушения обмена веществ клеток зародыша в критическую фаз; формирования органа, обусловливающие задержку или остановку его развития, что приводит к возникновению характерных изменений. Заражение бактериями или грибками в период бластогенеза, если оно вообще возможно, должно привести к уничтожению зародыша, представляющего хорошую питательную среду для бактерий. Очевидно, то же самое происходит и в период эмбриогенеза. Если же в период бласто- и эмбрио генеза зародыш не погибает в результате инфекции, то ребенок рождается с пороками. Локализация пороков не зависит от критических фаз развития органов и определяется месторасположением входных ворот инфекции. Процесс разрушения клеток происходит не в определенных тканях или ограниченных частях органов, как это наблюдается при вирусных эмбриопатиях (хрусталик глаза, слуховые пузырьки, перегородка сердца, закладка зубов), но распространяется per continuitatem. По этому при бактериальной или грибковой инфекции эмбриона нельзя ожидать типичной эмбриопатии; возникающее уродство бывает морфологически неожиданным и атипичным. Случаи врожденного туберкулеза очень редки, несмотря на распространенность этого заболевания среди взрослых. Даже при туберкулезном поражении плаценты плод может оставаться здоровым. На исключительную редкость внутриутробного заражения и заболевания туберкулезом в период новорожденности обратил внимание еще Koch. Иначе обстоит дело с врожденным сифилисом; при нелеченном сифилисе плод поражается часто. В наших условиях такая возможность практически, по-видимому, исключается. По Фламм (1962), вероятность проникновения спирохет к плоду зависит от длительности заболевания матери. Если сифилис у матери имелся до зачатия, то плод заболевает тем раньше, чем короче период, прошедший от заражения, причем у только что заболевшей матери плод поражается почти наверняка. Если после заражения женщина неоднократно была беременна, то при каждой по следующей беременности вероятность поражения плода уменьшается либо ослабевает характер этого поражения и удлиняется период, протекающий до наступления выкидыша. Можно отметить такую последовательность исходов беременностей: выкидыш мацерированпого плода мертворождение — недоношенность — рождение больного ребенка — рождение ребенка, кажущегося здоровым, но у которого вскоре после рождения появляются первые признаки болезни. При значительной продолжительности сифилиса у матери могут поочередно рождаться больные и здоровые дети. Врожденный токсоплазмоз является «новейшей» внутриутробной протозойной инфекцией, хотя его возбудитель токсоплазма (toxoplasma gondii) был открыт еще в начале XX века (Nicole, Manceaux, 1909). Промежуточные хозяева паразитов—многие виды домашних и диких животных всех континентов. Врожденный токсоплазмоз характеризуется триадой изменений: менингоэнцефаломиелитом, очаговыми кальцификатами в мозгу и пигментным хориоретинитом. В связи с этим токсоплазмоз следует учитывать как одну из возможных причин гидроцефалии, врожденных спастических и вялых параличей. Заражение токсоплазмой в период эмбриогенеза ведет к гибели эмбриона. На основании характера патологоанатомических изменений токсоплазмоз относят к фетопатиям. Стойкий иммунитет, вырабатывающийся после заражения уменьшает опасность повторных заражений плода, так что женщина родившая ребенка, пораженного токсоплазмозом, при последующих беременностях может не бояться этого осложнения. Недостаточное питание матери и неполноценный состав пищи могут явиться причиной возникновения уродств. Убедительные клинические данные приводит Novak (1950), отметивший увеличение при рождении уродств с 0,3% в период, предшествоваший второй мировой войне, до 2,4—3,4% в военный и послевоенный периоды. К наиболее тяжелым последствиям приводит недостаток в пище белков (Лисипкий, 1952) и витаминов. Дефицит витаминов A, B2, Д служит причиной возникновения различных нарушений развития скелета: аплазии конечностей, укорочения, косолапости, синдактилии, нарушения энхондральиой оссификации скелета, искривления костей (Warkany, 1955). Известное значение в появлении врожденных пороков развития имеет дефицит других витаминов и микроэлементов, например марганца. Одним из важнейших факторов в генезе нарушений развития считается недостаточность кислорода. Значение кислородного голодания в каузальном генезе врожденных пороков развития доказано как экспериментальными исследованиями, так и клиническими наблюдениями. Исследования на теплокровных показали, что кислородная не достаточность обусловливает фазоспецифическое появление пороков развития (дисрафия с аненцефалией, рахишизис, клиновидные позвонки, уродства конечностей и др.). В клинической обстановке такие условия связывают обычно с изменениями слизистой матки, препятствующими нормальной имплантации и развитию оплодотворенной яйцеклетки. Большее количество пороков развития у первых детей по сравнению с более поздними объясняют тем, что оплодотворение у части юных матерей происходит в такое раннее время, когда слизистая матки еще полностью не созрела. Количество пороков развития увеличивается с шестого ребенка, т. е. с того времени, когда матка вступает в период возрастной инволюции. Заметно увеличивается количество пороков развития при длительном интервале между беременностями у позднее рож- денных детей. Кровотечения в первом периоде беременности, неудавшиеся попытки аборта и некоторые противозачаточные средства могут вести к развитию пороков под влиянием гипоксии. Эндокринные нарушения. Значение изменения деятельности эндокринных желез в возникновении врожденных пороков развития было доказано в опытах на животных (Duraiswami, 1952) и отмечено в клинических наблюдениях. Известно, что женщины, больные сахарным диабетом (diabetes mellitus), при беременности имеют большой процент (до 40) самопроизвольных абортов; после инсулиновой терапии число абортов наполовину снижается. Среди родившихся детей обнаруживается большое число врожденных пороков развития — 6,3 вместо 0,94%, наблюдавшихся у нормальных матерей (Oakley, Peel, 1949). Отмечались следующие врожденные пороки: гидроцефалия, врожденные пороки сердца, добавочные полупозвонки, врожденные вывихи бедра, отсутствие крестца и копчика, врожденная косолапость. Анализ вскрытия трупов 10 новорожденных с пороками развития, родившихся у таких матерей, установил, что они возникли перед концом третьего месяца внутриутробной жизни, т. е. относились к числу диабетических эмбриопатий (Miller, 1946). Существуют указания об увеличенном проценте врожденных пороков развития конечностей у детей, родившихся у матерей с гиперфункцией щитовидной железы. Лучи радия и рентгена в определенной дозе могут повреждать клетки и ткани. Рентгеновские лучи, применяемые в диагностических целях, слабы и не вызывают нарушения эмбрионального развития. Терапевтические же облучения часто ведут к аборту или к развитию у плода врожденных пороков. Особенно опасно облучение терапевтическими дозами в первые три месяца беременности. После терапевтических облучений в период эмбриогенеза наблюдались у новорожденных заячья губа, волчья пасть, косолапость и др. В настоящее время принято считать, что рентгеновское облучение в терапевтических дозах может вести к эмбриопатии, но не к повреждению зародышевых клеток— гаметопатии. Поэтому можно считать, что матери, родившие после облучения детей с врожденными пороками, могут при последующей беременности иметь здоровых детей. Известный интерес представляет следующее наблюдение. Девочка 14 лет подверглась рентгенотерапии по поводу гигантоклеточной опухоли крестца. Лечение было успешным. В возрасте 20 лет она вышла замуж и родила в срок совершенно здорового ребенка. Вопрос о возможности повреждения рентгеновскими лучами зародышевых клеток все же нельзя считать решенным и поэтому следует избегать облучения половых желез. Данными экспериментальной генетики установлено, что радиоактивное облучение действует мутирующе на зародышевые клетки, и мутации, индуцированные облучением, наследственны. Вредность, однако, редко сказывается на детях лиц, подвергшихся облучению; чаще она действенна в более поздних генерациях. Врач должен ограничивать рентгеновские снимки у детей только безусловно необходимым количеством, обратив внимание на защиту половых желез. Механические повреждения. Врожденные пороки иногда связывают с аномалиями амниона, разрывом амниотической оболочки (амниотическая болезнь). Аномалия комбинируется с изменением количества находящейся в амнионе жидкости. Обычно количество жидкости на поздних стадиях беременности вполне достаточно для того, чтобы отделять плод от оболочек (приблизительно 1000—1500 мл). Состояние, при котором амниотической жидкости чрезмерно много (более 2000 мл), называется многоводием (полигидрамнион). Недостаточный объем (менее 500 мл) называется маловодием (олигогидрамнион). Малый объем амниотической жидкости, несомненно, является серьезным осложнением в связи с опасностью появления спаек и амниотнческих тяжей Симонарта. Маловодие как повреждающий фактор для раннего эмбрионального периода не имеет значения; его действие проявляется в позднем периоде беременности. Наблюдаются аномалии пальцев ног или рук, сращения, перетяжки, слоновость, внутриматочные (амниотические) ампутации. Спайки образуются там, где поверхность тела вступает в непосредственный контакт с амнионом (Streeter, 1930). Амниотические сращения с пальцами йог и рук вызывают особую форму синдактилии. В отличие от эндогенной синдактилии, при которой пальцы лежат рядом на одном уровне (рис. 4), при экзогенной синдактилии пальцы сдвинуты вместе и дистально как бы сдавлены. Концы пальцев сращены, а у основания пальцев обнаруживаются маленькие кожные канальцы (рис. 5). Увеличение количества пороков при многоводии не зависит от последнего полигидрамнион служит выражением патологического нарушения, обусловленного той же самой причиной, что и врожденный порок. Характерной особенностью врожденных пороков из-за внешних, экзогенных, причин являются атипизм, случайность их формы. Расспрос при травмах. Различного рода травмы требуют выяснения механизма повреждения, что часто при остальных неясных данных может значительно облегчить распознавание характера повреждения. При огнестрельных ранениях необходимо выяснить характер ранящего оружия. Важно узнать силу травмы, чтобы не смешать патологического перелома, наступившего в измененной кости под влиянием небольшого насилия, с обычным травматическим.
Кормящая мать, желая накормить своего восьмимесячного ребенка, нагнулась, чтобы взять его из постели. Поднимая ребенка, она внезапно почувствовала боль в грудном отделе позвоночника. Так как в ближайшие дни боли не прекратились, она вынуждена была обратиться в ортопедическое учреждение за помощью. При исследовании больной определялась ограниченная болезненность при поколачивании по остистому отростку десятого грудного позвонка, выступавшему у нее больше, чем нормально. Длинные мышцы спины при попытке исследовать подвижность позвоночника обнаруживали защитное (рефлекторное) напряжение.
Рис. 4. Эндогенная наследственная Рис. 5. Экзогенная ненаследственная синдактилия.
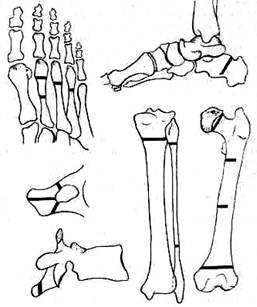
Судя по клинической картине исследования, можно было поставить диагноз компрессионного перелома тела десятого грудного позвонка, однако поражало несоответствие между силою «травмы» (поднятие ребенка в наклонном положении) и ее последствиями (компрессия тела позвонка). Заподозренное повреждение (патологический перелом) был подтвержден рентгенографически: у больной был обнаружен компрессионный перелом на почве метастаза рака в теле десятого грудного позвонка, обусловившего сплющивание последнего под влиянием ничтожного насилия (поднятие небольшой тяжести). Дальнейшее исследование обнаружило первичную локализацию—рак молочной железы в виде небольшого плотного узелка. При выяснении механизма перелома важное значение приобретает определение того, прямым или непрямым было насилие, вызвавшее перелом. Отдельные детали механизма — угол, под которым воздействовала сила, направление удара, положение, в котором находился больной или его конечность во время травмы,— имеют решающее значение и многое проясняют в картине повреждения. Механизм наиболее часто встречающихся переломов в большинстве случаев весьма сходен. Одно и то же насилие может явиться причиной переломов костей не только вблизи места повреждения, но и в отдалении. Падение на кисть может быть причиной перелома луча в типичном месте, переломов диафиза, шейки или головки луча, наружного мыщелка плечевой кости или надмыщелкового перелома, перелома хирургической шейки плечевой кости, ключицы. Возможна комбинация двух-трех различных переломов под действием одной и той же травмы. Поэтому точное выяснение механизма не только предопределяет исследование резко бросающегося в глаза повреждения, но и побуждает исключить возможные для данного механизма комбинации. Необходимо выяснить обстановку, в которой произошел несчастный случай, и характер травмы —промышленного, сельскохозяйственного производства, уличная, бытовая и т. п. Важно выяснить, при работе у какого станка или машины наступило повреждение, является ли оно первичным несчастным случаем или повторным при работе у данного агрегата, какое отражение получило это происшествие в акте о несчастном случае. В задачу врача входит не простое констатирование факта повторного повреждения при сходных условиях, а сигнализации предприятию в целях принятия мер предупреждения подобных несчастных случаев. При открытых повреждениях небезразлично место, где была получена травма—в забое шахты, на ее поверхности, в машинном зале, на земляных работах, в поле или в саду и т. д. Нужно выяснить характер первой помощи пострадавшему. При застарелых и неправильно сросшихся переломах или псевдартрозах необходимо помимо определения причины повреждения выяснить путем анамнеза характер проводившегося лечения и его детали. Следует обязательно осведомиться у больного с несросшимся переломом или с ложным суставом, нет ли у него какого-либо общего заболевания, в частности диабета, не болел ли он сифилисом. Расспрос при воспалительных заболеваниях. При воспалительных заболеваниях важно выяснить характер начала процесса: было ли оно острым или хроническим. Необходимо помнить о возможном обострении, чтобы не принять его за острое начало процесса. Нужно установить, какова была общая температура в начале заболевания, по возможности выяснить характер температурной кривой, продолжительность острой стадии, узнать, не было ли абсцессов. Очень важно узнать, имело ли начало заболевания множественный характер поражения (костей, суставов, слизистых сумок, сухожильных влагалищ) или одиночный (одного сустава, одной кости), наблюдалось ли комбинированное поражение (кости и сустава, суставов и слизистых сумок и пр.). Необходимо выяснить, отмечались ли при этом изменения в других органах (в сердце, нервной системе и др.). Если больной лечился, то надо осведомиться, в чем состояло лечение, как больной переносил заболевание (на ногах или лежа, в сознании или без сознания), не было ли привычного положения при длительном лежании, в чем выражалось это положение. Следует расспросить, не было ли инфекционных заболеваний, кожных экскориаций, язв, сыпи, прыщей перед заболеванием опорно-двигательного аппарата и через какое время после инфекционного заболевания появились первые признаки данной болезни. Важно узнать, не было ли туберкулеза в семье или внесемейного контакта, имелись ли предшествовавшие травмы. При воспалительных заболеваниях необходимо установить, когда появилась деформация и как она развивалась. Расспрос при последствиях заболеваний нервной системы. При деформациях, имеющих в основе заболевания нервной системы, следует выяснить, с какого времени замечены изменения, родился ли ребенок доношенным или преждевременно, на каком месяце произошли роды. Если роды были трудные, то нужно установить характер родовспоможения и метод оживления ребенка, родившегося в асфиксии, узнать, двигал ли ребенок руками и ногами с первых дней жизни или уже с этого времени у него отмечались явления вялого паралича. Если ребенок при рождении был здоров, а патологические явления развились позже, выясняют, когда и какие заболевания, в том числе инфекционные, перенес ребенок. При неврогенных деформациях, развивающихся в более старшем возрасте, необходимо уточнить, как развивалась деформация, влияние на прогрессирование деформации периода усиленного роста ребенка, его переутомления. Надо осведомиться, не наблюдалось ли параллельно с развитием деформации каких-либо общих явлений (недержания мочи и т. п.), нет ли в семье аналогичных заболеваний. При параличах травматического происхождения важно выяснить характер травмы и место ее приложения. Необходимо уточнить, наступил ли паралич в момент травмы (первичный паралич) или он развился через известный период времени после нес (вторичный паралич). Если вялый травматический паралич развился при повреждении периферического нерва спустя некоторое время после повреждения, то имеет значение, через какой именно срок, чтобы не смешать вторичного раннего паралича с вторичным поздним. Появление вторичного раннего паралича наступает обычно в первые часы, дни или недели после повреждения и может быть вызвано неправильной иммобилизацией перелома, манипуляциями при вправлении отломков, давлением, вызванным гипсовой повязкой, и вовлечением нерва в формирующуюся костную мозоль. Вторичные поздние параличи возникают через несколько лет после повреждения. При параличах, связанных с переломом позвоночника, важно выяснить по возможности время появления паралича, его связь с трав мой или транспортировкой больного. Очень важно установить, осталась ли верхняя граница нарушений, связанных с параличом, тою же, что и в момент повреждения, или она поднималась и как быстро происходило распространение паралича вверх к головному концу. У больных, страдающих неврогенными деформациями, необходимо выяснить, лечились ли они у невропатолога, обращались ли вообще к нему. Расспрос при дистрофических процессах. Необходимо расспросить больных об особенностях течения заболевания (незначительная болезненность и почти полное сохранение функции). Нередко боли, отмечающиеся при ходьбе, исчезают при постельном режиме, поэтому очень важно, анализируя полученные сведения, уметь правильно оценить их. Важно сопоставить длительность течения заболевания с незначительностью наступивших изменений как анатомического, так и функционального характера. Расспрос при статических деформациях и прочих ортопедических заболеваниях. В случае статических деформаций необходимо выяснить время появления первых признаков декомпенсации, выражающейся в быстро наступающей утомляемости, ее характер. Необходимо уточнить, не совпадало ли появление первых признаков статической недостаточности с физиологическими изменениями в организме (особенно с быстрым ростом, периодом полового созревания, климактерическим периодом). Важно узнать профессию больного, особенности его работы, не изменились ли его работа или образ жизни, когда появились боли и исчезали ли они под влиянием покоя и отдыха. Расспросить, в продолжение какого срока больному необходим покой, чтобы он почувствовал облегчение и время появления стойких болевых ощущений. Желательно по возможности уточнить особенности развития деформации и характер функциональных расстройств. Большое диагностическое значение имеет вдумчиво собранный и правильно оцененный анамнез при исследовании больных с нетравматическими нарушениями целости кости напротяжении. Для таких изменений предложены многочисленные, но неравнозначные обозначения спонтанный перелом, патологический перелом, псевдофрактура, замедленный ложный перелом, усталостный перелом, крадущийся перелом, зона перестройки (Looser, 1929). В отличие от травматических внезапных переломов, нетравматические возникают под действием временной чрезмерной нагрузки на нормальную кость или же нормальной нагрузки на кость пониженной прочности (в результате общих или местных заболеваний). Если расспрос обнаружил, что перелом наступил в результате незначительного насилия, недостаточного для возникновения перелома нормальной кости, то такое повреждение называют спонтанным пере ломом или же, правильнее, патологическим переломом кости. Нетравматическое нарушение целости кости на протяжении наступает в том случае, если функциональная нагрузка превосходит функциональную выносливость кости. В клинических условиях могут возникнуть три следующие возможности: 1) выносливость кости нормальна, нагрузка на кость повышена; 2) выносливость кости понижена, нагрузка на нее нормальна; 3) выносливость кости понижена, нагрузка повышена. Выносливость кости нормальна, нагрузка повышена. Нетравматическое нарушение целости нормальной кости на протяжении встречается у здоровых, чаще всего недостаточно тренированных молодых людей. В анамнезе обычно имеются указания на значительную продолжительность нагрузки. Величина нагрузки не превосходит границы абсолютной прочности кости, обычно бывает даже меньше последней, но нагрузка не чередуется с достаточно продолжительным выключением из активной деятельности, с покоем и отдыхом. Таким образом, в генезе разбираемого костного повреждения большую роль играет фактор времени, ритмичная нагрузка кости с недостаточно продолжительной фазой отдыха. При длительном воздействии на нормальную кость такая нагрузка, не превышающая абсолютной прочности кости, может обусловить нарушение ее целости на протяжении. «Длительная» прочность кости, таким образом, меньше абсолют ной прочности. Процессы, протекающие при этом в нормальной костной ткани, совершаются в ее субмикроскопическом, кристаллическом строении. Они приводят к возникновению в нормальной кости микротрещин, не видимых на рентгеновском снимке, а при длительной нагрузке — к появлению макротрещины, к нарушению целости кости на протяжении, к перелому. Если нагрузка по своему характеру или ритму превосходит предел выносливости кости, то наступает усталостное разрушение кости — усталостная трещина, усталостный перелом. Процесс разрушения при усталостном переломе протекает медленно, начинаясь с поверхности кости. Принятые в костной патологии для таких изменений обозначения — замедленный ложный перелом, усталостная трещина, усталостный перелом—заимствованы из металловедения, в котором они применяются при испытании прочности металлов. Само собой разумеется, полной аналогии между мертвой металлической моделью и живою костью нет. Замедленный ложный перелом кости протекает постепенно, крадучись, откуда название «крадущийся перелом». В здоровой кости, подвергшейся крадущемуся (усталостному) пере тому появляются регенеративные процессы, которые становятся видимыми на рентгеновских снимках раньше, чем будет распознано нарушение целости кости, трещина или перелом. Эндостально и периостально развивается без видимого перелома костная мозоль, индуцированная продуктами некробиоза, разрушающихся микроскопических костных балочек. Усталостные переломы кости возникают преимущественно на нижних конечностях и очень редко на верхних; они появляются в участках кости, подверженных действию наибольшего давления, тяги и изгиба, как принято говорить, в местах концентрации напряжения (рис. 6). Чаще всего усталостные переломы встречаются на плюсневых костях, где они известны под названиями «маршевого» перелома, болезни Дойчлендера, «опухоли стопы» и пр. В анамнезе при «маршевом» переломе иногда нет никаких указаний на большой переход, а отмечается только профессия, связанная с длительным стоянием. Иногда «маршевый» перелом обнару- живается неожиданно при рентгенографии плоской стопы и является, таким образом, одним из проявлений статической недостаточности. Усталостные переломы большой берцовой и бедренной костей обычно встречаются в военной и редко в гражданской жизни. Хорошо известен под названием болезни землекопа усталостный перелом остистых отростков первого грудного и седьмого шейного позвонков. При расспросе такого больного часто можно узнать, что он проработал в саду или в огороде несколько дней подряд и что такая работа для него непривычна. В анамнезе нередко отмечается необычный характер физической работы или слишком энергичное занятие спортом, возобновленное после длительного перерыва. Выносливость кости понижена, нагрузка нормальна. Различные местные и общие заболевания скелета, снижающие прочность кости, могут обусловить нарушение целости кости на протяжении под действием нормальной нагрузки. К числу таких заболеваний относятся врожденная ломкость костей (osteogenesis imperfecta), болезнь Пэджета, остеопороз различной причины, а также рахит, остеомаляция, голодная остеопатия и другие виды osteopathia calcipriva. При пониженной прочности кости возникают в диафизе так называемые зоны перестройки (Looser). Усталостные переломы отличаются от зон перестройки тем, что первые обычно одиночны, в то время как последние чаще всего бывают множественными.
Рис. 6, Локализация усталостных переломов. Черные линии—зоны концентрации напряжений
Общим для усталостных переломов и зон перестройки является их локализация: и те и другие возникают преимущественно в местах концентрации напряжения в костях. Следовательно, в образовании зон перестройки также участвуют механические, статические и динамические факторы. При возникновении лоозеровских зон механические силы вступают в действие раньше, причем их влияние значительнее, чем при усталостных переломах. Зоны перестройки появляются не только на нижних конечностях, но и на верхних в тех местах скелета, которые подвергаются динамическому действию мышечной тяги (ребра, ключицы). Щель зон перестройки возникает не вследствие субмикроскопических трещин, как это наблюдается при усталостных переломах, а путем лакунарной резорбции балочек костной ткани с последующим новообразованием в зоне рассасывания необызвествленных балочек остеоидной ткани. Этими незначительными явлениями заканчивается процесс регенерации поврежденной кости. Описанные изменения послужили основанием называть участки кости, подвергающиеся процессу патологической перестройки, зонами перестройки. Синдром Милькмана представляет собой множественные симметричные зоны перестройки (бедренных костей, таза, ребер, ключиц), развивающиеся при остеомалации, позднем рахите, голодной остеопатии. Симметричные зоны перестройки наблюдаются также в постклимактерическом периоде у женщин и у пожилых мужчин. При расспросе больных выявляются особенности течения основного заболевания, на фоне которого возникли зоны перестройки. Иногда зоны перестройки начинаются местными тянущими болями, такими неопределенными, что могут дать повод к ошибочным заключениям. У некоторых больных можно обнаружить в крови снижение наполовину содержания витамина А, a у женщин, кроме того, нарушение овариальной функции. В анамнезе в таких случаях отражаются особенности основного заболевания (кератомалация, ксерофтальмия, гиперкератоз). Выносливость кости понижена, нагрузка повышена. При местных заболеваниях кости прочность ее в очаге поражения уменьшается, что может обусловить появление патологического перелома. Само собой разумеется, в таком случае патологический перелом происходит не в местах концентрации напряжения, а в зоне очага поражения кости. Характер местных заболеваний кости разнообразен. Широко известны патологические переломы на почве первичных и вторичных неопластических процессов (рак, саркома, миелома, гипернефрома). Патологический перелом может оказаться первым симптомом опухолевой болезни, что наблюдается при бессимптомно протекающих первичных опухолях кости. В послеоперационном периоде при глубокой рентгентерапии рака гениталий наблюдаются патологические переломы шейки бедренной и лонной костей. Опрос ортопедического больного не может ограничиться лишь указанным. Требуется выяснение функциональной способности органов опоры и движения. Деформация и связанные с нею изменения функций неразъединимы, и врач всегда должен помнить об этом, исследуя больного. Во время собирания анамнеза особое внимание должно быть обращено на функцию органов опоры и движения, и при расспросе больного всегда необходимо установить пределы функциональной способности, приспособляемость больного к выполнению обыденных работ, соответствие поражения степени функциональной приспособленности больного. Так, при детских параличах и значительных деформациях приспособляемость больных бывает иногда необычайно велика, и расспрос такого больного дает неожиданные сведения о характере выполняемой им работы. Может иметь место и обратное явление, когда больной в силу усвоенных им неправильных навыков не может использовать всех сохранившихся функциональных возможностей опорно-двигательного аппарата. Всегда необходимо осведомиться о том, как передвигается больной, пользуется ли костылями постоянно или только на улице, может ли передвигаться без костылей и палки, как при этом изменяется походка. Важно выяснить, прибыл ли больной в лечебное учреждение самостоятельно или с чьей-либо помощью. В отношении верхних конечностей устанавливают, выполняет ли больной какую-нибудь работу, в состоянии ли обслуживать себя, полностью или частично, в чем испытывает при этом затруднения и что препятствует выполнению работы и самообслуживанию. Если больной для облегчения своего положения использует какие-либо приспособления, расширяющие его функциональные возможности (лично сконструированные протезы, костыли, импровизированные тины и т. п.) или облегчающие боли (пояса, набрюшники и т. д.), желательно, чтобы врач увидел их и оценил должным образом. При деформациях стоп (особенно в начальных стадиях возникновения) полезно осмотреть поношенную обувь больного, обратив внимание на то, сбивает ли больной носок ботинка или каблук, наружный или внутренний край обуви, на каком месте она раньше всего начинает изнашиваться. Эти же признаки позволяют распознавать начинающиеся рецидивы излеченных деформаций стоп. ОСМОТР Осмотр больного относится к простейшим методам исследования в том смысле, что не приходится прибегать к сложной аппаратуре. Он требует от врача известных знаний, умения не только смотреть, но и видеть, обнаруживать малейшие отклонения от нормы, подмечать не только грубые нарушения в строении тела, но и малые симптомы, за которыми могут скрываться большие изменения. Клинический осмотр больного, не требующий никаких специальных инструментов, позволяет выявлять множество разнообразных симптомов, и — что особенно важно — большинство из этих симптомов относится к числу достоверных, надежнейших признаков ортопедических заболеваний. Осмотр больного следует производить издали и вблизи, в состоянии покоя и в движении. Некоторые отклонения от нормального строения делаются ясными только при движениях тела. По тому, как больной снимает одежду, как он наклоняется, снимая обувь, можно определить боли, ограничение подвижности, компенсаторные движения. Ценные указания дают наблюдения за тем, как мать, оказывая раздевающемуся ребенку помощь, стремится восполнить его ограниченные возможности. Позвоночник и нижние конечности осматривают под нагрузкой и без нее. Осмотр больного должен быть всегда сравнительным. В одних случаях проводится сравнение с симметричным здоровым отделом туловища и конечностей. В других случаях приходится из-за распространенности поражения симметричных отделов производить сравнение с воображаемым нормальным строением человеческого тела, учитывая возрастные особенности больного. Поэтому для умения видеть малейшие изменения врачу-ортопеду необходимо знать нормальные очертания человеческого тела и его вариации, не выходящие за границы нормы. Важно научиться читать рельеф нормального человеческого тела, определяющийся анатомическим его строением; этим открываются широкие возможности обнаруживать методом осмотра патологические отклонения. Осмотр приобретает исключительное значение и потому, что он определяет ход дальнейшего исследования. Органы опоры и движения — единая функциональная система, и отклонения в одной какой-либо части неизбежно связаны с изменениями в других отделах туловища и конечностей, компенсирующих дефект. Изменения в туловище и конечностях влияют на внутренние органы. Поэтому во избежание ошибок нельзя ограничиваться при осмотре исследованием лишь одного пораженного отдела. Патологические изменения костной системы (или суставов) могут явиться одним из проявлений общего заболевания, поэтому для врача-ортопеда большое значение имеет совместная работа с врачами других специальностей. Осмотром определяют рост исследуемого, пропорции тела и особенности осанки. Усиление роста иногда связано с нарушением равновесия между половыми гормонами и гормонами роста, с увеличением соматотропного гормона (гиперпитуитаризм). Если такие условия возникают в период незаконченного роста, до наступления синостозирования эпифизов с диафизами, то происходит усиление роста до гигантизма включительно, а если после окончания роста, то развивается акромегалия. Агенезия или гипоплазия гипофиза обусловливает карликовый рост без нарушений правильного телосложения (гипофизарный, пропорциональный карликовый рост). При снижении темпов роста в детском возрасте у больных сохраняются обычно пропорции детского телосложения (относительно большая голова). Рост ниже нормального вплоть до карликового наблюдается при врожденных нарушениях энхондральной оссификации скелета. Особенности этих изменений так типичны, что дают обычно возможность распознать характер заболевания уже с первого взгляда. Карликовый рост с нарушениями правильного телосложения характерен для хондродистрофии (chondrodystrophia foetalis, achondroplasia). Туловище при хондродистрофии имеет нормальную или почти нормальную длину, а конечности, особенно проксимальные их отделы, заметно укорочены (микромелия). Горизонтальная срединная линия тела располагается при хондродистрофии выше пупка, а не ниже, как это наблюдается при нормальном телосложении (рис. 7). Для хондродистрофии характерны, таким образом, «карликовые конечности». Выраженные хопдродистрофическне изменения пропорций тела могут быть обнаружены у новорожденного, а начальные—у 2—3-месячных эмбрионов. Остеохондродистрофия в большинстве своих форм характеризуется, как и хондродистрофия, нарушением пропорций тела. В отличие от хондродистрофии малый рост при остеохондродистрофии обусловлен укорочением туловища, а не конечностей. Позвоночный столб укорачивается по сравнению с нормой на одну треть или даже наполовину. Горизонтальная срединная линия тела располагается при выраженных формах остеохондродистрофии значительно ниже пупка (рис.8). Конечности, обычно сохраняющие свою нормальную или почти нормальную длину, кажутся из-за укорочения торса непомерно длинными. Различают три формы остеохондродистрофии, отличающиеся друг от друга тяжестью и распространенностью поражения. 1. Тип Риббинг—Мюллера—наиболее легкая форма остеохондродистрофии, при которой длина туловища не изменяется. Нарушения ограничиваются множественными, часто симметричными, поражениями крупных суставов, контрактурами и кифозом (двусторонний асептический некроз ядер окостенения головок бедренных и плечевых костей, эпифизов в области локтевых и луче-запястных суставов). Первые признаки заболевания появляются в возрасте 2-3 лет. 2. Болезнь Моркио—Брейдьсфорда характеризуется описанным выше типичным укорочением позвоночника («карликовое туловище»), значительным кифозом в пояспично-грудном отделе, куриною грудью, контрактурами в тазобедренных, коленных, голеностопных и локтевых суставах (см. рис. 8). Прогрессирующее ухудшение походки больного зависит в основном от изменений в тазобедренных суставах (соха vara capitalis). Психика у больных не нарушена. Первые симптомы заболевания появляются обычно в 3—4 года.
Рис. 7. Хондродистрофия. Карликовость конечностей при нормальной длине туловища. Горизонтальная срединная линия располагается выше пупка. Рис. 8 Болезнь Morquio. Карликовость туловища при нормальной длине конечностей. Горизонтальная срединная линия располагается ниже пупка.
Внутренние органы изменены (гепатоспленомегалия). Кроме изменений туловища наблюдается деформация крупных суставов: в тазобедренных суставах обнаруживается различная степень дисплазии до полного вывиха включительно, в коленных—привычный вывих коленных чашек. Черты лица обычно обезображены (гаргойлизм), часто наблюдается помутнение роговиц. Различают раннюю и позднюю формы заболевания, первая развивается на 1—2-м году жизни, вторая несколькими годами позже. По некоторым наблюдениям, заболевание может начинаться внутриутробно (Aegerter, Kirkpatrick, 1963).
Рис. 9. Гротескное изображение признаков болезни Paget. Уменьшение роста, увеличение размеровчерепа (малая шляпа), кифоз, 0-образные, ноги.
Остеохондродистрофии относятся к числу врожденных, часто наследственных, заболеваний. В литературе они описываются под различными названиями: субхондральный эпифизарный дизостоз, политопный энхондральный дизостоз, атипичная хондродистрофия, деформирующая остеохондродистрофия. Пропорции тела и осанка нарушаются также в поздних стадиях болезни Пэджета(osteitis deformans), поражающей преимущественно лиц преклонного возраста, мужчин чаще, чем женщин. Деформируются череп, позвоночник, таз и конечности. О характере изменений в строении тела при деформирующем остите можно составить представление по гротескному изображению больного, приводимому Bailey (1967) (рис. 9).
Общий осмотр. Общий осмотр, на основании которого врач получает правильное представление о больном, требует достаточного обнажения больного. Обнажение ортопедического больного необходимо для того, чтобы не только определить изменения пораженного отдела, но и установить изменения в других частях. Важно оно и в травматических случаях: больные при множественных поражениях обычно фиксируют внимание на более болезненных отделах, отвлекая врача от общего осмотра; менее болезненные повреждения временно остаются незамеченными и часто выявляются слишком поздно. Заболевания и повреждения верхних конечностей и плечевого пояса требуют обнажения всей верхней половины туловища. При жалобах на позвоночник, таз или нижние конечности необходимо полное обнажение больного. Такой же полный систематический осмотр требуется во всех случаях множественных или тяжелых травм, когда больной находится без сознания или в состоянии шока. Исследовать плечевой пояс и верхние конечности удобнее всего, когда больной находится в стоячем положении и помещается прямо против источника света. Если осмотр больного в стоячем положении затруднителен, его нужно посадить на твердый, устойчивый и ровный табурет. Позвоночник, таз и нижние конечности нужно исследовать, если позволяют обстоятельства, в стоячем положении больного или в лежачем, но тогда обязательно на твердом столе. В тех случаях, когда больной во время осмотра позвоночника находится в стоячем положении, он должен быть босым. Если возможно, следует проводить осмотр больного не только тогда, когда он находится в стоячем или лежачем положениях, но и в момент передвижения. При ряде повреждений и заболеваний больные принимают определенные позы или придают конечностям характерные положения. Причины этих вынужденных положений разнообразны; чаще всего это болевые ощущения. В случаях заболевания и повреждения центральной и периферической нервной системы, сопровождающихся изменениями опорно-двигательного аппарата, при контрактурах и т. п. часто встречаются типичные позы, благодаря которым диагноз ясен еще до систематического исследования больного. Положения и позы. Еще на предварительном осмотре можно различать три основных положения: активное, пассивное и вынужденное. Каждое может либо относиться ко всему телу больного, либо ограничиваться отдельными сегментами опорно-двигательного аппарата. Наиболее важны с диагностической точки зрения два последних вида. Пассивное положение, всегда указывающее на тяжесть заболевания или повреждения, наблюдается при тяжелых ушибах, переломах, параличах и т. д. В таких пассивных положениях можно установить некоторую закономерность, типичную для каждого повреждения. Приводим наиболее часто встречающиеся пассивные положения.
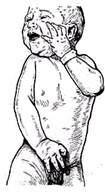
Рис.12. Паралич плечевого сплетения верхнего типа. Родовой паралич новорожденного. Дата добавления: 2015-02-06 | Просмотры: 1360 | Нарушение авторских прав |

 3. Синдром Пфаундлер—Хурлера—наиболее тяжелая форма остеохондродистрофии, при которой описанные клинические явления особенно резко выражены. Этот синдром отличается от болезни Моркио глубоким нарушением обмена веществ с отложением в различных тканях и органах (во внутренних органах, в головном мозгу, легких, печени, эпифизарных хрящах) веществ, ранее причислявшихся к липоидам (откуда неправильное название заболевания lipochondroosteodystrophia), а в настоящее время к мукополисахаридам (Ullrich, 1943). Психика больных резко нарушена.
3. Синдром Пфаундлер—Хурлера—наиболее тяжелая форма остеохондродистрофии, при которой описанные клинические явления особенно резко выражены. Этот синдром отличается от болезни Моркио глубоким нарушением обмена веществ с отложением в различных тканях и органах (во внутренних органах, в головном мозгу, легких, печени, эпифизарных хрящах) веществ, ранее причислявшихся к липоидам (откуда неправильное название заболевания lipochondroosteodystrophia), а в настоящее время к мукополисахаридам (Ullrich, 1943). Психика больных резко нарушена.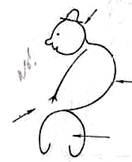
 Рис. 10. Поза больного при переломе пятого шейного позвонка, осложненном повреждением спинного мозга на уровне шестого шейного сегмента.
Рис. 10. Поза больного при переломе пятого шейного позвонка, осложненном повреждением спинного мозга на уровне шестого шейного сегмента. Рис.11. Поза больного при переломе шейного отдела позвоночника, осложненной повреждением седьмого нервного сегмента.
Рис.11. Поза больного при переломе шейного отдела позвоночника, осложненной повреждением седьмого нервного сегмента.