|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ОСТРАЯ РЕВМАТИЧЕСКАЯ ЛИХОРАДКА (РЕВМАТИЗМ). Основными составляющими цикла сердечной деятельности являются систола (сокращение) и диастола (расширение) предсердий и желудочковОсновными составляющими цикла сердечной деятельности являются систола (сокращение) и диастола (расширение) предсердий и желудочков. До настоящего времени нет единого мнения о фазах цикла и смысле термина «диастола». Некоторые авторы диастолой называют только процесс расслабления миокарда. Большинство авторов включают в диастолу как период расслабления мускулатуры, так и период покоя (пауза), для желудочков это период наполнения. Очевидно, следует выделять систолу, диастолу и покой (паузу) предсердий и желудочков, поскольку диастола, как и систола, — динамический процесс. Цикл сердечной деятельности разделяют на три основные фазы, каждая из которых имеет периоды. Систола предсердий — 0,1 с (дополнительное наполнение желудочков кровью). Систола желудочков — 0,33 с. Период напряжения — 0,08 с (фаза асинхронного сокращения — 0,05 с и фаза изометрического сокращения — 0,03 с). Период изгнания крови — 0,25 с (фаза быстрого изгнания — 0,12 с и фаза медленного изгнания — 0,13 с). Общая пауза сердца — 0,37 с (период расслабления — диастола желудочков и их покоя, совпадающий с окончанием покоя предсердий). Период расслабления желудочков — 0,12 с (протодиастола — 0,04 с и фаза изометрического расслабления — 0,08 с). Период основного наполнения желудочков кровью — 0,25 с (фаза быстрого наполнения — 0,08 с и фаза медленного наполнения — 0,17 с). Весь цикл сердечной деятельности длится 0,8 с при частоте сокращений 75 в 1 мин. Диастола желудочков и их пауза при такой частоте сердечных сокращений составляют 0,47 с (0,8 с — 0,33 с = 0,47 с), последние 0,1 с совпадают с систолой предсердий. Графически цикл представлен на рис. 13.2. Рассмотрим каждую фазу цикла сердечной деятельности. А. Систола предсердий обеспечивает дополнительную подачу крови в желудочки, она начинается после общей паузы сердца. К этому моменту вся мускулатура предсердий и желудочков расслаблена. Открыты атрио-вентрикулярные клапаны, они провисают в желудочки, расслаблены сфинктеры, представляющие собой кольцевую мускулатуру предсердий в области впадения вен в предсердия и выполняющие функцию клапанов. Поскольку весь рабочий миокард расслаблен, давление в полостях сердца равно нулю. Из-за градиента давления в полостях сердца и артериальной системе полулунные клапаны закрыты. Возбуждение и, следовательно, волна сокращения предсердий начинаются в области впадения полых вен, поэтому одновременно с сокращением рабочего миокарда предсердий сокращается и мускулатура сфинктеров, выполняющих функцию клапанов, — они закрываются, давление в предсердиях начинает расти, и дополнительная порция крови (примерно VS от конечно-диастолического объема) поступает в желудочки. Во время систолы предсердий кровь из них обратно в полые и легочные вены не возвращается, так как сфинктеры закрыты. К концу систолы давление в левом предсердии возрастает до 10—12 мм рт.ст., в правом — до 4— 8 мм рт.ст. Такое же давление к концу систолы предсердий создается и в желудочках. Таким образом, во время систолы предсердий сфинктеры предсердий закрыты, атриовент-рикулярные клапаны открыты. Поскольку в аорте и легочной артерии давление крови в этот период больше, то полулунные клапаны, естественно, все еще закрыты. После окончания систолы предсердий, через 0,007 с (интерсистолический интервал), начинаются систола желудочков, диастола предсердий и их покой. Последние длятся 0,7 с, предсердия при этом наполняются кровью (резервуарная функция предсердий). Значение систолы предсердий заключается еще и в том, что возникающее при этом давление обеспечивает дополнительное растяжение миокарда желудочков и последующее усиление их сокращений во время систолы желудочков. Б. Систола желудочков состоит из двух периодов — напряжения и изгнания, каждый из которых делится на две фазы. В фазе асинхронного (неодновременного) сокращения возбуждение мышечных волокон распространяется по обоим желудочкам. Сокращение начинается с ближайших к проводящей системе сердца участков рабочего миокарда (сосочко-вых мышц, перегородки, верхушки желудочков). К концу этой фазы в сокращение вовлечены все мышечные волокна, поэтому давление в желудочках начинает быстро повышаться, вследствие чего закрываются атрио-вентрикулярные клапаны и начинается фаза изометрического сокращения. Сокращающиеся вместе с желудочками сосочковые мышцы натягивают сухожильные нити и препятствуют выворачиванию клапанов в предсердия. Кроме того, эластичность и растяжимость су- хожильных нитей смягчают удар крови об ат-риовентрикулярные клапаны, что обеспечивает долговечность их работы. Общая поверхность атриовентрикулярных клапанов больше площади атриовентрикулярного отверстия, поэтому их створки плотно прижимаются друг к другу. Благодаря этому клапаны надежно смыкаются даже при изменениях объема желудочков и кровь не возвращается во время систолы желудочков обратно в предсердия. Во время фазы изометрического сокращения давление в желудочках быстро нарастает. В левом желудочке оно увеличивается до 70—80 мм рт.ст., в правом — до 15— 20 мм рт.ст. Как только давление в левом желудочке окажется больше диастолического давления в аорте (70—80 мм рт.ст.), а в правом желудочке — больше диастолического давления в легочной артерии (15—20 мм рт.ст.), открываются полулунные клапаны и начинается период изгнания. Оба желудочка сокращаются одновременно, причем волна их сокращения начинается в верхушке сердца и распространяется вверх, выталкивая кровь из желудочков в аорту и легочный ствол. В период изгнания длина мышечных волокон и объем желудочков уменьшаются, атриовентрикулярные клапаны закрыты, так как давление в желудочках высокое, а в предсердиях оно равно нулю. В период быстрого изгнания давление в левом желудочке достигает 120—140 мм рт.ст. (систолическое давление в аорте и крупных артериях большого круга), а в правом желудочке — 30—40 мм рт.ст. В период медленного изгнания давление в желудочках начинает падать. Состояние клапанов сердца пока не изменяется — закрыты только атриовентрикулярные клапаны, полулунные клапаны открыты, предсердные сфинктеры также открыты, потому что весь миокард предсердий расслаблен, кровь заполняет предсердия. Во время периода изгнания крови из желудочков реализуется процесс засасывания крови из крупных вен в предсердия. Это обусловлено тем, что плоскость атриовентрику-лярной «перегородки», которую формируют соответствующие клапаны, смещается по направлению к верхушке сердца, при этом предсердия, находящиеся в расслабленном состоянии, растягиваются, что способствует заполнению их кровью. Вслед за фазой изгнания начинаются диастола желудочков и их пауза (покой), с которой частично совпадает и пауза предсердий, поэтому данный период сердечной деятельности предлагается называть общей паузой сердца. В. Общая пауза сердца начинается с про-тодиастолы — это период от начала расслабления мышц желудочков до закрытия полулунных клапанов. Давление в желудочках становится несколько ниже, чем в аорте и легочной артерии, поэтому полулунные клапаны закрываются. В фазе изометрического расслабления полулунные клапаны уже закрыты, а атриовентрикулярные еще не открыты. Поскольку расслабление желудочков продолжается, давление в них падает, что приводит к открытию атриовентрикулярных клапанов массой крови, накопившейся во время диастолы в предсердиях. Начинается период наполнения желудочков, расширение которых обеспечено несколькими факторами. 1. Расслабление желудочков и расширение их камер происходит в основном за счет части энергии, которая расходуется во время систолы на преодоление сил упругости сердца (потенциальная энергия). Во время систолы сердца сжимаются его соединительнотканный упругий каркас и мышечные волокна, которые имеют различное направление в разных слоях. Желудочек в этом отношении можно сравнить с резиновой грушей, которая принимает прежнюю форму после того, как на нее надавили, расширение желудочков оказывает некоторое присасывающее действие. 2. Левый желудочек (правый — в меньшей степени) во время фазы изометрического сокращения мгновенно становится круглым, поэтому в результате действия сил гравитации обоих желудочков и находящейся в них крови быстро растягиваются крупные сосуды, на которых «висит» сердце. При этом атриовентрикулярная «перегородка» несколько смещается вниз. При расслаблении мускулатуры желудочков атриовентрикулярная «перегородка» вновь поднимается вверх, что также способствует расширению камер желудочков, ускоряет наполнение их кровью. 3. В фазе быстрого наполнения кровь, скопившаяся в предсердиях, сразу проваливается в расслабленные желудочки и способствует их расправлению. 4. Расслаблению миокарда желудочков способствует давление крови в коронарных артериях, которая в это время начинает усиленно поступать из аорты в толщу миокарда («гидравлический каркас сердца»). 5. Дополнительное растяжение мускулатуры желудочков осуществляется за счет энергии систолы предсердий (повышение давления в желудочках во время систолы предсердий). 6. Остаточная энергия венозной крови, сообщенная ей сердцем во время систолы (этот фактор действует в фазе медленного наполнения). Таким образом, во время общей паузы предсердий и желудочков сердце отдыхает, его камеры наполняются кровью, миокард интенсивно снабжается кровью, получает кислород и питательные вещества. Это весьма важно, так как во время систолы коронарные сосуды сжимаются сокращающимися мышцами, при этом кровоток в коронарных сосудах практически отсутствует.
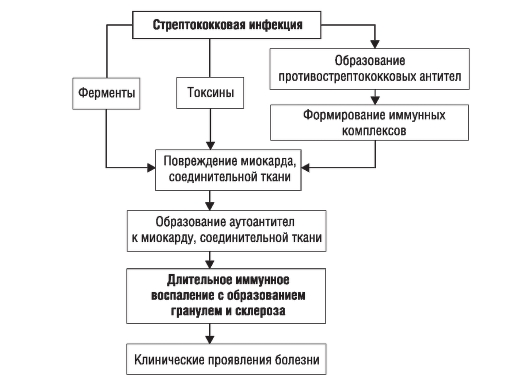
ОСТРАЯ РЕВМАТИЧЕСКАЯ ЛИХОРАДКА (РЕВМАТИЗМ) Острая ревматическая лихорадка (ОРЛ) - системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся у предрасположенных к нему лиц, главным образом молодого возраста, в связи с инфекцией бета-гемолитическим стрептококком группы А. Это определение болезни (В.А. Насонова, 1989) подчеркивает: • преимущественное поражение сердечно-сосудистой системы; • роль патологической наследственности; • значение стрептококковой инфекции. Сущность болезни заключается в поражении всех оболочек сердца, главным образом миокарда и эндокарда, с возникновением деформации клапанного аппарата (порока сердца) и последующим развитием сердечной недостаточности. Поражение других органов и систем при ревматизме имеет второстепенное значение и не определяет его тяжести и прогноза. Пик заболеваемости приходится на детский и юношеский возраст (5-15 лет) и не зависит от пола. Первичная атака ревматизма может быть у лиц в возрасте 20-30 лет, однако после 30 лет первичный ревматизм практически не встречается. После 40 лет ревматизмом не заболевают. Можно тем не менее встретить больного и старше 60 лет, страдающего ревматическим пороком сердца, однако из этого не следует, что он заболел впервые в этом возрасте; ревматическая атака у него была в молодом возрасте. Заболеваемость ОРЛ в России составляет 2,7 случая на 100 000 населения, ревматическими пороками сердца - 9,7 случая на 100 000 населения. Этиология Отмечено, что заболевшие ревматизмом 2-4 нед до начала болезни перенесли ангину, обострение хронического тонзиллита, а в крови у них определялось повышенное количество стрептококкового антигена и противострептококковых антител. Такая связь с предшествующей стрептококковой инфекцией особенно выражена при остром течении заболевания, сопровождающемся полиартритом. В развитии ОРЛ имеют значение социальные факторы (неблагоприятные бытовые условия, недостаточное питание), а также генетическая предрасположенность, которая состоит в гипериммунном ответе на антигены стрептококка, склонности заболевших к аутоиммунным и иммунокомплексным процессам. Патогенез В ответ на попадание в организм стрептококковой инфекции вырабатываются противострептококковые антитела и образуются иммунные комплексы (антигены стрептококка + антитела к ним + комплемент), циркулирующие в крови и оседающие в микроциркуляторном русле. Повреждающее действие на миокард и соединительную ткань оказывают также токсины и ферменты стрептококка (рис. 2-1). Вследствие генетически обусловленного дефекта иммунной системы из организма больных недостаточно полно и быстро элиминируются стрептококковые антигены и иммунные комплексы. Ткани таких больных обладают повышенной склонностью фиксировать эти иммунные комплексы. Кроме того, важны перекрестно реагирующие антитела, которые, появляясь в ответ на присутствие антигенов стрептококка, способны реагировать с тканевыми, в том числе кардиальными антигенами организма. В ответ развивается воспаление на иммунной основе (по типу гиперчувствительности немедленного типа - ГНТ), при этом факторами, реализующими воспалительный процесс, служат лизосомные ферменты нейтрофилов, фагоцитирующих иммунные комплексы и разрушающихся при этом. Этот воспалительный процесс локализуется в соединительной ткани преимущественно сердечно-сосудистой системы и изменяет антигенные свойства ее и миокарда. В результате развиваются аутоиммунные процессы по типу ГЗТ, и в крови больных обнаруживаются лимфоциты, реагирующие с миоцитами. Этим клеткам придают большое значение в происхождении органных поражений (прежде всего сердца). В крови выявляют также противомиокардиальные антитела, но они имеют меньшее значение в развитии поражения сердца.
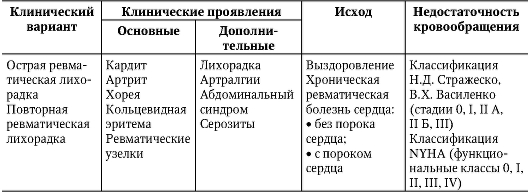
Рис. 2-1. Общая схема патогенеза ревматизма Системный воспалительный процесс при ревматизме проявляется характерными фазовыми изменениями соединительной ткани (мукоидное набухание - фибриноидные изменения - фибриноидный некроз) и клеточных реакций (инфильтрация лимфоцитами и плазмоцитами, образование ревматической, или Ашоффа-Талалаева гранулемы). Эти клеточные реакции выступают морфологическим выражением иммунных нарушений. Патологический процесс завершается склерозированием. Патогенез ОРЛ представлен на рис. 2-1. Другим морфологическим субстратом поражения сердца при ОРЛ служит неспецифическая воспалительная реакция, по существу аналогичная таковой в суставах и серозных оболочках. Она выражена в отеке межмышечной соединительной ткани, выпотевании фибрина, инфильтрации клеточными элементами, преимущественно нейтрофилами и лимфоцитами. Так как патологический процесс имеет аутоиммунный характер, то и заболевание течет волнообразно, обостряясь под влиянием инфекции или неспецифических факторов (переохлаждение, физическое напряжение, эмоциональный стресс и др.). При поражении сердца воспалительный процесс распространяется на эндокард и миокард (эндомиокардит или ревмокардит), либо на все оболочки сердца (панкардит), либо поражает только миокард (при первой, значительно реже при второй атаке). Морфологические изменения обнаруживают, прежде всего, в миокарде, поэтому именно миокардит в ранние сроки определяет клиническую картину. Воспалительные изменения в эндокарде (вальвулит, бородавчатый эндокардит), поражение сухожильных нитей и фиброзного кольца клинически выявляют в более поздние сроки атаки ревматизма - спустя 6-8 нед. Отмечена определенная закономерность поражения клапанов сердца: чаще всего поражается митральный, затем аортальный и трехстворчатый клапаны. Клапан легочной артерии при ревматизме практически никогда не поражается. Различные пороки сердца возникают в разные сроки после атаки ОЛР: недостаточность митрального клапана - спустя 6 мес после начала атаки (недостаточность клапана аорты немного раньше), митральный стеноз - через 2 года после атаки; в еще более поздние сроки формируется стеноз устья аорты. Классификация В настоящее время принята классификация ревматической лихорадки (Ассоциация ревматологов России, 2003), отражающая клинические варианты, основные и дополнительные клинические проявления, исходы и функциональное состояние сердечно-сосудистой системы (табл. 2-1). Таблица 2-1. Классификация ревматической лихорадки
Клиническая картина Все проявления болезни целесообразно разделить на сердечные и внесердечные и описывать клиническую картину болезни с этих позиций. Следует иметь в виду, что клиническая картина болезни более отчетлива при первой его атаке, пока порок еще не сформирован. При рецидивах ОРЛ, когда уже сформировался порок сердца, а тем более при наличии сердечной недостаточности, клиническую симптоматику активного ревматического процесса выявить труднее, так как она обусловлена сочетанием порока сердца и нарушением кровообращения. В связи с этим ниже представлена клиническая картина первичной атаки ОРЛ. На первом этапе диагностического поиска определяют связь болезни с перенесенной инфекцией. В типичных случаях спустя 2-4 нед после ангины или острого респираторного заболевания повышается температура тела (в 90% случаев), иногда до 38-40 °С, с суточными колебаниями 1-2 °С и сильным потом (как правило, без озноба). При повторных атаках ОРЛ рецидив болезни часто развивается вне связи с перенесенной инфекцией (имеют значение неспецифические факторы: переохлаждение, физическая перегрузка, оперативное вмешательство). В настоящее время наиболее частым, а у большинства больных единственным признаком ревматизма служит поражение сердца - ревмокардит - одновременное поражение миокарда и эндокарда. Попытки дифференцировать миокардит и эндокардит не увенчались успехом. У взрослых ревмокардит протекает легко. Больные предъявляют жалобы на слабые боли или неприятные ощущения в области сердца, легкую одышку при нагрузке, значительно реже отмечают перебои или сердцебиения. Эти симптомы не являются специфичными для ревматического поражения сердца и могут наблюдаться при других заболеваниях. Природу таких жалоб уточняют на последующих этапах диагностического поиска. Ревмокардит у некоторых больных молодого возраста (чаще у детей) может протекать тяжело: с самого начала болезни возникают сердцебиения, сильная одышка при нагрузке и в покое, постоянные боли в области сердца. Могут появляться симптомы сердечной недостаточности в большом круге кровообращения в виде отеков и тяжести в области правого подреберья (за счет увеличения печени). Все эти симптомы указывают на диффузный миокардит тяжелого течения. Перикардит, так же как внесердечные проявления болезни, в настоящее время встречается редко, обычно при остром течении у детей и лиц молодого возраста. При развитии сухого перикардита больные отмечают лишь постоянные боли в области сердца. Экссудативный перикардит, который характеризуется накоплением в сердечной сумке серозно-фибринозного экссудата, имеет свою клиническую картину: боли исчезают в связи с разъединением воспаленных листков перикарда накапливающимся экссудатом. Возникает одышка, которая усиливается при горизонтальном положении больного. Вследствие затруднения притока крови к правым отделам сердца появляются застойные явления в большом круге кровообращения (отеки, тяжесть в правом подреберье вследствие увеличения печени). Изменения опорно-двигательного аппарата проявляются в виде ревматического полиартрита. Больные отмечают быстро нарастающую боль в крупных суставах (коленных, локтевых, плечевых, голеностопных, лучезапястных), невозможность активных движений, увеличение суставов в объеме. Особенность ревматического полиартрита в быстром и полном обратном его развитии при назначении противоревматических препаратов. Иногда поражение суставов манифестирует лишь полиартралгией - болями в суставах без развития артрита (в 10% случаев). Ревматические поражения легких в виде пневмонии или плеврита наблюдают крайне редко, их субъективные симптомы такие же, как и при обычных поражениях (см. «Острая пневмония», «Плеврит»). Ревматические поражения почек крайне редки, их обнаруживают лишь на третьем этапе диагностического поиска (при исследовании мочи). Ревматические поражения нервной системы встречают исключительно редко, преимущественно у детей. Жалобы не отличаются от жалоб при энцефалите, менингоэнцефалите, церебральном васкулите иной этиологии. Заслуживает внимания лишь «малая хорея», встречающаяся у детей (преимущественно у девочек) и проявляющаяся сочетанием эмоциональной лабильности и насильственных гиперкинезов верхней части туловища, верхних конечностей и мимической мускулатуры. Абдоминальный синдром (перитонит) встречается почти исключительно у детей и подростков с первичной ОРЛ. Характеризуется внезапным возникновением наряду с лихорадкой, диффузных или локализованных схваткообразных болей, сопровождающихся тошнотой, реже рвотой, задержкой или учащением стула. Ревматический перитонит не оставляет стойких изменений и не рецидивирует. Таким образом, на первом этапе диагностического поиска при первой атаке ОРЛ наиболее часты жалобы, связанные с поражением сердца, реже с вовлечением в патологический процесс суставов, а также жалобы общего порядка (повышенная утомляемость, потливость, повышение температуры тела). На втором этапе диагностического поиска наибольшее значение имеет обнаружение признаков поражения сердца. При первой атаке ОРЛ сердце обычно не увеличено (лишь изредка отмечается умеренное его увеличение), при аускультации выявляют приглушенный I тон, иногда появление III тона, мягкий систолический шум над верхушкой. Эта симптоматика - не проявление поражения клапанного аппарата; она обусловлена изменениями миокарда (ревматический миокардит). Однако нарастание интенсивности шума, большая продолжительность его и стойкость могут указывать на формирование недостаточности митрального клапана. Уверенно судить о формировании порока можно спустя 6 мес после начала атаки при сохранении приведенной аускультативной картины. В случае поражения клапана аорты может выслушиваться, а в дальнейшем нарастать по интенсивности и продолжительности протодиастолический шум в точке Боткина, при этом звучность II тона может сохраняться. Лишь спустя много лет, после формирования выраженной недостаточности клапана аорты, вместе с протодиастолическим шумом определяют ослабление (отсутствие) II тона во втором межреберье справа. При более редко встречающемся сухом перикардите появляются характерные симптомы (подробнее см. «Перикардит») в виде шума трения перикарда, а при наличии выпота в полости перикарда - глухость тонов в сочетании со значительным расширением границ сердца во все стороны и симптомами сердечной недостаточности в большом круге кровообращения. У больных полиартритом отмечают деформацию суставов за счет воспаления синовиальной оболочки и околосуставных тканей, болезненность при пальпации сустава. Все эти изменения бесследно исчезают после проведения противоревматической терапии. Поражение периартикулярных тканей проявляется в виде ревматических узелков, которые располагаются в области пораженных суставов, на предплечьях и голенях, над костными выступами. Это мелкие (величиной с горошину), плотные безболезненные образования, исчезающие под влиянием лечения. В настоящее время эти образования почти не встречаются. Кольцевидная эритема - признак, патогномоничный для ревматизма и представленный образованием розовых незудящих кольцевидных элементов, располагающиеся преимущественно на коже внутренней поверхности рук, ног, живота, шеи и туловища. Эритему регистрируют исключительно редко (1-2% больных). Иногда наблюдается также узловатая эритема. Ревматические пневмонии и плевриты имеют те же физические признаки, что и аналогичные заболевания банальной этиологии. В целом внесердечные поражения в настоящее время наблюдают крайне редко, обычно у лиц молодого возраста при остром течении болезни (при наличии высокой активности - III степени). Они нерезко выражены, быстро поддаются обратному развитию при проведении противоревматической терапии. На третьем этапе диагностического поиска данные лабораторноинструментального исследования позволяют установить активность патологического процесса и уточнить поражение сердца и других органов. При активном ревматическом процессе лабораторные исследования выявляют неспецифические острофазовые и измененные иммунологические показатели. К острофазовым показателям относят нейтрофилез со сдвигом лейкоцитарной формулы влево (лейкоцитоз до 12-15х109/л отмечают лишь при III степени активности процесса, что обычно сочетается с ревматическим полиартритом); увеличение содержания α2-глобулинов, сменяющееся повышением концентрации у-глобулинов; повышение содержания фибриногена, СРБ; увеличение СОЭ. В большинстве случаев изменение биохимических показателей происходит параллельно СОЭ, которая служит основным лабораторным признаком активности ревматизма. Повышаются титры противострептококковых антител (антигиалуронидазы и антистрептокиназы более 1\300, антистрептолизина-О более 1\250) в 70-80% случаев. Повышение концентрации этих антител отражает реакцию организма на воздействие стрептококка и поэтому часто возникает при любой стрептококковой инфекции. Диагностическое значение имеют значительно повышенные титры антител. Все лабораторные показатели у больных с активным ревматическим процессом и сердечной недостаточностью вследствие порока сердца изменены нерезко или соответствуют норме. При уменьшении выраженности сердечной недостаточности после применения мочегонных средств можно определить лабораторные признаки активности. При электрокардиографическом исследовании иногда обнаруживают нарушения ритма и проводимости, преходящую предсердно-желудочковую блокаду (чаще I (удлинение интервала P-Q), реже - II степени), экстрасистолию, предсердно-желудочковый ритм. У ряда больных регистрируют изменения зубца Т в виде снижения его амплитуды вплоть до образования отрицательных зубцов (преимущественно в грудных отведениях). Указанные нарушения ритма и проводимости нестойкие, в процессе противоревматической терапии быстро исчезают. Иногда они исчезают самостоятельно. В подобных случаях ЭКГ отражает не столько поражение миокарда, сколько изменение функционального состояния его нервного аппарата в связи с повышением тонуса блуждающего нерва. После назначения атропина изменения на ЭКГ исчезают. Если изменения на ЭКГ стойкие и остаются после ликвидации ревматической атаки, то следует думать об органическом поражении миокарда. При развитии ревмокардита на фоне уже имеющегося порока сердца на ЭКГ отражаются изменения, свойственные данному клапанному поражению (синдромы гипертрофии миокарда предсердий и желудочков, выраженные в различной степени). При ФКГ уточняют данные аускультации: ослабление I тона, появление III тона, систолический шум. В случае формирования порока сердца на ФКГ появляются изменения, соответствующие характеру клапанного поражения. Развитие ревмокардита на фоне порока сердца на ФКГ манифестирует характерными признаками этого порока. Рентгенологически при первой атаке ревматизма какие-либо изменения обнаружить не удается. Лишь при тяжелом ревмокардите у детей и лиц молодого возраста можно определить увеличение сердца за счет дилатации левого желудочка. При развитии ревмокардита на фоне уже имеющегося порока сердца рентгенологическая картина будет соответствовать конкретному пороку. При ЭхоКГ во время первичной атаки какие-либо характерные изменения отсутствуют. Лишь при тяжелом течении ревмокардита с признаками сердечной недостаточности на эхокардиограмме (ЭхоКГ) обнаруживают признаки, указывающие на снижение сократительной функции миокарда и расширение полостей сердца. Если ревмокардит развивается на фоне порока сердца, то обнаруживают признаки, свойственные этому поражению. Следует отметить, что примерно у 7-10% детей после перенесенного ревмокардита формируется пролапс митрального клапана. Данные, полученные на всех трех этапах диагностического поиска, лежат в основе определения степени активности ревматического процесса (табл. 2-2).
Таблица 2-2. Клинико-лабораторная характеристика активности ревматического процесса
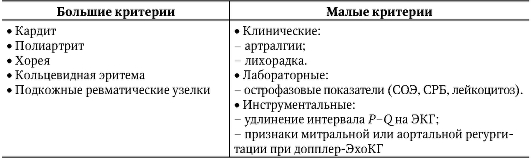
Диагностика Диагностика первичного ревматизма представляет большие трудности, так как его такие наиболее распространенные симптомы, как полиартрит и поражение сердца, неспецифичны. В настоящее время во всем мире наибольшее распространение получили большие и малые критерии ревматизма Американской ассоциации кардиологов (1992) и модифицированные Ассоциацией ревматологов России в 2003 г. (табл. 2-3). Свидетельства связи со стрептококковой инфекцией: • повышенный титр противострептококковых антител (антистрептолизина-О, антигиалуронидазы и др.); • недавно перенесенная скарлатина. Таблица 2-3. Большие и малые критерии ревматизма
Сочетание двух больших или одного большого и двух малых критериев указывает на большую вероятность ОРЛ лишь в случаях тщательно документированной предшествующей стрептококковой инфекции (недавно перенесенная скарлатина, высевание из носоглотки стрептококков группы А, повышенные титры противострептококковых антител - антистрептолизина-О, антигиалуронидазы, антистрептокиназы). Дата добавления: 2014-05-16 | Просмотры: 1602 | Нарушение авторских прав |