|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
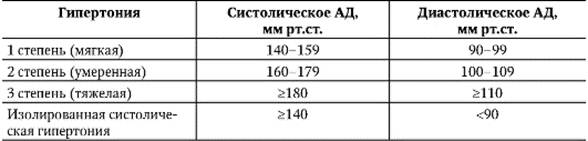
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬГипертоническая болезнь (ГБ), называемая также эссенциальной гипертензией, - заболевание, характеризующееся уровнем АД >140/90 мм рт.ст., что обусловлено суммой генетических и внешних факторов и не связано с какимилибо самостоятельными поражениями органов и систем (так называемые вторичные гипертензии, при которых АГ выступает одним из проявлений болезни). В основе ГБ лежит срыв нормальной неврогенной и (или) гуморальной регуляции сосудистого тонуса с постепенным формированием органических изменений сердца и сосудистого русла. ГБ, в отличие от вторичных (симптоматических) гипертензий, характеризуется длительным течением, непостоянством величины АД, стадийностью развития, хорошим эффектом гипотензивной терапии. ГБ - одно из наиболее распространенных заболеваний сердечнососудистой системы. ГБ страдают в мире 22,9% в развивающихся странах и 37,3% - в развитых. В России лиц с повышенным АД среди женщин - 40,4%, среди мужчин - 37,2%. С возрастом распространенность увеличивается и достигает 50-65% у лиц старше 65 лет. До 50-летнего возраста ГБ чаще бывает у мужчин, после 50 лет - у женщин. Вторичные гипертензии составляют 5-10% всех случаев АГ. Классификация Согласно рекомендациям ЕОГ/ВНОК (2003) в настоящее время приняты следующие нормативы АД у здоровых лиц (табл. 2-6). Таблица 2-6. Величины АД у здоровых лиц
ГБ, согласно рекомендациям экспертов ВОЗ (1978), разделяется на 3 стадии (в основу классификации положены наличие и выраженность поражения внутренних органов): • I стадия - отсутствуют объективные признаки поражения внутренних органов (так называемых органов-мишеней), имеется лишь повышение АД. • II стадия - имеется, по крайней мере, один из следующих признаков поражения органов-мишеней: - гипертрофия левого желудочка (подтвержденная данными рентгенографии, ЭКГ, ЭхоКГ); - распространенное и локализованное сужение артерий (в частности, артерий глазного дна); - протеинурия и (или) незначительное повышение концентрации креатинина в плазме крови (106,08-176,8 мкмоль/л при норме 44- 115 мкмоль/л); - ультразвуковое или радиологическое подтверждение наличия атеросклеротических бляшек (сонные артерии, аорта, подвздошные и бедренные артерии). • III стадия - наличие комплекса признаков поражения органов-мишеней: - сердце - стенокардия, ИМ, сердечная недостаточность; - мозг - преходящее нарушение мозгового кровообращения, энцефалопатия, мозговой инсульт; - глазное дно - кровоизлияние в сетчатку и экссудаты с отеком диска зрительного нерва и без него; - почки - повышение концентрация креатинина в плазме, хроническая почечная недостаточность; - сосуды - расслоение аневризмы, окклюзионное поражение артерий. Эта классификация, широко распространенная в России, удачно дополняется данными другой классификации, предложенной в 2003 г. (ЕОГ/ВНОК) и основанной на учете степени повышения АД, что оказалось весьма удобным при проведении популяционных исследований, а также при определении степени риска развития сердечно-сосудистых осложнений у конкретного больного (особенно если повышение АД было выявлено впервые) (табл. 2-7). Таблица 2-7. Классификация степени повышения АД
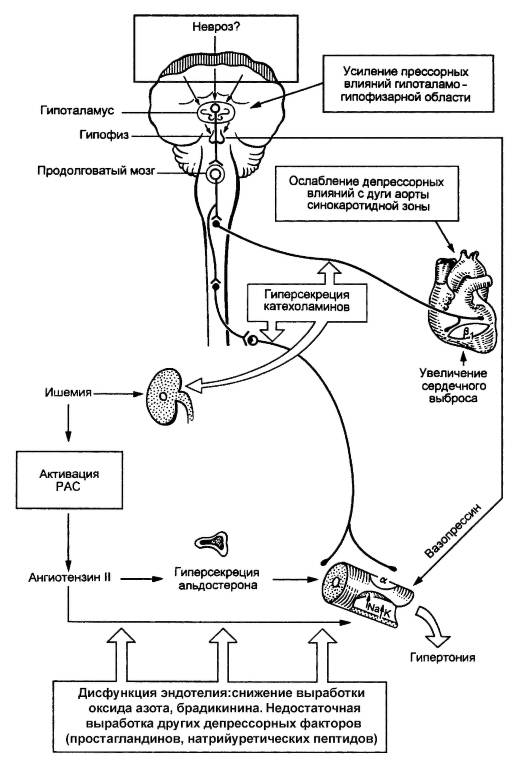
По характеру прогрессирования симптомов, степени поражения органов, стабильности АГ и эффективности лечения выделяют: • доброкачественную ГБ - медленно прогрессирующую (наиболее частый вариант); • злокачественную ГБ - систолическое АД >220 мм рт.ст. и диастолическое АД >130 мм рт.ст. в сочетании с быстро развивающимися поражениями органов-мишеней (в частности, с нейроретинопатией); этот вариант встречается в настоящее время редко. Существует также понятие «обезглавленная АГ», когда систолическое АД =<140 мм рт.ст., а диастолическое АД >=100 мм рт.ст., а также «изолированная систолическая АГ», когда систолическое АД >140 мм и диастолическое АД <90 мм рт.ст. (эта форма чаще встречается у лиц пожилого возраста). Если ГБ протекает с частыми резкими подъемами АД, то говорят о «ГБ кризового течения». Этиология Причины развития ГБ все еще неясны. Среди факторов, способствующих развитию заболевания, выделяют следующие: • наследственно-конституциональные особенности (возможно, связанные с патологией клеточных мембран); • нервно-психическую травматизацию (острую или хроническую) - эмоциональный стресс; • профессиональные вредности (шум, постоянное напряжение зрения, внимания); • особенности питания (перегрузка поваренной солью, дефицит кальция); • возрастная перестройка диэнцефально-гипоталамических структур мозга (в период климакса); • травмы черепа; • интоксикации (алкоголь, курение); • нарушение жирового обмена (избыточную массу тела). В возникновении ГБ велика роль отягощенной наследственности. На ее фоне перечисленные факторы в различных сочетаниях или в отдельности могут играть этиологическую роль. Патогенез Как известно, уровень АД определяется соотношением сердечного выброса крови и периферического сосудистого сопротивления. Повышение АД может быть следствием: • роста периферического сопротивления, обусловленного спазмом периферических сосудов; • увеличения минутного объема сердца вследствие интенсификации его работы или возрастания внутрисосудистого объема жидкости (обусловленного задержкой натрия в организме); • сочетания увеличенного минутного объема и повышения периферического сопротивления. В нормальных условиях рост минутного объема сочетается со снижением периферического сопротивления, в результате чего АД не повышается. Таким образом, регуляция АД определяется оптимальным соотношением прессорной и депрессорной систем организма. • К прессорной системе относят: - симпатико-адреналовую (САС); - РААС; - систему антидиуретического гормона (вазопрессин); - систему простагландина F2a и циклических нуклеотидов; - эндотелин-1. • Депрессорная система включает: - аортокаротидную зону (рефлексы с которой ведут к снижению АД); - систему депрессорных простагландинов; - калликреин-кининовую систему (в частности, брадикинин); - предсердные натрийуретические пептиды; - эндотелийзависимый релаксирующий фактор (прежде всего оксид азота). При ГБ имеется рассогласование прессорной и депрессорной систем в виде различных сочетаний повышения активности прессорной и снижения активности депрессорной систем (рис. 2-10).
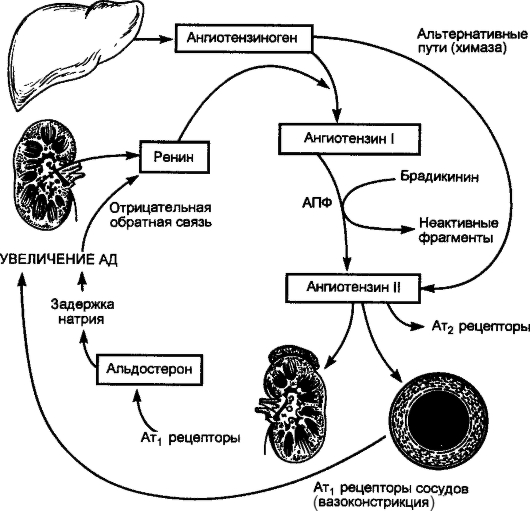
Рис. 2-10. Схематическое изображение патогенеза гипертонической болезни По не вполне ясным причинам у больных ГБ повышается прессорная активность гипоталамо-гипофизарной зоны, что ведет к гиперпродукции катехоламинов (повышенная активность симпатико-адреналовой системы), о чем свидетельствует повышение суточной экскреции с мочой норадреналина, что еще в большей степени возрастает в условиях физического и эмоционального стресса. Результатом активации симпатико-адреналовой системы являются следующие изменения, обусловливающие рост АД: • периферическая веноконстрикция сопровождается увеличением притока крови к сердцу и сердечного выброса; • возрастает число сердечных сокращений, что в сочетании с увеличенным ударным объемом также ведет к увеличению сердечного выброса; • возрастает общее периферическое сопротивление сосудов за счет активации р1-рецепторов периферических артериол (рис. 2-11). Существенное место среди прессорных факторов занимает активация РААС. Образуемый печенью ангиотензиноген под влиянием ренина, вырабатываемого почкой, трансформируется в ангиотензин I. Ангиотензин I под влиянием АПФ преобразуется в очень мощный прессорный агент - ангиотензин II. Повышенная продукция ренина выступает следствием двух причин: • непосредственного воздействия катехоламинов на клетки, вырабатывающие ренин;
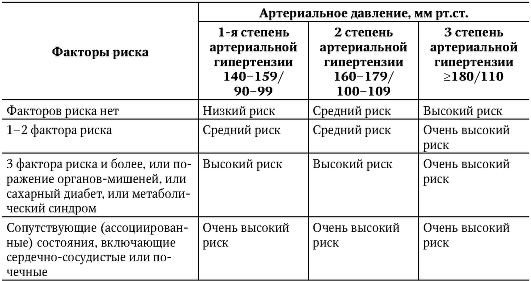
Рис. 2-11. Ренин-ангиотензиновая система при гипертонической болезни (подробное объяснение в тексте) • ишемии почки, обусловленной спазмом почечных сосудов под влиянием катехоламинов, что ведет к гипертрофии и гиперплазии юкстагломерулярного аппарата (ЮГА), вырабатывающего ренин. Повышенное содержание ангиотензина II в плазме крови вызывает длительный спазм гладкой мускулатуры периферических артериол и резкое увеличение общего периферического сосудистого сопротивления. Роль ангиотензина II в патогенезе ГБ исключительно велика, так как кроме прямого прессорного влияния он обусловливает развитие и других патологических процессов - гипертрофию и фиброз миокарда левого желудочка, гипертрофию гладких мышечных волокон сосудов, способствует развитию нефросклероза, повышению реабсорбции натрия и воды, высвобождению катехоламинов из мозгового слоя надпочечников. Весьма существенно, что кроме повышения уровня ангиотензина II в кровяном русле повышается его содержание в тканях, так как существуют так называемые тканевые ренин-ангиотензиновые системы. Наконец, кроме классического пути образования ангиотензина II путем воздействия АПФ на ангиотензин I, существуют так называемые альтернативные пути, когда ангиотензин I превращается в ангиотензин II с помощью других ферментов (например, химазы), а также нерениновый путь образования ангиотензина II. Ангиотензин II оказывает влияние и на другие прессорные системы: • вызывая жажду, он ведет к повышенной выработке вазопрессина, обусловливающего спазм сосудов и задержку жидкости в организме; • активирует выработку альдостерона - гормона коры надпочечников, обусловливающего задержку в организме натрия и воды (увеличение массы циркулирующей крови); • ангиотензин II также обладает пролиферативным влиянием на клетки гладкой мускулатуры сосудов, обусловливая изменение их структуры (так называемое ремоделирование сосудов), что в еще большей мере ведет к росту общего периферического сосудистого сопротивления. Длительному спазму артериол способствует повышенное содержание ионов Са2+ в цитозоле гладкомышечных волокон, что связано с наследственно обусловленными особенностями транспорта ионов через полупроницаемые мембраны. Повышение активности прессорных факторов сочетается с ослаблением депрессорных влияний с дуги аорты и синокаротидной зоны, уменьшением выработки кининов, недостаточной активацией выработки предсердного натрийуретического и эндотелийзависимого релаксирующего факторов (оксида азота), уменьшением выделения простагландинов, обладающих депрессорным влиянием, и простациклина, уменьшением выработки ингибитора ренина - фосфолипидного пептида. Снижение выработки депрессорных факторов связывают с так называемой эндотелиальной дисфункцией, когда под влиянием ряда факторов (в частности, АГ) эндотелий начинает продуцировать преимущественно прессорные факторы. Большое значение в развитии АГ имеют снижение чувствительности тканей к действию инсулина и связанная с этим гиперинсулинемия. Следует помнить, что АД становится стабильно повышенным тогда, когда развивается так называемое ремоделирование периферических (резистивных) сосудов - уменьшение просвета сосуда в результате увеличения комплекса «интима-медиа», что может являться следствием пролиферативного эффекта ангиотензина II. Независимо от преобладающего нейрогуморального механизма повышения АД, развивается поражение «органов-мишеней» - сердца (гипертрофия и фиброз миокарда с изменением формы левого желудочка - так называемое ремоделирование сердца), сосудов (гипертрофия гладких мышечных волокон с последующим изменением соотношения медиа-просвет сосуда), артериолосклерозом почек (нефроангиосклероз). Именно от состояния этих органов зависят течение и исход ГБ. Клиническая картина Проявления ГБ определяются рядом факторов: • степенью повышения АД (уровень и устойчивость АД); • стадией развития (состояние органов-мишеней); • вариантом течения; • наличием (отсутствием) гипертонических кризов и особенностями их проявлений; • патогенетическим вариантом. Как уже упоминалось, выделяют злокачественное и доброкачественное течение болезни. Доброкачественный вариант отмечается у преобладающего числа больных, тогда как злокачественный вариант крайне редок. • Доброкачественный вариант ГБ характеризуется: - медленным прогрессированием; - волнообразным чередованием периодов ухудшения и улучшения; - медленно развивающимся поражением сердца, сосудов головного мозга, сетчатки глаз и почек; - эффективностью лекарственной терапии; - достаточно четкой стадийностью течения; - развитием осложнений на поздних стадиях болезни. • Злокачественный вариант характеризуется: - быстрым прогрессированием болезни; - стойким повышением АД до очень высоких цифр (>220/130 мм рт.ст.) с самого начала заболевания; - ранним развитием выраженных изменений сосудов и органов, свойственных обычно конечным стадиям ГБ; - малой эффективностью терапевтических мероприятий; - быстрым летальным исходом (через 1-2 года после появления первых симптомов) при отсутствии активного целенаправленного лечения. При злокачественном варианте ГБ наблюдается тяжелое поражение глазного дна в виде отека сетчатки и дисков зрительных нервов, геморрагии; часто возникают гипертоническая энцефалопатия, нарушение мозгового кровообращения (в том числе и мозговой инсульт), рано развиваются органические изменения в сосудах почек типа артериосклероза и артериолонекроза, что приводит к хронической почечной недостаточности. Большое значение имеет оценка общего сердечно-сосудистого риска, степень которого зависит от сопутствующих факторов риска, поражения органов-мишеней и ассоциированных клинических состояний (по сути, ослож нений ГБ). • Факторы риска - Основные: величина пульсового АД (у пожилых); мужчины старше 55 лет; женщины старше 65 лет; курение; дислипидемия (общий ХС >6,5 ммоль/дл (>250 мг/дл), или ХС ЛПНП >4,0 ммоль/л (>155 мг/дл), или ХС ЛПВП <1,0 ммоль/л (40 мг/дл) для мужчин и <1,2 ммоль/л (48 мг/дл) для женщин; семейный анамнез ранних сердечно-сосудистых заболеваний (у женщин моложе 65 лет, у мужчин моложе 55 лет); абдоминальное ожирение (окружность талии >102 см для мужчин и >88 см для женщин при отсутствии метаболического синдрома). - Дополнительные факторы риска, негативно влияющие на прогноз больного ГБ: нарушение толерантности к глюкозе; малоподвижный образ жизни; повышение уровня фибриногена. • Поражение органов-мишеней - Гипертрофия левого желудочка (ЭКГ-, ЭхоКГ-признаки). - Ультразвуковые признаки атеросклеротических бляшек или утолщение стенки артерии (толщина слоя интима-медия >0,9 мм). - Скорость пульсовой волны от сонной до бедренной артерии >12 м/с. - Лодыжечно-плечевой индекс <0,9. - Низкая скорость клубочковой фильтрации <60 мл/мин (MDRD- формула) или низкий клиренс креатинина <60 мл/мин (формула Кокроф та-Гаулта). - Небольшое повышение уровня креатинина (1,3-1,5 мг/дл для мужчин или 1,2-1,4 мг/дл для женщин). - Микроальбуминурия: 30-300 мг/сут; соотношение альбумин\креатинин в моче >22 мг/г для мужчин и >31 мг/г для женщин. - Сахарный диабет: глюкоза плазмы натощак >7,0 ммоль/л (126 мг/дл) при повторных измерениях; глюкоза плазмы после еды или через 2 ч после приема 75 г глюко- зы* >11,0 ммоль/л (198 мг/дл). • Ассоциированные (сопутствующие) клинические состояния (по существу, ассоциированные состояния являются осложнением ГБ) - Цереброваскулярные заболевания: ишемический, геморрагический инсульт; преходящее нарушение мозгового кровообращения. - Заболевания сердца: ИМ, стенокардия, коронарная реваскуляризация, хроническая сердечная недостаточность. - Поражение почек: диабетическая нефропатия (при сочетании АГ и сахарного диабета); почечная недостаточность; протеинурия (>300 мг/сут). - Заболевания периферических артерий: расслаивающаяся аневризма аорты; клинические признаки поражения периферических артерий. - Гипертоническая ретинопатия (кровоизлияния или экссудаты, отек диска зрительного нерва). - Сахарный диабет: глюкоза крови натощак >126 мг/дл; глюкоза плазмы крови после еды или через 2 ч после приема 75 г глю- козы* >198 мг/дл. В зависимости от степени повышения систолического АД, пола, возраста, курения, уровня холестерина у больных ГБ (при отсутствии ИБС) может быть проведена экспресс-оценка уровня риска. Для Российской Федерации по системе стратификации SCORE (Systematic COronary Risk Evaluation - шкала оценки риска смертельного сердечно-сосудистого заболевания в течение десяти лет) оценивается только риск от заболеваний, связанных с атеросклерозом, в течение ближайших 10 лет: • низкий уровень риска - менее 5%; • средний уровень риска - 5-9%; • высокий уровень риска - 10-14%; • очень высокий уровень риска - >15%. Систему стратификации SCORE целесообразно использовать как предварительную с последующим уточнением величины риска по методу стратификации, основанному на Фремингемской модели лишь после проведения полного дополнительного (клинико-инструментального и биохимического) обследования больного. Вероятность развития сердечно-сосудистых осложнений и смерти от них в течение ближайших 10 лет составляет при низком риске <15%, среднем риске - 15-20%, высоком риске - 20-30%, очень высоком риске - >30%. В таблице 2-8 представлена стратификация риска у больных ГБ при условии полного обследования (включая УЗИ сердца и сосудов). Различия величин риска (в процентах) в модели SCORE и Фремингемской модели обусловлены тем, что в последней более полно учтены изменения органов, развивающиеся при ГБ, а также наличие сахарного диабета и метаболического синдрома (центральное или андроидное ожирение в сочетании с нарушениями липидного и углеводного обменов). На первом этапе диагностического поиска полученная информация позволяет выявить сам факт повышения АД или же сделать предположение о возможности АГ, а также предположительно определить стадию развития болезни, оценить эффективность проводимой терапии. Вместе с тем следует помнить, что весьма часто больные, несмотря на несомненное повышение АД, никаких жалоб могут и не предъявлять и даже не знать, что у них повышено АД (согласно международным исследованиям, лишь 35-60% людей знают о наличии у них АГ).
Таблица 2-8. Стратификация риска у больных с гипертонической болезнью
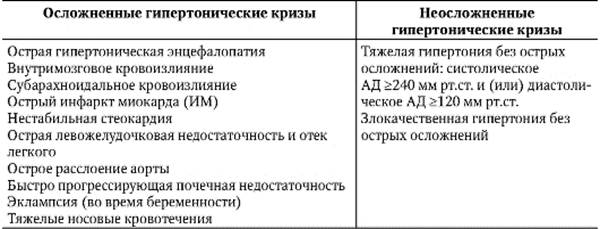
• Появление жалоб на повышенную утомляемость, нервозность, головную боль, плохой сон, снижение работоспособности свидетельствует о выраженности функционального компонента (невротические симптомы), а при длительном существовании болезни - о возможном присоединении атеросклероза сосудов головного мозга. Головная боль - один из симптомов АГ и длительное время может быть единственным (но и необязательным) признаком ГБ. • Боли в области сердца у больного ГБ имеют разнообразный генез. Их возникновение часто совпадает с резким повышением АД (гипертоническими кризами). Типичные приступы стенокардии у пожилых пациентов при длительной ГБ в большинстве случаев обусловлены развитием ИБС. • Жалобы больного на ощущение «перебоев» в работе сердца, указание на наличие тех или иных симптомов сердечной недостаточности (одышка, удушье, отеки, увеличение печени) характерны для одного из осложнений ГБ. Появление экстрасистолии на фоне длительного приема мочегонных средств может быть результатом побочного действия салуретиков. • Стабильно высокое диастолическое давление в сочетании с тяжелым поражением сосудов глазного дна и азотемией, трудно поддающееся лекарственной терапии, необходимо дифференцировать от симптоматической (нефрогенной) гипертензии. • Раннее развитие церебральных и кардиальных нарушений (мозговой инсульт, ИМ, нарушение зрения), признаков хронической почечной недостаточности при наличии АГ присуще злокачественному течению ГБ. Течение АГ с кризами более характерно для ГБ, нежели для почечной гипертензии, но не позволяет исключить наличие, в частности, симптоматической гипертензии при феохромоцитоме (достоверный диагноз устанавливают после проведения специальных исследований на третьем этапе диагностического поиска). • Длительное течение ГБ без развития осложнений, эффективность медикаментозной терапии, позволяющей поддерживать АД на уровне нормы, свидетельствуют о доброкачественном течении ГБ. • Оценку эффективности проводимой ранее терапии осуществляют с целью дальнейшего подбора оптимальной гипотензивной терапии. На втором этапе диагностического поиска можно выявить следующие факты, необходимые для постановки диагноза: V основной диагностический критерий - повышение АД; V гипертрофию миокарда левого желудочка и другие изменения со стороны сердца; V симптомы заболеваний, сопровождающих АГ; V осложнения ГБ. Во многих случаях начало ГБ остается незамеченным, так как ранние подъемы АД, как правило, не сопровождаются субъективной симптоматикой. На I стадии ГБ физическое обследование не выявляет патологии. Повышение АД у пациента часто бывает случайной находкой (при диспансеризации населения, популяционных исследованиях, определении годности к военной службе, обращении к врачу по поводу совершенно иных заболеваний). • С целью исключения гипердиагностики АГ при изменении АД надо соблюдать следующие правила: - правильно измерять АД (положение руки, наложение манжеты); - считать истинными цифрами АД самые низкие при троекратном измерении с короткими интервалами; - сопоставлять полученные величины АД с нормальными показателями; - АД необходимо измерять на обеих руках, на ногах, в положении больного лежа и стоя. • Соблюдение этих правил поможет заподозрить синдром Такаясу (значительный подъем АД на одной руке), коарктацию аорты (АД на руках выше, чем на ногах). Более точные показатели АД можно получить при проведении суточного мониторирования АД с помощью специального прибора-монитора. Больному на плечо накладывают манжетку, соединенную с регистрирующим устройством, прикрепляемым к поясу больного. Спустя сутки прибор снимают, регистрирующее устройство присоединяют к компьютеру, который дает распечатку показателей АД в течение каждого часа (за сутки); отдельно регистрируется систолическое АД, диастолическое АД и среднее АД, а также ЧСС. Определяется доля повышенного АД в процентах отдельно за ночь и день; определяется также ряд других производных показателей. Суточное мониторирование АД проводится также после назначения антигипертензивной терапии для определения ее эффективности. • Расширение перкуторных границ относительной сердечной тупости влево, усиление верхушечного толчка обусловлены дилатацией и гипертрофией левого желудочка, развитие которой позволяет отнести ГБ как минимум ко II стадии заболевания. Акцент II тона над аортой в значительной степени зависит от величины АД. • При физическом обследовании больного могут быть выявлены разнообразные симптомы, которые позволят заподозрить симптоматический характер АГ и наметить пути уточнения диагноза с помощью специальных лабораторно-инструментальных методов обследования на третьем этапе диагностического поиска. • При обследовании могут быть выявлены осложнения, которые развиваются в III стадии ГБ и связаны с поражением сердца, головного мозга, почек: - коронарный атеросклероз может сопровождаться нарушением сердечного ритма и проводимости, явлениями хронической сердечной недостаточности (вначале появляется одышка, затем влажные мелкопузырчатые незвонкие хрипы, увеличенная болезненная печень, отеки на ногах): развиваясь остро (на высоте подъема АД), сердечная недостаточность может проявляться симптомами отека легких; - у больных ГБ III стадии могут выявляться динамические и органические изменения мозгового кровообращения: нарушение двигательной функции верхних и нижних конечностей с изменением чувствительности в этих же областях; нарушение эмоциональной сферы, памяти, сна, речи (различные когнитивные расстройства); - симптомы почечной недостаточности при адекватной длительной медикаментозной терапии развиваются редко. Объем информации, получаемой на втором этапе диагностического поиска, во многом зависит от стадии заболевания. Он существенно возрастает при увеличении длительности болезни и стадии болезни. После второго этапа диагноз ГБ становится более достоверным, но окончательный диагноз можно поставить только с учетом данных лабораторно-инструментальных методов исследования. На третьем этапе диагностического поиска проводят исследования, которые позволяют: • дать точную оценку состояния сердца, почек, органа зрения, мозгового кровообращения и точно определить стадию ГБ; • установить первичность повышения АД и отвергнуть существование заболеваний, сопровождающихся симптоматической АГ. Все исследования, которые проводят на третьем этапе диагностического поиска, можно разделить на две группы - обязательные исследования и исследования по показаниям (специальные методы); кроме того, в ряде случаев выполняют углубленное исследование. • Обязательные исследования - ЭКГ не выявляет изменений при I стадии. Во II и III стадиях имеются признаки гипертрофии левого желудочка: отклонение электрической оси сердца влево, увеличение амплитуды комплекса QRS, появление характерной депрессии сегмента ST и снижение амплитуды зубца Т (вплоть до его негативизации) в отведениях V5, V6, I, aVL. - ЭхоКГ - наиболее точный метод выявления гипертрофии левого желудочка, которую диагностируют более чем у 50% больных ГБ. Наличие гипертрофии левого желудочка - наиболее неблагоприятный признак при ГБ (у таких больных в 4 раза выше риск развития сердечно-сосудистых «катастроф» - ИМ, инсульта). Более того, риск смерти от сердечно-сосудистых заболеваний в 3 раза выше по сравнению с таковым у больных ГБ без признаков гипертрофии левого желудочка. Кроме того, этот метод выявляет так называемую диастолическую дисфункцию левого желудочка, заключающуюся в нарушении расслабления этой камеры сердца в период диастолы. - Исследование глазного дна позволяет с достоверностью судить об изменениях сосудов мозга. В I стадии ГБ органических изменений сосудов глазного дна не отмечают. В ряде случаев можно выявить лишь спазм артерий сетчатки. У больных II-III стадии ГБ изменение сосудов глазного дна выражено значительно: сужен просвет артериол, утолщена их стенка, уплотненные артериолы сдавливают вены; развивается склероз артериол, отмечается неравномерность их калибра, присоединяются мелкие и крупные кровоизлияния, возможен отек сетчатки, иногда ее отслойка с потерей зрения. Картина глазного дна позволяет судить о стадии ГБ при любом уровне АД. - Исследование крови (натощак) - клинический анализ, определение уровня мочевой кислоты, креатинина, общего холестерина (ХС), холестерина ЛПВП, триглицеридов, глюкозы, калия: изменения клинического анализа крови не характерны для ГБ. В III стадии при развитии хронической почечной недостаточности возможна анемия; биохимический анализ крови на ранних стадиях ГБ изменений не выявляет. С присоединением атеросклероза возможно повышение уровня холестерина, триглицеридов, липопротеидов низкой и очень низкой плотности, снижение холестерина липопротеидов высокой плотности; азотемия не является характерной для ГБ, хотя в настоящее время изредка встречается в III стадии болезни, сочетаясь, как правило, с выраженными кардиальными и церебральными изменениями. Выявление азотемии у больных АГ требует дополнительных инструментальных исследований почек, так как она чаще является исходом латентного хронического гломерулонефрита (ХГН) или пиелонефрита, а не ГБ (хотя в последние десятилетия хроническая почечная недостаточность как исход ГБ встречается не так уж и редко). - Исследование мочи - общий анализ: у больных с I и II стадиями ГБ при исследовании мочи обычно не обнаруживают выраженных изменений. Периодические изменения в моче (микрогематурия, преходящая альбуминурия) могут появляться при гипертонических кризах. Однако выявление постоянной микроальбуминурии (суточное выделение альбумина до 300 мг) служит неблагоприятным прогностическим показателем, указывающим на вовлечение в патологический процесс почек. В III стадии ГБ возможны умеренная альбуминурия (до 1 г/л) и незначительная гематурия, которые могут наблюдаться годами, не сопровождаясь выраженными нарушениями экскреторной функции почек. Микроальбуминурия - плохой прогностический признак у больных ГБ. Как правило, сохраняются нормальная относительная плотность мочи и значительный диапазон ее колебаний в течение суток. • Дополнительные исследования: - Рентгенологическое исследование органов грудной клетки при I стадии ГБ не обнаруживает отчетливых изменений сердца и крупных сосудов. Начиная со II стадии отмечают увеличение левого желудочка, в III стадии можно выявить признаки атеросклероза аорты. Однако этот метод обладает невысокой разрешающей способностью. - Ультразвуковое исследование почек и надпочечников. - Ультразвуковое исследование брахиоцефальных и почечных артерий. - Определение скорости пульсовой волны (на участке между сонной и бедренной артериями), наибольшая вероятность осложнений наблюдается при величине >12 м/с. - Определение лодыжечно-плечевого индекса (рассчитывают с помощью допплерографии сосудов лодыжки и плеча), снижение его величины менее 0,9 свидетельствует об облитерирующем поражении сосудов нижних конечностей и может расцениваться как косвенный признак выраженного атеросклероза. - Анализ мочи на бактериурию; выявление лейкоцитурии при исследовании мочи может свидетельствовать о присоединении инфекции нижних отделов мочевыводящих путей или обострении простатита у больного ГБ, но может быть и проявлением пиелонефрита. Обнаружение «активных» лейкоцитов, высокая бактериурия помогают дифференциальной диагностике. - Количественная оценка протеинурии. В III стадии ГБ возможны умеренная альбуминурия (до 1 г/л) и незначительная гематурия, которые могут наблюдаться годами, не сопровождаясь выраженными нарушениями экскреторной функции почек. Как правило, сохраняются нормальная относительная плотность мочи и значительный диапазон ее колебаний в течение суток (проба Зимницкого). - При злокачественном течении ГБ поражение почек может сопровождаться значительной протеинурией в сочетании с умеренной гематурией и цилиндрурией, а также прогрессирующим ухудшением клубочковой фильтрации и концентрационной функции почек. Выявление злокачественного течения АГ должно ориентировать врача скорее на поиски симптоматической гипертензии, нежели ГБ (в настоящее время злокачественный вариант течения ГБ наблюдается редко). - Определение микроальбуминурии (обязательно при сахарном диабете); выявление постоянной микроальбуминурии (суточное выделение белка до 300 мг) служит неблагоприятным прогностическим показателем, указывающим на вовлечение в патологический процесс почек. • Углубленное исследование. - Осложненная АГ - оценка функционального состояния мозгового кровотока, сердца, почек. - Выявление вторичных форм АГ - исследование в крови концентрации альдостерона и других кортикостероидов, активности ренина; определение катехоламинов и их метаболитов в суточной моче, брюшная аортография; КТ или МРТ надпочечников и головного мозга. Течение ГБ у ряда больных (от 20 до 33%) осложняется гипертоническими кризами, которые могут возникать на всех стадиях заболевания. Известны случаи, когда гипертонические кризы служат единственным проявлением болезни. В большинстве случаев гипертонический криз развивается при систолическом АД >180 мм рт.ст. и (или) диастолическом АД >120 мм рт.ст. При гипертоническом кризе подъем АД возникает с различной скоростью, сопровождается характерной клинической симптоматикой, чаще церебрального и кардиального характера. Условно различают 2 типа гипертонических кризов - неосложненные (нежизнеугрожающие) и осложненные (жизнеугрожающие). • При нежизнеугрожающих (неосложненных) кризах острого поражения органов-мишеней не происходит. В экстренной антигипертензивной терапии нет необходимости, тем не менее запаздывать с лечебными мероприятиями не следует. • При жизнеугрожающих (осложненных) кризах необходимо немедленно снизить АД (необязательно до нормальных величин) для предотвращения или ограничения потенциально опасного поражения органов-мишеней (инсульта, ИМ, острой сердечной и почечной недостаточности). В таблице 2-9 представлена сравнительная характеристика типов гипертонических кризов. Таблица 2-9. Сравнительная характеристика типов гипертонических кризов
И.Н. Бокарев (1995) предложил учитывать быстроту повышения АД и скорость нарастания симптомов при гипертонических кризах: • быстрые - симптоматика поражения органов развивается в пределах 1 ч; • медленные - симптоматика поражения органов развивается в течение нескольких часов и даже суток. Подобное деление, безусловно, целесообразно, однако из этого не следует, что можно затягивать лечебные мероприятия. Гипертонический криз - всегда ургентная ситуация, поскольку не известно, по какому «сценарию» будут развиваться события. Диагностика Выявление АГ не представляет каких-либо существенных сложностей, гораздо труднее бывает определить причину повышения АД. В связи с этим на всех этапах диагностического поиска ГБ следует дифференцировать от симптоматических АГ. • Из анамнеза можно получить сведения о перенесенных заболеваниях почек (гломерулонефрит, пиелонефрит и др.), лечении по поводу эндокринных заболеваний (сахарный диабет, диффузный токсический зоб и др.), что позволяет заподозрить симптоматический характер АГ и делает диагноз ГБ маловероятным. • Данные физического обследования также могут выявить симптомы, характерные для симптоматической гипертензии. Так, АД на руках бывает выше, чем на ногах у больных с коарктацией аорты. При этой патологии у больного видна или пальпаторно определяется пульсация межреберных артерий, в межлопаточном пространстве в проекции аорты отчетливо прослушивается систолический шум. • Повышение АД на одной руке при отсутствии пульса или резком ослаблении его на другой часто свидетельствует о симптоматическом характере АГ - болезни Такаясу. Систолический шум, выслушиваемый над брюшной аортой в околопупочной зоне, указывает на возможное сужение почечных артерий, что может быть причиной АГ. • Обнаруженное при пальпации живота у больного с АГ образование в левом или правом подреберье должно направить дальнейшее обследование на исключение поликистоза, гидронефроза, опухоли почек. • Грубые изменения со стороны 12 пар черепных нервов и другие симптомы, свидетельствующие о поражении ЦНС, встречаются при органических изменениях ЦНС, сопровождающихся АГ (могут наблюдаться на поздних стадиях ГБ). Более подробно поражения внутренних органов при различных симптоматических гипертензиях описаны в соответствующих разделах. В ряде случаев предположение о симптоматической гипертензии может возникнуть только на третьем этапе диагностического поиска. Так, обнаружение асимметрии функции и размеров почек, анатомических дефектов при экскреторной урографии у лиц с ранее диагностируемой ГБ заставляет пересмотреть диагноз и провести дополнительные исследования (по показаниям) для выявления патологии почек или почечных артерий. Диагноз ГБ может быть отвергнут или подтвержден на завершающем этапе дифференциальной диагностики. Однако в части случаев диагноз ГБ остается недостаточно обоснованным, так как сложные методы диагностики, необходимые для исключения симптоматической гипертензии, не всегда могут быть выполнены. Вместе с тем существует ряд признаков, наличие которых требует полного обследования больного для исключения или выявления симптоматической гипертензии: • возраст больного - моложе 20 и старше 60 лет (если АГ развилась в этот период жизни); • остро возникающее и стойкое повышение АД; • очень высокое АД; • злокачественное течение АГ; • наличие симпатико-адреналовых кризов; • указания на любое заболевание почек в анамнезе, а также на возникновение АГ в период беременности; • наличие в период обнаружения АГ даже минимальных изменений мочи (незначительной протеинурии и микрогематурии). Формулировка развернутого клинического диагноза ГБ учитывает: • стадию течения болезни; • степень повышения АД (если АГ выявлена впервые или же больной не получает антигипертензивного лечения); • характер течения (указать злокачественный характер гипертензии); • наличие или отсутствие кризов; • степень риска развития сердечно-сосудистых осложнений; • наличие самих осложнений. Если у больного ГБ обнаружен ИМ или мозговой инсульт, то при формулировке диагноза эта патология указывается раньше, а затем следует развернутый диагноз ГБ. Лечение Перед системой лечебных мероприятий ставят три задачи: 1) устранение факторов, способствующих развитию ГБ (использование так называемых нефармакологических методов лечения); 2) воздействие на основные звенья патогенеза; 3) борьба с осложнениями. • Нефармакологические методы лечения ГБ включают: - снижение массы тела; - ограничение потребления поваренной соли; - индивидуальные дозированные физические нагрузки; - отказ от курения табака и употребления алкоголя; - организация здорового быта, отдыха и нормальной трудовой деятельности с исключением факторов, травмирующих психическую сферу; нормализация сна. • Воздействие на основные звенья патогенеза достигается назначением лекарственной терапии: - антигипертензивные препараты, используемые для лечения ГБ в настоящее время, классифицируют следующим образом: препараты центрального действия - стимуляторы 1-имидозалино- вых рецепторов (моксонидин, рилменидин, клонидин); препараты, влияющие на рецепторный аппарат: V блокаторы α1-адренорецепторов (празозин, доксазозин); V блокаторы β1-адренорецепторов (метопролол, бисопролол, бетаксолол, небиволол); блокаторы кальциевых каналов клеточной мембраны: V дигидропиридиновые - нифедипин, фелодипин, амлодипин, лацидипин; V недигидропиридиновые - верапамил, дилтиазем; диуретики (тиазиды и тизидоподобные препараты, петлевые диуретики, калийсберегающие препараты); ингибиторы АПФ - каптоприл, эналаприл, лизиноприл, рамиприл, трандолаприл, периндоприл, зофеноприл; блокаторы рецепторов к ангиотензину II - лозартан, валсартан, ирбесартан, кандесартан, телмисартан. При назначении гипотензивных средств больному разъясняют необходимость их приема на многие годы или всю жизнь. Прерывистая терапия не допустима. Существует ряд правил проведения антигипертензивной терапии: • АД снижать постепенно, но до нормы - менее 140/90 мм рт.ст.; если у больного имеется сахарный диабет, то АД следует снижать ниже 130/80 мм рт.ст., если одновременно имеется протеинурия, то АД должно быть менее 125/75 мм рт.ст.; • комбинированное лечение (2 препарата) имеет преимущество перед монотерапией, так как позволяет применять меньшие дозы препарата и, таким образом, уменьшать возможные побочные действия; • не менять схему лечения без крайней необходимости; • использовать препараты длительного действия (так называемые «ретардные» препараты), что позволяет их принимать один или (максимум) два раза в день. При назначении антигипертензивной терапии следует помнить, что препаратами первого ряда (т.е. назначаемыми в начале лечения) служат практически все вышеперечисленные группы препаратов (за исключением α1-адреноблокаторов и препаратов центрального действия). Весьма существенно, чтобы эти препараты при длительном приеме не нарушали бы углеводный, липидный и пуриновый обмен (т.е. были бы метаболически нейтральными), не задерживали в организме жидкость, не провоцировали «рикошетную гипертонию», не вызывали патологическую ортостатическую гипотонию, не угнетали активность ЦНС. Согласно международным (ВОЗ/МОГ) и отечественным рекомендациям по лечению ГБ, следует придерживаться определенных правил при назначении лекарственной терапии. Тактика ведения больных ГБ зависит не только от величины АД, но и сопутствующих факторов риска, заболеваний, поражений органов-мишеней, а также различных личностных и социально-экономических характеристик. После стратификации риска конкретного больного следует принимать решение о назначении медикаментов. При этом следует пользоваться следующими правилами: • очень высокий риск - немедленно начать медикаментозную терапию; • высокий риск - немедленно начать медикаментозную терапию. • В Рекомендациях ВНОК (2010) специально выделены характеристики больных с высоким и очень высоким риском: - систолическое АД >180 мм рт.ст. и (или) диастолическое АД >110 мм рт.ст.; - систолическое АД >160 мм рт.ст. при низком диастолическом АД (<70 мм рт.ст.); - сахарный диабет; - метаболический синдром (сочетание абдоминального ожирения, АГ, нарушений липидного и (или) углеводного обмена); - >=3 факторов риска; - поражение органов-мишеней: гипертрофия левого желудочка по данным ЭКГ или ЭхоКГ; увеличение жесткости стенки артерии; умеренное повышение сывороточного креатинина; уменьшение скорости клубочковой фильтрации или клиренса креатинина; микроальбуминурия или протеинурия; - цереброваскулярные болезни (инсульт ишемический, геморрагический, транзиторная ишемическая атака - ТИА); - ИМ, стенокардия, реваскуляция миокарда, сердечная недостаточность; - диабетическая нефропатия, хроническая почечная недостаточность; - заболевание периферических артерий; - гипертоническая ретинопатия. • Средний риск - показано наблюдение за АД и факторами риска в течение 3-6 мес, при этом возможны две ситуации: - если в результате немедикаментозных воздействий АД снижается до величин, когда систолическое АД <140 или диастолическое АД <90 мм рт.ст., следует продолжить наблюдение (естественно, при соблюдении всех немедикаментозных мероприятий); - если систолическое АД >140 или диастолическое АД >90 мм рт.ст., начинают медикаментозную терапию. • Низкий риск - рекомендуется активное наблюдение за величиной АД и факторами риска в течение 6-12 мес, при этом возможны две ситуации: - если систолическое АД >150 или диастолическое АД >90 мм рт.ст., следует начать медикаментозную терапию; - если систолическое АД <150 или диастолическое АД <90 мм рт.ст., то продолжают наблюдение; если все же в течение ближайших месяцев АД не снижается ниже 140/90 мм рт.ст., то даже при низком риске надо начать прием медикаментов. При рациональном выборе лекарственного препарата при ГБ необходимо учитывать следующие факторы: • стоимость лечения и (связанная с этим) доступность препаратов; • имеющиеся факторы риска сердечно-сосудистых заболеваний у данного больного; • наличие поражений органов-мишеней, клинических проявлений сердечнососудистых заболеваний, поражений почек и сахарного диабета; • индивидуальные реакции больного на препараты различных классов; • вероятность взаимодействия с препаратами, которые больной принимает по другим поводам. Существуют две стратегии лечения ГБ: • начиная с одного препарата (режим монотерапии); • начиная с двух препаратов (режим комбинированной терапии). У молодых пациентов, особенно при наличии признаков симпатикотонии (тахикардия, высокий сердечный выброс), а также у лиц более старшего возраста при наличии приступов стенокардии следует назначать селективные β1-адреноблокаторы длительного действия: метопролол (метопролол тартрат) (в дозе 50-200 мг/сут), небиволол (в дозе 5-10 мг/сут), бетаксолол (в дозе 10- 40 мг/сут), бисопролол (5-10 мг/сут). При наклонности к брадикардии, недостаточном эффекте или плохой переносимости β1-адреноблокаторов назначают антагонисты кальция пролонгированного действия - амлодипин, фелодипин (в дозе 5-10 мг/сут в 1-2 приема), нифедипин (в дозе 10-20 мг/сут), верапамил (изоптин СР 240*) (240-480 мг в 1-2 приема). Антагонисты кальция, а также диуретики в большей степени показаны больным пожилого и старческого возраста (однако это не исключает назначение препаратов других групп). Следует отметить, что блокада β1-адренорецепторов может приводить к активации РААС (плазменной и тканевой), что в конечном счете обусловливает задержку натрия и воды. В связи с этим одновременно с β1-адреноблокаторами (или же антагонистами кальция, имеющими в виде побочных действий отеки лодыжек или голеней) назначают небольшие дозы мочегонных препаратов - гидрохлоротиазид в малых дозах (6,25 мг; 12,5 мг ежедневно, иногда и 25 мг) или индапамида (индапамид-ретард* 1,25 мг). При неэффективности β1-адреноблокаторов или антагонистов кальция, а также при наличии у больного гипертрофии левого желудочка в качестве базисного препарата назначают ингибиторы АПФ (эналаприл в дозе 5-20 мг/сут, лизиноприл в дозе 10-30 мг/сут, периндоприл по 4-8 мг/сут, трандолаприл по 1-2 мг/сут). Одновременно целесообразно добавлять небольшие дозы мочегонных препаратов (тиазиды или тиазидоподобые препараты). Существенно реже в качестве препарата первого выбора применяют блокаторы рецепторов к ангиотензину II - лозартан (50-10 мг/сут), валсартан (40-80-160 мг/сут), моксонидин, рилменидин (агонист 1-имидозолиновых рецепторов). Все сказанное относится к режиму монотерапии. При недостаточной эффективности первоначально назначенного препарата и необходимости дальнейшего увеличения дозы следует применять 2 препарата - β1-адреноблокатор и антагонист кальция, ингибитор АПФ и антагонист кальция. Во всех случаях необходимо назначать небольшие дозы диуретиков (например, гидрохлоротиазид в дозе 12,5 мг). С 2007 года применяют принципиально новый антигипертензивный препарат, являющийся прямым ингибитором ренина, - алискирен, предотвращающий образование ангиотензина I и ангиотензина II и потенциально всю цепочку органоповреждающего действия ангиотензина II. Алискирен блокирует активный центр, ренина и тот не может осуществлять трансформацию ангиотензиногена в ангиотензин I. Применяют алискирен в дозе 150-300 мг 1 раз в день. Побочных явлений в виде сухого кашля, что бывает при использовании ингибиторов АПФ, не наблюдается. В настоящее время рекомендуют с самого начала назначать 2 препарата, так как подобная комбинированная терапия при ГБ будет продолжаться неограниченно долго. В связи с этим с начала лечения следует назначать 2 препарата - вначале в малых дозах: например, сочетание ингибитора АПФ периндоприла 2 мг и тиазидоподобного диуретика индапамида в дозе 0,625 мг (торговое название - нолипрел), а при недостаточной эффективности низкодозовой комбинации составные ее части следует увеличивать вдвое (полнодозовая комбинация - торговое название нолипрел-форте*). Согласно последним рекомендациям ВНОК (4-й пересмотр, 2010) больным ГБ целесообразно назначать так называемые фиксированные комбинации (в одной таблетке имеется два препарата); это повышает приверженность пациента к лечению (хотя бы еще и потому, что вместо двух таблеток больной принимает всего одну). Таких фиксированных препаратов достаточно много: например, комбинация антагониста кальция (фелодипина) и β1-адреноблокатора (метопролола) - препарат логимакс*, комбинация бисопролола и гидрохлоротиазида (лодоз*). Широко распространены комбинации ингибитора АПФ (эналаприла) и гидрохлоротиазида в различных дозах, комбинации квинаприла и гидрохлоротиазида. Комбинация дигидропиридинового блокатора медленных кальциевых каналов амлодипина и валсартана (блокатора рецепторов к ангиотензину II); комбинация ингибитора АПФ лизиноприла и недигидропиридинового антагониста кальция амлодипина и пр. Комбинированное применение двух (а иногда и трех) препаратов оправдано еще и потому, что вследствие существования так называемого «эффекта ускользания», полная доза препарата оказывается недостаточной для антигипертензивного эффекта или же (при несомненной эффективности) сопровождается побочными эффектами. «Эффект ускользания» обусловлен тем, что подавление одного прессорного механизма ведет к активации другого. Это служит еще одним основанием, почему монотерапия в настоящее время уступила место комбинированной терапии. Комбинированная терапия в особенности показана больным с высоким и очень высоким риском. Как уже было упомянуто, сосуществование с ГБ сопутствующих заболеваний накладывает определенный отпечаток на проводимую терапию: так при одновременном наличии у больного ИБС целесообразно в качестве базисного препарата назначать β1-адреноблокатор; при сахарном диабете - ингибиторы АПФ; при хронической сердечной недостаточности - ингибитор АПФ и диуретик; при суправентрикулярной тахикардии - верапамил; при почечной недостаточности - ингибитор АПФ или антагонист к рецепторам ангиотензина II и петлевой диуретик (фуросемид, торасемид). При бронхоспастических реакциях (хроническая обструктивная болезнь легких, нетяжелые формы бронхиальной астмы), облитерирующих поражениях сосудов нижних конечностей и сахарном диабете не следует назначать неселективные бета-адреноблокаторы 1-го поколения (пропранолол), а также гидрофильный β1-адреноблокатор атенолол (имеющий иные фармакодинамические свойства, нежели жирорастворимые бета-адреноблокаторы). Этой категории больным можно назначать высокоселективные Р1-блокаторы 3-го поколения, обладающие вазодилатирующими свойствами за счет одновременной индукции оксида азота (небиволол). При хорошем эффекте от применения ингибитора АПФ, но одновременном развитии побочных явлений (в виде сухого кашля) рекомендуют вместо него назначать блокатор рецепторов к ангиотензину II - лозартан (25-50 мг/сут) или валсартан (80-100 мг/сут). Врач не должен стремиться к быстрому снижению АД, особенно у пожилых пациентов. При невысоких цифрах системного АД и выраженных головных болях для улучшения кровообращения в бассейне мозговых артерий дополнительно назначают ксантинола никотинат (теоникол*), вазобрал*, мексидол* и другие подобные препараты. При развитии когнитивных нарушений легкой или средней выраженности следует назначать пирибедил по 50 мг 2-3 раза в день (длительно), пиритинол (энцефабол*) по 200 мг (3 раза в день). При тенденции к непрогнозируемым колебаниям АД у лиц пожилого возраста (особенно при ортостатической и постпрандиальной гипотонии) целесообразно назначать клоназепам в дозе 0,5-2 мг/сут. Применение всех антигипертензивных средств при ГБ должно быть длительным, перерывы в лечении ведут к неблагоприятным последствиям (например, к появлению гипертонических кризов). Повышенная чувствительность или, напротив, толерантность к препарату и возникновение побочных явлений требуют его отмены и подбора другого препарата. У больных с высоким и очень высоким риском целесообразна комбинация трех или четырех препаратов, например: • β1-адреноблокатор + диуретик + ингибитор АПФ; • β1-адреноблокатор + диуретик + антагонист кальция; • β1-адреноблокатор + диуретик + блокатор рецепторов к ангиотензину II. В этой ситуации мочегонные (например, гидрохлоротиазид) следует применять ежедневно или через день (в больших дозах - 25 мг). Если у больного имеется тенденция к брадикардии, то вместо β1-адреноблокатора целесообразно назначать дигидропиридиновые антагонисты кальция (не обладающие брадикардитическим эффектом). Ранее применявшиеся препараты раувольфии, назначаемые изолированно (резерпин, раунатин), а также в комбинациях с другими средствами (адельфан, кристепин, трирезид) в настоящее время не используют. Точно так же при систематической терапии не применяют кальциевые антагонисты короткого действия (нифедипин), а также клонидин (клофелин, катапрессан). Эти препараты используют лишь для купирования гипертонических кризов. Учитывая, что наиболее грозное осложнение ГБ - гипертонический криз, своевременная терапия его представляется весьма важной. Главная цель проводимых мероприятий при гипертоническом кризе - быстрое снижение АД: диастолическое АД до уровня примерно 100 мм рт.ст. (если энцефалопатия сопровождается судорогами, то их устраняют до начала антигипертензивного лечения внутривенным введением 10-40 мг диазепама в 5% растворе глюкозы*). Выбор лекарственных препаратов, последовательность их введения определяются возрастом пациента, а также наличием осложнений (энцефалопатия, отек легких). • Купирование неосложненного криза: - прием клонидина (0,15-0,3 мг внутрь, затем по 0,05-0,1 мг каждый час, доводя дозу до 0,7 мг), нифедипина (1-20 мг) или каптоприла (25- 50 мг); - в случае отсутствия эффекта - клонидин (1 мл 0,01% раствора); - лечение необходимо начинать немедленно, скорость снижения АД не должна превышать 25% за первые 2 часа с последующим достижением целевого АД в течение нескольких часов (не более 24-48 ч) от начала терапии; - лечение больного с неосложненным кризом может осуществляться амбулаторно. • Лечение больных с осложненным гипертоническим кризом проводят в отделении неотложной кардиологии или палате интенсивной терапии: - АД следует снижать постепенно, во избежание ухудшения кровоснабжения головного мозга, почек, сердца и, как правило, не более чем на 25% за первые 1-2 ч; - наиболее быстрое снижение АД необходимо при расслаивающейся аневризме аорты (на 25% от исходного за 5-10 мин; оптимальное время достижения целевого уровня систолического АД 100-110 мм рт.ст. составляет 20 мин), а также при выраженной острой левожелудочковой недостаточности (отек легкого). Используют следующие парентеральные препараты для лечения гипертонического криза: • вазодилататоры: - эналаприлат (предпочтителен при острой недостаточности левого желудочка); - нитроглицерин (предпочтителен при остром коронарном синдроме и острой недостаточности левого желудочка); - нитропруссид натрия (препарат выбора при гипертонической энцефалопатии, однако следует иметь в виду, что он может повышать внутричерепное давление); • бета-адреноблокторы (пропранолол, очень быстро действующий эсмолол при расслаивающейся аневризме аорты и остром коронарном синдроме); • антиадренергические средства (фентоламин при подозрении на феохромоцитому); • нейролептики (дроперидол); • ганглиоблокаторы: азаметония бромид (пентамин*). У больных пожилого возраста АД часто бывает нестабильным, что связано с возрастными нарушениями регуляции сосудистого тонуса. При так называемой лабильной АГ пожилых колебания АД отличаются особенно большими размахами, варьируя от 180-200/100 мм рт.ст. до 100-110/60-70 мм рт.ст. Такие колебания АД возникают обычно без видимых причин, от одного раза в сутки до нескольких раз в месяц. Клинически они малосимптомны (в отличие от классических гипертонических кризов) и иногда даже не замечаются больными. Это последнее обстоятельство таит в себе угрозу нарушения мозгового кровообращения, так как, не ощущая резких колебаний АД, больные не прибегают к лечебным мероприятиям. В промежутках между подъемами АД может быть нормальным или умеренно повышенным. Лабильная АГ пожилых встречается практически лишь у женщин, частота ее сравнительно невелика (7-8% всех случаев АГ). Причиной этой своеобразной АГ выступают резкие нарушения вегетативной регуляции сосудистого тонуса. Лечение этой формы АГ - непростая задача, так как антигипертензивная терапия не предотвращает подъемов АД. Средство выбора - препарат из группы атипичных бензодиазепинов - клоназепам, обладающий вегетостабилизирующими и антипароксизмальными свойствами (назначают по 0,5-1,0 мг 1-2 раза в сутки, начиная с однократного приема на ночь). Эффективность клоназепама у таких больных достигает 80%, прием должен быть длительным. Прогноз При неосложненном течении и адекватной терапии больные длительно сохраняют трудоспособность. Соответствующее лечение может привести к длительной стабилизации процесса. Профилактик а • Первичная профилактика состоит в ограничении длительных воздействий неблагоприятных внешних факторов, способствующих возникновению заболевания, здоровом образе жизни (запрещение курения, ограничение приема алкоголя, достаточная физическая активность). • Вторичная профилактика включает диспансерное наблюдение и длительную антигипертензивную терапию (при соблюдении рекомендаций в отношении соблюдения здорового образа жизни).
Дата добавления: 2014-05-16 | Просмотры: 2371 | Нарушение авторских прав |