|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ЖІКТЕЛУІ 7 страница
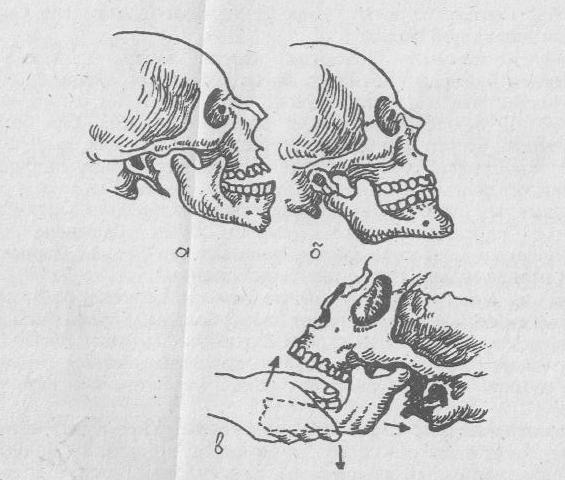
Клиникада күн сайын түнде анальгин мен димедрол бұлшықетке, триоксазин 0,3x3 рет, тағайындалады. Қанның реологиялық, қасиетін жақсарту, микроциркуляция мен зат алмасуды қалыптастыру үшін тікелей венаға ертнділер енгізіледі (Рингер ерт., глюкоза және т. б.). Нитрофуран қатарының препараттары, антибиотиктер тағайындалады. Ауыз қуысының тазалығын сақтап, (0,02% хлоргекседин ерітіндісімен шайқау және) 1-ші жақтық диета тағайындалады. Екінші кезең — Сүйек шорының түзілу кезеңі. Ұзақтығы 8 күн, 3 сатыдан түрады: 1. Қабыну — пролиферативті кезі, остеогенді және дәнекер тінді клеткалардың қабыну инфильтрациясы мен пролиферацияның күшеюі. 2. Грануляциялық тіннің түзілуі. 3. Клеткалы-талшықты остеогенді тіннің жетіле бастаған кезі. Бұнда: лейкоцитоз, нейтрофилді солға жылжу, ЭТЖ артады, ГИ-ПО және диспротеинемия, альбумин азайып, глобулин фракциясының күшеюі фибриноген гаптоглобулин, лимон қышқылы және сілтілі фосфатозда қүрамдарының өсу тенденциясы байқалады. С-реактивті белогына сынама жүргізілсе оң болады. II кезеңнің негізгі мақсаты қабыну процестерінің алдын алу және сүйек тінінің репаративті регенерациясына қалыпты жағдай жасау болып табылады. Сондықтан 1-ші кезеңдегі шаралар одан әрі жалғастырылады, қосымша: метилурацил 0,5—3 рет, кальций глюканаты 0,5x3 рет тағайындалады. Күн сайын құрсаудың жағдайы тексеріліп, ауыз қуысының гигиенасына көңіл бөлінеді. Жарақаттанған кезден бастап 3-ші күні УЖЖ, жалпы кварц сәулесі тағайындалады. III кезең — Сынықтардың бітуі мен шорлану кезеңі. 2 сатыдан тұрады: 1. Жетілмеген сүйек құрылымдарының қалыптасуы. 2. Сүйек шорының жетілуі. Кезеңнің узақтығы орташа 9 күннен бастап 21 күнге дейін. Науқас толық бейімделіп кетеді. Сондықтан тамақ ішкенде қолайсыздық болмаса негізінен шағым жасамайды. III кезеңнің емдік-профилактикалық шаралары репаративті остеогенезді жеделдету. Бұл мақсатпен жалпы және жергілікті шаралар комплексі жүзеге асырылады. Лазерлі ем остеогенезді күшейтеді (20 мВт, тығыздық күші 150 мВт), экспозициясы 2—3, барлығы 12—15, сәулеленуі 1 2—14. Соңғы кезеңде 2-ші жақ столы, кальций хлоридімен электрофорез тағайындалады, ол сүйек шорының тығыздануына қолайлы жағдай жасайды. III кезеңнің алдында науқастар амбулаторлы емделуге реабилитация бөлмесіне жіберіледі. IV кезең — сауығу кезеңі. 2 сатыдан түрады: 1. Сүйек шорының түбегейлі жетілуі. 2. Жетілген сүйек шорының функциональды-детерминальды қайта қалыптасуы. IV кезеңнің 1-ші сатысы орташа 2 1-ден 29—30 күнге созылады. Сүйек жарақаты процесінің кезеңдеріне жоспарлы болжам жасауға болмайды. Ал егер процесс ағымы күрделі болса тікелей алдын алу мен емдеу шаралары жүзеге асырылуы тиіс. ТІСТЕРДІҢ ШЫҒЫП КЕТУІ ЖӘНЕ СЫНУЫ Тістердің шығып кетуі мен сынуы жақ-бет аймағының барлық жарақатты зақымданудың 3/1 қүрайды. Тістің шығып кетуі. Механикалық әсерлерден (құлау, соққы) жиі алдыңғы тістердің шығуы кездеседі. Тіс жүлуға арналған элеваторларды (тік, бүрышты) дұрыс, тиянақты қолданбаған жағдайларда тістің шығып кетуі кездеседі. Тістің шығып кетуі тістің альвеола ұяшығындағы орнының өзге-руі әсерінен периодонт талшықтарының толық немесе жартылай үзілуімен және қан тамыр-нерв шоғырының зақымдануымен қатар жүреді. Тістің шығып кетуі жеке түрде және тіс губірінің сынуымен альвеола өсіндісінің немесе төменгі жақсүйек денесі сынықтарымен үйлесуі мүмкін. Тістің шығуы толық жартылай және шегеленген түрлеріне бөлінеді, Тіс жартылай шыққан кезінде периодонт талшықтарының бір бөлігі үзіліп, сақталған бөлігі әртурлі мөлшерде созылған жағдайда болады. Тіс әр түрлі бағытта қозғалуы мүмкін. Өз өсінен бүрылған кезде қан тамыр-нерв шоғырының бүтіндігі көбінесе сақталады. Тек кейбір жағдайларда тамырлар тромбозының әсерінен тіс үлпасы өлеттенуі мүмкін. Тіс шыққан кезінде науқастар тістерінің ауыратынына, тістеу және шайнау мүмкіншілігінің болмауына, терінің қозғалатындығына шағымдайды. Қарап тексергенде беттің жұмсақ тіндері, ерін немесе ұрт аймақтарында механикалық әсердің іздері байқалады (ісіну, қанталау, жара т. б.)'. Ауыз кейде жартылай ашық. Шыққан тіс сауытының бұрылуы әсерінен тіс қатарында ерекшеленіп, қозғалмалы болады да, ұрып тексергенде қатты ауырады. Тіс бір жағына ығысқан кезінде шыққан тіс пен көрші сау тістер арасында саңылау пайда болады. Тіс түбірі сауытқа қарама-қарсы бағытқа жылжиды. Сондықтан да рентген суретте тістің ауытқыған бетінде периодонт саңылауы кішірейіп немесе мүлде болмайды, ал қарама-қарсы бетінің кеңейгенін көруге болады. Тіс вестибулярлы немесе ауыз қуысы ішіне қарай ығысқан кезінде, оның тістесу қырының биіктігі көрші тұрған тістердің тістеу қырларымен бірдей болмайды. Ренттен суретте тіс түбірінің қиғаш орналасуына байланысты қысқарған секілді көрінеді. Периодонт саңылауының кеңейгенін немесе кішірейгенін анықтауға болады. Жоғарғы жақ тісі төмен немесе төменгі жақ тісі жоғары жылжыған жағдайларда олардың тістеу қырлары көрші тістердің тістеу қырларымен салыстырмалы турде төмен немесе жоғары орналасуы мүмкін. Тістесу кезінде тек шыққан тіс қана түйісіп тұрады. Рентгенограммада периодонт саңылауының бір қалыпты кеңейгені және альвеола түбінің түбір ұшынан бос екені анықталады. Тістің толық шығуы периодонт талшықтарының тіс түбірінен толық үзілуімен, қан тамыр-нерв шоғырының өлуімен, кейде альвеола өсіндісінің вестибулярлы бетінің сынығымен, тістің өз ұясынан шығып қалуымен қатар жүруі мүмкін. Толық шыққан тіс кейде тек екі суланған жазықтықтар арасындағы адгезиялық қасиеттері әсерінен немесе тістің айналма байламдарының сақталған талшықтары арқасында ұсталып тұруы мумкін. Тіс толық шыққан кезінде науқастар жарақатының әсерінен пайда болған тіс қатарындағы ақауға шағымданады. Қарап тексергендегі белгілер тістің жартылай шығуындағы белгілерге уұқсас. Науқас дәрігерге өзінің түскен тісін әкелуі мүмкін. Түскен тістің ұяшығы қан ұйығымен толған. Қызыл иектің шырышты қабығы жырылған, үзілген, тіс ұяшығының бір қабырғасы сынған немесе болмауы мүмкін. Тіс ұяшығы қабырғаларын міндетті түрде тексерген дүрыс, себебі тек сақталған қабырғалары бар ұяшықтарға және жарақаттан кейінгі уақыт 3 тәулікке жетпесе тісті қайта отырғызу мүмкіншілігі туады. Тістің қадалып шығуы (вколоченный вывих). Тістің толық шығуының бір түрі, бұл кезде түс түбірі ұяшықтың компакті пластинкасын тесе отырып, альвеолды өсімінің сүйек кемігіне енуі байқалады. Бұл жағдайда қантамыр-нерв шоғыры толық үзіледі. Тіс қадалған кезде науқас жарақаттанған тіс аймағындағы ауыру сезімінің болуына шағымданады. Қарап тексерудегі өзгерістер жоғарғы аталып кеткен белгілерге ұқсас. Тістің төмен (төменгі жақ сүйегінде) немесе биік (жоғарғы жақ сүйегінде) орналасқан және оның өз өсінен бұрылғаны немесе бір бағытқа ауытқығаны анықталады. Кейде тіс сауыты түгелдей үяшыққа еніп, альвеола қырынан төмен орналасуы мүмкін. Суйектің механикалық әсерінен, тіс орнында мықты түрады. Тіс ұлпасы өлеттенеді. Рентген суретте периодонт саңылауы кішірейген, кейде тіс бөлігінің төмен түсуі әсерінен периодонт саңылауы мүлдем байқалмайды. Емі. Жергілікті жансыздандыру арқылы шыққан тісті саусақпен альвеола өсіндісімен бірге қоса ұстап ақырын орнына қою керек. Тісті иммобилизациялау каппалық құрсаулар арқылы жүргізілгені дұрыс. Бекітілетін тіске тістесу кезіндегі ауырлық қысым үшін, оның тістесу қырын пластмассадан ашық, бос қою қажет, бұл және емдеу барысында ұлпаны электроодонтометрдің көмегімен тексеруге қолайлы. Егер иммобилизация тегіс қапсырма шеңдеуіш арқылы жүргізілсе лигатура тістің мойын бөлігінде орналасуы және тістеу қыры арқылы сыртқа және ішкі бетін орай орналасуы қажет. Құрсаулар 5—6 аптадан үзақ уақытқа қойылады. Тіс толық шыққан кезінде белгілі тәсілдермен реплантация жүргізуге болады. Тісті каппалы құрсаумен бекітеді. Реплантация жүргізуге болатын көрсеткіштер жоғарыда берілген. Тіс шегеленіп шыққан кезінде бір мезгілді реггозиция көрсетілмеген, себебі бул жағдайда тіс түбірі сорылуы (резорбциясы) мүмкін. Шегеленіп шығу кезінде тіс өзегінен бірте-бірте қалыпты орнына келеді. Жарақаттан соң өлген ұлпадан тазартып, өзектерді пломбалық материалдармен толтыру керек. Егерде тісті бастапқы орнына қою қиынға түссе ортодонтиялық аппарат көмегімен қалпына келтіреді. Жедел қабыну процесі дамыған кезде, тістің жұмсақ тіндерге, жақ сүйек денесіне түгелімен енуі кездерінде тісті жұлу көрсетілген. Науқастардың дәрігерге кеш қаралу жағдайларында, шыққан тісті ортодонтиялық тәсілдер арқылы орнына келтіреді. Тіс сынықтары. Тіс сьшықтары тістің шығуымен қатар жүреді, себебі периодонт қоса жарақаттанады. Периодонт жарақатына байланысты тістің қозғалғыштығының дәрежесі анықталады. Тістің сыну себебі оның шығу кезіндегі себептерге үқсас. Жоғарғы тістің сауытын төменгі тістерді жұлу кезінде сындырып алуы мүмкін. Жоғарғы тістер төменгі тістерге қарағанда, жиі сынады. Тіс көлденеңінен және бойлай сынуы мүмкін. Бірінші жағдайда сыну сызығы тіс сауыты немесе түбірі арқылы вертикальды өсіне көлденең, ал екінші жағдайда тіс сауыты және түбірі арқылы вертикальды өс бойына жүреді. Тіс сауыты эмаль немесе дентин деңгейінде тіс қуысының ашылуынсыз және ашылуымен мойын бөлігінен түгелдей сынуы мүмкін. Тіс түбірі ортаңғы, жоғарғы немесе төменгі бөліктерінен сынуы мүмкін. Кейде тіс түбірінің ортаңғы немесе жоғарғы бөліктерінің сынықтары кезінде, қан тамыр-нерв шоғырының зақымдануынсыз жүруі мүмкін. Тіс түбірінің сынықтары көлденең, қиғаш, кейде ұзына бойы болады. Сынықтардың орналасу орнына байланысты науқастар механикалық, температуралық тітіргендіргіштер әсерінен немесе өздігінен пайда болатын ауыру сезіміне шағымданады. Қарап тексергенде ауыз қуысы аймағына түскен күш орнында жұмсақ тіндердің ісінуін, қанталау ошақтарын, жара, жырылу т. б. белгілерді байқауға болады. Тістер көбінесе толық түйіспейді. Тіс сауытының сынықтары кезінде оның әртүрлі ақауларын, кейде тіс ұлпасының ашылғанын көруге болады. Тіс түбірінің сынықтары кезінде үлпаға қан құйылу әсерінен сауыт қызғылт түстен күлгін түске дейін боялуы мүмкін. Тіс қозғалмалы. Сынық сызығының түбір ұшына жақын орналасқан сайын, тістің қозғалғыштығы кеми береді. Тіс перкуссиясы ауру сезімін тудырады. Ауыз қуысының ішінен түсірген рентген суретте тіс тубірінің сыну сызығының бағыты, орналасу деңгейі анық көрінеді. Емі. Тіс сауытының қуысы ашылмай сынған кезде емдеу шаралары өткір қырларды егеу, ақауы орнын пломбалық материалдармен қалпына келтіруте бағытталады. Тіс сауыты сынғанда үлпа ашылып қалса, оны алып, түбір өзектерін пломбалық материалдармен толтырып, тіс сауыты қалпына келтіріледі. Тіс сауыты толық сынған кезде түбірлерді әрдайым жұла бермейді, себебі оны штифті тіс орнатуға қолдануға болады. Түбір ұшы сынықтары кезінде өлген ұлпаны алып, түбір өзектерін пломбалық материалдармен толтырып, операция арқылы сынған бөлігін алып тастауға мүмкіндік бар. Егер ұлпасы тірі тіс қозғалмалы болса онда тіс қлпасын сақтай отырып құрсау — каппамен бекітеді. Егер тіс түбірі ортаңғы бөлігінен сынса және қан тамыр-нерв шоғыры сақталса, онда цементобласттар мен одонтобласттардың пластикалық қызметінің нәтижесінде, цемент пен дентин аймақтарында сынық бітуі мүмкін. Үлпаның тіршілікке қабілеттілігін тексеріп алғаннан соң құрсау — каппамен тісті кем дегенде 5 аптаға бекітіп тастайды. Егер де қан тамыр-нерв шоғыры сақталмаса ұлпаны алып, сынықтарды болат штифтімен бекітеді. Штифт шайнау қысымының әсерінен деформацияланбайтын материалдардан дайындалғаны дұрыс және де оның ұзындығы мен жуандығы жеткілікті болуы тиіс. Тіс ұзына бойы сынған кезде, оны жұлу керек. Төменгі жақтың шығуы Төменгі жақтың шығуы жарақаттан және туа пайда болған, жедел және үйреншікті, алдыңғы және артқы, бір және екі жақтық болып бөлінеді. Төменгі жақ екі жағынан шығып кеткен кезде ауызды жабу мүмкіншілігі болмауынан науқас шағымдарын дәрігерге жеткізе алмайды. Тек ымдау, бет қимылдары арқылы ауыру сезімі бар екенін, көп мөлшерде сілекейдің ағуын түсіндіреді. Қарап тексергенде бет конфигурациясы оның төменгі бөлігінің үзаруынан және иектің алға жылжуынан өзгерген. Тіл құрғақ, бірақ ауыздан көп мөлшерде сілекей бөлініп тұрады. Меншікті шайнау еттері кернелген. Құлақалды аймағындағы тіндер ішке енген, ал бет доғасы астында (екі жақта бірдей) саусақпен басып тексергенде буынды өсіндінің буын басы анықталады. Сыртқы құлақ жолында буын басының қозғалыстары анықталмайды. Ауыз қуысы ішінен сипап тексергенде төменгі жақ сүйегінің тәжді өсіндісінің алға жылжығанын айқын анықтауға болады. Тістесуі ашық, тек үлкен азу тістер ғана түйіскен. Бүйір проекцияда жасалған рентгенограммада төменгі жақ сүйегінің буын басының, буын төмпешігінің алдыңғы бүйіріне орналасқаны анықталады. Буын шүңқыршасы бос. Екіжақты буынның шығуын жақтың буынды өсінділерінің сынықтарынан ажырата білу қажет. Сынықтар кезінде иек артқа қарай жылжыған, құлақалды аймағында тіндердің ішке енуі сирек кездеседі. Рентген суретте сүйек бүтіндігінің бүзылысын, сынық сызығын анықтауға болады. Төменгі жақтың біржақты шығуы кезіндегі науқастар шағымының жоғарыда айтылған шағымдардан көп айырмашылығы жоқ. Иектің алға және сау жағына жылжуынан бет әлпеті өзгерген. Қалған белгілер жоғарыда берілгендей, тек бір бетінен анықталады. Тістер бір-бірімен түйіспеген, орталық сызық сау жағына жылжыған. Төменгі жақтың бір жағынан шығуын, буындьі өсіндінің бір жағынан сынуынан ажырату керек. Бул кезде орталық сызықтың сынық жағына жылжуы анықталады. Сыртқы есту жолында саусақпен баса отырып буын басының буын шұңқыршасындағы қозғалыстарын анықтауға болады. Сынық орналасқан жағындағы тістер тығыз түйіскен. Төменгі жақтың артқа шығуы өте сирек кездеседі, иекке бағытталған соққының әсерінен пайда болады. Буынды өсіндінің басы артқа қарай жылжиды, бұл буын қапшығының зақымдануымен және есту жолының сүйек қабырғаларының сынуымен жүруі мүмкін, осының әсерінен кейде құлақтан қан ағуы байқалады. Төменгі жақтың үйреншікті шығулары. Үйреншікті шығу ол жалпақ буын басы немесе буын төмпешігінің жалпақ болуынан, буын байламдарының әлсіздігінен, тістесулердің әртүрлі аномалиялары мен жақ сүйектерінің ақаулары кезінде пайда болуы мүмкін. Осы жағдайларда есінеу, жақ сүйекке аз күш түсіру, жөтелу немесе түшкіру кезінде шығулар пайда болу мүмкін. Дәрігердің көмегінсіз өзінен-өзі орнына тусуі тән. Емі. Гиппократ тәсілі. Жақты орнына салу үшін науқасты төменгі жақ суйегі дәрігердің шынтақ буыны деңгейімен бірдей қалыпта отырғызу қажет. Дәрігер бас бармақтарын төменгі азу тістердің шайнау бетіне орналастырып, қалған саусақтарымен жақ сүйекті орай ұстайды. Орнына түсетін буын басы, буыннан шыққан жолын, керісінше қайталау қажет, яғни төмен, артқа және жоғары бағытта. Бүл үшін дәрігер бас бармақтарымен ақырын төмен басып күшті біртіндеп күшейте түседі. Бұл шайнау етінің талшықтарын ауыру сезімісіз созуға көмектеседі. Ал тістерге тез күш түсіру шайнау етінің рефлекторлы түрде жиырылуын шақырады және қатты ауыру сезімін тудырады. Біраз уақыт өткеннен соң иекті жоғары көтере отырып төменгі жақ сүйегінің артқы бөлігін бірге төмен басу керек, Осы қарама-қарсы бағыттағы қозғалыстарды үйлестіре отырып, буын басын төмен түсіруге болады. Сонымен бірге төменгі жақ сүйегін артқа жылжыта оның бұрыштарын жоғары көтеру керек (45-сурет).
45-сурет. Самай төменгі жақ буынының шығуы; а) алдыңғы шығуы; б) артқы шығуы; в) Гипократ тәсілімен төменгі жақты орнына салу Буын басының буын төмпешігінің алдыңғы құрамасынан, буын шұңқыршасына түсуі тістердің қатты тістесуімен аяқталады. Сол үшін дәрігер бас бармақтарын көп қабатты дәкемен орап алғаны және дер кезінде саусақтарын альвеола өсіндісінің вестибулярлы бетіне ауыстырғаны жөн. Шыққан буынды орнына салған соң иек астынан таңғыш қойғаны дұрыс. Науқасқа сұйық тамақ ішуге, ауызды 7—10 күндей қатты ашпауға кеңес беру керек. Біржақты буынның шығуы кезінде орнына салу жоғарыда берілген тәсіл бойынша бір жағынан жүргізіледі. Алдын ала 3—5 мл 2% новокаинді ерітіндісін латеральды қанатша етке жіберу буынды орнына салуға қолайлы жағдай туғызады, себебі латеральды қанатша еті буын басын басқа орында ұстап тұрады және контрактура дамиды. М. Д. Дубов бойынша жансыздандыру жасау үшін шыққан буын басын саусақпен сипап тексеру арқылы анықтап, инені буын басының алдыңғы жағынан бет доғасы астынан төменгі жақ ойығы арқылы 2—2,5 см тереңдікке шаншып, ерітіндіні жібереді. Г. Л. Блехман тәсілі. Ауыздың кіреберісімен дәрігер төменгі жак, сүйегінің тәжді өсіндісінің орналасуын анықтап алады. Дәрігер сұқ саусақтарымен тәжді өсідіні артқа және төмен басады. Осының әсерінен шайнау етінің босауы және буын басының орнына түсу мүмкіншілігі туады. Бұл тәсілді ауыз қуысы сыртынан жүргізуге болады, ол үшін бет доғасы астынан тәжді өсіндіні саусақпен анықтап алады (Ю. Д. Гершуни бойынша). Содан соң ұрт тіндері арқылы тәжді өсінділерге артқа және төмен қарай күш түсіреді. Төменгі жақтың мерзімі 4—5 аптадан асқан алдыңғы шығулары кезінде жоғарыда айтылған тәсілдермен орнына салу мүмкіншілігі бола бермейді. Осындай жағдайларда В. Попеску ұсынған тәсілді қолданған жөн. Науқас ауызды барынша кең ашып жатады. Үлкен азу тістер арасына диаметрі 1,5—2 см- болатын қатты тығыз дәке біліктерін орналастырады. Иек астынан жоғары қарай күш салады, бүл кезде төменгі жақтың буын басы төмен түседі. Содан соң иектен артқа қарай басады, бұл кезде буын басы орнына түседі. Бұл тәсіл жалпы немесе жергілікті жансыздандыру арқылы жүргізілуі тиіс. Бұл кезде де төменгі жақты 2—3 аптаға иммобилизациялау көрсетілген. Төменгі жақтың артқы шығуларын орнына салу үшін дәрігер бас бармақтарын альвеола өсіндісінің вестибулярлы бетімен үшінші үлкен азу тіс аймағына қиғаш сызық арасына орналастырып, қалған саусақтарымен төменгі жақ сүйегін орай ұстайды. Бас бармақтардың көмегімен төменгі жақты төмен тартып, ал қалған саусақтарымен алға қарай жылжытады, осылай шыққан буын орнына түседі. Буынның үйреншікті шығуларында консервативті және хирургиялық жолмен емдеуге болады. Консервативті ем самай-төменгі жақ буынының патологиясын шақырған негізгі дертті емдеуге (подагра, полиартрит) және буын қапшығьгмен байламдарын күшейтуге бағытталған. Ортопедиялық аппараттар немесе шендеуіштер көмегімен буындағы қозғалыстарды шектеудің үлкен маңызы бар. Петросов аппараты ауыздың ашылуын, буын басының буын төмпешігінен аспайтын деңгейде шектейді. Ол жоғарғы және төменгі тістерге кигізілетін жасанды сауыттардан және шектегіш шарнирден турады. Төменгі жақтың буын өсіндісінің амплитудасын азайту мақсатымен қолданылатын Бургонскийдің, Ходоровичтің аппараттары мен Ядрованың шеңдеуіштері бар. Емдеудің оперативті тәсілдері буын төмпешігінің биіктігін жоғарлатуға, буын шұңқыршасын тереңдетуге, төмпешік алдына қосымша тірек қоюға, буын қапшығы байламдарын қүшейтуте бағытталған. Мысалы Линдеман суйек төмпешігін жарықшақтап, алдыңғы аяқшасын төмен түсіру арқылы биіктетті (48 а, б-сурет). Буын төмпешігін биіктетудің ең тиімді әрі оңай әдісі — А. Э. Рауэрдің әдісі. Буынның үстіндегі терісін тіліп, науқастың өзінен не-месе өліктен алып өңделген қабырға шеміршегін буын төмпешігінің үстіне периост астына ендіреді. БЕТ КҮЙІКТЕРІ Белгілі жетістіктерге қарамастан, соңғы екі онжылдықта күйген ауыр науқастардың емі клиникалық медицинада күрделі бөлімнің бірі болып саналады. Термиялық жарақаттар патогенезі күрделі және толық зерттелмеген. Терең және аумақты күйіктер кезінде барлық негізгі ағзалардың және жүйелердің морфологиялық қызметтерінің терең ауытқулары байқалады. Осы себепті өзара байланысты бұзылыстар клеткалық және субклеткалық деңгейде табылады да ондағы жүріп жатқан патологиялық процестерді анықтауын қиындатады. Соңғы екі онжылдықта куйіктердің жиілігі үздіксіз көтерілді. Бүкіл дүниежүзілік денсаулық сақтау ұйымының мәліметтері бойынша термиялық зақымданулар басқа жарақаттар арасында үшінші орын алады. Бұл қазіргі кезде өндірісте, транспортта жоғарғы кернеулі токтарды, агрессивті химиялық суйықтарды және қауіпті газдарды қолданғанымен түсіндіріледі. Дата добавления: 2015-01-18 | Просмотры: 1236 | Нарушение авторских прав |