|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ТАМПОНАДА СЕРДЦА
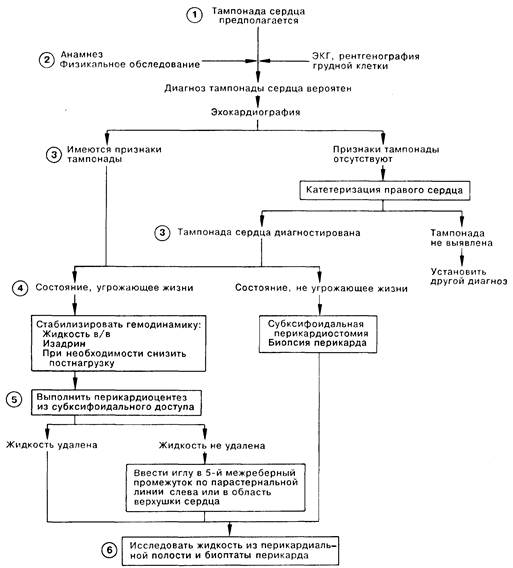
1. Тампонада сердца является неотложным состоянием, возникающим вследствие нарушения заполнения желудочков в фазу диастолы из-за прогрессивно нарастающего внутриперикардиального, либо медиастинального давления. Существует множество причин, которые могут привести к накоплению жидкости в полости перикарда. Особенное внимание следует уделять больным, недавно перенесшим серьезную травму грудной клетки. Перикардиальная тампонада встречается также в результате расслаивания аневризмы аорты и после оперативного вмешательства на сердце. Частыми причинами тампонады являются почечная недостаточность, злокачественные новообразования, лучевое поражение, а также туберкулез. 2. Данные физикального исследования у больных с тампонадой сердца зависят от выраженности гемодинамических нарушений, отражающих нарушение функции левого желудочка. Осмотр больных позволяет выявить следующие симптомы: системная гипотензия, тахипноэ, тахикардия, парадоксальный пульс. Парадоксальный пульс может отсутствовать у больных с непропорционально повышенным вследствие дисфункции левого желудочка, дефекта межпредсердной перегородки или аортальной недостаточности левожелудочковым конечным диастолическим давлением. Важным признаком тампонады сердца при физикальном обследовании является расширение шейных вен; наличие нормального давления в яремных венах исключает возможность такого диагноза. При рентгенографическом исследовании грудной клетки контуры сердца обычно не изменены. На ЭКГ выявляется синусовая тахикардия, снижение вольтажа, иногда электрическая альтернация, являющаяся высокоспецифичным признаком тампонады. 3. Эхокардиографическое исследование позволяет определить наличие жидкости внутри перикарда, а также выявить коллапс правого желудочка в ранней фазе диастолы. В сомнительных случаях применяют инвазивные методы исследования; при тампонаде обнаруживается выравнивание диастолического давления в камерах сердца. При наличии градиента давления более 23 мм рт.ст. диагноз тампонады сердца сомнителен. 4. Лечение заключается в дренировании перикардиальной полости для снижения внутриперикардиального давления. При угрожающей жизни тампонаде сердца или прогрессирующих гемодинамических нарушениях возникает необходимость пункционного перикардиоцентеза (ПКЦ). Показаниями для ПКЦ являются гипотензия, выраженный парадоксальный пульс, расширение яремных вен, угнетение дыхания и другие признаки гемодинамической декомпенсации. Если тампонада не представляет немедленной угрозы для жизни больного, альтернативой ПКЦ может быть субксифоидальная перикардиостомия, позволяющая произвести биопсию перикарда. Для диагностики тампонады и определения эффективности лечения проводят мониторинг показателей гемодинамики с помощью плавающего баллонного катетера. При невозможности немедленного выведения жидкости из полости перикарда временной мерой, позволяющей стабилизировать состояние больных, является медикаментозная терапия. 5. Для ПКЦ используют 3 различных доступа. Предпочтительным является субксифоидальный доступ, так как при нем отсутствует опасность повреждения иглой плевры, коронарных артерий и перфорации стенки правого предсердия. Если пункция из этого доступа не удается, можно ввести иглу в 5-м межреберном промежутке (МРП) рядом с левым краем грудины. Третьим доступом для пункции является верхушка сердца. Две последние методики опасны возможностью возникновения пневмоторакса, а также повреждения коронарных или внутренней грудной артерий. Для проведения ПКЦ верхнюю часть торса больного приподнимают на 20—30 над уровнем кровати, место пункции обрабатывают и обкладывают перевязочным материалом. В кожу и подкожные ткани вводят 1 % раствор лидокаина, после чего скальпелем делают неширокий разрез кожи. При субксифоидальном доступе иглу вводят примерно на 0,5 см влево от мечевидного отростка и направляют ее к правому плечу; отсутствие жидкости в шприце при аспирации указывает на необходимость изменить направление пункции, при этом игла вводится в сторону головы или левого плеча. Аспирация должна быть постоянной по мере продвижения иглы. Присоединение иглы с широким просветом к отведению V электрокардиографа позволяет обнаружить контакт с миокардом желудочков по подъему сегмента ST. Жидкость из перикардиальной полости (даже с большим количеством эритроцитов) не сворачивается; кровь, полученная непосредственно из камер сердца, сворачивается очень быстро. Низкий гематокрит также указывает на перикардиальное происхождение аспирата; однако при некоторых геморрагических формах перикардита показатели гематокрита могут не отличаться от таковых циркулирующей крови. Для продолжительного дренирования перикардиальной полости иногда вводят катетер с множественными отверстиями. Для этого через дренажную иглу вводят проводник, а по нему дренажный катетер. 6. Анализ перикардиальной жидкости заключается в цитологическом исследовании, подсчете числа клеток, определении уровня глюкозы, амилазы; определении рН, а также бактериологическом исследовании.
Глава 23
Дата добавления: 2015-02-02 | Просмотры: 1051 | Нарушение авторских прав |