|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ТРУДНОСТИ И ОСЛОЖНЕНИЯ ПРИ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ
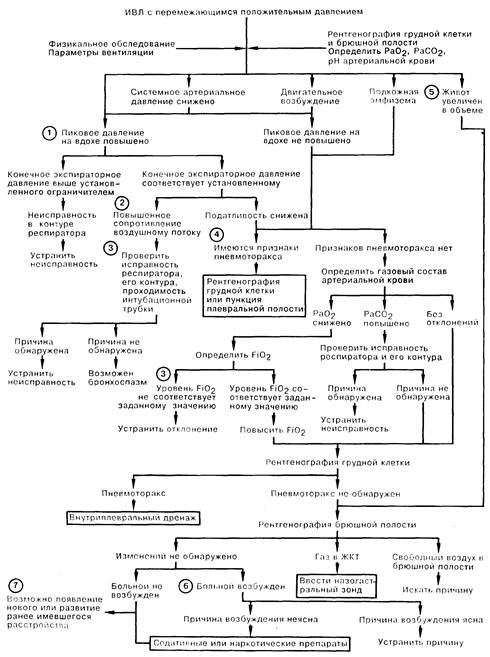
1. Повышение пикового давления в дыхательных путях на вдохе (ПДВ) всегда представляет серьезную проблему. Это явление может встречаться лишь при использовании частотных или объемно-циклических респираторов, а также в случае неисправности прессоциклических респираторов. Давление может повышаться лишь до верхнего предела, на который установлен предохранительный клапан. В повышении ПДВ можно выделить 3 фактора. Первый — это давление в конце выдоха, которое, возрастая при неисправности клапана выдоха или системы шлангов, может отменять или задерживать выдох, увеличивая, таким образом, давление и на выдохе, и на вдохе. 2. Два других фактора ПДВ можно определить при задержке выдоха и измерении пикового давления и давления в фазу плато. Зависимость давления в фазу плато (статическое давление) и дыхательного объема отражает общую (грудной стенки плюс легкие) статическую податливость. Показателем сопротивления потоку воздуха является разница между пиковым давлением и давлением в фазу плато. 3. Причиной высокого сопротивления дыхательному потоку может быть обструкция в контуре респиратора между местом, где производится измерение и эндотрахеальной трубкой. Повышению сопротивления также способствует обструкция интубационной трубки, например при ее сгибании, обструкции секретом, либо при пережатии зубами, если речь идет об оротрахеальной трубке. Наблюдение за работой респиратора, герметичностью и проходимостью его контура и воздуховода относится к наиважнейшим обязанностям персонала отделения интенсивной терапии. Недостаточное увлажнение вдыхаемой газовой смеси может привести к затвердеванию секрета на стенке интубационной трубки, а поломка обогревателя — к ожогам дыхательных путей пациента. Утечка газовой смеси в контуре более выражена при высоком пиковом давлении на вдохе, что приводит к снижению МОД и развитию гиперкапнии. Важное значение имеет измерение величины фракции кислорода в дыхательной смеси (FiO2), так как эта величина может изменяться, например, при колебании давления стенки подающих к смесителю газ трубок. 4. Разрыв легкого может привести к проникновению газа в интерстиций легочной ткани, что нередко предшествует более значительному распространению газа. В дальнейшем возможно образование пневмомедиастинума, пневмоперикарда, пневмоторакса и пневмоперитонеума, а также подкожной эмфиземы. Изредка развивается газовая эмболия артерий большого круга кровобращения. К признакам пневмоторакса, из которых не все могут быть выявлены, относятся: снижение звучности дыхательных шумов, тимпанит при перкуссии, смещение трахеи, а также повышенная проводимость звука с боковой поверхности стенки грудной клетки к срединной линии. Встречаются и неспецифические изменения уровня системного артериального давления, которые могут выражаться как в гипо-, так и гипертензии. Желательно подтвердить диагноз рентгенограммой грудной клетки, если только состояние больного не требует немедленной эвакуации воздуха из плевральной полости посредством пункции грудной клетки. 5. Увеличение объема брюшной полости обычно объясняется скоплением газа в желудке и кишечнике, и может быть следствием ИВЛ положительным давлением. Сложнее разобраться в причине появления свободного воздуха в брюшной полости; при дифференциальной диагностике следует учитывать возможность разрыва органов желудочно-кишечного тракта. 6. Причина двигательного возбуждения больного может быть простой и легкоустранимой, например неудобное положение в кровати. Применение седативных и наркотических препаратов описано ниже по ходу схемы, чтобы еще раз подчеркнуть, что их назначение оправдано лишь после того, как исключены другие, потенциально опасные для жизни больного причины двигательного возбуждения. 7. Вновь выявляемые нарушения могут объясняться как развитием новых, так и усугублением прежних расстройств; при этом вентиляция положительным давлением может обострить их. Например, повышение внутригрудного давления без увеличения венозного давления за пределами грудной клетки приводит к дефициту венозного возврата; обычно это случается лишь при гиповолемии или дилатации вен. Венозный возврат снижается при избыточном феномене «ловушки» газа в легких вследствие высокой частоты или объема вентиляции, особенно у больных с ХНЗЛ. Увеличение венозного давления также повышает внутричерепное давление. Вентиляция с положительным давлением может приводить к повышению легочного сосудистого сопротивления, следствием чего является шунтирование крови справа налево. Отек легких вследствие задержки жидкости возникает, возможно, из-за повышения уровня антидиуретического гормона (АДГ), вызванного положительным внутригрудным давлением.
Глава 57
ПРЕКРАЩЕНИЕ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ
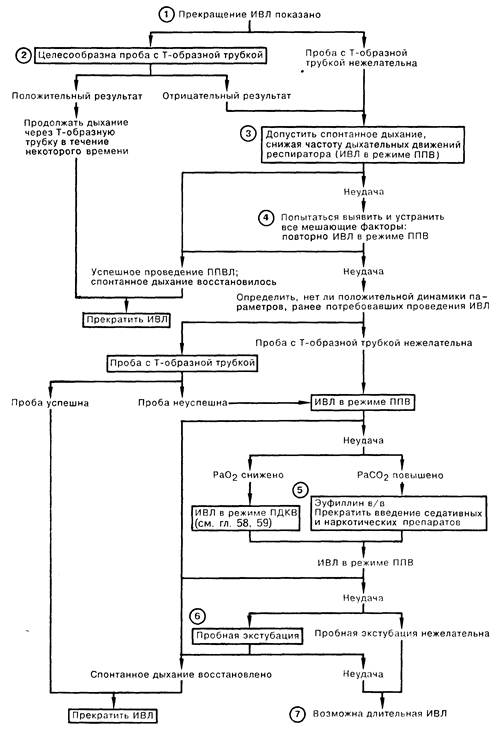
1. Показанием для прекращения ИВЛ служит положительная динамика тех симптомов и признаков, ухудшение которых ранее потребовало проведения искусственной вентиляции. Таким образом, универсальных критериев для прекращения ИВЛ нет. 2. Попытка дыхания увлажненным кислородом через Т-образную трубку показана лишь в случае, если существует высокая вероятность положительного результата. Примером может быть ситуация, когда ИВЛ проводили в течение заданного периода после неосложненного оперативного вмешательства на сердце. При этом больной должен находиться в сознании, способен сделать глубокий вдох без втяжения межреберных промежутков, а также чувствовать себя в силах дышать самостоятельно, при этом у него должна отмечаться стабильная гемодинамика. Предсказать положительный результат процедуры можно на основании определения ЖЕЛ более 10 мл/кг массы тела, а также при максимальном отрицательном давлении на вдохе ниже - 20 см вод. ст.; однако ЖЕЛ и при более низких значениях может обеспечивать поддержание самостоятельного дыхания. Положительно процедуру оценивают в том случае, если отмечается удовлетворительное самочувствие больного, стабильное состояние гемодинамики, частота дыхания менее 30 циклов/мин, удовлетворительное РаО2 (например, свыше 100 мм рт.ст. при фракции кислорода во вдыхаемой газовой смеси 1,0). а также если уровень РаСО2 составляет менее 50 мм рт.ст. При удачном проведении теста ИВЛ следует немедленно прекратить. Эта рекомендация изменяется при наличии индивидуальных показаний к ИВЛ, а также в случае, если ИВЛ проводилась более 2 сут. 3. Если проба с Т-образной трубкой больному не рекомендована, следует начать снижение минутной частоты вентиляции для увеличения «вклада» спонтанного дыхания, т.е. проводить ИВЛ в режиме перемежающейся принудительной вентиляции (ППВЛ). Этот метод безопаснее и легче регулируется по сравнению с пробой дыхания через Т-образную трубку. Снижение частоты дыханий проводится по произвольно выбранному графику; если первоначально частота дыханий составляла 14 в 1 мин, в дальнейшем можно снижать эту частоту на 2 цикла/мин каждые 4 ч. Адекватность ответа больного на каждую ступень снижения частоты искусственной вентиляции оценивается по клиническим признакам, стабильности гемодинамики, уровням РаСО2 и РаО2. 4. Следует выявлять факторы, которые могут способствовать успешному проведению ИВЛ. Неисправность оборудования может стать причиной повышения сопротивления вдоху или выдоху. У больного может продолжаться действие препаратов, вызывающих центральное угнетение дыхания; в некоторых случаях действие наркотиков продолжается до 10 сут. По возможности следует прекратить введение препаратов, вызывающих бронхоконстрикцию (анаприлин). Миорелаксанты могут иметь пролонгированное действие у больных с печеночной или почечной недостаточностью. Блокада нервно-мышечных синапсов встречается в качестве побочного эффекта некоторых антибиотиков, например стрептомицина, неомицина или гентамицина. Гипофосфатемия и гипомагниемия также приводят к мышечной слабости. Важное значение имеет правильное питание больных. Следует помнить о возможности существования миастении или периферического неврита независимо от основного заболевания. Наконец, причиной неудачи может быть отсутствие адекватной психологической поддержки. 5. Причиной гиперкапнии нередко бывает угнетение центральной регуляции дыхания. Введение эуфиллина не только приводит к бронходилатации, повышению силы сокращений диафрагмы и миокарда желудочков, увеличению диуреза, а также стимулирует вентиляцию. 6. Причиной неудачи может быть оставление в трахее интубационной трубки, поэтому желательно провести экстубацию. В этом случае требуется тщательное наблюдение за больным, а также готовность персонала, способного провести повторную интубацию. 7. Иногда единственным выходом является проведение длительной ИВЛ. Следует рассмотреть возможность использования устройств типа «качающаяся кровать» и кирасного респиратора. При сохранной функции диафрагмы возможна электрическая стимуляция нервов диафрагмы.
Глава 58
ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ С ПОСТОЯННЫМ ПОЛОЖИТЕЛЬНЫМ ДАВЛЕНИЕМ В ДЫХАТЕЛЬНЫХ ПУТЯХ
Искусственная вентиляция с постоянным положительным давлением заключается в поддержании положительного давления в дыхательных путях во всех фазах дыхательного цикла. Положительное давление в конце выдоха (ПДКВ) увеличивает остаточную функциональную емкость легких, расправляет спавшиеся альвеолы. ПДКВ приводит к уменьшению той части сердечного выброса (Qt), которая не участвует в газообмене в легких (Q8), а следовательно, уменьшается фракция шунтируемой крови (Q8/Qt).
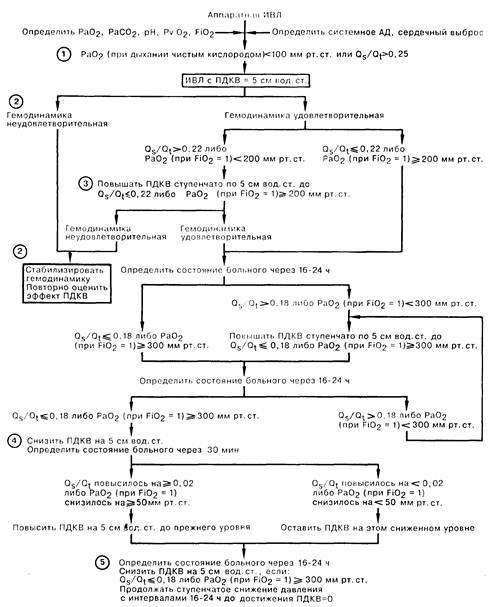
1. ПДКВ используют для увеличения РаО2 или уменьшения FiO2 при искусственной вентиляции у больных с острым заболеванием легких. Этот вид ИВЛ также помогает поддерживать проходимость дыхательных путей у больных с хроническими заболеваниями легких, в том числе бронхиальной астмой. Не доказано, что ПДКВ ускоряет раснравлсние спавшегося легкого; при отеке легких ПДКВ не снижает содержание жидкости в легких. Прежде чем установить ПДКВ, следует убедиться в том, что наблюдаемое снижение РаО2, не вызвано такими гемодинамическими нарушениями, как шок, также необходимо установить отсутствие осложнений, например пневмоторакса. 2. Хотя ПДКВ улучшает работу сердца благодаря повышению РаО2, снижению преднагрузки и, возможно, уменьшению постнагрузки левого желудочка, в то же время оно может приводить и к неблагоприятному гемодинамическому эффекту из-за снижения наполнения правого желудочка. Следствием этого эффекта является уменьшение системного АД; более достоверны определяемые изменения сердечного выброса, содержания кислорода в смешанной венозной крови, рН крови, а также уменьшение мочеиспускания. При возникновении подобных нарушений ПДКВ следует устранить, а нарушения гемодинамики скомпенсировать либо в/в введением жидкости (при легочном капиллярном давлении заклинивания менее 10 мм рт. ст.), либо при Ркз свыше 10 мм рт. ст. инфузией дофамина или добутамина. При необходимости проводят гемотрансфузию для поддержания уровня гемоглобина свыше 120 г/л. 3. Оптимальный уровень ПДКВ приводит к наименьшим осложнениям и минимальному риску летального исхода, однако следует заметить, что в настоящее время не имеется проспективного исследования по влиянию ПДКВ на количество осложнений и смертность больных при использовании ИВЛ. Для определения оптимального уровня ПДКВ различные авторы предлагали следующие критерии: максимальные значения транспорта кислорода, потребления кислорода, общей податливости; и минимальные шунтирования крови и градиента СО2 в артериальной крови и дыхательной смеси в конце вдоха. Ни один из этих критериев не является идеальным для прогнозирования результатов ИВЛ с ПДКВ. Выбор оптимального уровня остается произвольным; мы определяем его как уровень, при котором достигается умеренное, прогрессирующее снижение доли шунтируемой крови с поддержанием системной перфузии на удовлетворительном уровне. Рассчитать долю шунтируемой крови можно, зная содержание кислорода в смешанной венозной крови в образце, полученном при катетеризации легочной артерии, либо приблизительно по РаО2 при FiO2 = 1,0. Тестирование с высоким уровнем FiO2 является чувствительным методом для динамического наблюдения, но само по себе повышение содержания кислорода влияет на выраженность шунтирования. Поддерживающий уровень FiO2, выбирается таким образом, чтобы достичь безопасного РаО2, т.е. значения примерно 65 мм рт. ст. Адекватность системной перфузии определяют, как в пункте 2. 4. Снижение ПДКВ можно осуществить при достаточном улучшении состояния больного. При этом определение показателей газообмена служит более достоверным признаком, чем положительная динамика на рентгенограмме грудной клетки. Мы используем в качестве ориентира сохранение уровня шунтируемой крови менее 0,19 в течение примерно одних суток; уровень РаO2, при FiO2 = 1,0 более 300 мм рт. ст., а также возможность снизить уровень FiO2 до 0,6 или ниже. Изменение доли шунтируемой крови через 30 мин после снижения ПДКВ служит показателем возможности прекращения ПДКВ. При проведении этого теста увеличение количества шунтируемой крови не должно превышать 0,02. Преждевременный отказ от ПДКВ может привести к увеличению всего периода ИВЛ. 5. У некоторых больных бывает невозможно снизить шунтирование менее 0,19 (например, при наличии внутрисердечного шунта); в этих случаях следует принять и более высокие показатели шунтирования. Следует допустить возможность успешного прекращения ПДКВ, если шунтирование не возрастает при временном снижении давления в конце выдоха. Некоторые авторы предлагают поддерживать низкий уровень ПДКВ у всех интубированных взрослых больных. Мы не руководствуемся этим правилом, однако известно, что эта практика относительно безвредна. До прекращения ИВЛ следует оценить эффект нулевого ПДКВ.
Глава 59
Дата добавления: 2015-02-02 | Просмотры: 1215 | Нарушение авторских прав |