|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
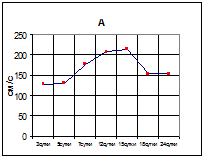
ПРОБЛЕМЫ МОНИТОРИНГА МОЗГОВОГО КРОВООБРАЩЕНИЯ У БОЛЬНЫХ С ТЯЖЁЛОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙКозлова Е.А, Ошоров А.В., Шовикова О.А., Анзимиров В.Л., Сафин А. М. Нарушения мозгового кровообращения являются одним из наиболее тяжёлых осложнений острого периода черепно-мозговой травмы (1). Непосредственно за первичными проявлениями травмы мозга, обусловленными разрывом аксонов и блокадой нейрональных связей, быстро проявляются и нарастают явления так называемой вторичной травмы мозга вследствие сопутствующего снижения АД с развитием гипоксии и отёка мозга, с ростом внутричерепного давления (ВЧД), прогрессирующим в течение первых суток после травмы. Спустя 3 - 4 суток после черепно-мозговой травмы, сопровождавшейся субарахноидальным кровоизлиянием, следует ожидать развития нового грозного осложнения - распространённого ангиоспазма церебральных артерий в результате токсического воздействия на сосудистую стенку продуктов распада крови. Своевременная диагностика и быстрая коррекция разнообразных гемодинамических факторов, осложняющих течение травматической болезни мозга и, в конечном итоге, определяющих её прогноз, весьма актуальны. Поэтому правильная организация использования неинвазивных ультразвуковых методов оценки мозгового кровообращения у больных с тяжёлой черепно-мозговой травмой является важнейшей практической задачей. Наилучшим объектом для мониторинга церебральных артерий является исследование линейных скоростей кровотока (ЛСК) в средних мозговых артериях (СМА), васкуляризирующих всю конвекситальную поверхность коры обоих полушарий мозга. Полученные данные необходимо сопоставлять с характеристиками кровотока по внутренним сонным артериям (ВСА) и по возможности дополнять исследованиями ЛСК в передних (ПМА) и задних (ЗМА) мозговых артериях и в вертебро-базилярной системе. Поскольку при постоянстве диаметра сосуда и угла инсонации регистрируемые изменения ЛСК пропорциональны изменениям объёмного кровотока, получаемая информация имеет исключительную ценность для клиники. Специфика обследования больных в условиях отделения интенсивной терапии требует выделения в первую очередь нескольких наиболее важных и определяющих диагностических критериев, способствующих наиболее быстрой оценке состояния пациентов. Основным показателем кровообращения является ЛСК. Снижение максимальных ЛСК в обеих СМА ниже 28 см/с свидетельствует об угрозе ишемии мозга и требует немедленной коррекции. Не менее опасным является и рост ЛСК свыше 140 см/с, указывающий на развитие вазоспазма, являющегося одной из существенных причин развития клинических осложнений, в особенности, если отношение ЛСК в СМА и ВСА (индекс Линденгаарда) превышает 3,0. Вторым по значимости показателем является пульсационный индекс Гослинга (PI), определяющий уровень циркуляторного сопротивления в исследуемом сосуде. Поскольку во многих работах была убедительно доказана зависимость этого показателя от уровня ВЧД, увеличение индекса может своевременно сигнализировать о развитии внутричерепной гипертензии, опасной для мозгового кровообращения при снижении перфузионного давления мозга (ПД) ниже 60 мм рт. ст. (ПД представляет собой разницу между средним артериальным и внутричерепным давлениями). Прогрессирующее снижение ПД приводит к изменению формы пульсаций допплерограммы с формированием резистивного паттерна кровотока, переходящего в т.н. реверберирующий тип кривой, систолическая и диастолическая части которой приобретают противоположную направленность и свидетельствуют о неэффективности кровотока. Адекватная оценка функциональных возможностей мозгового кровообращения невозможна без проведения соответствующих функциональных проб, исследующих резервные возможности сосудов головного мозга. Для этой цели широко используются исследования реактивности сосудов к изменениям СО2, фармакологические тесты, а в последние годы применяется компрессионный тест, позволяющий оценить состояние как дилататорного, так и констрикторного резервов ауторегуляции мозгового кровообращения. Задачей настоящей работы является изучение роли ультразвуковых характеристик мозгового кровообращения как в остром периоде тяжёлой черепно-мозговой травмы, так и в отдалённом периоде после перенесенной травмы мозга. В остром периоде черепно-мозговой травмы особенности церебральной гемодинамики были нами изучены у 11 больных в возрасте от 5 до 70 лет. Все поступившие больные находились в коматозном состоянии. У 6 из них уровень комы по шкале Глазго соответствовал 4-5 баллам, а у остальных 5 - оценивался 6 - 8 баллами. По данным КТ мозга тяжесть состояния 5 больных была обусловлена диффузным поражением мозга; у 6 – наличием острых эпи-, суб- и внутримозговых гематом, по поводу которых проводились оперативные вмешательства. Неврологический статус 5-ти пострадавших характеризовался доминированием грубых стволовых симптомов, а у остальных 6-ти наличием очаговой полушарной симптоматики. У всех больных имели место нарушения витальных функций, в связи с чем у них проводилась искусственная вентиляция лёгких (ИВЛ) в режиме нормовентиляции (рСО2 = 32 – 34 мм рт. ст.) и коррекция гемодинамических расстройств, как путём использования крупномолекулярных декстранов, так и применением вазопрессоров и симпатомиметических средств. Летальные исходы наступили у 2-х больных в течение первой недели после полученной травмы, остальные после стабилизации витальных функций были переведены в общее отделение при уровне комы 9-14 баллов по шкале Глазго. Начиная с первых суток после поступления больных в отделение реанимации, проводили повторные динамические ультразвуковые исследования мозгового кровотока методом дуплексной транскраниальной допплерографии с помощью системы «Sonos 5500». Обследования больных в условиях общего отделения проводили на приборе «Pioneer 2020 EME-Nicolett». Анализ полученных результатов показал, что в течение первых двух недель после травмы межполушарные асимметрии ЛСК и PI, как правило, отсутствовали, а коэффициенты овершута (КО) свидетельствовали о глубоком угнетении сосудистых ауторегуляторных реакций (см. рис. 1). А Б
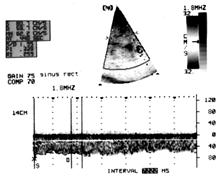
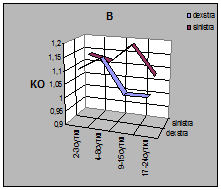
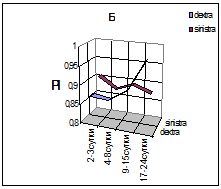
Рис.1. А. Компрессионная проба, проведенная в остром периоде черепно-мозговой травмы, выявляет значительное снижение сосудистой реактивности (КО = 1,06). Б. Показано увеличение ЛСК по прямому синусу до 70 см/с, обусловленное нарастанием гипертензионных явлений. Спустя 2 недели, одновременно с появлением межполушарной асимметрии этих показателей отмечалось появление очаговых полушарных симптомов и в неврологическом статусе. Графики динамики ЛСК, индекса пульсации (PI) и коэффициентов овершута (КО) представлены на рис 2. У 7 больных было отмечено обусловленное вазоспазмом повышение ЛСК в зонах васкуляризации обеих СМА (рис. 3), у двоих из них вазоспазм распространялся и на бассейн одной из ПМА. Величины индексов Линденгаарда у обследованных больных колебались в пределах 2.9 – 3.8.
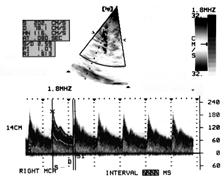
Рис. 3. Картина вазоспазма в средней мозговой артерии на 6 сутки после тяжёлой черепно-мозговой травмы. Двое больных с наиболее ранним и интенсивным развитием вазоспазма скончались. Динамика ЛСК у больного с купированным вазоспазмом и при летальном исходе представлена на графике (рис 4).
Рис. 4. Изменение значений линейной скорости кровотока в различные сроки после черепно-мозговой травмы у больных с купированным вазоспазмом (А) и при летальном исходе (Б). У остальных больных показатели ЛСК в церебральных артериях были нормальными. Снижения ЛСК не было обнаружено ни в одном из произведенных 50 исследований, что, по-видимому, обусловлено выраженностью сопутствующей гиперемии мозга. Снижение пульсационного индекса в раннем периоде черепно-мозговой травмы было отмечено у 4-х пациентов, а у остальных 7 индекс PI был повышен. По мере наблюдения за больными в течение месяца отмечалась отчётливая тенденция к росту этого показателя, отражающего постепенное нарастание внутричерепной гипертензии. В отдалённом периоде после черепно-мозговой травмы нами наблюдалось 22 пациента. После перевода больных в общее отделение у части больных отмечался постепенный регресс неврологических симптомов и прояснение сознания, что сопровождалось улучшением сосудистой реактивности, нормализацией ЛСК и PI. У остальных больных на фоне стойкого угнетения сознания, порою усиливающегося, отмечалось прогрессирующее нарастание PI при одновременном диффузном снижении ЛСК с формированием резистивного паттерна кровотока. Одновременно регистрировались признаки нарушения венозного оттока (аномальный дополнительный отток по глазным и позвоночным венам, увеличение ЛСК по венам Троларда или Розенталя свыше 20 см/с, а по прямому синусу и вене Галена – свыше 30 см. Обследование, как правило, выявляло явления посттравматической гидроцефалии (рис. 5 А). А В
После проведения шунтирующей операции и регресса гипертензионных явлений (рис. 5. Б.) обычно наблюдалось прояснение сознания и улучшение неврологического статуса. Проведение допплеровского обследования подтверждало улучшение основных показателей мозгового кровообращения. Обычно имело место двустороннее снижение ЛСК, более выраженное на стороне преимущественно травмированного полушария наряду с умеренным увеличением показателя PI. Хорошим прогностическим признаком, сочетающимся с восстановлением утраченных функций, является восстановление нормальной сосудистой реактивности. Таким образом, опыт работы с больными, перенесшими тяжёлую черепно-мозговую травму, показывает пользу, информативность и прогностическую ценность использованных показателей, как при остром периоде травматической болезни мозга, так и на стадиях последующей восстановительной терапии. СОДЕРЖАНИЕ. ПРЕДИСЛОВИЕ …………………………………………………...3 Дата добавления: 2015-02-05 | Просмотры: 1143 | Нарушение авторских прав |