|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
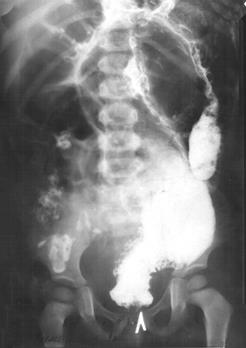
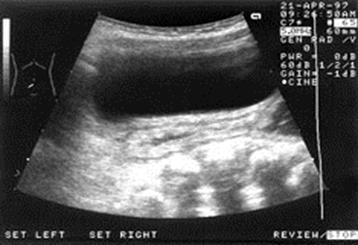
ОТВЕТ К ЗАДАЧЕ № 271. Гидронефроз слева 2 степени. 2. 1) Внутренние причины: клапаны и стриктуры мочеточника. 2) Внешние причины: сдавление мочеточника эмбриональными спайками и аберрантным сосудом, фиксированный перегиб мочеточника, высокое отхождение мочеточника от лоханки. 3. 3 стадии: 1) Пиелоэктазия. 2) Гидрокаликоз. 3) Атрофия почечной паренхимы. 4. Боли (от ноющих тупых до приступов почечной колики) – у 80 % больных. У детей раннего возраста заболевание проявляется периодическим беспокойством, диспепсическими явлениями, задержкой физического развития. Симптом пальпируемой опухоли определяется примерно у 15 % больных, а у маленьких детей чаще в связи с дряблостью передней брюшной стенки. Опухолевидное образование слабо болезненно, эластической консистенции, подвижно. Возможна асимметрия живота. 5. Анализ мочи – гематурия, лейкоцитурия. УЗИ брюшной полости и забрюшинного пространства, экскреторная урография, уретероцистография. На экскреторной урограмме - скопление контраста в левой почке, резкое расширение чашечно-лоханочной системы и самой почки, левый мочеточник не контрастируется. 6. Уретерогидронефроз, опухоль Вильмса, нейробластома надпочечника, острый пиелонефрит, опухоль брюшной полости. 7. Атрофия почечной паренхимы ведет к резкому нарушению функции почки и развитию почечной недостаточности. 8. Установление диагноза гидронефроза является показанием к операции. Она направлена на устранение препятствия к оттоку мочи в области лоханочно-мочеточникового сегмента с помощью пластики, которая заключается в иссечении этого препятствия и части расширенной лоханки с наложением анастомоза между ними по Хайнсу-Андерсену. Нефрэктомия проводится редко. 9, 10. Наблюдение уролога и нефролога. Прогноз при своевременной операции благоприятный. ЗАДАЧА № 28 Мальчик А., 3 лет, поступил в плановом порядке с жалобами на отсутствие самостоятельного стула, метеоризм. Болен с 5 месяцев, когда после введения прикорма у ребенка появилась периодическая задержка стула, сопровождающаяся вздутием живота и рвотой. После очистительной клизмы или введения газоотводной трубки появлялся самостоятельный стул. Наблюдался у педиатра и гастроэнтеролога с диагнозом: дисбактериоз. Проводимое лечение не приводило к улучшению. С возрастом у ребенка усилилось вздутие живота, очистительные клизмы не имели успеха, газы отходили плохо. Периодически возникает обильная рвота, становится видимой перистальтика кишок, нарастали симптомы интоксикации и обезвоживания. Общее состояние при поступлении тяжелое. Физическое развитие ребенка отстает от нормы. Аппетит снижен. Гипотрофичен. Кожные покровы бледно-розовые, умеренно-влажные. Живот увеличен в размерах, симметричен, при пальпации мягкий, безболезненный. Аускультативно выслушиваются звонкие перистальтические шумы. Пальцевое исследование прямой кишки: ампула пустая, тонус сфинктера повышен. В общем анализе крови – анемия средней степени. Фотография, рентгенограмма и сонограмма прилагаются.
1. Предварительный диагноз. 2. Этиология данного заболевания. 3. Проведите интерпретацию рентгенограммы. 4. Классификация данной нозологии. 5. С каким заболеванием необходимо проводить дифференциальную диагностику. 6. Определите тактику лечения данного больного. 7. Консервативное лечение. 8. Сроки и методы хирургического лечения. 9. Лечение больного в послеоперационном периоде. 10. Диспансеризация (цель, содержание, длительность). Дата добавления: 2015-12-15 | Просмотры: 1675 | Нарушение авторских прав |
 <>
<>