Недостатки. • Раздельное выполнение двух кава-кавальных анастомозов занимает больше времени, чем общий шов между предсердиями
• Раздельное выполнение двух кава-кавальных
анастомозов занимает больше времени, чем
общий шов между предсердиями, выполняе-
мый по классической методике.
• Осложнения, связанные с наложением кру-
говых кава-кавальных анастомозов (образо-
вание стеноза анастомоза верхних полых вен,
их перекрут и т.д.).
• Значительное увеличение полости комбини-
рованного левого предсердия и опасность
электромеханической диссоциации при со-
кращении предсердий реципиента и доно-
ра. В сочетании с риском дисфункции мит-
рального клапана это может грозить такими
же нарушениями гемодинамики, как и при
использовании стандартной техники транс-
плантации.
Трансплантация сердца
по Шумакову (1999)
Техника. В ходе операции из правого пред-
сердия формируют как бы общую трубку, со-
единяющую между собой верхнюю и нижнюю
полые вены. В этой трубке имеется отверстие
в виде вытянутого овала, к краям которого
подшивают анастомозы конец в бок в слегка
надсечённое отверстие нижней полой вены
донорского сердца.
Сердечный трансплантат заготавливают, как
для его пересадки по классической методике,
добавляя только надрез стенки нижней полой
вены донора длиной 5—6 см, который прово-
дят от края её пересечения параллельно полым
венам. Расслаивают предсердия реципиента по
межпредсердной борозде от устья верхней до
устья нижней полой вены и в глубину прибли-
зительно до нижнего края овальной ямки. Для
ускорения этой манипуляции предварительно
можно произвести гидравлическую препаровку
тканей межпредсердной борозды. Сердце реци-
пиента отсекают по классической методике и
удаляют излишки стенки левого предсердия так,
чтобы осталась только площадка, в которую
впадают левые и правые лёгочные вены.
С внутренней стороны рассекают остатки
задней стенки правого предсердия реципиен-
та параллельно полым венам по краю отпре-
парированного её участка с переходом на ам-
пулы этого предсердия. Удаляют излишки
задней стенки правого предсердия реципиен-
та и часть передней стенки предсердия так,
чтобы остался только мостик из стенки право-
го предсердия шириной около 3—4 см, соеди-
няющий устья полых вен.
Верхний и нижний края разреза зашивают
на некотором расстоянии обвивным непрерыв-
ным швом так, чтобы длина отверстия в виде
вытянутого овала во вновь созданной трубке
равнялась 8—10 см. После окончания анасто-
моза левых предсердий выполняют анастомоз
между краями надсечённой нижней полой вены
донора и краями отверстия вновь сформиро-
ванной трубки из предсердия реципиента, ис-
пользуя концы нитей, которыми были сшиты
края правого предсердия реципиента в облас-
ти полой вены. В конце операции создают ана-
стомозы между аортами и лёгочными артерия-
ми донора и реципиента.
Нередко длина периметров предсердий и
диаметры крупных сосудов сердца донора и
реципиента не совпадают. В этих случаях на
стороне, где длина среза больше, промежуток
между стежками также делают больше, чем на
противоположном, приводя к образованию
сборок и совпадению краёв анастомоза по дли-
не. При значительном несовпадении диамет-
ров крупных сосудов из стенки того из них.
который имеет меньший диаметр, углом иссе-
кают участок стенки, как бы уравнивая диа-
метры сосудов.
Преимущества. Эта методика сохраняет все
преимущества бикавальной трансплантации, но
отпадает необходимость создания отдельных
циркулярных анастомозов между нижними и
верхними полыми венами донора и реципиен-
та, сокращается время операции.
Техника трансплантации сердца при
протезировании трёхстворчатого клапана
При иссечении сердца реципиента оставля-
ют или одну общую манжетку левого предсер-
дия, включающую только устья правых и левых
лёгочных вен, или две раздельные манжетки,
содержащие правые и левые лёгочные вены. Это
позволяет значительно уменьшить размер по-
лости общего левого предсердия. Чтобы сокра-
тить объём общего правого предсердия, его ис-
секают, оставляя устья полых вен, к которым
пришивают вены донорского сердца. При ис-
пользовании этой методики размеры предсер-
дий и их насосная функция остаются практи-
чески нормальными, уменьшается опасность
тромбообразования внутри полостей и атрио-
вентрикулярной блокады трансплантата.
АНАТОМИЧЕСКАЯ
ТРАНСПЛАНТАЦИЯ СЕРДЦА
Разработанный Российским научным цент-
ром хирургии РАМН вариант полного удале-
ния сердца реципиента с последующей строго
анатомической его пересадкой может стать ме-
тодом выбора в кардиохирургической транс-
плантологии. Для хирургов, владеющих техни-
кой стандартной трансплантации сердца,
предложенная методика не представляет допол-
нительных технических трудностей (рис. 16-28).
Техника удаления донорского сердца при вы-
полнении анатомической трансплантации име-
ет существенные особенности, связанные с
наложением 6 анастомозов.
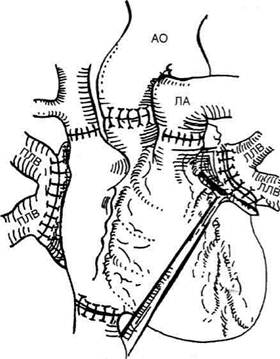
Рис. 16-28. Анатомическая ортотопическая пересадка
сердца: общий вид после завершения операции. АО —
аорта, ПЛВ — правые лёгочные вены, ЛЛВ — левые лёгоч-
ные вены, ЛА — лёгочная артерия. (Из: Шварц СИ. Принци-
пы хирургии. — Нью-Йорк, 1974.)
• Верхнюю полую вену отсекают выше впаде-
ния непарной вены. При подготовке сердца
к имплантации за счёт продольного рассе-
чения непарной вены через её устье форми-
руют широкую «розетку», что позволяет из-
бежать стеноза анастомоза верхних полых
вен при наложении шва.
• Нижнюю полую вену отсекают максималь-
но близко к диафрагме и при подготовке к
имплантации рассекают продольно по на-
правлению к устью, что позволяет избежать
стеноза анастомоза нижних полых вен.
• Особенно тщательно выделяют лёгочные
вены и отсекают их справа и слева, отсту-
пив 5 мм от впадения в левое предсердие.
После соединения устьев левых и правых
лёгочных вен вертикальными разрезами на
задней стенке левого предсердия образуют
два отверстия с манжетками в виде розеток.
Этот приём позволяет надёжно, без опасно-
сти стенозирования и кровотечения выпол-
нить анастомозы между лёгочными венами
и задней стенкой левого предсердия.
• Аорту и лёгочную артерию мобилизуют и
отсекают максимально дистальнее полулун-
ных клапанов.

Трансплантология -Ф- 495
Техника эксплантации сердца реципиента. Опе-
рацию выполняют из срединной стернотомии.
После вскрытия перикарда оценивают централь-
ную гемодинамику. АИК подключают по схеме
правая сонная артерия—полые вены.
• Полые вены канюлируют непосредственно
через их переднюю или переднебоковую стен-
ку, отступив максимально от устьев. Жела-
тельно использовать специальные Г-образные
венозные канюли, что облегчает наложение
анастомозов.
• Верхнюю полую вену отсекают в зоне её впа-
дения вместе с 5 мм миокарда правого пред-
сердия по окружности. Нижнюю полую вену
отсекают с аналогичным бортиком миокар-
да по задней и боковым стенкам, а спереди
дистально формируют небольшой лоскут в
виде язычка. Это необходимо для удобства
и простоты наложения венозных анастомо-
зов и профилактики их сужения. Таким об-
разом, правое предсердие реципиента уда-
ляют полностью.
• При удалении левого предсердия вокруг ус-
тьев левых и правых лёгочных вен оставля-
ют бортики из тканей его задней стенки
шириной 7—10 мм. Это необходимо для
удобства наложения анастомозов и профи-
лактики кровотечения из этих швов. Таким
образом, удаляют всё левое предсердие ре-
ципиента вместе с межпредсердной перего-
родкой.
• Аорту и лёгочную артерию отсекают на уров-
не вершины комиссур аортального и лёгоч-
ного клапанов.
Техника имплантации сердца. Накладывают
анастомоз левых лёгочных вен на единой пло-
щадке. Затем анастомозируют правые лёгочные
вены. Особое внимание следует уделять внут-
ренним швам. Последовательность анастомозов
далее такова: нижние полые вены, верхние по-
лые вены, лёгочная артерия и аорта. Время на-
ложения всех анастомозов 40—65 мин.
Дата добавления: 2015-01-18 | Просмотры: 892 | Нарушение авторских прав
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 |
|



