|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Этиология и патогенез. Болезнь Гиршпрунга - одно из тяжелых врожденных заболеваний желудочно-кишечного тракта у детей
Болезнь Гиршпрунга - одно из тяжелых врожденных заболеваний желудочно-кишечного тракта у детей. Впервые она была описана Гиршпрунгом в 1887 году. Автор при патологоанатомических исследованиях трупов двоих детей обнаружил у них резкое расширение толстой кишки с выраженной гипертрофией ее стенок. Это и было определено как основная причина болезни, названной мегаколон. В 1895 г. Маrfan выдвинул механическую теорию. Он считал, что перегибы сигмовидной кишки способствуют возникновению вторичного мегаколона. Его точку зрения разделял В.Е. Чернов (1904), Neter (1907) и др. Многие авторы придавали значение длине брыжейки сигмовидной кишки (Г. Я. Гуревич, 1904; И. Н. Гаген-Торн, 1928). В 1901 г. Тitel впервые предположил, что мегаколон возникает вследствие нарушения прохождения перистальтических волн через дистальный сегмент толстой кишки, который имеет изменения в ауэрбаховом сплетении. Подобные же наблюдения были сделаны Vа11е (1920), Тiffin, Chandler, Faber (1940). В 1920 году Finney описал обнаруженное им нарушение иннервации (отсутствие ганглионарных клеток) участка толстой кишки дистальное мегаколон. Этот участок кишки был резко суженным. На основании выявленных данных было высказано мнение, что причиной хронических запоров при болезни Гиршпрунга является преобладающее воздействие на мышечные волокна симпатической нервной системы. Однако применение для лечения этих больных симпатэктомий эффекта не дало. Вопрос о лечении данной болезни оставался нерешенным, так как выявленный аганглиоз не был принят за причину болезни Гиршпрунга. Только в 40-х годах (Tiffin M.E. et al., 1940; Ehrenpeis Т., 1946; Whitehouse F.R. et al., 1946; Zuelzer W.W. et al., 1948) было доказано, что основная причина развития болезни Гиршпрунга - нарушение парасимпатической иннервации, проявляющееся отсутствием нервных клеток в стенке кишки. Первопричина этого нарушения в настоящее время выяснена не до конца. Японские исследователи Okamoto E., Ueda R. (1967), изучив на 18 человеческих эмбрионах развитие межмышечного нервного сплетения, установили, что внедрение нейробластов в первичную кишечную трубку происходит на 5-12-й неделях внутриутробного развития. Миграция нервных клеток идет в краниокаудальном направлении от пищевода - на 5-й неделе, кардиального отдела желудка - на 6-й, тонкой кишки - 7-й, поперечной ободочной - на 8-10-й и прямой кишки - 12-й неделе развития. Проникновение ганглионарных клеток в подслизистое нервное сплетение происходит из межмышечного. Поэтому подслизистое нервное сплетение развивается на неделю позже. В результате воздействия на эмбрион не установленных до настоящего времени эндо- или экзогенных факторов может прекратиться миграция нервных клеток по кишечной трубке, вследствие чего и формируется аганглионарный участок кишки. Длина аганглионарного сегмента зависит от времени воздействия этих факторов. Прекращение миграции нейробластов приводит к тому, что вся кишка дистальнее уровня задержки их до терминального отдела прямой кишки является аганглионарной. В связи с этим нарушается функция аганглионарного участка кишки. Она теряет способность расслабляться. А отсутствие нормальной перистальтической волны делает невозможным продвижение содержимого кишечника через суженный сегмент. Кишка, расположенная выше зоны сужения, расширяется, стенки ее гипертрофируются, вследствие чего развивается мегаколон. Клиническая картина В зависимости от длины аганглионарного сегмента выделяют 3 формы болезни Гиршпрунга: острую, подострую и хроническую. Острая форма болезни Гиршпрунга по своему течению имеет две разновидности. В более тяжелых случаях с первых дней жизни у ребенка возникает непроходимость кишечника: задержка мекония и газов, срыгивание, затем рвота, вздутие живота. Состояние ребенка быстро ухудшается. Регулярные клизмы не имеют успеха, газы отходят плохо, нарастают явления интоксикации, анемия и потеря веса. У ребенка резко снижен тургор ткани. Кожные покровы сероватого или цианотичного оттенка. Живот больших размеров, «шаровидный». Пупок сглажен, на животе видна сеть подкожных вен, вырисовываются перистальтирующие петли раздутой толстой кишки. При ощупывании живота патологических образований не определяется. Перкуссией можно выявить высокое стояние диафрагмы вследствие резкого метеоризма кишечника. Течение острой формы обусловливается длинным аганглиозным участком кишки с резким функциональным нарушением в нем. Расположенная выше нормальная кишка с первых дней не справляется с задачей преодоления инертности пораженного участка. Несмотря на консервативное лечение, кишка быстро расширяется. Постоянный каловый застой сопутствует возникновению воспаления и изъязвления слизистой оболочки толстой кишки. Состояние больных прогрессивно ухудшается. Консервативные мероприятия подчас оказываются безуспешными. Нередко бывает трудно отличить острую форму болезни Гиршпрунга от непроходимости кишечника на почве низкой атрезии или стеноза кишки, а также мекониальной непроходимости. Вторая разновидность острой формы является переходной к подострой. При ней задержка мекония обычно разрешается консервативными мерами, затем первые две-три недели жизни ребенок имеет стул после введения газоотводной трубки. Далее стул постепенно становится более редким и скудным. Газы отходят плохо, увеличивается вздутие живота. Может наступить острая непроходимость кишечника. К 3 – 4 месяцам дети не имеют самостоятельного стула, у них часто бывают приступы непроходимости кишечника, иногда у ребенка появляется жидкий стул («парадоксальный понос»). Прогрессирует анемия, истощение. Запоздалая диагностика заболевания у этих больных может привести к летальному исходу не только в связи с имеющейся непроходимостью кишечника, но и развитием энтероколита. Подострая форма также проявляется задержкой первородного кала в первые дни после рождения. Однако после введения газоотводной трубки или клизмы у новорожденного получают меконий. Газы отходят. В последующие недели жизни ребенок имеет стул самостоятельный или при введении газоотводной трубки. После кормлений нередко бывает срыгивание. Постепенно стул становится все более скудным, в кишечнике образуются каловые камни. Из-за постоянной задержки газов увеличивается вздутие живота. В возрасте 2 – 3 месяцев введение газоотводной трубки не вызывает стула, появляется необходимость в клизмах. Ребенок становится беспокойным из-за явлений хронической кишечной непроходимости, что обычно связано с недостаточно внимательным уходом и нерегулярным консервативным лечением. Нередко явления непроходимости начинаются при закупорке аганглиозного участка каловым камнем. В некоторых случаях подострая форма выявляется позже. У ребенка ежедневно бывает самостоятельный стул на протяжении 2 – 3 месяцев. Изредка бывает задержка газов, которая ликвидируется введением газоотводной трубки или клизмой. На 2 – 3-м месяце начинают появляться задержки стула 1 – 2 дня, а затем и более продолжительные. К 5 – 6 месяцам у ребенка отсутствует самостоятельная дефекация, живот постоянно вздут. Однако частота приступов непроходимости кишечника зависит только от ухода и лечения. Анемия и гипотрофия развиваются постепенно. Упорные запоры могут сменяться поносами, в основе которых лежит дисбактериоз с развитием колита. Патогенетически подострая форма обусловлена меньшей протяженностью аганглиозного участка стенки толстой кишки, отсутствием перегибов в ней и меньшими функциональными расстройствами. Хроническая форма развивается при короткой зоне аганглиоза, локализующейся в прямой кишке, чаще после введения прикорма или перевода на искусственное вскармливание (после 5 – 6 месяцев). Запоры при этой форме появляются в более поздние сроки после введения прикорма или переводе на искусственное вскармливание. Задержки стула сначала бывают непродолжительными. После очистительных клизм наблюдаются светлые промежутки, когда у ребенка имеется самостоятельный стул. Однако постепенно и неуклонно запоры прогрессируют. Появляется необходимость в постоянных клизмах. Нерегулярность клизм приводит к формированию в кишечнике каловых камней. В отличие от детей с острой и подострой формами болезни общее состояние этих больных длительное время страдает мало. При продолжительной задержке стула (5-7 дней) у ребенка снижается аппетит, развивается вялость, апатия. Живот постепенно увеличивается в объеме. В связи с тем, что эти дети поздно обращаются к врачу, во время осмотра у них выявляются «бочкообразная» грудная клетка и «лягушачий» живот. Как правило, имеется видимая перистальтика кишечника. Тургор тканей брюшной стенки снижен. Пальпаторно определяются каловые камни, иногда принимаемые за опухоль. Диагностика Обследование детей с хроническими запорами для выявления у них болезни Гиршпрунга должно проводиться по определенной программе. Наряду с изучением анамнеза, объективного обследования больных, необходимо проводить ряд специальных исследований. Наиболее простым и обязательным является пальцевое исследование прямой кишки, которое позволяет у ряда больных выявить ее стеноз, приведший к развитию мегаколон. При болезни Гиршпрунга у большинства детей определяется повышенный тонус сфинктерного аппарата и спазм прямой кишки. Ректоромано- и фиброколоноскопия позволяют определить состояние слизистой дистальных отделов толстой кишки. Урологическое обследование (УЗИ, экскреторная урограмма) проводятся при наличии к нему показаний: жалоб и патологических изменений в анализах мочи. Из специальных методов исследования следует применять рентгенологический, сфинктероманометрический и морфогистохимический. В комплексе они позволяют поставить правильный диагноз. Рентгенологическое исследование должно проводиться после специальной подготовки. Ребенку ежедневно делаются очистительные клизмы 1% раствором поваренной соли. В день обследования за 1,5-2 часа до ирригоскопии делается последняя клизма. У новорожденных специальную подготовку кишечника проводить не рекомендуется, так как они поступают, как правило, в хирургическое отделение с клинической картиной низкой кишечной непроходимости. Если она обусловлена наличием у новорожденного острой формы болезни Гиршпрунга, то кишка выше аганглионарной зоны будет резко раздута. При ирригоскопии в этих случаях легче обнаружить зону сужения, переходную зону и расширенный участок кишки. Во всех случаях рентгенологическое исследование начинается с обзорной рентгенограммы брюшной полости в вертикальном положении. На рентгенограммах в типичных случаях определяется высокое стояние куполов диафрагмы, большое количество газов и уровни жидкости в петлях кишечника. Однако точно определить уровень и причину непроходимости при этом исследовании невозможно. Поэтому для установления диагноза болезни Гиршпрунга наиболее информативной является ирригоскопия. В Белорусском детском хирургическом центре (М.Д. Левин) разработана программа рентгенологического обследования детей с хроническими запорами. Она может быть названа методикой рентгенофункциональных исследований. Методика проведения ирригоскопии: • Взвесь бария готовится на 5% растворе поваренной соли в соотношении барий: раствор = 1: 5. Гипертонический раствор соли вызывает усиленную перистальтику и хорошее опорожнение кишки. При болезни Гиршпрунга раствор этой концентрации оказывает раздражающее воздействие на аганглионарный сегмент, приводя его к еще большему спазму. При этом более четко выявляется переходная зона, что улучшает диагностику. • Детям первого года жизни за 15 минут до исследования подкожно вводится атропин в возрастной дозировке. Атропин приводит к снижению тонуса нормально иннервированной толстой кишки, блокируя действие ацетилхолина на постганглионарное нервное волокно. Это сопровождается расширением кишки во время ирригоскопии. На агаглионарный сегмент кишки раствор атропина не действует, так как там отсутствуют ганглионарные клетки и постганглионарные волокна. Применение атропина, способствующего расширению нормально иннервированной толстой кишки, и бариевой взвеси на 5% растворе поваренной соли, вызывающем спазм аганглионарного сегмента, увеличивает визуализацию переходной зоны и точность диагностики болезни Гиршпрунга у детей раннего возраста. • Ирригоскопия производится при горизонтальном положении ребенка на трохоскопе рентгеновского аппарата. • Взвесь бария вводится в толстую кишку из градуированной кружки Эсмарха, расположенной на высоте 40 см над трохоскопом, до выявления переходной зоны в виде «воронки». В тех же случаях, когда переходную зону обнаружить не удается, производится заполнение всей толстой кишки до рефлюкса в подвздошную и делаются рентгенограммы в прямой и боковой проекциях. Одновременно определяется количество введенной в кишечник жидкости, которое соответствует действительному объему толстой кишки обследуемого больного. Его можно сравнить с нормой. Боковые рентгенограммы позволяют выявлять короткие зоны аганглиоза, а также величину ретроректального пространства. Оно измеряется на рентгенограммах, сделанных строго в боковой проекции. В норме величина его колеблется от 0,1 см у детей первого года жизни до 0,5 см у детей старше года. Возрастная норма здесь не определяется. При болезни Гиршпрунга ширина ретроректального пространства иногда достигает 3 см за счет спазма аганглионарной прямой кишки. Наряду с этим, необходимо определить отношение поперечника прямой кишки к поперечнику наиболее расширенного отдела левой половины ободочной кишки (дистальное печеночного угла). При болезни Гиршпрунга оно всегда меньше единицы. Очень ценный тест для диагностики болезни Гиршпрунга - определение при ирригоскопии реакции внутреннего анального сфинктера. У здоровых детей во время заполнения бариевой взвесью толстой кишки и повышением в ней давления, как и при нормальном акте дефекации, происходит удаление контрастного вещества через широко раскрывающийся анальный канал вследствие расслабления внутреннего анального сфинктера (положительный ректоанальный рефлекс). При болезни Гиршпрунга ректоанальный рефлекс всегда отрицательный, и поэтому бариевая взвесь выделяется узкой струёй вокруг наконечника, раскрытия анального канала не происходит. По материалам детского хирургического центра с помощью только рентгенологического обследования детей с хроническими запорами болезнь Гиршпрунга была диагностирована в 97% случаев. Сфинктероманометрия. Один из простых и безопасных методов диагностики болезни Гиршпрунга - сфинктероманометрический. Для его проведения можно использовать манометр от аппарата для измерения артериального давления и интубационную трубку с латексной манжеткой. Манжетка связана с манометром через трехканальный кран. Исследование проводится в положении больного на боку или спине. Дети первых 3-х лет жизни и беспокойные обследуются под кеталаровым обезболиванием (1 мг/кг внутривенно). В задний проход вставляется интубационная трубка диаметром 5,5 мм таким образом, чтобы надувная манжетка ее находилась в ампуле прямой кишки. После этого в манжетку вводится воздух, который способствует расправлению ее, не вызывая напряжения стенок. Затем интубационная трубка низводится до заранее намеченной на ней метки настолько, чтобы раздутая воздухом манжетка опустилась из ампулы прямой кишки в анальный канал и заняла 3/4 его проксимальной части. Через 1 минуту, когда показания манометра стабилизируются, в прямую кишку в зависимости от возраста ребенка вводится от 10 до 50 мл воздуха шприцем Жане через воздуховыводной канал интубационной трубки. Показания давления в анальном канале и его изменения видны на манометре и могут быть записаны аппаратом «Мингограф». Главное в проведении этого исследования - определение реакции внутреннего анального сфинктера на резкое повышение давления в прямой кишке. С помощью трубки с латексной манжеткой, соединенной с манометром, производится определение давления в области внутреннего анального сфинктера. Это давление называется основным, или базальным. После его регистрации через просвет трубки в прямую кишку с помощью шприца Жане резким движением вводится воздух и продолжается измерение давления. Спустя 2-3 минуты исследование повторяется.
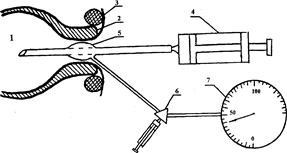
Рис. Устройство для манометрического изучения аноректальной зоны. 1 - прямая кишка, 2 - внутренний анальный сфинктер, 3 - наружный анальный сфинктер, 4 - шприц Жане, 5 - латексный баллончик интубационной трубки в анальном канале, 6 - трехканальный кран, 7 - манометр.
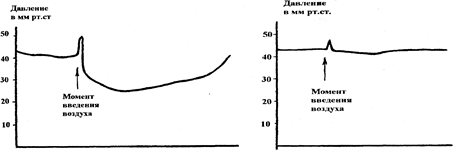
Нормальная реакция внутреннего анального сфинктера - его кратковременное сокращение, а затем расслабление со снижением давления ниже базального и постепенное возвращение до исходного уровня.
При болезни Гиршпрунга на повышение давления в прямой кишке происходит сокращение, а затем быстрое расслабление внутреннего анального сфинктера до исходного уровня, или уровня базального давления. Достоверность сфинктероманометрии на нашем материале составила более 98%. Морфогистохимический метод диагностики Включение в программу обследования детей с хроническими запорами для выявления болезни Гиршпрунга морфогистохимического метода обусловлено тем, что применяемые рентгенологический и сфинктероманометрический методы не всегда дают возможность поставить правильный диагноз. Эти трудности возникают при наличии у ребенка ультракороткой зоны аганглиоза или колостомы, наложенной в первые месяцы жизни по поводу низкой кишечной непроходимости. Характер радикальной операции у них зависит от имеющейся патологии. В этих случаях только с помощью гистохимического исследования биоптата слизистой прямой кишки можно исключить или диагностировать болезнь Гиршпрунга. Взятие биопсийного материала производится с помощью хирургической иглы и острого скальпеля. Берется кусочек слизистой с подслизистым слоем 0,2^0,2 см на расстоянии 1 см от гребешковой линии по задней поверхности стенки прямой кишки. Срезы готовятся на замораживающем микротоме с последующей окраской препаратов на ацетилхолинэстеразу. В результате исследования биоптатов слизистой прямой кишки у детей с болезнью Гиршпрунга выявлены закономерные изменения в структуре и нейро-гистохимической характеристике нервного аппарата слизистой оболочки. Они характеризуются не только отсутствием нервных клеток в подслизистом сплетении, но и особенностями гистоархитектоники, т.е. распределением и плотностью холинергических (АХЭ-положительных) нервных волокон, а также степенью активности к ним фермента - ацетилхолинэстеразы. У здоровых детей подслизистое нервное сплетение представлено более или менее крупными скоплениями нервных клеток. Ганглионарные клетки, их отростки и нервные проводники, формирующие межузловые тяжи и сплетения в стенке кишки, отличаются умеренной или слабоположительной реакцией на ацетилхолинэстеразу и неравномерной плотностью распределения составляющих их аксонов. Нервные волокна, распространяясь в подслизистом слое и мышечной пластинке слизистой оболочки, как бы «задерживаются» у основания крипт и в собственную пластинку почти не проникают. При болезни Гиршпрунга в подслизистом сплетении отсутствуют нервные клетки парасимпатической нервной системы, но имеется большое количество мощных нервных пучков, состоящих из извитых тонких АХЭ-положительных волокон. Эти волокна характеризуются выраженным увеличением активности ацетилхолинэстеразы в нервных структурах как собственного слоя слизистой оболочки, так и во всех мышечных слоях, включая и мышечную оболочку слизистой. АХЭ-положительные нервные волокна в собственной пластинке образуют густые терминальные сплетения, подрастающие к базальному слою эпителия крипт. Такое распределение и обилие холинэргических аксонов с высокой активностью фермента в слизистой оболочке прямой кишки является ведущим нейрогистохимическим критерием в диагностике болезни Гиршпрунга. Сфинктероманометрия и морфогистохимическое исследование биоптатов слизистой прямой кишки совместно с рентгенологическим методом позволяют диагностировать болезнь Гиршпрунга в 100% случаев. Лечение болезни Гиршпрунга оперативное, однако, во всех случаях ему предшествует консервативная терапия. Продолжительность и характер последней зависит от формы болезни, времени установления диагноза. Основная цель консервативного лечения - ежедневное опорожнение кишечника. Оно может быть достигнуто с помощью очистительных или сифонных клизм. Наряду с этим проводятся и другие мероприятия: 1) назначение внутрь вазелинового масла 3 раза в день в дозах - до 3 лет -1 чайная ложка, до 7 лет - десертная, а старше 7 - столовая ложка; 2) послабляющая диета - овощи, фрукты, чернослив; 3) массаж живота, гимнастика, ЛФК. Как для очистительных, так и для сифонных клизм необходимо использовать гипертонический (1%) раствор поваренной соли. Применение обычной воды (гипотонический раствор) приведет к всасыванию последней в сосудистое русло, где снизится онкотическое и осмотическое давление. Поскольку жидкость в организме всегда идет в сторону более высокого давления, то она из сосудистого русла будет перемещаться в межклеточные пространства и клетки, вызывая их набухание. Это приводит к развитию отека всех тканей, в том числе и головного мозга. Вклинение продолговатого мозга в большое затылочное отверстие сопровождается сдавлением сосудистого и дыхательного центров, что может привести к летальному исходу. Используя даже гипертонический раствор во время сифонной клизмы, необходимо строго соблюдать определенные правила. Конец трубки, введенной в кишку через анальное отверстие, должен находиться выше зоны сужения, где располагаются каловые массы. Весь объем жидкости, введенный в кишку, должен быть получен обратно. Для этого трубка оставляется в кишке на 1-2 часа после клизмы. Средние объемы жидкости, используемые для клизм, зависят от возраста детей. Так, до 6-месячного возраста берется 0,5-2 литра, 6-12 месяцев - 2-3 литра, 1-3 года - 2-4 литра, старше 3 лет - столько литров, сколько лет ребенку. Изложенное выше консервативное лечение проводится всем детям с болезнью Гиршпрунга, поскольку у них имеются запоры. Эффективность консервативного лечения зависит от протяженности аганглиоза. Чем меньше зона аганглиоза, тем лучше эффект. При острой форме болезни Гиршпрунга эффект от консервативного лечения непродолжителен, поэтому этим детям рано приходится накладывать колостому. Выполнение радикальной операции в этом возрасте представляет большую опасность для жизни ребенка. Баиров Г.А. рекомендует детей с острой формой болезни Гиршпрунга и наложенной колостомой оперировать радикально в возрасте 9-10 месяцев, с подострой формой - около 1 года и хронической - в 1-3 года. Более целесообразно выводить в виде концевой стомы супрастенотический отдел кишки. Радикальная операция им производится в возрасте 10-12 месяцев. Основная цель радикальной операции - резекция суженной аганглионарной зоны и расширенного участка над ней с низведением на промежность мобилизованной кишки. Существует три основных типа радикальных операций: - по Свенсону-Хиату-Исакову, - по Дюамелю-Баирову, - по Соаве-Ленюшкину.
Дата добавления: 2015-03-04 | Просмотры: 1402 | Нарушение авторских прав |