 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
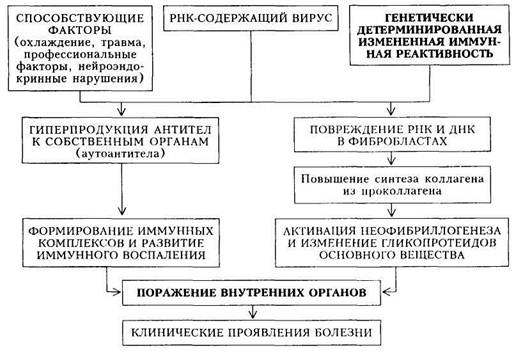
СИСТЕМНАЯ СКЛЕРОДЕРМИЯСистемная склеродермия (ССД) — системное заболевание соединительной ткани и мелких сосудов, характеризующееся распространенными фиброзно-склеротическими изменениями кожи, стромы внутренних органов и симптоматикой облитерирующего эндартериита в форме распространенного синдрома Рейно. Это определение болезни, данное В.А.Насо- новой (1989), хорошо отражает существо ССД — фиброзную «трансформацию» соединительной ткани, являющейся «каркасом» внутренних органов, составным элементом кожи и кровеносных сосудов. Подобное безудержное развитие фиброза связано с избыточным коллагенообразовани-ем в связи с нарушением функционирования фибробластов. Этиология. В настоящее время придается значение вирусам, так как имеются косвенные свидетельства их роли в возникновении ССД: обнаружены вирусоподобные включения в пораженных тканях и повышенные титры антивирусных антител. Установлена семейно-генетическая предрасположенность к ССД, так как у родственников больных обнаруживают изменения белкового обмена в виде гипергаммаглобулинемии, синдром Рейно, а иногда и ССД. К неблагоприятным факторам, способствующим проявлению болезни и ее обострениям, следует отнести охлаждение, травмы, нарушение нейро-эндокринных функций, профессиональный фактор в виде вибрации. Болезнь в 8— 10 раз чаще встречается у женщин, чем у мужчин. Патогенез. Под влиянием вируса и генетического фактора (при участии предрасполагающих факторов) происходит повреждение РНК и ДНК в фибробластах, что повышает синтез коллагена из проколлагена. Это активирует неофибриллогенез и способствует изменению гликопротеидов основного вещества соединительной ткани. В результате развиваются фиб-розно-склеротические изменения соединительной ткани. Параллельно происходит дисрегуляция иммунного ответа организма на внедрение вируса, что проявляется гиперпродукцией антител к собственным тканям (ау-тоантитела). Затем формируются иммунные комплексы, оседающие в микроцирку ляторном русле и внутренних органах, что приводит к развитию иммунного воспаления, однако выраженность иммунных и аутоиммунных нарушений при ССД не столь велика, как при СКВ. Фиброзно-склеротические изменения соединительной ткани, поражение сосудов и внутренних органов (на основе иммунного воспаления) обусловливают многообразие клинических проявлений заболевания (схема 29). Классификация. В нашей стране принята рабочая классификация ССД, учитывающая характер течения, стадию развития болезни и клинико-морфологическую характеристику поражения органов и систем (табл. 20). Таблица 20. Рабочая клиническая классификация системной склеродермии
Клинические формы: I. Типичная форма (с характерным поражением кожи). Схема 29. Патогенез системной склеродермии
В последние годы стали выделять «пресклеродермию», «диффузную кожную склеродермию», «ограниченную (лимитированную) склеродермию», включающую синдром CREST (об этом синдроме будет сказано ниже), и «склеродерму без склеродермии» (этот вариант весьма редок — не более 5 % всех больных с ССД). Для хронического течения (наиболее частого при ССД) характерны прогрессирующие вазомоторные нарушения по типу синдрома Рейно и обусловленные ими трофические расстройства, что является единствен-
нервной системы
Эзофагит, дуоденит, спруподобный синдром Истинная склеродер- хронический диффузный гломеруло-нефрит, очаговый гломерулонефрит Полиневрит, нейропсихические расстройства, вегетативные сдвиги
ным проявлением заболевания в течение многих лет. В дальнейшем присоединяется уплотнение кожи и периартикулярных тканей с образованием остеолиза и медленно прогрессирующие склеротические изменения внутренних органов (пищевода, сердца, легких). Быстро прогрессирующее течение характеризуется тяжелыми фиброзными периферическими и висцеральными поражениями уже в первый год болезни и нередким поражением почек по типу истинной склеродермичес-кой почки (что является наиболее частой причиной смерти больных). Учитывая прогрессирующий характер болезни, для оценки эволюции и степени нарастания патологического процесса выделяют три стадии течения: Стадия I — начальных проявлений — преимущественно суставные изменения при подостром и вазоспастические — при хроническом течении. Стадия II — генерализации процесса — полисиндромность и полисистемность поражения многих органов и систем. Стадия III — терминальная — преобладание тяжелых склеротических, дистрофических или сосудисто-некротических процессов, нередко с отчетливыми нарушениями функции одного или нескольких органов. Клиническая картина. Болезнь отличается полиморфностью и поли-синдромностью, отражая генерализованный характер заболевания в целом. Практически нет органа или системы, которые не могли бы быть вовлечены в патологический процесс. На I этапе диагностического поиска получают информацию, на основании которой можно составить представление о диагнозе и варианте начала болезни, характере течения процесса, вовлечении в патологический процесс различных органов, проводимом ранее лечении и его эффективности, а также осложнениях. Чаще болезнь начинается с поражения кожи, затем постепенно присоединяется поражение органов (типичная форма); в других случаях (атипичная форма) в клинической картине с самого начала доминирует поражение внутренних органов при минимальных кожных проявлениях, что затрудняет диагностику. По мере течения болезни можно составить представление о характере течения (острое, подострое, хроническое). Жалобы больных при вовлечении в патологический процесс внутренних органов соответствуют субъективным симптомам при том или ином их поражении (плеврит, артрит, синдром Рейно, дуоденит и пр.). Вместе с тем больные могут предъявлять жалобы, наиболее часто встречающиеся именно при ССД: затруднение глотания и поперхивания при глотании (в результате поражения верхней части пищевода). Вазоспастические нарушения при синдроме Рейно не ограничиваются пальцами рук, а распространяются на кисти, стопы, нередко больные испытывают чувство онемения в области губ, какой-либо части лица, кончика языка. Предъявляются жалобы на сухость слизистой оболочки рта, конъюнктивы, невозможность плакать («нет слез»). Поражение кожи лица проявляется ощущением «стянутости» кожи и рта (трудно of крыть рот). Как правило, температура тела не повышена. Похудание (иногда значительное) отмечается обычно при прогрессировании и генерализации болезни. Проводившаяся ранее терапия: кортикостероиды (длительность, дозы), а также другие средства (D-пеницилламин, аминохинолиновые производные, нестероидные противовоспалительные препараты, физиолечение) — позволяет косвенно судить о характере течения и остроте процесса. После I этапа (при длительном течении болезни) можно сделать определенное заключение о диагнозе. Сделать это в самом начале бывает крайне трудно, так как проявления ССД существенно напоминают другие заболевания из группы диффузных заболеваний соединительной ткани (СКВ, РА, ДМ), а при моно(олиго)синдромности — другие заболевания, характеризующиеся поражением лишь одного органа (сердце, легкие и пр.). На II этапе диагностического поиска получают данные, свидетельствующие о поражении органов и систем и их функциональной недостаточности. При развернутой клинической картине болезни поражение кожи наблюдается у подавляющего большинства больных и выражается в последовательном развитии отека, индурации, а затем атрофии (с преимущественной локализацией на лице и кистях). Возможны также трофические изменения кожи в виде депигментации, подчеркнутого сосудистого рисунка и телеангиэктазий. Поражение слизистой оболочек выражается в повышенной сухости. На коже могут появляться изъязвления, гнойничковая сыпь; волосы выпадают, ногти деформируются. В конечной стадии болезни кожа лица становится плотной, не берется в складку, лицо амимично, маскообразно. Характерная форма рта: губы тонкие, собраны в нерас-правляющиеся складки, постепенно теряется способность широко раскрывать рот (симптом «кисета»). Вазоспастические изменения при синдроме Рейно в виде побеления кожной поверхности отмечаются в области лица, губ, кистей и стоп. Изменение суставов проявляется в их дефигурации за счет преимущественного поражения периартикулярных тканей, а также истинного склеродермического полиартрита с преобладанием экссудативно-пролифе-ративных или фиброзно-индуративных изменений. Характерно развитие «склеродермической кисти»: укорочение пальцев (вследствие остеолиза ногтевых фаланг), истончение их кончиков, деформация ногтей, легкие сгибательные контрактуры. Такую кисть сравнивают с птичьей лапой (склеродактилия). Поражение мышц, морфологически представляя собой фиброзный интерстициальный миозит или миозит с дистрофическими и некротическими изменениями, выражается в миастеническом синдроме, атрофии, уменьшении мышечной массы и нарушении движений. В мышцах возможны болезненные уплотнения (кальцинаты). Особенно часто отложения солей кальция наблюдаются в мягких тканях пальцев рук. Поражение пищеварительного тракта: эзофагит, дуоденит, синдром нарушенного всасывания или упорные запоры — в основном выявляется на I и III этапах диагностического поиска. Поражение органов дыхания выражается в виде пневмонита, протекающего остро или хронически, вяло. Физикальные данные крайне скудны, в выраженных случаях выявляют только эмфизему легких. Значительно большую информацию дает рентгенологическое исследование, оказывающее существенную помощь и при выявлении двустороннего базального пнёвмосклероза, характерного для ССД. При выраженном пневмосклерозе и длительном его существовании развивается легочная гипертензия, приводящая вначале к гипертрофии правого желудочка, а затем к его недостаточности. Легочная гипертензия проявляет себя цианозом, акцентом II тона во втором межреберье слева от грудины, одышкой, резким снижением толерантности к физической на- грузке, резким усилением пульсации в эпигастрии (обусловленной гипертрофией правого желудочка). Поражение сердца занимает основное место среди висцеральных проявлений ССД как по частоте, так и по влиянию на исход болезни. Для ССД характерен так называемый первичный кардиосклероз, не связанный с предшествующими некротическими или воспалительными изменениями миокарда. Отмечают увеличение сердца (иногда значительное), а также нарушения сердечного ритма в виде экстрасистолии или мерцательной аритмии. Поражение эндокарда приводит к развитию порока сердца, практически всегда — митральной недостаточности. Сочетание кардиосклероза и митральной недостаточности может обусловить в ряде случаев развитие сердечной недостаточности со всеми характерными ее признаками. Перикардит при ССД наблюдается редко и протекает чаще как сухой. Поражение мелких сосудов — «склеродермическая ангиопатия» — проявляется в виде вазомоторных нарушений (синдром Рейно), в выраженных случаях приводит к кровоизлияниям, некрозу тканей пальцев, те-леангиэктазиям. Поражение почек при ССД обусловлено патологией сосудов и проявляется в виде очагового или диффузного гломерулонефрита. При поражении почек в виде изолированной патологии мочевого осадка физикальное исследование не выявляет никаких существенных патологических признаков. Диффузный гломерулонефрит с формированием АГ приводит к увеличению левого желудочка, акценту II тона во втором межреберье справа от грудины. В основе поражения ЦП С лежат сосудистые, дистрофические и фиброзные изменения, проявляющиеся симптоматикой полиневрита с нарушением рефлексов и чувствительности. Таким образом, после II этапа выявляется полиорганность поражения с преимущественным поражением кожи и ее дериватов. Степень выявленных изменений весьма различная — от субклинических до значительно выраженных. Возможность постановки диагноза ССД при преимущественном поражении кожи более высокая, чем в случаях преобладания висцеральных поражений. В последнем случае имеются предпосылки для диагностических ошибок, если на первый план выступает поражение какого-нибудь одного органа (почки, сердце). На III этапе диагностического поиска возможно: 1) определить степень активности процесса; 2) уточнить выраженность поражения внутренних органов; 3) провести дифференциальную диагностику с другими заболеваниями из группы хронических диффузных поражений соединительной ткани. В определении степени активности наибольшее значение имеют неспе-цифические острофазовые показатели, к которым относятся: а) диспро-теинемия с повышением уровня осг- и у-глобулинов; 6) появление СРВ; в) увеличение содержания фибриногена; г) повышение СОЭ. О наличии и выраженности иммунных нарушений можно судить по обнаружению ревматоидного фактора (выявляется в 40 —50 % случаев), антинуклеарных антител (в 30 —90 %), LE-клеток (в 2 —7 %). В отличие от СКВ все эти показатели при СКД выявляются в значительно меньшем титре и реже. В настоящее время диагностическое значение придается так называемым склеродермическим антителам: антитело Scl-70 и антитело к центромере (центромера является элементом хромосомы). Из прочих показателей, указывающих на нарушение обмена коллагена, следует отметить увеличение содержания оксипролина в моче и крови. При поражении почек наблюдается выраженная в той или иной степени протеинурия в сочетании с минимальными изменениями мочевого осадка (микрогематурия, цилиндрурия). При «истинной склеродермической почке» (развитие некрозов почечной ткани вследствие поражения почечных сосудов) может возникнуть острая почечная недостаточность с увеличением содержания в крови мочевины и креатинина. В целом же при ССД отмечается диссоциация между выявляемыми при пункционной биопсии выраженными морфологическими изменениями почечной ткани и сосудов и сравнительно умеренными клиническими (в том числе лабораторными) проявлениями поражения почек. Если вследствие поражения почек развивается А Г, то отмечаются изменения глазного дна (сужение артерий и расширение вен). При поражении сердца на ЭКГ — неспецифические изменения конечной части желудочкового комплекса (снижение амплитуды и инверсия зубца Г), иногда нарушения внутриже луд очковой проводимости. Рентгенологически определяется увеличение сердца. Рентгенография помогает обнаружить кальцинацию мышц и мягких тканей пальцев кисти, а также дифференцировать изменения суставов при ССД от изменений при РА (при ССД не выявляются эрозии суставных поверхностей). В 60 — 70 % случаев на рентгенограмме отмечается поражение пищеварительного тракта, особенно пищевода и кишечника. Изменения пищевода выражаются в виде диффузного его расширения в сочетании с сужением в нижней трети, ослаблением перистальтики и некоторой ригидностью стенок. При биопсии кожи, синовиальной оболочки и мышц выявляются характерные для ССД фиброзные изменения, а также изменение сосудов. Однако данные морфологического исследования не оказывают решающего значения в постановке диагноза. Диагностика. Распознавание болезни основывается на выявлении «больших» и «малых» диагностических критериев. «Большие» критерии: • проксимальная склеродерма — симметричное утолщение, уплотне «М алые» критерии: • склеродактилия — перечисленные выше кожные изменения, огра • рубцы на кончиках пальцев или потеря вещества подушек пальцев; • двусторонний базальный легочный фиброз. У больного ССД должен быть либо главный критерий («большой»), либо по крайней мере два из «малых» критерия. Наиболее типично для ССД сочетание кальциноза, синдрома Рейно, эзофагита, склеродактилии и телеангиэктазий (синдром CREST — по первым буквам английских наименований перечисленных симптомов). Диагностика ССД на ранних стадиях болезни основывается на наличии «триады» первоначальных признаков (появляющихся наиболее 18-540 рано): синдром Рейно + суставной синдром (чаще полиартралгии) + плотный отек кожи. Существенно реже в ранней стадии обнаруживается одна из висцеральных локализаций процесса. Значительные трудности в диагностике ССД наблюдаются при отсутствии характерного кожного синдрома у больных с выраженной полисин-дромной висцеральной патологией (так называемая ССД без склеродермии). В этих случаях существенную помощь оказывает рентгенологическое исследование, выявляющее нарушение моторики пищевода и его расширение, дилатацию двенадцатиперстной кишки и толстой кишки. Дифференциальная диагностика. ССД следует дифференцировать от целого ряда заболеваний и прежде всего от других диффузных заболеваний соединительной ткани, а также болезней, клиническая картина которых весьма сходна с клинической картиной поражения какого-либо органа при ССД (при условии доминирования поражения этого органа). Например, при склеродермическом поражении сердца — с атеросклеротичес-ким кардиосклерозом, ревмокардитом, неспецифическим миокардитом; при легочном поражении — с хронической пневмонией, туберкулезом, профессиональными заболеваниями легких (пневмокониоз); при поражении пищевода следует исключить рак пищевода. Основой для такой дифференциации являются типичные для ССД признаки. • Преобладание своеобразных кожных поражений в сочетании с син • В отличие от СКВ при ССД поражение внутренних органов не со • Суставной синдром при ССД в отличие от РА сочетается с мышеч • Поражение сердца при ССД в отличие от ИБС не сопровождается • Доминирующее поражение какой-либо системы или органа при • При ССД доминируют кожные поражения и синдром Рейно, тогда нии со своеобразным параорбитальным отеком лилового цвета (симптом очков). • Кортикостероиды при ССД не дают такого разительного положи В ряде случаев, когда ССД проявляется суставным, кожным и асте-новегетативным синдромами, лишь длительное динамическое наблюдение позволяет поставить правильный диагноз. Формулировка развернутого клинического диагноза учитывает рубрики, приведенные в рабочей классификации; диагноз должен отражать: 1) характер течения; 2) стадию; 3) клинико-морфологическую характеристику поражения органов и систем организма с указанием стадии функциональной недостаточности (например, при пневмосклерозе — стадию легочной недостаточности, при поражении почек — стадию почечной недостаточности и пр.). Лечение. Терапия при ССД должна быть комплексной и учитывать следующие аспекты: 1) воздействие на фиброзообразование; 2) иммуносупрессия и противовоспалительное действие; 3) воздействие на нарушение микроциркуляции; 4) воздействие на локальные проявления болезни. • Препаратом, разрушающим внутренние связи в молекуле коллаге Если лечение D-пеницилламином осложняется кожными высыпаниями, то дозу препарата уменьшают и дополнительно назначают преднизо-лон (10 — 15 мг/сут). При лечении D-пеницилламином необходимо следить за анализами мочи, так как на б—12-м месяце от начала лечения может появиться протеинурия (при ее нарастании до 0,2 r/сут препарат отменяют). Колхицин также влияет на метаболизм коллагена. Начальная доза — 0,5 мг/сут, постепенно ее повышают до 10 мг в неделю (препарат можно принимать 1V2 — 4 года). При выраженных кожных поражениях показана ферментотерапия — лидаза в виде подкожных инъекций вблизи пораженных участков или электрофорез с этим препаратом. • При ССД с висцеральными поражениями целесообразно назначить 18» При отсутствии эффекта, выраженном побочном действии, противопоказаниях (хотя положительный эффект наблюдается) назначают цитостати-ки — азатиоприн в дозе 1 —3 мг на 1 кг массы тела (150 — 200 мг/сут) в течение 2 — 3 мес, обычно в сочетании с 15 —20 мг преднизолона в сутки. При хроническом течении болезни (изолированное кожное поражение) рекомендуется длительное применение аминохинолиновых препаратов — хингамин (делагил), гидроксихлорохил (плаквенил). • Для улучшения микроциркуляции назначают сосудорасширяющие • Воздействие на локальные проявления болезни предусматривает Прогноз. При ССД прогноз определяется вариантом течения и стадией развития. Отмечено, что чем больше времени отделяет развернутую стадию от первых проявлений болезни (в частности, синдрома Рейно), тем благоприятнее прогноз. Профилактика. К группе «угрожаемых» относят лиц со склонностью к вазоспастическим реакциям, полиартралгиям, а также родственников больных, страдающих различными диффузными заболеваниями соединительной ткани. Такие лица не должны подвергаться воздействию провоцирующих факторов (охлаждение, вибрация, травматизация, воздействие химических веществ, инфекции и пр.). Больных ССД ставят на диспансерный учет. Систематически проводимое лечение (в частности, правильно подобранная поддерживающая терапия) является лучшим средством профилактики обострений. Дата добавления: 2014-12-12 | Просмотры: 1329 | Нарушение авторских прав |
 характеристика поражений
характеристика поражений




 пищеварительной системы
пищеварительной системы

 Интерстициальная пневмония, склероз, адгезивный плеврит
Интерстициальная пневмония, склероз, адгезивный плеврит

 II. Атипичные формы: с очаговым поражением кожи, преимущественно висцеральная, суставная, мышечная, сосудистая.
II. Атипичные формы: с очаговым поражением кожи, преимущественно висцеральная, суставная, мышечная, сосудистая.