|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА ПРИ ПРОНИКАЮЩИХ РАНЕНИЯХ ГРУДНОЙ КЛЕТКИТравмы грудной клетки подразделяют на проникающие и непроникающие. Проникающие ранения грудной клетки сопровождаются: • спадением лёгкого в результате внезапного проникновения атмосферного воздуха в плевральную полость (пневмоторакс);
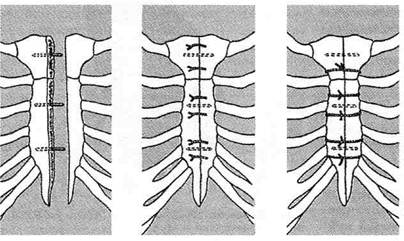
Рис. 10-7. Соединение краёв грудины после продольной стернотомии. (Из: Петровский Б. В. Атлас грудной хирургии. — М., 1971.)
• кровоизлиянием в полость плевры (гемото- ракс); • плевропульмональным шоком. Проникающие ранения в свою очередь подразделяют на ранения с открытым пневмотораксом и без него. • Открытый пневмоторакс возникает при непосредственном сообщении плевральной полости с атмосферным воздухом через рану грудной стенки (рис. 10-8). Во время вдоха воздух через рану свободно проникает в плевральную полость, а при выдохе выходит наружу. Лёгкое при этом обычно полностью коллабировано и выключено из вентиляции, что сопровождается развитием парадоксального дыхания. Лёгкое на стороне поражения в момент вдоха спадается и расправляется в момент выдоха. При этом воздух из повреждённого лёгкого через бифуркацию трахеи устремляется в бронхи здорового лёгкого, увлекая за собой кровяные сгустки, обрывки лёгочной ткани и раневую флору. • Закрытый пневмоторакс возникает при повреждении либо грудной стенки, либо лёгочной паренхимы. В обоих случаях воздух проникает в плевральную полость только в момент травмы. При небольших ранениях грудной клетки края раны быстро смыкаются и дальнейшего поступления воздуха в плевральную полость не происходит. Если же произошёл надрыв или разрыв лёгочной ткани, воздух поступает в плевральную полость до тех пор, пока не наступает спадение лёгкого и рана его закроется. Небольшое количество воздуха (300—500 см3) рассасывается в течение 2—3 нед. Если лёгкое поджато более чем на 1/4 своего объёма, следует произвести плевральную пункцию и максимально удалить воздух. Клапанный пневмоторакс представляет особую опасность. Этот вид пневмоторакса может возникнуть в результате ранения как грудной стенки, так и самого лёгкого. Повреждённые ткани служат своеобразным клапаном, пропускающим воздух только в плевральную полость, в результате чего быстро происходит опасное сдавление лёгкого, нарастающее с каждым вдохом больного (рис. 10-9). Различают два вида клапанного пневмоторакса: наружный и внутренний. ♦ Наружный клапанный пневмоторакс возникает в тех случаях, когда атмосферный воздух проникает через рану грудной клетки только в сторону плевральной полости. ♦ Внутренний клапанный пневмоторакс возникает при лоскутной ране лёгкого или повреждении бронха.
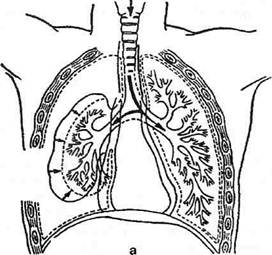
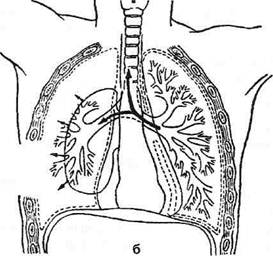
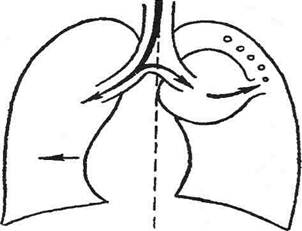
Рис. 10-8. Открытый пневмоторакс (схема парадоксального дыхания), а— вдох, б— выдох. Лёгкое на стороне ранения при вдохе спадается, воздух из него вместе с вдыхаемым воздухом перекачивается в здоровое лёгкое, средостение смещается при вдохе в противоположную сторону, при выдохе— в сторону ранения. (Из: Напалков П.Н., Смирнов А.В., Шрайбер М.Г. Хирургические болезни. —Л., 1976.) 24—1089 746 ♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 10
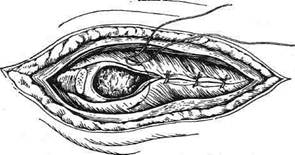
Рис. 10-9. Схема клапанного пневмоторакса. (Из: Напалков П.Н., Смирнов А.В., Шрайбер М.Г, Хирургические болезни. — Л., 1976.) ЛЕЧЕНИЕ ПРИ ОТКРЫТОМ ПНЕВМОТОРАКСЕ Для борьбы с открытым пневмотораксом предложено много способов. КС. Сапежко и Ру в 1890 г. рекомендовали вводить в плевральную полость за 10—12 дней до операции раздражающие вещества (настойку йода или 1% раствор формалина), чтобы вызвать спайки между пристеночным и висцеральным листками плевры и устранить этим внезапное спадение лёгкого в момент торакотомии. При оказании неотложной помощи на рану накладывают герметичную повязку, состоящую из толстого слоя марлевых салфеток, верхний слой повязки из прорезиненной ткани. Операция при ранениях грудной клетки с открытым пневмотораксом направлена на превращение открытого пневмоторакса в закрытый. Показание. Сообщение плевральной полости с атмосферным воздухом через рану грудной стенки. Техника. Вначале производят иссечение краёв раны в пределах здоровых тканей (рис. 10-10). В первый шов захватывают пристеночную плевру, внутригрудную фасцию, надкостницу и межрёберные мышцы (плев-ромышечный шов). Перед затягиванием последнего герметичного шва в полость плевры вводят катетер для отсасывания воздуха и крови в послеоперационном периоде. Второй ряд швов накладывают на поверхностные мышцы и фасции. Накладывают редкие швы на кожу.
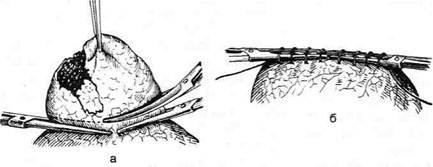
Рис. 10-10. Ушивание раны при открытом пневмотораксе. Края раны иссечены, ребро резецировано, наложены узловые швы, в которые захватывают пристеночную плевру и межрёберные мышцы. (Из: Островерхое Г.Е., Лубоцкий Д.Н., Бомаш Ю.М. Оперативная хирургия и топографическая анатомия. — М., 1996.) ЛЕЧЕНИЕ ПРИ КЛАПАННОМ ПНЕВМОТОРАКСЕ Техника. Первая помощь при клапанном пневмотораксе состоит в проколе грудной стенки толстой иглой, что снижает резко повышенное внутриплевральное давление. Основная операция, устраняющая клапанный пневмоторакс, — торакотомия с ушиванием раны лёгкого или бронха, через которую поступает воздух в полость плевры. Более доступный способ лечения клапанного пневмоторакса — постоянное дренирование плевральной полости путём наложения межрёберного дренажа по Бюлау или активная аспирация при помощи водоструйного насоса. ЛЕЧЕНИЕ ПРИ ЗАКРЫТОМ ПНЕВМОТОРАКСЕ Техника. Производят торакотомию с под-надкостничной резекцией двух рёбер. После этого производят ревизию лёгких на установление нарушения целостности лёгочной ткани. При наложении шва на лёгкое при его разрыве следует учитывать топографию сосудов. Во избежание соскальзывания и ослабления соседних швов на лёгочной ткани показано использование узловых швов. Рану лёгкого зашивают кетгутовыми швами, захватывая ткань до её дна с таким расчётом, чтобы после затягивания нитей не осталось полостей (рис. 10-11).
Рис. 10-11. Ушивание раны лёгкого при закрытом пневмотораксе, а — повреждённый участок лёгкого отграничен двумя зажимами и иссечён в пределах здоровой ткани, б — ушивание раны обвивным непрерывным швом, в — завязывание обвивного шва после удаления зажимов. (Из: Островерхое Г.Е., Лубоцкий Д.Н., Бомаш Ю.М. Оперативная хирургия и топографическая анатомия. — М., 1996.) Швы на лёгочную ткань накладывают в соответствии с ходом сосудов; их следует затягивать только до соприкосновения краёв раны. Прочность лигатур основана на захвате сосудов и бронхов, которые частично или полностью сдавливаются ими. После зашивания всей раны необходимо наложить добавочный серо-серозный шов, захватывающий висцеральную плевру и (если возможно) одновременно подшить рану к пристеночной плевре. Дата добавления: 2015-01-18 | Просмотры: 2333 | Нарушение авторских прав |