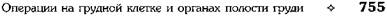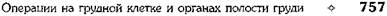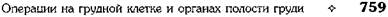|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ГРУДНОЙ КЛЕТКИДеформации грудной клетки могут быть врождёнными и приобретёнными. • Врождённые деформации обусловлены поро- ками развития позвоночника, рёбер, грудины и/или лопаток. Врождённые пороки развития грудной клетки относительно редки. • Приобретённые деформации обычно возника- ют как следствие рахита, костного туберкулё- за, хронических гнойных процессов в легких, а также повреждений грудной клетки. При большинстве деформаций грудной клетки изменение положения диафрагмы и органов грудной клетки, особенно лёгких и сердца, оказывает влияние на их функции. Наибольшее значение в хирургической практике имеют две деформации: воронкообразная и килевидная грудная клетка. ОПЕРАЦИИ ПРИ ВОРОНКООБРАЗНОЙ ГРУДНОЙ КЛЕТКЕ Воронкообразная грудная клетка может быть врождённой и приобретённой. В основе её формирования лежит врождённая неполноценность рёберных хрящей диспластического характера. Воронкообразная грудная клетка — врождённый порок развития, сопровождающийся запа-дением переднего отдела грудной клетки (грудины и передних отделов рёбер). Боковая граница углубления — рёберные хрящи. Грудная клетка увеличена в поперечном направлении, возникает кифоз в грудном отделе позвоночника. В литературе нет единого мнения об оптимальном возрасте для выполнения операции у детей. Некоторые авторы считают показанием к проведению этой операции у детей возраст старше 5 лет (ГА. Баиров, 1968; НИ. Кондра-шин, 1970). Другие рекомендуют оперировать детей до 2—3 лет (М. Равич, 1961). Оперативные вмешательства при воронкообразной грудной клетке можно разделить на две группы: • торакопластика без применения тракцион- ных швов или фиксаторов; • торакопластика с применением внутренней или наружной фиксации. Первая операция при воронкообразной грудной клетке была выполнена в 1911 г. Мейером. Среди отечественных хирургов первым, кто выполнил подобную операцию у взрослых, был НА. Богораз (1949), а у детей — ГЛ. Баиров (1960). Торакопластика по Равичу Данная методика получила наибольшее распространение. Техника. Кожный разрез у мальчиков проводят вертикально над грудиной, у девочек — волнообразно субмаммарно (рис. 10-22).
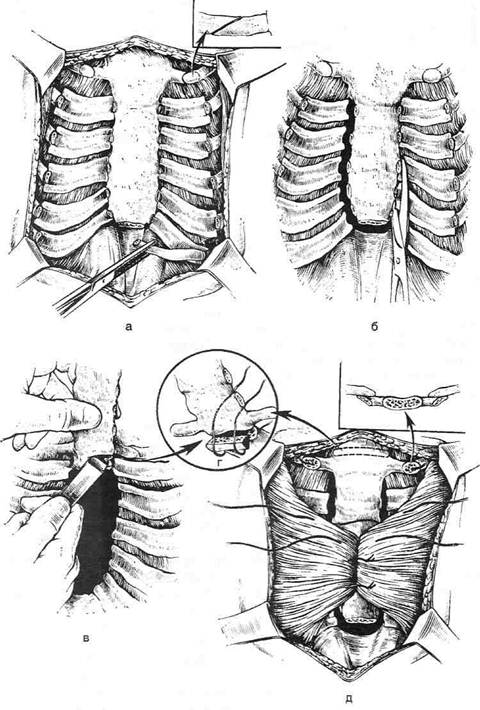
Рис. 10-22. Вертикальный (а) и субмаммарный (б) кожные разрезы. (Из: Исаков Ю.Ф., Степанов Э.А., Герась-кин В.И. Руководство по торакальной хирургии у детей. — М., 1978.) Кожу с подкожной клетчаткой отслаивают в обе стороны, грудные мышцы пересекают и отслаивают от рёбер. Мечевидный отросток отсекают от грудины и удаляют. Загрудинно тупым путём отслаивают плевральные листки в обе стороны, полностью высвобождают заднюю поверхность грудины. По обеим около-грудинным линиям II и III рёбер пересекают в косом направлении. Над деформированными участками рёберных хрящей (обычно со второго по седьмой) с обеих сторон надхрящницу рассекают в продольном направлении. Рёбра пересекают у грудины и по наружной границе деформации, деформированные участки рёбер с обеих сторон удаляют поднадхрящнично (рис. 10-23). Грудину полностью высвобождают по обеим боковым поверхностям от мягких тканей, при этом лигируют внутренние грудные артерии и затем грудину поднимают максимально кверху крючком за дистальный конец. Пересекают долотом заднюю её пластинку и в образовавшийся разрез вставляют клиновидную распорку, выкроенную из хрящевой части ребра, фиксирующую грудину в гиперкорригиро-ванном состоянии. Клин фиксируют к грудине капроновыми швами. Концы косо пересечённых рёбер с обеих сторон сшивают друг с другом капроновыми швами. Пересечённые грудные мышцы с обеих сторон подшивают к грудине. Важно закрыть мышцами раневые поверхности. На кожу накладывают шёлковые швы. Торакопластика по Кондрашину Торакопластика по Кондрашину предусматривает клиновидную резекцию небольших участков рёберных хрящей по наружной границе деформации и пересечение деформированных рёбер у грудины, а также поперечную клиновидную стернотомию по верхней границе деформации. Кроме того, производят широкое отслаивание диафрагмы от рёберных дуг. Рёберные хрящи в области клиновидной резекции сшивают, на грудину в области пересечения накладывают швы, удерживающие её в положении гиперкоррекции (рис. 10-24). Торакопластика с использованием тракционных швов Радикальная торакопластика с использованием тракционных швов впервые произведена А. Ошнер и М. Де-Бейки (1939). Суть операции заключается в мобилизации хрящевой части передней стенки грудной клетки, частичной резекции рёберных хрящей, клиновидной стер-нотомии и иссечении грудино-диафрагмальной связки. В послеоперационном периоде производили вытяжение за тело грудины с помощью проволочного шва. В нашей стране подобную торакопластику впервые применил Г.Л. Баиров. Техника. Проводят шесть кожных разрезов: продольный на уровне верхнего края деформации грудины, поперечный на уровне мечевидного отростка, ещё по два поперечных разреза с обеих сторон грудины в области наружной границы деформации (рис. 10-25). Мечевидный отросток отсекают от грудины и деформированных рёбер. Из верхнего продольного разреза выполняют поперечную клиновидную стернотомию. Из окологрудинных поперечных разрезов пересекают деформированные рёберные хрящи у грудины. Из латеральных поперечных разрезов производят клиновидную хондротомию на наружной границе деформации. Грудину в нижнем отделе рассекают продольно. В области поперечной стер-нотомии грудину сшивают капроновыми швами. В области клиновидной резекции ребра также сшивают капроновыми швами, к грудине пересечённые рёбра не подшивают. Грудину прошивают в средней трети толстой капроновой или шёлковой нитью для последующего постоянного вытяжения. На кожу в области разрезов накладывают шёлковые швы. Если деформация в области рёбер остаётся, то через соответствующее ребро проводят дополнительный тракционный шов. Для постоянной трак-ции нити фиксируют на специальной шине Маршева, которую укрепляют на грудной клет-
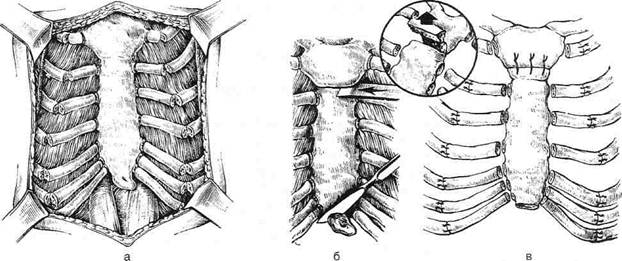
Рис. 10-23. Торакопластика по Равичу. а — субхондральная резекция деформированных хрящевых участков рёбер, хон-дротомия недеформированного вышележащего ребра в косом направлении, б — мобилизация грудины, в — пересечение задней пластинки грудины, г— фиксация клиновидного хрящевого аутотрансплантата к грудине в области пересечения, д— медиальные концы рёбер в области хондротомии уложены на латеральные и сшиты в черепицеобразном положении, сшивание мышц. (Из: Исаков Ю.Ф.. Степанов Э.А.. Гераськин В.И. Руководство по торакальной хирургии у детей. — М., 1978.)
Рис. 10-24. Торакопластика по Кондрашину. а— клиновидная резекция хрящей в области перехода в костную часть и парастернальная хондротомия, б — поперечная клиновидная стернотомия и пересечение мечевидного отростка, в — сшивание рёбер в участках клиновидной резекции и швы на грудину. (Из: Исаков Ю.Ф., Степанов Э.А., Гераськин В.И. Руководство по торакальной хирургии у детей. — М., 1978.)
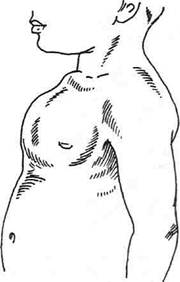
Рис. 10-25. Торакопластика п Баирову. а — мечевидный отросток отсечён и оттянут книзу, б — разрезы кожи для резекции рёбер: участки, подлежащие удалению, заштрихованы, места рассечения рёбер (парастернально) и пересечения грудины показаны пунктиром, в — сегментарная резекция ребра, г— продольное рассечение дистального отдела грудины из нижней раны, д — наложение тракционного шва на грудину, е — тракционные швы укреплены на шине Маршева. (Из: Исаков Ю.Ф., Степанов Э.А., Гераськин В.И. Руководство по торакальной хирургии у детей. — М., 1978.) 758 ♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 10 ке с упором на неповреждённые участки рёбер. Вытяжение снимают у детей до 6 лет на 14—18-й день, до 12 лет — через 3 нед и у более старших — через 24—27 дней. Другие методы В последние годы получили распространение операции, при которых торакопластику комбинируют с применением внутренней фиксации грудины и рёбер в корригированном положении с помощью спиц, металлических пластинок, костных ауто- и гомотрансплантантов. ОПЕРАЦИИ ПРИ КИЛЕВИДНОЙ ГРУДНОЙ КЛЕТКЕ Килевидная («куриная») грудная клетка характеризуется увеличением переднезаднего диаметра грудной клетки: грудина и её мечевидный отросток резко выступают вперед и рёбра подходят к грудине под острым углом (рис. 10-26). Эта деформация грудной клетки может быть врождённой, однако чаще бывает приобретённой (как следствие рахита или туберкулёзного спондилита). Операцию производят в возрасте после 5 лет.
Показания. Наличие килевидной груди с выраженным косметическим дефектом, нарушение функций органов полости груди.
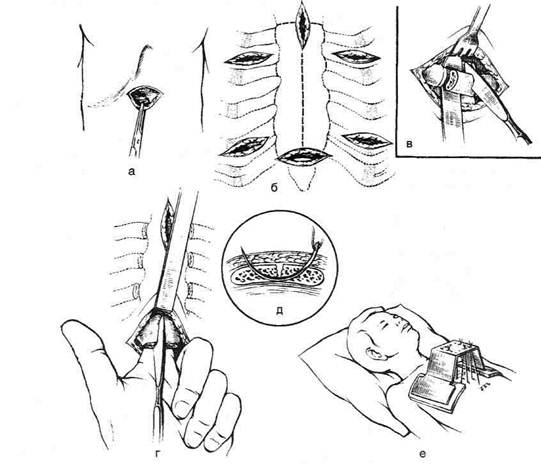
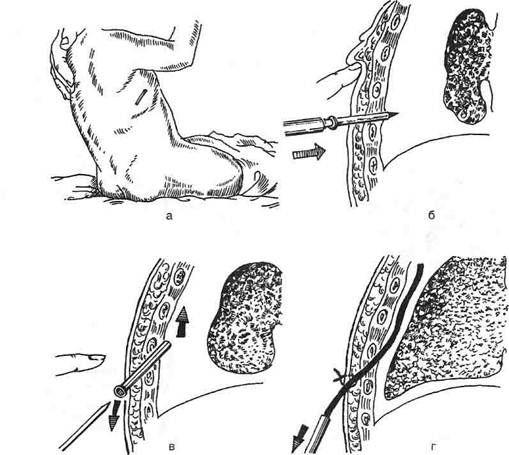
Техника. Поперечный волнообразный разрез длиной 10—15 см проводят над средним отделом деформации. Мобилизуют кожу с подкожной клетчаткой в обе стороны от разреза, широко освобождая килевидно выступающий отдел грудины и рёбер. Отсекают мечевидный отросток и частично прямую мышцу живота, оттягивая их книзу. За грудину вводят 10—20 мл 0,25% раствора новокаина и отслаивают плевральные листки от внутренней поверхности деформированной грудины и рёбер. Пересекают (под контролем пальца) наружную пластинку грудины на границе искривления, а на вершине «киля» резецируют 1—1,5 см кости. Затем иссекают рёбра (с надхрящницей) на вершине искривления на протяжении 1—1,5 см (рис. 10-27, а, б). Пересечённые рёбра и грудину сшивают отдельными капроновыми швами, рану послойно ушивают. Накладывают давящую лейко-пластырную повязку (рис. 10-27, в). ОСОБЕННОСТИ ВЫПОЛНЕНИЯ ТОРАКОТОМИИ У ДЕТЕЙ Главные факторы, определяющие выбор метода хирургического лечения, — возраст больного ребёнка и форма осложнения. Хирургическая тактика должна быть тем активнее, чем меньше возраст и тяжелее форма гнойного поражения плевры. Для удаления гноя из плевральной полости и полного расправления лёгкого в настоящее время у детей применяют два метода: пункцию плевральной полости и торакоцентез с дренированием плевральной полости. Торакоцентез Торакоцентез — наиболее эффективное вмешательство при всех видах эмпиемы плевры и пиопневмоторокса у детей младшего возраста и при свободных больших эмпиемах и пиоп-невмотораксе у детей старшего возраста. Дренирование плевральной полости с активной или пассивной аспирацией показано у детей старше 6 мес. В наиболее тяжёлых случаях пиопневмоторакса некоторые авторы применяют торакотомию с ревизией плевральной полости. Техника (рис. 10-28). Больной ребёнок сидит. Контрольной пункцией в пятом—шестом
Рис. 10-27. Этапы операции при килевидной грудной клетке, а, б— участки грудины и рёбер, подлежащие резекции (заштрихованы), в — давящая лейкопластырная повязка. (Из: Маргорин Е.М. Оперативная хирургия детского возраста. — М., 1967.)
Рис. 10-28. Торакоцентез. а— положение ребёнка и линия разреза, б— после смещения вверх кожи троакар введён в плевральную полость, в — положение троакара после извлечения мандрена и перед введением резинового дренажа, г — правильное расположение дренажа в плевральной полости. (Из: Долецкий С.Я., Исаков Ю.Ф. Детская хирургия. — М., 1970; Баиров ГА. Неотложная хирургия у детей. — П., 1973.)
межреберьях по средней подмышечной линии подтверждают наличие гноя и воздуха в плевральной полости. Проводят разрез кожи длиной 0,7—1 см (на месте пробной пункции). Введение дренажа по задней подмышечной линии не рекомендуют, так как дренаж мешает ребёнку лежать на спине. Троакар с манд-реном с некоторым усилием вводят в плевральную полость, после чего троакар поворачивают так, чтобы остриё мандрена было направлено по задней поверхности грудной стенки в сторону купола плевры. В таком положении из троакара удаляют мандрен и вводят резиновую трубку-дренаж диаметром не менее 0,5 см, срезают косо конец, захватывают зажимом и вводят через рану в плевральную полость. Трубку фиксируют к коже шёлковым швом и для полной герметизации края отверстия вокруг дренажа заклеивают липким пластырем. Свободный конец дренажа присоединяют к системе водоструйного отсоса. Удаление воздуха из плевральной полости способствует расправлению лёгкого и прижатию дренажной трубки к грудной стенке в правильном положении. Только после этого можно удалить троакар. Активная аспирация противопоказана детям с широкими или множественными бронхиальными свищами. Дата добавления: 2015-01-18 | Просмотры: 2434 | Нарушение авторских прав |