|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Развитие капиллярно-паренхиматозного блока
Хронический венозный застой
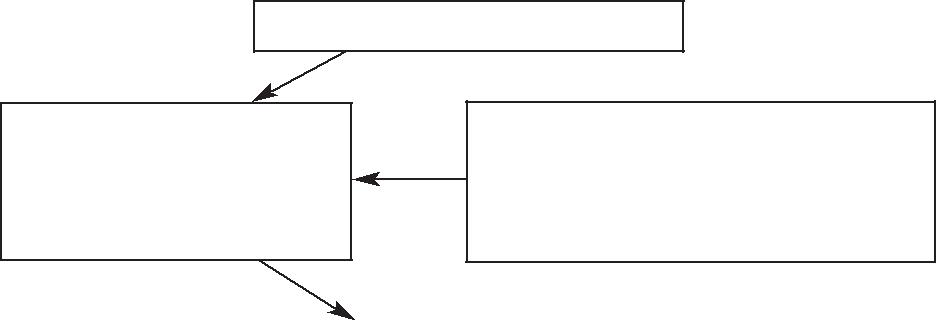
ВОЗРАСТ Преобразование истинных НАСЛЕДСТВЕННОСТЬ капилляров и венул Программируемая редукция в депонирующие и уменьшение числа микроаневризмы функционирующих капилляров
Гипоксия, плазматическое пропитывание, дистрофические, атрофические, некротические изменения тканей, склероз, гиалиноз
нарушает обмен веществ в сосудистой стенке и окружающих тка-нях, усугубляет недостаточность лимфатической системы, что обусловливает нарастающую дистрофию, атрофию паренхиматоз-ных клеток и склероз стромы органов и тканей.
2. Преобразование истинных капилляров в емкостные (депонирующие) вследствие хронического венозного застоя. Полнокровные истин-ные капилляры удлиняются, становятся извитыми, просвет их расширяется, так что эритроциты располагаются в них не в один, а в два ряда. Одновременно происходит очаговая пролиферация капилляров, в связи с чем их плотность в пораженных тканях воз-растает. Также дилатируют посткапилляры и венулы, трансформи-рующиеся в мелкие вены. В результате количество истинных капилляров в ткани уменьшается, значительное количество арте-риальной крови поступает по магистральным микрососудам сра-зу в венозную систему, что еще больше увеличивает гипоксичес-кие и метаболические изменения в тканях, чему способствует формирующаяся хроническая недостаточность лимфатических капилляров.
3. Скорости развития и выраженности описанных изменений способст-вуют первичный дефицит истинных капилляров, наблюдаемый у недо-ношенных детей, а также генетические особенности того или иного больного. Этот критерий отражает незрелость микроциркуляторно-го русла и обменного звена микрогемодинамики. Так, при недоно-шенности отмечается централизация микроциркуляции с пониже-нием капиллярного кровотока и транскапиллярного обмена. Значительно большее значение и распространение имеет програм-мируемая редукция истинных капилляров, носящая системный ха-рактер и наблюдаемая при старении. У пожилых лиц, как и в усло-виях патологии, поражение микрососудов, начинаясь с дистально расположенных капилляров, захватывает пре-, посткапилляры, а также магистральные капилляры, артериоло-артериолярные, ве-нуло-венулярные и артериоло-венулярные анастомозы с форми-рованием еще большей централизации микрогемодинамики и на-растающей трофической и кислородной недостаточности тканей.
Следует отметить, что централизация микроциркуляторного кро-вообращения первоначально имеет компенсаторное значение, так как способствует разгрузке периферических капилляров. Однако со вре-менем длительная тканевая гипоксия вызывает необратимые некро-тические, атрофические и склеротические изменения. Наличие депо-нирующих капилляров, артериоло-венулярных и других коллекторов ведет к значительной перегрузке венозного русла, дилатации просвета микрососудов, их атонии и, в конечном счете, к еще большей веноз-ной гиперемии. Получается замкнутый порочный круг, разорвать который возможно лишь на начальных стадиях его формирования.
Вследствие названных причин при хроническом общем веноз-ном полнокровии развиваются следующие изменения:
• в коже и подкожной клетчатке, особенно нижних конечностей,наблюдаются расширение и полнокровие венозных сосудов (цианоз), отек вплоть до анасарки, атрофия эпидермиса, склерозсобственно дермы, застой лимфы. В дистальных отделах конечно-стей и в ногтевых ложах из-за развитой венозной сети отмечается акроцианоз. На фоне хронического венозного застоя часто разви-ваются длительно не заживающие и трудно поддающиеся лече-нию трофические язвы стоп и голеней;
• в серозных полостях из-за скопления отечной жидкости (транссу-дата) развивается гидроторакс, гидроперикард и асцит. По сравне-нию с другими видами транссудата асцитическая жидкость богата белками, прежде всего альбумином, а также содержит глюкозу, натрий и калий;
• в печени отмечается развитие мускатной печени, напоминающей по своему виду срез мускатного ореха. Орган увеличен в размерах, плотноватой консистенции, с закругленными краями. Венозная гиперемия и кровоизлияния в центральных отделах долек, атро-фия и некроз центролобулярных гепатоцитов, а также жировая дистрофия печеночных клеток на периферии долек придают пече-ни на разрезе пестрый вид за счет чередования темно-красных
и желтовато-коричневых участков. Дальнейшему распространению венозной крови из центральной части препятствует более высокое давление в системе печеночной артерии на периферии дольки. Хроническая гипоксия приводит к разрастанию соединительной ткани по ходу синусоидов (капилляризации синусоидов), являющей-ся отражением развития капиллярно-паренхиматозного блока, увеличивающего кислородную недостаточность и метаболические нарушения. В финале формируется мускатный фиброз, а затем
и мускатный (кардиальный) мелкоузловой цирроз печени;
• в легких вследствие диапедеза эритроцитов из гиперемированных венозных сосудов развивается гемосидероз, а также диффузное разрастание соединительной ткани в межальвеолярных перего-родках, вокруг бронхов и сосудов, что придает органам буроватую окраску и плотную консистенцию — бурая индурация легких. В мо-кроте больного при микроскопическом исследовании обнаружи-вают гемосидерофаги, получившие название клеток сердечной недостаточности, или сердечных пороков. Выраженные склероти-ческие процессы обусловлены не только хронической гипоксией, но и резорбционной, а затем и механической (из-за “забивания” просвета лимфатических капилляров сидерофагами) недостаточ-ностью лимфатической системы, а также склерогенным эффек-том SH-ферритина, входящего в состав гемосидерина, обладаю-щего к тому же вазопаралитическим действием, еще больше увеличивающим венозный застой;
• в почках развивается цианотическая индурация, обусловленная венозным застоем и лимфостазом, особенно выраженными вслед-ствие сброса крови в мозговое вещество по юкста-медуллярному шунту. Органы увеличены в размерах, плотные, синюшные. Сни-жение ударного объема сердечного выброса при хронической сер-дечно-сосудистой недостаточности приводит к уменьшению почечного кровотока, что наряду с капиллярно-паренхиматозным блоком увеличивает тканевую гипоксию, стимулирует ренин-ангиотензиновую систему (спазм внутрипочечных артериальных сосудов) и еще больше нарушает метаболические процессы (дистро-фия эпителия канальцев), и активирует склероз стромы органов;
• в селезенке отмечается увеличение размеров (застойная спленоме-галия), уплотнение, синюшная окраска, отсутствие соскоба пульпы,что получило название цианотическая индурация селезенки. При гистологическом исследовании фолликулы атрофичны, крас-ная пульпа склерозирована, полнокровна. Особенно выражены эти изменения при портальной гипертензии, вызванной мускат- ным фиброзом или кардиальным циррозом печени.
Местное венозное полнокровие. В пораженных органах и тканяхотмечаются в зависимости от продолжительности процесса острые или хронические изменения, аналогичные общему венозному пол-нокровию. По этиологии выделяют 3 его разновидности:
• обтурационное, обусловленное закрытием просвета вены тромбом,эмболом, воспалительным процессом. Может быть как острым, так и хроническим;
• компрессионное, возникающее при остром или хроническом сдав-лении вены извне жгутом, опухолью, разрастающейся рубцовой тканью;
• коллатеральное, формирующееся при затруднении оттока кровипо магистральному венозному сосуду.
Например, при портальной гипертензии вследствие цирроза
печени происходит сброс крови по порто-кавальным анастомозам с развитием венозной гиперемии и варикозного расширения вен пи-щевода, кардиального отдела желудка, геморроидального сплетения, вен передней брюшной стенки (“голова медузы”). При этом отмеча-ется также развитие асцита и застойной спленомегалии, характери-зующейся значительным увеличением массы селезенки (до 700 г и более), расширением синусоидов, заполненных кровью, гемосиде-розом и склерозом пульпы. Портальная гипертензия возникает при любом диффузном склеротическом процессе в печени, приводящем к сдавлению ее микроциркуляторного русла. В результате прохожде-ние крови из воротной вены в печеночную затрудняется, формиру-ется венозный застой печени. Значение местного венозного полнокровия заключается также в возможности развития красных (венозных) инфарктов, например,
в селезенке при тромбозе или остром сдавлении селезеночной вены. При пилефлебите, тромбозе печеночной вены, аномалии ее разви-тия, сдавлении опухолью, паразитом, фиброзными спайками (синд-ром или болезнь Бадда—Киари, G. Budd H.—Chiari) может развиться местное острое или хроническое венозное полнокровие с формиро-ванием в последнем случае мускатной печени, а затем мускатного фиброза и цирроза органа.
Нарушения гемостаза. Комплекс механизмов, поддерживаю-щий кровь в жидком состоянии, без ее свертывания в просвете сосуда или просачивания через сосудистую стенку, получил назва-ние гемостаза. Так как патологические состояния, связанные со свертыванием крови разбираются в следующей лекции, то здесь следует рассмотреть другие изменения, связанные с нарушениями гемостаза.
Кровотечением (геморрагией, от греч. haima — кровь и rhein —течь) называется выход крови за пределы сосудистого русла или сердца в окружающую среду (наружное кровотечение) или в полости тела, просвет полого органа (внутреннее кровотечение). Примерами наруж-ного кровотечения являются метроррагия (маточное), мелена
(кишечное), а внутреннего — гемоперикард, гемоторакс, гемоперито-неум и гемартроз (в полость перикарда, плевры, брюшной полостиили сустава соответственно).
В зависимости от источника кровотечения делятся на артериаль-ные, венозные, артериально-венозные (смешанные), капиллярные, паренхиматозные (капиллярные из паренхиматозных органов) и сер-дечные.
Частным видом кровотечения является кровоизлияние, при кото-ром кровь накапливается экстраваскулярно в тканях. Различают четыре его разновидности:
• гематома — кровоизлияние с нарушением целостности тканейи образованием полости;
• геморрагическое пропитывание (инфильтрация) — кровоизлияниес сохранением целости ткани;
• кровоподтек (синяк) — плоскостное кровоизлияние в коже, под-кожной клетчатке, слизистых оболочках;
• петехии — точечные кровоизлияния в коже, слизистых и серозных оболочках, внутренних органах.
Множественные петехиальные кровоизлияния, сливающиеся между собой в более крупные по размерам, называют геморрагичес-кой пурпурой, а кровоподтек до 2 см диаметром — экхимозом.
К механизмам развития как кровотечений, так и кровоизлияний относят:
• разрыв (haemorragia per rhexin), возникающий вследствие травмнеизмененного сосуда или некроза (разрыв сердца при инфаркте миокарда), воспаления (сифилитический мезаортит с разрывом аорты), аневризмы пораженной сосудистой стенки;
• разъедание (haemorragia per diabrosin), или аррозивное кровотече-ние, развивающееся при разрушении сосудистой стенки воспа-
лением (чаще гнойным), злокачественной опухолью, некрозом (казеозный некроз в кровоточащей туберкулезной каверне), воз-действии химических веществ (желудочный сок может вызвать кровотечение из язвы желудка), прорастании ворсинами хориона сосудов маточной трубы при внематочной беременности;
• диапедез (haemorragia per diapedesin, от греч. dia — через, pedao —скачу), отличающийся выходом крови за счет повышения сосуди-стой проницаемости, как правило, сохранных сосудов микроцир-куляторного русла при тяжелой гипоксии, интоксикации, инфек-ции, различных коагулопатиях, геморрагических диатезах. Сравнительно часто диапедезные кровоизлияния развиваются
при гипертоническом кризе, системных васкулитах, лейкозах, гемофилии, уремии.
Склонность к спонтанным кровотечениям или кровоизлияниям в ответ даже на незначительное повреждение получило название геморрагического диатеза. Такое состояние связано с качественнымиили количественными изменениями тромбоцитов, недостаточнос-тью гемокоагуляции, патологической ломкостью или повышенной проницаемостью сосудистой стенки как наследственными, так и приобретенными. Основными причинами кровотечений (кровоизлияний) являются:
1. Повышенная ломкость сосудистой стенки отмечается при врожден-ных ее дефектах, инфекциях и интоксикациях, гипо- и авитами-нозах, стероидной терапии;
2. Дефекты тромбоцитов. К ним относятся тромбоцитопении любогогенеза, наследственные или приобретенные ослабления адгезии (болезни фон Виллебранда, Бернара-Сулье, наследственный геморрагический диатез и др.), ослабленная агрегация или умень-шение секреции тромбоцитов;
3. Недостаточность факторов коагуляции врожденного (гемофилия Апо фактору VIII, гемофилия В по фактору IX, болезнь фон Вилле-бранда, по другим факторам свертывания крови) или чаще приоб-ретенного происхождения (при заболеваниях печени, дефиците витамина К, некоторых иммунных поражениях);
4. Избыточная внутрисосудистая коагуляция, например, при диссемини-рованном внутрисосудистом свертывании крови — ДВС-синдроме (см. следующую лекцию).
Исход кровоизлияний может быть благоприятным (рассасыва-
ние излившейся крови, организация, инкапсуляция, образование “ржавой” кисты) и неблагоприятным (нагноение при присоединении инфекции).
Значение кровотечения обусловлено его видом, выраженностью и продолжительностью. Так, разрыв сердца при инфаркте миокардас формированием гемоперикарда быстро приводит к смерти больного, хотя общее количество излившейся крови составляет обычно не более 100—200 г. При артериальном кровотечении может развиться мас-сивная кровопотеря и острое малокровие с летальным исходом. Длительное небольшое кровотечение из хронической язвы желудка или двенадцатиперстной кишки обусловливает хроническую постге-моррагическую анемию. Значение кровоизлияния зависит прежде всего от его локализации и лишь затем от его размеров. Даже неболь-шое кровоизлияние в головной мозг может вызвать поражение жиз-ненно важных центров, отек мозга и смерть больного, тогда как даже массивные неосложненные кровоизлияния в подкожную клетчатку не представляют опасности для жизни.
Плазморрагия — выход из просвета сосуда плазмы крови с пропи-тыванием окружающих тканей (плазматическое пропитывание) вследствие повышенной сосудистой проницаемости. Плазморрагияпроисходит трансэндотелиально за счет ультрафильтрации (выход плазмы через поры базальной мембраны эндотелия за счет повыше-ния гидростатического или осмотического давления), диффузии (обусловленной градиентом плазменных компонентов в просвете и вне сосуда), микровезикулярного транспорта (микропиноцитоз или цитопемзис, происходящий вследствие активности ферментативных систем эндотелиоцитов). Возможен и интерэндотелиальный выход плазмы. Таким образом, плазморрагия определяется повреждением сосудистой стенки (прежде всего ее интимы) и изменением констант крови. При морфологическом исследовании стенка сосудов микро-циркуляторного русла утолщается, становится гомогенной, а при электронно-микроскопическом исследовании в набухших эндоте-лиоцитах отмечается большое количество микровезикул, образова-ние фенестр и туннелей, появление межклеточных щелей, разрых-ление базальной мембраны интимы. Накопление плазменных компонентов приводит к повреждению клеток и межклеточного вещества как в сосудистой стенке, так и периваскулярных тканях, в исходе которого развивается гиалиноз, а в тяжелых случаях — фибриноидный некроз.
Шок — тяжелое патологическое состояние, характеризующеесяциркуляторным коллапсом (острой недостаточностью кровообраще-ния) после сверхсильного воздействия на гемостаз. Различают гипо-волемический, кардиальный, септический и сосудистый типы шока.
Ги п о в о л е м и ч е с к и й ш о к обусловлен быстрым уменьше-нием на 20% и более объема циркулирующей крови, что отмечается при острой кровопотере, обезвоживании. Так, потеря жидкости и электролитов возможна при обширных ожогах (вследствие выхода плазмы из поврежденных микроциркуляторных сосудов), при тяже-лой рвоте, профузной диарее.
К а р д и а л ь н ы й ш о к развивается в ответ на снижение удар-ного объема при поражении сердца, наблюдается при инфаркте миокарда, тяжелом миокардите, острой митральной или аортальной недостаточности, тромбозе протезированного клапана, разрыве межжелудочковой перегородки, гемотампонаде сердечной сорочки. Выраженное падение артериального давления приводит к значи-тельному снижению кровенаполнения тканей, аналогичному гипо-волемическим изменениям.
С е п т и ч е с к и й (т о к с и к о - и н ф е к ц и о н н ы й) ш о к возни-кает при наличии инфекции, вызванной грамотрицательной (E. coli, Proteus, Klebsiella и др.) реже грамположительной (стафило-, стрепто-, пневмококки) микрофлорой. Выделяемые токсины (прежде всего эндотоксины) активируют системы комплемента, коагуляции, фиб-ринолиза, а также тромбоциты и нейтрофилы. В результате стимули-
руются образование оксида азота (мощного вазодилятатора), фактора некроза опухолей α, интерлейкинов, вызывающих острую недоста-точность кровообращения.
С о с у д и с т ы й (п е р е р а с п р е д е л и т е л ь н ы й) ш о к может быть нейрогенным (травматическим, болевым, при повреждении спинного мозга, как осложнение наркоза) или анафилактическим, вызванным генерализованными реакциями гиперчувствительности. Вследствие выраженной вазодилатации, повышения проницаемости капилляров и артериовенозного сброса происходит перераспределе-ние внутрисосудистого объема крови, сопровождающееся значи-тельным снижением общего периферического сосудистого сопро-тивления.
Шок в своем развитии проходит три стадии:
1. Непрогрессирующая (ранняя) стадия шока характеризуется сниже-нием давления крови и объема сердечного выброса с сохранением относительно нормального кровенаполнения жизненно важных органов. Это происходит за счет компенсаторной вазоконстрик-ции сосудов, прежде всего кожи и кишечника. При истощении адаптивных механизмов шок переходит в следующую стадию;
2. Прогрессирующая стадия шока отличается выраженной клиничес-кой симптоматикой, глубоким коллапсом, обусловленным пони-
женным кровенаполнением всех органов и тканей (тканевой гипоперфузией из-за увеличивающейся артериальной дилата-ции), развитием метаболических и циркуляторных расстройств.
3. В необратимую стадию шока наблюдается выраженная недоста-точность кровообращения на уровне микроциркуляторного русла с нарушением целостности сосудистой стенки, быстро нарастаю-
щей полиорганной недостаточностью, заканчивающейся смертью больного.
При морфологическом исследовании отмечаются генерализо-ванные дистрофические и некротические изменения, явления ДВС-синдрома (петехиальные кровоизлияния, стаз, тромбы в мик-роциркуляторном русле). Помимо этого в связи с особенностями строения и функционирования различных органов в каждом из них возникают своеобразные изменения — шоковые органы. Так, для шоковой почки характерно развитие некротического нефроза (некроза эпителия извитых канальцев). Шоковое легкое проявляет-ся очагами ателектазов, серозно-геморрагического отека, иногда с выпадением нитей фибрина (гиалиновые мембраны). В мозгу возни-кает ишемическая энцефалопатия, проявляющаяся отеком, точечны-ми кровоизлияниями и очагами некроза. В сердце наблюдают мел-кие, преимущественно субэндокардиальные очаги кровоизлияний
и некроза миокарда, жировую дистрофию кардиомиоцитов с явле-ниями их пересокращения. В корковом слое надпочечников происхо-дит уменьшение вплоть до полного исчезновения липидов, использую-щихся для синтеза стероидных гормонов. В желудочно-кишечном тракте обнаруживают кровоизлияния, эрозии и острые язвыв слизистой оболочке. Шоковая печень отличается жировой дистро-фией гепатоцитов, а в отдельных случаях даже их центролобуляр-ным некрозом.
Прогноз шока зависит от его типа, тяжести, стадии, на которой начато лечение, наличия осложнений. В настоящее время при тяжеломкардиогенном или септическом шоке летальность достигает 50%
и выше.
Нарушения лимфообращения. Недостаточность лимфатическойсистемы делится на механическую, динамическую и резорбционную.
Механическая недостаточность лимфатической системы разви-вается при возникновении органического или функционального препятствия току лимфы, что наблюдается при закупорке лимфати-ческих сосудов атипичными клетками, сидерофагами, паразитами, сдавлении их опухолью, при удалении лимфатических узлов, а также при спазме лимфатических коллекторов, венозном застое.
Динамическая недостаточность лимфатической системы возни-кает при несоответствии между избытком тканевой жидкости и ско-ростью ее отведения, что имеет место при значительном повышении проницаемости кровеносных сосудов.
Резорбционная недостаточность лимфатической системы обус-ловлена уменьшением проницаемости лимфатических капилляров или изменением дисперсных свойств тканевых белков.
Лимфостаз — остановка тока лимфы. Встречается при недоста-точности лимфатической системы. Общий лимфостаз возникает при общем венозном застое, так как одним из ведущих факторов, опре-деляющих отток из лимфатических сосудов (в частности, грудного протока) в вены, является разница давления между лимфой и кро-вью. Регионарный лимфостаз формируется при местной венозной гиперемии, обтурации паразитами крупных лимфатических сосудов или сдавлении их опухолью.
К последствиям лимфостаза относят лимфедему — лимфатичес-кий отек, сочетающийся с хилезом серозных полостей, придающим жидкости молочный белый цвет (хилезный асцит, хилоторакс). Могут возникать хилезные кисты, лимфатические свищи (наружные или внутренние, образующиеся после травмы тканей с лимфоста-зом), лимфовенозные шунты, лимфатические тромбы, состоящие из белковых коагулятов и закрывающие просвет сосудов, лимфангиоэк-тазии (неравномерные расширения лимфатических сосудов, содер-жащие свернувшуюся лимфу).
Значение нарушений лимфообращения (развивающегося, как пра-вило, в тесной связи с нарушениями кровообращения) заключается в нарушении обмена веществ в пораженных тканях, развитии в острых случаях дистрофических, гипоксических и некротических изменений. При хронических нарушениях к перечисленным патологическим процессам присоединяются атрофия и склероз (вследствие актива-ции фибробластов) вплоть до развития слоновости. Дата добавления: 2015-12-15 | Просмотры: 1162 | Нарушение авторских прав |