|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Одинаковой ли по калорийности должна быть диета для больного ИЗД и ИНЗД?Конечно, нет, ИЗД, как правило, сопровождается дефицитом веса и представленные выше примеры по потребности калорийности пищи относятся к больным, страдающим ИЗД. Сахарный диабет П типа (ИНЗД) протекает с ожирением или избыточной массой тела. Потребность в калорийности для этих больных меньше и при расчете калорийности на сутки необходимо показатели идеальной массы тела помножить на 20 ккал (для женщин) и 25 ккал (для мужчин). При правильно рассчитанной калорийности пищи у больных, страдающих ИНЗД, должно быть снижение массы тела на 300-400 г за неделю. Так, калорийность пищи в сутки у больного, страдающего ИЗД в возрасте 30 лет и имеющего рост 168 см, идеальная масса тела должна составлять 65,5-66 кг должна составлять 2330 ккал (66x35 = 2330). Для больного, страдающего ИНЗД в возрасте 45 лет при таком же росте и избыточной массе тела суточная калорийность пищи должна быть 1650 ккал (66x25=1650). Набор продуктов для приготовления пищи в течение дня должен быть подобран с учетом содержания в них углеводов, белков и жиров. При этом необходимо помнить, что 55-60% суточной калорийности должно приходиться на углеводы, 16% - на белки и 24% - на жиры. Так, в диете с содержанием суточной калорийности 2330 ккал количество углеводов составляет 320г (55% суточной калорийности составляет 1281,5 ккал; 1 г углеводов при сгорании дает 4 ккал; количество углеводов - 1285,5. 4 = 320г. Количество белка в диете составляет 93,2г.(16 % суточной калорийности составляет 372,8 ккал; 1 г белка также эквивалентен 4 ккал; количество белка в суточной диете составляет 372,8:4=93,2 г). Количество жиров в диете составляет 62 г (на 24% суточной калорийности приходится 559,2 ккал; 1 г жиров эквивалентен 9 ккал; 559,2:9= 62 г). Рассчитав количество углеводов, белков и жиров в диете приступают к подбору продуктов, необходимых для диеты на сутки Набор продуктов можно производить с использованием выше представленной таблицы N4. Для больных сахарным диабетом вне зависимости от вида диабета (I или II тип) рекомендуется 5-разовое питание. Первый завтрак в 7.00 и калорийность его составляет 25% от суточной. Второй завтрак в 10.15-10.30 с общей калорийностью 15% от суточной. Обед в 13.15-13-40 с общей калорийностью 30% от суточной. Полдник в 16.15-16.30 с общей калорийностью 10% от суточной. Ужин в 19.15-19.30 с калорийностью 20% от суточной. При необходимости можно ввести шестой прием пищи в 22.00 с калорийностью 5% от суточной. При таком распределении калорийности на первую половину дня (завтрак, второй завтрак, обед) приходится около 70% суточной калорийности пищи. Количество пищи и ее калорийность может быть перераспределена в соответствии с работой больного, его привычками и другими обстоятельствами. При этом сахароснижающая терапия (введение инсулина или прием пероральных сахароснижающих препаратов) должна быть адаптирована соответствующим образом Больным, которые работают во вторую смену, прием пищи до 60%, иногда до 70% приходится на вторую половину дня. При этом препараты инсулина также подбирают с учетом их максимального действия во второй половине дня. В качестве примера приводим примерный суточный набор продуктов для диеты, составляющей 2000, 2300 и 2500 ккал (по Э.П. Касаткиной).
Таблица 5
Примерный суточный набор продуктов (в граммах) на 2000 ккал
Примечание: яйца, в связи с высоким содержанием холестерина, не следует давать больным диабетом более 3-х раз в неделю. В остальные дни рекомендуется сыр в эквивалентных количествах.
Таблица 6
Примерный суточный набор продуктов (в граммах) на 2300[1] ккал для больных сахарным диабетом
Таблица 7
Примерный суточный набор продуктов (в граммах) на 2500 ккал для больных сахарным диабетом
В представленных наборах продуктов отсутствуют легкоусвояемые углеводы. Естественно возникает вопрос: какие продукты запрещается употреблять больным сахарным диабетом. Продуктов, которые абсолютно запрещены больным сахарным диабетом, нет. В рекомендациях для больных диабетом, разработанные в прошлые годы, действительно имело место полное запрещение приема продуктов, содержащих рафинированные, т.е. легковсасываемые углеводы (сахар, конфеты, торт, варенье, сиропы, мороженое и т.д.). Такое же отношение было и к спиртным напиткам. Однако, на практике такие рекомендации больными не выполняются. Прием перечисленных продуктов не запрещается, но он должен быть ограничен до минимума, а идеально - избегать приема таких продуктов. Для облегчения подбора продуктов при составлении диеты и ее разнообразия существует система замены продуктов по углеводам, белкам и жирам. Для больных сахарным диабетом наиболее важным является замена продуктов, содержащих углеводы, которые после расщепления и всасывания в желудочно-кишечном тракте обеспечивают уровень глюкозы в крови. В зависимости от количества принятых углеводов уровень глюкозы в этот период может претерпевать большие колебания. Система замены продуктов позволяет сравнительно просто стандартизировать количество принятых углеводов. Что касается системы замены продуктов по белкам и жирам, то для больных диабетом она отходит на второй план. Для замены углеводов используется хлебная единица. За одну хлебную единицу принимается количество продуктов, которое содержит 10-12 г углеводов. Продукты, содержащие углеводы, под разделяются на пять групп:
1 Хлебобулочные изделия. 2 Мучные и крупяные продукты. 3 Фрукты и ягоды. 4 Овощи 5. Жидкие молочные продукты.
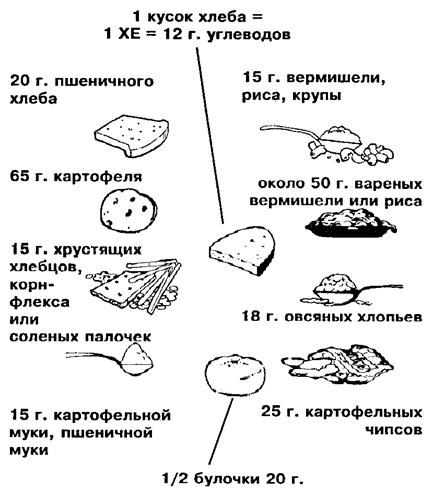
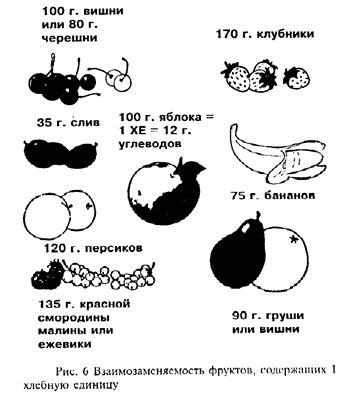
В качестве примера приводим количество продуктов из перечисленных групп, эквивалентных по содержанию в них углеводов Так, кусок хлеба весом 25 г и шесть крекеров весом 20 г содержат по 1 хлебной единице (ХЕ), т.е. по 10-12 г углеводов Единица ХЕ содержится в 20г сухой лапши и 15 г риса: в яблоке весом 100 г, в половине грейпфрута (130 г без кожуры), в ломтике дыни (130 г), в половине банана (60 г без кожуры), в картофелине (80 г), в 250 г молока. Используя таблицу замены углеводов можно быстро (рис.5 и рис.6) и адекватно составить диету, разнообразить свое питание.
Таблица 8
Взаимозаменяемость пищевых продуктов по углеводам
Используя данные, представленные в табл.8 легко пересчитать количество ХЕ в принимаемой пище и, следовательно, более адекватно применять требуемое количество инсулина, который необходимо ввести за 30 минут до предполагаемого приема пищи. Во время завтрака на 1 ХЕ необходимо вводить 2,5-2,8ед. инсулина, в обед - чуть меньше 2-хед., а на ужин - чаще всего 2 ед. В связи с чем, больным диабетом ограничен прием продуктов, содержащих легкоусваяемые углероды? Дело в том, что продукты содержат, как правило, сложные углеводы (различные виды крахмала злаковых, картофеля и др.), которые после приема в желудочно-кишечном тракте подвергаются воздействию различных ферментов в результате чего они постоянно превращаются в простые углеводы (моносахариды - фруктоза, лактоза и т.п.). Последние всасываются в кишечнике и поступают в кровь, приводя к гипергликемии. Другими словами, употребляя в пищу хлеб, картофель, различные овощи, углеводы, содержащиеся в них, всасываются в кишечнике в виде глюкозы.
Рис. 5 Продукты, содержащие 1 хлебную единицу (ХЕ)
Для высвобождения глюкозы из сложных углеводов требуется влияние различных ферментов, поэтому для образования из них глюкозы необходимо определенное время.
Повышение глюкозы в крови в таких случаях будет сравнительно небольшим и растянутым во времени. Что же происходит после приема легкоусвояемых углеводов, например, сахара и продуктов питания, содержащих сахар. Сахар состоит всего из двух молекул моносахаридов (глюкозы и фруктозы), для высвобождения которых требуется минимальное количество ферментов и времени, что приводит к быстрому и значительному повышению уровня глюкозы в крови. Поэтому прием большого количества легкоусвояемых углеводов будет всегда сопровождаться очень высокой гипергликемией. Изучая уровень глюкозы в крови через 2 часа после приема различных пищевых продуктов, содержащих углеводы, Д.Дженкинс с сотрудниками предложили, так называемый гликемический индекс, который широко используется при подборе продуктов питания и составления диеты для больного диабетом. Если уровень сахара в крови через 2 часа после приема глюкозы составляет 100%, то после обычного завтрака - 65%, овощей -70%, хлебных продуктов - 60%. Поэтому из диеты больных исключаются легкоусвояемые углеводы и предпочтение отдается продуктам растительного происхождения с низким гликемическим индексом, которые содержат сложные углеводы и "балластные" вещества или клетчатку (пищевые волокна). Углеводистая пища активизирует образование жира в организме, уменьшая таким образом их распад и поэтому обладает выраженным антикетогенным эффектом. Пища, богатая углеводами, необходима при декомпенсации сахарного диабета, когда содержание кетоновых тел в крови и выделении их с мочой повышено. Можно ли больным диабетом принимать легкоусвояемые углеводы и в таком количестве? Конечно - можно, но с определенными оговорками. Во-первых, количество легкоусвояемых углеводов должно быть не более 10-15г.в сутки. Это количество необходимо распределить на 3 приема. Легкоусвояемые углеводы включаются в питание человека из-за их сладкого вкуса. Вместо сахара можно использовать другие углеводы, обладающие более сладким вкусом, например фруктоза и другие сахарозаменители (сорбит, ксилит, аспартам). Представьте ситуацию, что больной диабетом приглашен на какое-то торжество (например, день рождения), где на десерт будет торт, как он должен поступить - отказаться или съесть его в ущерб своему здоровью? Такая ситуация встречается довольно часто. Еще несколько лет тому назад врач ответил бы однозначно - отказаться. Однако, в последние годы для лечения сахарного диабета I типа применяется интенсивная инсулиновая терапия. Более подробно на этом мы остановимся ниже. Эта терапия предлагает введение определенного количества инсулина короткого действия перед каждым приемом пищи. Зная, что в период предполагаемого торжественного обеда будет торт, кусочек которого содержит 100-200 ккал, преимущественно в виде легкоусвояемых углеродов, необходимо обычную дозу инсулина короткого действия, применяемую перед приемом пищи в это время увеличить на 4-8ед. Помимо того, что легкоусвояемые углеводы приводят к высокой гликемии, они обладают достаточно высокой калорийностью. Поэтому вместо сахара широко применяются сахарозаменители в качестве необходимого компонента всех диетологических продуктов. К ним относятся вещества, обладающие калорийностью или энергетической энергоемкостью (фруктоза, ксилит, сорбит) и бескалорийные или неэнергоемкие вещества (сахарин и аспартам). Сорбит - сладкий порошок, приготовляемый из растительного сырья. ОН содержится во многих фруктах, однако по сладости он в 3 раза уступает сахару. Он медленно всасывается в кишечнике и не оказывает существенного влияния на уровень глюкозы в крови. Отмечено его положительное влияние на обмен веществ в организме, о чем свидетельствует уменьшение расхода некоторых витаминов в организме (тиамина, пиридоксина, биотина). Сорбит сохраняет свой вкус при кипячении, поэтому его можно добавлять в продукты, требующие кулинарной термической обработки. Суточная доза не должна превышать 30 г в сутки. Более высокие дозы приводят к послабляющему эффекту (понос), тошноте и даже рвоте. Калорийность такая же как у сахара (1 г = 4 ккал), что необходимо учитывать при расчете калорийности пищи. Фруктоза или виноградный сахар является компонентом многих ягод и фруктов. Она в два раза слаще сахара, хотя обладает такой же калорийностью (1 г = 4 ккал). Прием фруктозы сопровождается незначительным повышением глюкозы в крови. Кроме того у фруктозы имеется ряд положительных эффектов по сравнению с глюкозой: снижается уровень мукополисахаридов в крови, улучшается образование гликогена в печени, что благоприятно сказывается на больных диабетом со склонностью к гипергликемиям. Употребление фруктозы в количестве 30 г в сутки практически не приводит к повышению потребности в инсулине. Фруктоза в 3 раза превышает сладость сорбита и она широко применяется при производстве диетических продуктов. Ксилит - сладкое вещество, которое получают из кукурузных кочерыжек и шелухи хлопка. Усвоение его в организме не требует участия инсулина. Ксилит обладает выраженными антикетогенными свойствами, замедляет скорость эвакуации пищи из желудка и количество съеденной пищи после приема ксилита достоверно ниже. Это позволяет регулировать количество поступления пищи в организм, что особенно важно при сахарном диабете 2 типа. Суточное потребление ксилита составляет также 30 г. Калорийность ксилита такая же как сорбита и фруктозы. Сахарин был синтезирован в 1879г. и широко применяется в медицине (входит в состав почти 200 различных лекарственных препаратов). Не обладает калорийностью и выводится из организма через почки в неизмененном виде. Он выпускается в таблетках по 40мг. По сладости 12мг сахарина соответствуют 1 чайной ложке сахара, т.е. он более чем в 350-700 раз слаще сахара. Сахарин добавляют в готовую пищу, так как при кипячении он приобретает горький привкус. Аспартам (нутрасвит, сладекс) не обладает инсулинотропным действием. Он был синтезирован в 1965г. и с 1968г. используется для приготовления диетических продуктов. Он в двести раз слаще сахара. Калорийность близка к глюкозе, но учитывая, что он применяется в незначительных количествах (до 40мг/кг в сутки), то калорийной ценностью можно пренебречь. Аспартам состоит из двух аминокислот - аспарагиновой и фенилаланина, чем отличается от других сахарозаменителей. В кишечнике аспартам распадается на аспарагин, фенилаланин и небольшие количества метилового спирта и дикетопиперазина, которые могут представлять некоторую потенциальную опасность при использовании больших доз. Аспартам противопоказан для больных, страдающих фенилкетонурией. В США в последнее время применяется ацесульфам калия, который по структуре очень близок к сахарину, в 200 раз слаще сахара. Препарат устойчив к термической обработке и не теряет свои свойства при кипячении. Помимо перечисленных препаратов за рубежом применяются в качестве сахарозаменителей также цикламат, лактит, малтит. Цикламат в 30-50 раз слаще сахара и очень часто используется вместе с сахарином с целью коррекции его горького вкуса. Цикламат не рекомендуется принимать беременным, так как его основной метаболит циклогексиламин проникает через плаценту и может влиять на обмен веществ плода. Производное сорбита мальтит имеет приятный вкус и хорошо утилизируется организмом. Лактит не влияет на уровень глюкозы в крови, в виду того, что он не расщепляется в кишечнике из-за отсутствия у человека здесь специфических ферментов. Доза калоригенных Сахарозаменителей не должна превышать 30 г в сутки, а для лиц пожилого возраста - 15-20 г в сутки. При применении этих веществ необходимо обязательно выполнить следующие правила:
1) при использовании ксилита и сорбита следует начинать с небольших доз (10-15г в сутки) для установления индивидуальной переносимости, в том числе и послабляющего эффекта; 2) применение указанных сахарозаменителей рекомендуется на фоне компенсации или субкомпенсации сахарного диабета; 3) обязательно учитывать калорийность сахарозаменителей; 4) при появлении тошноты, вздутия живота, изжоги доза сахарозаменителей должна быть уменьшена до 10-15 г в сутки или препарат должен быть отменен.
В 70-х годах в некоторых медицинских изданиях и особенно в общественных изданиях (газеты) появились сообщения о якобы канцерогенных свойствах сахарина и его влияния на развитие рака мочевого пузыря. Кстати, это совпало с одновременной рекламой фруктозы в качестве сахарозаменителя. Проведенные в последующем специальные дополнительные исследования национальным институтом рака (США) и американским раковым обществом показали отсутствие зависимости между применением сахарина и заболеваемостью рака мочевого пузыря. Комитет экспертов ВОЗ и большинство исследователей считают абсолютно безопасной для здоровья дозу сахарина до 2,5мг/кг в сутки, т.е. для человека с весом в 70 кг эта доза составляет 175мг. Обычно же больной сахарным диабетом принимает 1-1,5 таб. сахарина в день (40-60мг). В настоящее время аспартам (нуртасвит, сладекс) широко применяется во всех диетических продуктах для больных диабетом и ожирением. Не является ли опасным для здоровья употребление аспартами вместо сахара? Дело в том, что в аспартаме аспарагиновая кислота представлена в виде метилового эфира и, как указывалось выше, при его расщеплении в кишечнике образуется незначительное количество метилового спирта, который опасен для здоровья. Проведенные специальные исследования показали, что у здорового человека в крови содержится очень незначительное количество этого вещества, которое образуется в кишечнике при ферментации крахмала и других углеводистых соединений, поступивших с пищей. При использовании указанных доз аспартама концентрация метилового спирта в организме остается практически без изменений. Особенностью диеты больного сахарным диабетом является изменение соотношения жиров животного и растительного происхождения. Это связано с тем, что у больных диабетом нарушение углеводного обмена приводит к нарушению жирового обмена (холестерина, липопротеидов, триглицеридов), что способствует более раннему появлению различных признаков атеросклероза. Для уменьшения этих нарушений рекомендуется жиры животного происхождения не менее чем на 50% заменять жирами растительного происхождения, которые содержат большее количество ненасыщенных жирных кислот, оказывающих более благоприятное влияние на жировой обмен и уменьшение степени развития атеросклероза. Все растительные масла (подсолнечное, кукурузное, хлопковое, горчичное и т.д.) лучше для больных диабетом по сравнению с жирами животного происхождения (говяжий, бараний и свиной жир) Однако наибольшим влиянием на предупреждение или стабилизацию явлений атеросклероза обладает оливковое масло и рыбий жир, особенно из рыб северных (холодных) морей - треска, камбала и др. К сожалению, оливковое масло - предмет импорта в Россию, а рыбий жир, как, в общем, и треска, практически исчезли из продажи В последнее время в литературе, посвященной диете больного диабетом можно встретить рекомендации о том, что пища должна содержать достаточное количество "волокон" или "клетчатки" Продукты питания растительного происхождения (зерновые, овощи, фрукты и др.) содержат углеводы, белки, незначительное количество жиров. Помимо этих веществ во всех продуктах растительного происхождения содержится клетчатка и их называют "балластные" вещества, неутилизируемые организмом и поэтому не обладающие калорийной ценностью. В процессе переработки продуктов на промышленных предприятиях эти вещества удалялись, как "ненужные" для организма. Полученные таким способом продукты называются "рафинированными". Однако, применение рафинированных продуктов в течение длительного времени привело к росту заболеваний, связанных с нарушением обмена веществ и, в первую очередь, таких как ожирение, сахарный диабет 2типа, атеросклероз и др. Более детальные исследования по изучению влияния этих "балластных" веществ или пищевых волокон или клетчатки на метаболизм веществ в организме показало их благоприятное влияние в первую очередь на углеводный и жировой обмен. При этом снижается скорость всасывания углеводов из кишечника, уменьшается всасывание холестерина в кишечнике, поступившего с пищей. К пищевым волокнам относятся сложные сахара такие как целлюлоза, гемицеллюлоза, пектины, которые практически не усваиваются организмом из-за отсутствия в кишечнике человека соответствующей микрофлоры. Целлюлоза и гемицеллюлоза называется также клетчаткой поскольку составляет основу клеточных стенок растений. Пектин же связывает растительные клетки между собой. Пищевые волокна подразделяются на "нерастворимые" и "растворимые" в воде. Растворимые пищевые волокна содержатся в яблоках, цитрусовых, овсе, сое, горохе и других овощах. В воде эти волоки; дают гель, который способствует более медленному переходу пищи и желудка в кишечнике и снижает скорость всасывания углеводов и. кишечника. Нерастворимые волокна не перевариваются в желудочно-кишечном тракте и являются основой каловых масс Они способствую нормальной опорожняющей деятельности кишечника и влияют как "слабительное". Пищевые волокна представлены в виде целлюлозы, пектина, легнина и эти вещества, выделенные в чистом виде могут, быть использованы как пищевые добавки к гарниру вторых блюд. Ежедневно потребление пищевых волокон должно быть 25-30г, в том числе около 12г растворимых пищевых волокон. Если раньше волокна считались "балластными" веществами, то сегодня им придается большое значение, не только в благоприятном влиянии на углеводный и жировой обмен в организме, но и в плане нормализации функции желудочно-кишечного тракта, что способствует профилактике различных желудочно-кишечных заболеваний, а также ожирения и сахарного диабета. Пищевые волокна длительно остаются в желудочно-кишечном тракте, удерживая воду, что способствует нормальной перистальтике кишечника, которая является необходимым условием функции желудочно-кишечного тракта. Растворимые и нерастворимые пищевые волокна образуют с холестерином и другими компонентами пищи гели или комплексы, которые препятствуют всасыванию этих веществ в кишечнике, что способствует их выведению с каловыми массами. Кроме того, растительная пища содержит комплекс витаминов (С, Р и группа В), микроэлементы (магий, кобальт и др.), органически соединения железа, калия, и также такие кислоты как лимонная и яблочная, которые необходимы для нормальной функции организма и желудочно-кишечного тракта. В питании больной сахарным диабетом должен придерживаться следующих правил. Во-первых, прием пищи необходимо проводить в одно и тоже время, хотя в действительности это выполнить сложно. Допускается смещение еды на 15-20 минут. Такой временной режим позволит более точно адаптировать время действия введенного инсулина с максимальной гипергликемией, которая обусловлена всасыванием углеводов в кишечнике. Во-вторых, ваша пища должна быть разнообразной с содержанием достаточного количества пищевых волокон, витаминов, микроэлементов (овес, гречка, горох, чечевица, ячмень, капуста, брюква и др. овощи). В-третьих, необходимо избегать приема продуктов, содержащих большое количество легкоусвояемых углеводов (пирожное, мороженое, варенье, джем, шоколад, сладкие соки и напитки). В-четвертых, ваша диета не должна содержать избыточное количество жиров животного происхождения, которые способствуют нарушению жирового обмена и более быстрому развитию атеросклероза. И, наконец, не злоупотребляйте солью, которую, как и сахар называют "белой смертью". Избыток соли в пище ведет к задержанию воды в организме, к увеличению объема внутрисосудистой жидкости и повышению кровяного давления, которое является дополнительным неблагоприятным фактором для деятельности сердечно-сосудистой системы. Что касается приема продуктов, содержащих холестерин, то Всемирная Организация Здравоохранения совместно с Всемирным обществом Кардиологов рекомендует не более 300мг холестерина в день. Некоторые виды отечественных диет содержат от 500 до 900 холестерина. Высокое количество холестерина содержится в икре лососевых и осетровых рыб, в мозге, поэтому эти продукты не рекомендуется применять в пищу больным сахарным диабетом и ожирением. Приводим содержание холестерина в 100 г некоторых видов продуктов.
Таблица 9 Содержание холестерина на 100 г некоторых видов продуктов
При составлении диеты на сутки необходимо учитывать количество холестерина в выбранных вами продуктах. Необходимость ограничения приема холестерина связана с предупреждением атеросклероза, которой характеризуется отложением холестерина и липопротеидов в виде бляшек на внутренней оболочке крупных сосудов (аорта, артерии сердца, головного мозга, нижних конечностей). Однако, известно, что холестерин в организме необходим для всех жизненно важных процессов, включая образование некоторых витаминов, половых и гормонов коры надпочечника. Чтобы понять казалось бы несовместимые функции холестерина в организме: вызывать атеросклероз и принимать обязательное участие в нормальном жизнеобеспечении организма необходимо отметить следующее. Холестерин и триглицериды в организме переносятся соединениями, которые называются липопротеинами и они отличаются друг от друга по размеру и плотности и называются липопротеинами низкой плотности и липопротеинами высокой плотности. Холестерин, который находится в соединении с липопротеинами низкой плотности опасен для организма, («плохой холестерин»), т.к. он откладывается в стенке сосудов, приводя к образованию атероматозной бляшки. Липопротеины высокой плотности наоборот переносят холестерин из стенок сосудов к печени, где он откладывается "про запас". Поэтому липопротеины высокой плотности и содержащийся в соединении с ними холестерин называют «хорошим холестерином», который препятствует развитию атеросклероза. Диета больного должна быть составлена так, чтобы отношение этих двух видов холестерина было сдвинуто в сторону увеличения холестерина липопротеинов высокой плотности. Холестерин, который поступает с пищей относится к "плохому холестерину", поэтому совершенно обоснованны выше приведенные рекомендации по ограничению потребления продуктов, содержащих значительное количество холестерина. Кроме того, больным, имеющим предрасположенность к раннему атеросклерозу, мы также рекомендуем исключить или резко ограничить прием алкоголя, особенно при наличии ожирения и гипертонии. Необходимо также бросить курение, ограничить потребление поваренной соли до 6г в сутки. Противосклеротическим действием обладает морская капуста, благодаря достаточно высокому содержанию в ней йода и альгиновой кислоты. С этой же целью в диете больных диабетом необходимо уменьшать количество жиров животного происхождения, которые содержат насыщенные жирные кислоты и увеличивают содержание холестерина в крови. Жиры растительного происхождения благодаря ненасыщенным жирным кислотам не повышают уровень холестерина в крови и поэтому рекомендуется не менее 50% суточного количества жира заменять на растительное (соевое, кукурузное, подсолнечное и др.). Более того, некоторые жидкие жиры - оливковое масло и рыбий жир, снижают содержание холестерина в крови. Это действие связано с наличием Омега-8 ненасыщенных жирных кислот (соевое масло) и Омега-3 жирных кислот (рыбий жир). Более выраженным противосклеротическим действием обладают Омега-3 ненасыщенные жирные кислоты, которые в большом количестве содержаться в крабах, креветках, устрицах, кальмарах, лососе, сельди;, форели, треске и других обитателях холодных (северных рек и морей) вод, в связи с чем блюда из этих морских продуктов рекомендуются больным сахарным диабетом и атеросклерозом. Помимо этого, для снижения холестерина в сыворотке крови больных диабетом применяются различные лекарства. Заслуженной известностью пользуются липостабил, который представляет. собой комплексный препарат ненасыщенных жирных кислот (линолевой, олеиновой) и теофиллина в капсулах. Назначается по 2 капсулы 3 раза в День перед едой в течение 1-6 месяцев. Липостабил выпускается также в ампулах, где к перечисленным компонентам добавлена никотиновая кислота, аденозин монофосфат и пиродоксин гидрохлорид, оказывающие дополнительное влияние на обмен веществ. Курс внутривенных инъекций липостабила составляет 2-5 недель. По нашим наблюдениям, у большинства больных сахарным диабетом с нарушением липидного обмена под влиянием липостабила повышенное содержание в крови холестерина и триглицеридов нормализуется. 0бнадёжйвающие данные получены нами при применении автономного стимулятора желудочно-кишечного тракта. Этот стимулятор был разработан фирмой НПО «Экономед» для нормализации функции кишечника у послеоперационных больных. В нашей клинике впервые было показано, что этот автономный стимулятор (прием во внутрь в виде капсулы) улучшает угле водный обмен у больных диабетом и нормализует содержание холестерина, триглицеридов, Липопротеидов низкой и очень низкой плотности. Наряду со снижением перечисленных показателей липидного обмена у больных диабетом под влиянием автономного стимулятора повышается сниженное содержание липопротеидов высокой плотности (полезный холестерин). Действие однократного приема стимулятора продолжается в течение длительного времени С этой же целью применяются капсулы "Эпазел", содержащие эйкозапентаеновую и докозагексаеновую кислоты, селен и витамин Е. Для снижения содержания холестерина в крови и других липидов используют мевакор, пробукол, фенофибрат и др Говоря о диете нельзя не остановиться на вопросах приема алкоголя. Это волнует не только больных, но и здоровых людей Злоупотребление алкоголем приводит к различным заболеваниям даже у лиц без сахарного диабета. Что же касается больных сахарным диабетом, то во всех странах мира врачи рекомендуют больным не употреблять спиртные напитки. Мы также не рекомендуем употреблять алкоголь. Следует помнить, что алкоголь в любом виде, даже в незначительных количествах приводит к гипогликемии, т.е. на обычной для каждого больного дозе инсулина или сахароснижающих таблеток может наблюдаться резкое снижение глюкозы в крови вплоть до гипогликемической комы. Алкоголь уменьшает поступление глюкозы из печени, что и является причиной гипогликемии, которая появляется не сразу, а может наблюдаться и через несколько часов после употребления алкоголя. Кроме того, спиртные напитки представляют и источник дополнительных калорий, 1 г алкоголя при сгорании выделяет около 7 калорий. Сладкие вина, пиво и др. содержат помимо алкоголя еще глюкозу. Так, 30 г водки, джина, виски, рома содержат 75-90 калорий; 1 стакан пива - от 80 до 150 калорий, 100 г сладкого вина - 140-175 калорий, а 100 г сухого вина - 75-110 калорий. Но если Вам необходимо выпить по особым случаям, то лучше принять "сухие" напитки, избегать сладких вин и ликеров и не использовать сладких смесей. При этом небольшое количество спиртных напитков должно быть принято не до еды, а во время еды или после еды. Беременным женщинам любые алкогольные напитки противопоказаны. И, наконец, алкогольные напитки могут быть приняты в небольшом количестве лишь только при полной компенсации сахарного диабета. В заключение раздела и диетотерапии мы рекомендуем таблицу - план питания на каждый день.
Таблица 10
Ежедневно заполнение таблицы питания очень быстро поможет установить оптимальный режим питания. Изменения в содержании сахара в крови (гипергликемия или гипогликемия) позволят тут же, а при необходимости и спустя некоторое время, обнаружить несоответствия между количеством принятых продуктов и дозой лекарств сахароснижающей терапии. Дата добавления: 2014-12-11 | Просмотры: 980 | Нарушение авторских прав |