|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
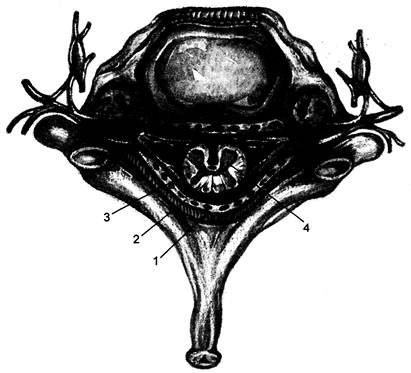
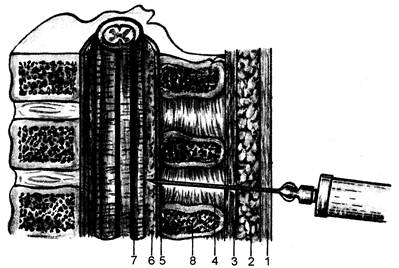
Позвоночник (columna vertebralis)состоит из 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 5 рудиментарных копчиковых позвонков. В юности крестцовые позвонки срастаются в одну кость — крестец. Слияние копчиковых позвонков происходит в среднем возрасте. Позвоночник представляет собой единое целое благодаря скрепляющим позвонки связкам. Тела позвонков соединяются двумя продольными связками, идущими спереди и сзади по средней линии. Основными связками, скрепляющими дуги и остистые отростки позвонков, являются надостистая, межостистая и желтая. Первая связывает все остистые отростки от CVH До крестца. Межостистая связка скрепляет все остистые отростки в сагиттальной плоскости. Дуги позвонков скрепляются эластическими волокнами, которые имеют желтый цвет, отличаются большой плотностью и полностью прикрывают центральный канал спинного мозга сзади (желтая связка). При пункции центрального канала спинного мозга следует иметь в виду неодинаковое положение остистых отростков в различных отделах позвоночника. Шейные, два верхних грудных и нижние поясничные остистые отростки располагаются почти горизонтально и по уровню расположения полностью соответствуют позвонкам, от которых они отходят. Остистые отростки остальных позвонков направлены вниз, черепицеобразно накладываются один на другой. Верхушки их находятся на уровне тел нижележащих позвонков и прикрывают собой сзади желтую связку. При максимальном сгибании шеи и туловища вперед остистые отростки несколько раздвигаются, что при пункции улучшает доступ к позвоночному каналу. В центральном канале спинного мозга различают эпидуральное и субарахноидальное пространства. Эпидуральное пространство (cavl· tas epiduralis), которое также называют перидуральным и экстраду-ральным, расположено между твердой мозговой оболочкой и надкостницей позвонков (рис. 46.1). Оно заполнено жировой тканью и богатой сетью сосудов. Эпидуральное пространство со всех сторон окружает спинной мозг, но приблизительно 9/10 его объема находится в задней части. Эпидуральное пространство начинается от шейного отдела позвоночника и оканчивается в крестцовом канале. В отличие от центрального канала спинного мозга оно не сообщается с большим затылочным отверстием и черепно-мозговой полостью. Анес-тетики, введенные в него, не вызывают развития центрального паралича. Раствор из эпидурально-го пространства распространяется вверх и вниз по клетчатке позвоночного канала и через боковые отверстия проникает в паравертебральное пространство. Считают, что 1 мл раствора анестетика распространяется на один сегмент от места инъекции. Наиболее широким эпидуральное пространство становится в поясничной области (5—6 мм), где его пункция наиболее безопасна. Это пространство сужено в шейной области до 1 — 1,5 мм и больше (2,5—4 мм) в грудной, где размер спинного мозга несколько меньше. При пункции эпидурального пространства игла проходит надостистую, межостистую и желтую связки. Последняя является наиболее важным анатомическим ориентиром ввиду ее значительной толщины и плотности (рис. 46.2). Дозы местных анестетиков, рекомендуемые для эпидуральной блокады при хирургических операциях у взрослых, представлены в табл. 46.1.
Рис. 46.1. Оболочки спинного мозга (вид сверху). 1 — желтая связка; 2 — эпидуральное пространство; 3 — твердая мозговая оболочка; 4 — спинной мозг.
Рис. 46.2. Анатомические ориентиры при пункции эпидурального пространства. 1 — кожа; 2 — подкожная жировая основа; 3 — надостистая связка; 4 — межостистая связка; 5 — желтая связка; 6 — эпидуральное пространство; 7 — твердая мозговая оболочка; 8 — остистый отросток позвонка. Таблица 46.1. Местные анестетики, применяемые для эпидуральной анестезии
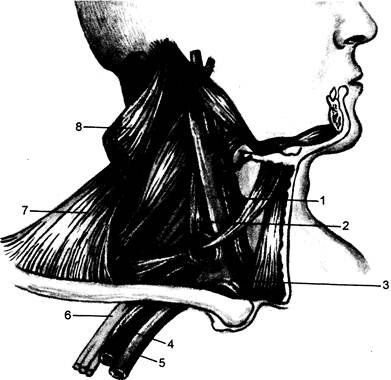
Указанные дозы считаются достаточными для выполнения надежной эпидуральной блокады при хирургических операциях у взрослых, однако их все же нужно считать ориентировочными, так как существует индивидуальная вариабельность скорости развития блока и его продолжительности. Подпаутинное пространство (cavitas subarachnoidealis) — это более или менее обширные, особенно в передних и задних отделах, достигающие в поперечном направлении 1—2 см, заполненные цереброспинальной жидкостью полости между паутинной и мягкой оболочками спинного мозга. При дальнейшем продвижении игла после желтой связки проходит твердую и паутинную оболочки и достигает под-паутинного пространства (см. разделы Головной мозг и Спинной мозг). Основным ориентиром при пункции служит наличие цереброспинальной жидкости. Плечевое сплетение (plexus brachialis) состоит из пятого-вось-мого шейных и первого грудного спинномозговых нервов и иннерви-рует всю верхнюю конечность и глубокие части плечевого сустава. Оно расположено в одном пучке над ключицей, что очень удобно для проведения проводниковой анестезии. Наружные части плечевого пояса иннервируются: область ключицы — надключичными нервами, подмышечная впадина — межреберными нервами, область лопатки — грудными спинномозговыми нервами (Ti-TIV). Анатомическим ориентиром плечевого сплетения является надключичная ямка, составляющая среднюю часть надключичной области. В медиальной части этой области находится верхняя апертура грудной клетки, из которой выходит купол плевры, защищенный ременной мышцей головы (m. splenius), мышцей, поднимающей лопатку (m. levator scapulae) и лестничной мышцей (m. scalenus). Плечевое сплетение из надключичной ямки проходит под ключицей в подмышечную впадину между передней и средней лестничными мышцами и на высоте I ребра составляет сплошной нервный пучок, который по выходе из-под ключицы опять делится на отдельные ветви (рис. 46.3). Местом блокады плечевого сплетения является точка на 0,5—1 см выше середины ключицы, которая находится кнаружи от подключичной артерии. Иглу следует направлять к остистым отросткам TI и Тщ позвонков. Пояснично -крестцовое сплетение (plexus lumbosacralis) слагается из
Рис. 46.3. Топографоанатомические соотношения в области плечевого сплетения. 1 — внутренняя яремная вена; 2 — передняя лестничная мышца; 3 — правая плечеголовная вена; 4 — правая подключичная артерия; 5 — правая подключичная вена; 6 — плечевое сплетение; 7 — трапециевидная мышца; 8 — грудино-ключично-сосцевидная мышца. передних ветвей поясничных, крестцовых и копчикового нервов. Это общее сплетение разделяется по областям на частные отделы, или сплетения: поясничное, крестцовое и копчиковое. Поясничное сплетение состоит из трех поясничных, двенадцатого грудного и части четвертого поясничного нервов. Крестцовое сплетение образуется из пятого, части четвертого поясничного, первого-третьего сакральных нервов. Для тотальной анестезии нижней конечности важна блокада седалищного, бедренного и запирательного нервов. Точка блокады седалищного нерва находится на пересечении: 1) ли- нии, соединяющей заднюю верхнюю ость подвздошной кости с наружным краем седалищного бугра; 2) линии, соединяющей большой вертел бедренной кости с верхним концом ягодичной складки; 3) линии, проведенной от точки пересечения двух предыдущих линий с передней верхней остью подвздошной кости (рис. 46.4). Бедренный нерв в бедренном треугольнике располагается кнаружи от бедренной артерии. Местом блокады этого нерва является точка, расположенная на 1 см кнаружи от бедренной артерии, сразу под паховой связкой на глубине 0,5—1 см под широкой фасцией бедра.
Рис. 46.4. Анатомические ориентиры при блокаде седалищного нерва. 1 — межъягодичная складка; 2 — задняя верхняя ость подвздошной кости; 3 — большой вертел бедренной кости; 4 — седалищный бугор; 5 — точка введения иглы. Стрелкой указано направление иглы. Список литературы Адаме P.Д., Мартин Дж.Б. Слабость, обморок, эпилептические припадки: Пер. с англ.//Внутренние болезни. — T. 1. — M.: Медицина, 1993. — С. 170-183. Виктор M., Адаме P.Д. Спутанность сознания, делирий, амнезия и демен-ция: Пер. с англ.//Внутренние болезни. — T. 1. — M.: Медицина, 1993. - С. 327-334. Марино П. Остановка сердца и повреждения мозга//Интенсивная терапия: Пер. с англ. — M.: ГЭОТАР—Медицина, 1998. -С. 184-193. Плам Ф., Познер Дж.Б. Врачебный подход к больным в бессознательном состоянии: Пер. с англ.//Диагности-ка ступора и комы. — M.: Медицина, 1986. - С. 263-426. Плам Ф., Лознер Дж.Б. Многоочаговые, диффузные и метаболические поражения мозга как причины развития ступора и комы: Пер. с англ.//Диагностика ступора и комы. — M.: Медицина, 1986. - С. 263-426. Ponnep A.Г., Мартин Дж.Б. Кома и другие нарушения сознания: Пер. с англ.//Внутренние болезни.— T. L-M.: Медицина, 1993. - С. 309-326. Фитч В. Защита головного мозга. Фармакологические подходы и практика: Пер. с англ.//Актуальные проблемы анестезиологии и реанимато-логии/Под ред. Э.Б. Недашковско-го. — Архангельск—Тромсё, 1995. — С. 150-153. Хаммер M. Ранняя ИВЛ в неотложной травматологии: Пер. с нему/Актуальные проблемы анестезиологии и реаниматологии. — Архангельск— Тромсё, 1997. - С. 160-163. Casino G. D. Generalized convulsive status epilepticus//Mayo CHn. Hroc. — 1996. - Vol. 71. - P. 787-792. Cerebral Resuscitation Study Group of the Belgian Society for Intensive Care: Predictive value of Glascow coma score for awakening after out-of-hospi-tal cardiac arrest//Lancet. — 1988. — Vol. 1. - P. 137-140. Marini J.J., Wheller A.P. Critical Care Medicine. — Williams & Wilkins, Phil, 1997. -64Op. Дата добавления: 2014-12-11 | Просмотры: 1310 | Нарушение авторских прав |