|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
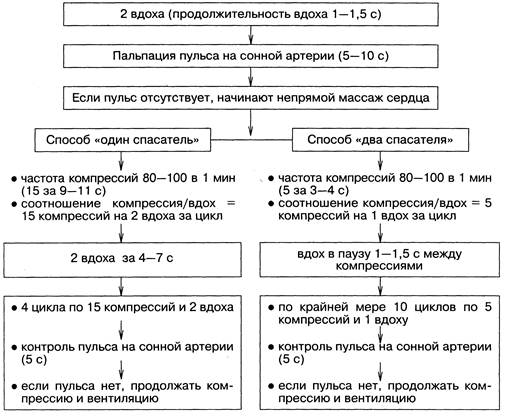
АЛГОРИТМ ОСНОВНЫХ МЕРОПРИЯТИЙ СЛP (по К. Линдер)
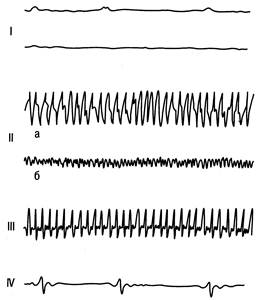
Самый распространенный первичный механизм остановки кровообращения (почти 2/5 случаев) — ФЖ. При этом на ЭКГ — нерегулярная, вспыхивающая электрическая активность желудочковых комплексов. ФЖ может быть вызвана из участков миокарда со сниженной перфузией, которая способствует быстрой фокальной деполяризации и заводит механизм «циркуляции возбуждения». ФЖ — наиболее частая причина внезапной смерти во внебольничных условиях (рис. 47.5). ЖТ (без пульса) характеризуется ритмичной деполяризацией и трепетанием желудочков с очень высокой частотой. УО снижен настолько, что пульс на сонных артериях не определяется. ЖТ — относительно ред- кий механизм остановки кровообращения во внебольничных условиях (5—10 % случаев), а в условиях стационара — самая частая причина остановки кровообращения. По-видимому, это связано с тем, что ЖТ в условиях стационара обнаруживается быстрее, еще до перехода ее в ФЖ. В остальных случаях (около VS) при остановке кровообращения обнаруживается брадиаритмия или асистолия. Причиной остановки кровообращения может быть надже-лудочковая тахикардия [Гроер К., Кавалларо Д., 1996]. ЭМД характеризуется организованной электрической деполяризацией сердца без одновременного сокращения волокон миокарда и вследствие этого отсутствием CB.
Рис. 47.5. Механизмы остановки кровообращения. а — тоническая (крупноволновая) ФЖ; б — атоническая (мелковолновая) ФЖ. I — асистолия; II — ФЖ; III — ЖТ (пульс не определяется); IV — ЭМД («слабое», «неэффективное» сердце). При этом виде остановки сердца на ЭКГ возможна синусовая брадикар-дия (иногда нормальная ЧСС и даже тахикардия), все виды блокад и медленный идиовентрикулярный ритм без пульса, который известен как гипосистолия или «слабое сердце» и отличается редким широко деформированным комплексом без механической активности. Асистолия может быть желудочковой и всего сердца. Последняя определяется на ЭКГ в виде изолинии, в то время как желудочковая проявляется предсердной поляризацией. Асистолия бывает первичной и вторичной, возникающей после ФЖ. От правильности распознавания причины остановки кровообращения зависят выбор метода СЛР и результат лечения. СЛР следует проводить как можно раньше — до развития необратимых изменений. В идеальном варианте первичные нарушения ритма должны быть устранены до перехода их в ФЖ или асистолию. Особенности СЛР у детей. У детей остановка кровообращения очень редко возникает вследствие карди-альных причин. У новорожденных и грудных детей причинами остановки кровообращения могут быть асфиксия, синдром внезапной смерти новорожденных, пневмония и брон-хиолоспазм, утопление, сепсис, неврологические заболевания; у детей первых лет жизни — травмы (автодорожные, пешеходные, велосипедные), асфиксия (в результате заболеваний или аспирации инородных тел), утопление, ожоги и огнестрельные ранения. Техника реанимационных манипуляций у детей примерно такая же, что и у взрослых, однако есть некоторые особенности. Прощупать пульс на сонных артериях у новорожденных достаточно сложно из-за короткой и круглой шеи (в этих случаях рекомендуется прощупывать пульс на плечевой артерии). Контроль пульса у детей младше одного года осуществляют на плечевой артерии, а у детей старше одного года — на сонной артерии. Проходимость воздухоносных путей достигается простым подъемом подбородка или выдвижением нижней челюсти вперед. Если самостоятельное дыхание у ребенка первых лет жизни отсутствует, то самым важным реанимационным мероприятием является ИВЛ. У детей до 6 мес ИВЛ проводят путем вдувания в рот и нос одновременно. У детей старше 6 мес дыхание проводят «изо рта в рот», зажимая при этом нос ребенка большим и указательным пальцами. Следует соблюдать осторожность в отношении объема вдуваемого воздуха и создаваемого при этом давления в дыхательных путях. Воздух вдувают медленно в течение 1 — 1,5 с. Объем каждого вдувания должен вызывать спокойный подъем грудной клетки. Частота ИВЛ для детей первых лет жизни — 20 дыхательных движений в 1 мин. Если при ИВЛ грудная клетка не поднимается, то это свидетельствует об обструкции дыхательных путей. Самая частая причина обструкции — неполное открытие дыхательных путей в связи с недостаточно правильным положением головы реанимируемого ребенка. Следует осторожно изменить положение головы и затем вновь начать ИВЛ. Дыхательный объем при этом определяется по формуле: ДО (мл) = масса тела (кг) · 10. На практике вентиляция оценивается по экскурсии грудной клетки и потоку воздуха во время выдоха. Темп ИВЛ у новорожденных приблизительно 40, у детей старше 1 года — 20, у подростков — 15 в минуту. Наружный массаж сердца у грудных детей осуществляется двумя пальцами, а точка компрессии располагается на 1 палец ниже межсосковой линии. Другой рукой оказывающий помощь поддерживает голову ребенка в положении, обеспе- чивающем проходимость дыхательных путей. Глубина компрессии грудины — от 1,5 до 2,5 см, частота надавливаний — 100 в минуту (5 компрессий за 3 с и менее). Соотношение компрессия: вентиляция = 5:1. Если ребенок не интубирован, то на дыхательный цикл отводится от 1 до 1,5 с в паузу между компрессиями. После 10 циклов (5 компрессий: 1 вдох) нужно попытаться в течение 5 с определить пульс на плечевой артерии. У детей в возрасте 1—8 лет надавливают на нижнюю треть грудины (на толщину пальца выше мечевидного отростка) основанием ладони. Глубина компрессии грудины — от 2,5 до 4 см, частота массажа — не менее 100 в минуту. Каждая пятая компрессия сопровождается паузой для вдоха. Отношение частоты компрессий к темпу ИВЛ для детей первых лет жизни должно составлять 5:1, независимо от того, сколько человек участвуют в реанимации. Состояние ребенка (пульс на сонной артерии) повторно оценивают через 1 мин после начала реанимации и затем каждые 2—3 мин. У детей старше 8 лет методика СЛP такая же, как и у взрослых. Дата добавления: 2014-12-11 | Просмотры: 1335 | Нарушение авторских прав |