|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ЯЗВА ЖЕЛУДКАЯзвы желудка различаются не только по локализации, но и по патогенезу, клиническому проявлению и, следовательно, требуют различного подхода к лечению. В соответствии с классификацией Н. Johnson (1956), различают 3 типа хронической язвы желудка: 1) язва малой кривизны тела желудка; 2) язва малой кривизны тела желудка, сочетающаяся с язвой двенадцатиперстной кишки; 3) язва препилорического отдела желудка. Указанная классификация не затрагивает язв большой кривизны желудка и его кардиального отдела. В отличие от язвы двенадцатиперстной кишки, в патогенезе которой ведущая роль отводится агрессии кислотно-пептиче-ского фактора [Василенко В. X. и др., 1987; Dragstedt L., 1956], происхождение язвы желудка связывают с преимущественным ослаблением защитных свойств его слизистой оболочки [Масевич Ц. Г. и др., 1980; Циммерман Я. С. и др., 1983; Дорофеев Г. И. и др., 1983; Ивашкин В. Т., 1984; Peri G. et al., 1982; Rees W., 1982]. Если признать единственно справедливой указанную точку зрения, то ваготомия как операция, направленная на подавление кислотно-пептического фактора, при язве желудка становится неоправданной. В действительности дело обстоит значительно сложнее, и в вопросах патогенеза язв желудка остается много неясного и спорного. В частности, хорошо известно, что язвы препилорического отдела желудка (III тип) клинически часто проявляются как язвы двенадцатиперстной кишки и протекают на фоне повышенной желудочной секреции. Еще ближе к дуоденальным язвам стоят язвы желудка II типа. Эти язвы не только по своим проявлениям часто не отличаются от язвы двенадцатиперстной кишки, но и весьма редко озлокачествляются [Курыгин А. А., Дозор-цев В. Ф,, 1973; Шалимов А. А. и др.. 1983; Stadelmant 0„ 1971]. Следовательно, становится правомерной постановка вопроса о лечении язв желудка II и III типов ваготомией. Более того, в ряде случаев патогенез язвы желудка тесно связан с так называемым антральным стазом, который сопровождается повышенным раздражением G-клеток слизистой оболочки антрального отдела, повышенной выработки гастрина и соляной кислоты [Хачиев Л. Г., 1985; Dragstedt L., 1956; Kor-man M. et al., 1972; Fetersen H„ 1975; Libormann-Mettert D. et al., 1977, 1981]. Твердо установлено, что у больных с язвой двенадцатиперстной кишки, осложненной стенозом, язвы в желудке образуются намного чаще, чем у больных с язвой двенадцатиперстной кишки без стеноза [Вахидов В. В. и др., 1982; Athan-nassiudes S. et al., 197Q]. Можно предположить, что в этих случаях дренирующая операция, сочетающаяся с ваготомией, устранит антральный стаз как один из факторов язвообразо-вания в желудке. Наконец, признавая роль ослабления слизистого барьера в патогенезе язвы желудка, нельзя сбрасывать со счетов относительное возрастание на этом фоне агрессии кислотно-пептического фактора [Василенко В. X. и др., 1987; Shiessel R., 1982; Richerson С., 1985], что предположительно делает ваго-томию при этом заболевании еще более оправданной. Язвы желудочной локализации (I и III типов)'. При плановом хирургическом лечении язв чисто желудочной локализации (I и III типов) абсолютное большинство хирургов (и мы в их числе) применяют резекцию желудка и крайне отрицательно относятся к ваготомии с пилоропластикой [Земляной А. Г., 1986; Зиневич В. П., 1980; Чернышев В. Н. и др., 1988]. Главным сдерживающим моментом в применении ваготомии в таких случаях является высокая частота озлокачест-вления язв желудка I и III типов. Так, Л. Г. Хачиев и соавт. (1982) на клиническом материале, касающемся 640 больных с язвой желудка, установили, что язвы I типа озлокачествляются в 31% случаев, а язвы III типа—у 21,4% больных. Э. Н. Ванцян и соавт. (1980) из 203 больных с язвой кардиального отдела желудка у 36 (17,7%) обнаружили в язве рак U высокой частоте озлокачествления желудочных язв I и III типов сообщают и другие авторы, обладающие большим числом наблюдений [Repse S., Lakely Y„ 1976J. В то же время отдельные хирурги [Кузин Н. М., Самохвалов А. В., 1986}, применяя ваготомию в лечении язвы желудка добиваются почти 100 % диагностики рака в язве еще до операции путем повторной множественной эндоскопической гаст-робиопсии с последующим гистологическим исследованием в ходе хирургического вмешательства иссеченной язвы. Однако и при соблюдении указанных условий некоторые авторы сообщают о случаях обнаружения рака желудка в отдаленные сроки после ваготомии [Eastman М., Сеаг М., 1979J. К сказанному необходимо добавить, что в широкой хирургической практике добиться такого, в высшей степени квалифицированного, гистологического исследования, как это делают указанные авторы, почти невозможно. Приведенные данные свидетельствуют не в пользу ваготомии при плановом хирургическом лечении язв чисто желудочной локализации. Принципиальное решение этой сложной проблемы следует возложить на отдельные очень крупные научные центры хирургической гастроэнтерологии. Предварительные данные таких учреждений (В. В. Вахидов, М. И. Кузин, Ю. М. Панцырев, П. М. Постолов, А. А. Шалимов) свидетельствуют о том, что наиболее благоприятные результаты при лечении желудочных язв I и III типов ваготомией получены при сочетании пересечения блуждающих нервов с ан-трумэктомией. При специальном отборе больных, основанном на учете локализации язвы, состояния желудочной секреции и др., хорошие отдаленные функциональные результаты при летальности менее 1 % дает стволовая ваготомия с пилоро-пластикой. Обращает на себя внимание недопустимо высокая (25%) частота рецидива заболевания после селективной про-ксимальной ваготомии без дренирующей операции на желудке [Кузин Н. М., Самохвалов А. В., 1986J.Большого внимания заслуживают вопросы хирургического лечения язвы желудка, осложненной массивным кровотечением. Известно, что летальность после резекции желудка по поводу желудочной язвы, осложненной кровотечением, в среднем составляет 4—7 % [Горбашко А. И„ 1980; Русанов А. А., 1981], при профузном кровотечении она возрастает до 33 % [Комахидзе Э. М. и др., 1979], а среди больных пожилого возраста достигает 50 % [Ванцян Э. Н. и др., 1982; Лыткин М. И. и др., 1975J. Естественно, с такой высокой операционной летальностью мириться никак нельзя и ради ее значительного снижения можно даже смириться с теми нечастыми просмотрами рака в язве желудка при ваготомии. Если принять за правило сочетать ваготомию с широким иссечением язвы, то можно допустить, что у части больных с озлокачествленной и нераспознанной язвой отдаленные результаты после такой экономной операции окажутся вполне удовлетворительными, особенно у лиц пожилого возраста, среди которых, как уже говорилось, операционная летальность чрезвычайно высока. С учетом всех перечисленных моментов мы избрали дифференцированный подход к хирургическому лечению язв желудка, осложненных кровотечением. Основные положения нашей хирургической тактики при острых желудочно-кишечных кровотечениях изложены на стр. 135—150. Напомним, что язвы тела желудка характеризуются особенно тяжелой кровопотерей, частыми рецидивами кровотечения и наименьшей эффективностью эндоскопических методов гемостаза. Всего под нашим наблюдением находилось 702 больных с язвой желудка,, осложненной кровотечением, из них 402 (67,3%) лечились консервативными методами, 300 (42,7%) больных оперированы. В 1-й группе умерли 12 (3%) больных. Из 300 больных, подвергшихся хирургическому лечению, 131 произведена резекция желудка (умерли 25 больных— 19%), 59—прошивание язвы с перевязкой левой желудочной артерии или без нее (умерли 14 больных—23,7 %), 110 больным выполнена ваготомия с дренирующей операцией (умерли 10 больных—9 %). Эта последняя группа больных и будет предметом детального анализа. Относительно 1-й группы больных укажем, что резекции желудка производились у лиц более молодого возраста и с. более легкой степенью кровопотери. Наоборот, паллиативные операции в виде одной только остановки кровотечения в язве производились больным старческого возраста и лицам, находящимся в крайне тяжелом состоянии, обусловленном массивной кровопотерей и тяжелыми сопутствующими заболеваниями. Таблица 25 Характеристика больных, подвергшихся ваготомии
Таблица 26 Распределение больных в зависимости от тяжести кровопотери
Характеристика больных, подвергшихся ваготомии, по возрасту и полу приводится в табл. 25. Из 110 больных у 72 кровотечение возникло на почве хронической язвы, а у 38—причиной кровотечения была острая язва желудка. Согласно классификации Johnson, хронические язвы в теле желудка (I тип) локализовались у 44 больных, в желудке и двенадцатиперстной кишке (II тип) —у 24, в пре-пилорическом отделе желудка (III тип)—у 4. Распределение больных в зависимости от тяжести кровопотери приводится в табл. 26. Как видно из приведенных данных, у 84 (76,4%) больных кровопотеря была не менее средней степени, а у 39 (35,4 %) — тяжелой и крайне тяжелой степени. При этом 45 (41 %) больных оперированы в неотложном порядке на высоте кровотечения, 28 (25,4%)—в течение первых 24 ч от момента поступления, и 37 (33,6%) больных оперированы в плановом порядке после остановки кровотечения, полного их обследования и предоперационной подготовки. Объем оперативного вмешательства показан в табл. 27. Порядок выполнения операции определяется, как правило, кровотечением. Хирургическое вмешательство на фоне остановившегося кровотечения обычно начинается с асептической его части—ваготомии, после этого производится вмешательство на самой язве и заканчивается дренирующей операцией. Операция, выполняемая на высоте желудочного кровотечения, начинается обычно с вмешательства на язве, и только после этого производится ваготомия с пилоропластикой. Всем больным, оперированным в неотложном и отсроченном порядке, выполнена стволовая поддиафрагмальная ваготомия, а из 37 больных, оперированных в плановом порядке, 31 произведена стволовая ваготомия, 6—селективная прокси-мальная ваготомия без дренирующей операции на желудке. Ваготомия сочеталась с пилоропластикой по Гейнеке—Мику- Таблица 27 Объем оперативного вмешательства
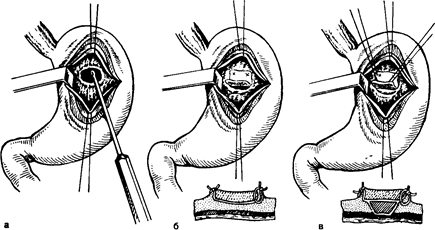
личу 62 раза, с пилоропластикой по Финнею—39 раз и с ан-трумэктомией—у 3 больных. Кровоточащие острые язвы прошивались нитями из синтетического материала. Если острая язва оказывалась в зоне га-стротомии, то ее иссекали. Хронические язвы в 65 случаях иссечены, и только у 7 больных, оперированных в плановом порядке при исключении рака с помощью эндоскопической гастробиопсии, ограничились прошиванием язвы. Острые язвы больших размеров (до 2 см) иссекали (8 наблюдений). Если в центре такой язвы был виден кровеносный сосуд, то его прошивали отдельным 8-образным швом и только после этого язву дополнительно прошивали узловыми швами. Такой прием позволяет надежнее остановить кровотечение, чем при одномоментном прошивании всей язвы. Хронические язвы, расположенные на малой кривизне или вблизи от нее на задней стенке желудка, клиновидно иссекали. Небольшие дефекты в стенке желудка ушивали в поперечном направлении, а дефекты большого размера во избежание грубой улиткообразной деформации желудка ушивали продольно. При расположении язвы в зоне нисходящей ветви левой желудочной артерии последнюю предварительно перевязывали в желудочно-панкреатической связке. Если кровоточащий сосуд располагался в кратере пенетрирующей язвы, то его прошивали отдельным 8-образным швом. У некоторых больных язвенный кратер, оставшийся на соседнем органе, после обработки спиртовым раствором йода тампонировали гемостатиче-ской пластиной «колартек», которую фиксировали отдельными швами к краям язвы. Все иссеченные язвы, независимо от гастробиопсии, если таковая производилась у плановых больных, подвергались срочному, а затем окончательному гистологическому исследованию (рис. 28).
Рис. 28. Остановка кровотечения из язвы желудка с помощью гемостатиче-ской губки колартек. а—очищение язвы от некротических тканей и фибрина; б—тампонада язвенного кратера однословной губкой; в — тампонада язвенного кратера губкой в два слоя. При кровоточащих язвах препилорического отдела желудка (III тип), а также одновременном наличии язвы в луковице двенадцатиперстной кишки часто представляется возможность сочетать пилоропластику по Гейнеке—Микуличу или по Фин-нею с иссечением язвы. В этих случаях достигается высокая надежность гемостаза. Из 110 оперированных больных у 2 мы встретились с осложнениями во время ваготомии. В одном случае был перфорирован пищевод, повреждение было замечено, дефект ушит, больной выздоровел. У второго больного была повреждена селезенка, что потребовало спленэктомии. В послеоперационном периоде наступила несостоятельность швов, наложенных на желудок после иссечения язвы, явившаяся причиной перитонита и смерти больного. Осложнения раннего послеоперационного периода приведены ниже. Среди указанных осложнений привлекает особое внимание рецидив кровотечения и пневмонии. Все 3 случая рецидива кровотечения наступили из ушитых ранее язв. У 2 из этих больных кровотечение возобновилось на 4-е сутки после ваготомии в сочетании с прошива-нием острых язв. Один из этих больных (75 лет) умер во время повторной операции от острого инфаркта миокарда, вторая больная поправилась после консервативной терапии. В третьем случае кровотечение рецидивировало на 16-й день после ваготомии и прошивания хронической язвы кардиаль-ного отдела желудка. В этом наблюдении речь идет о больном старческого возраста, у которого хроническая каллезная язва больших размеров располагалась в самой кардии, что не позволило ее иссечь, а резекция проксимальной части желудка для него была непереносимой. Больной выздоровел после эндоскопической диатермокоагуляции язвы и консервативной гемостатической терапии.
Как уже указывалось ранее, из 110 наших больных, подвергшихся ваготомии, в раннем послеоперационном периоде умерли 10 (9%). Из числа умерших 3 больных были в возрасте от 46 до 60 лет, 5—от 61 года до 75 лет и 2—в возрасте 76 и 90 лет. 9 из 10 больных умерли после неотложных и отсроченных операций на фоне тяжелой и крайне тяжелой кровопотери. У всех них имелись еще тяжелые сопутствующие заболевания в виде гипертонической болезни, постинфарктного кардиосклероза, сахарного диабета. Причинами смерти были перитонит на почве несостоятельности швов желудка (4), некроз свода желудка (1), рецидив кровотечения (1), острый инфаркт миокарда (3) и инсульт (1). Как видно из приведенных данных, смерть только 6 больных можно поставить в прямую связь с операцией, у остальных же 4 больных она была связана с тяжелыми сопутствующими заболеваниями и старческим возрастом. Несмотря на то, что ваготомии подвергались больные в более тяжелом состоянии и с более тяжелой кровопотерей, операционная летальность оказалась более в 2 с лишним раза ниже, чем после резекции желудка, что дает право признать ваго-томию у больных с кровоточащей язвой значительно более выгодной и менее опасной, по сравнению с резекцией желудка. Однако при оценке эффективности операции следует учитывать не только ближайший исход, хотя 'и это чрезвычайно важно, но и отдаленные функциональные результаты. В данном случае принципиальное значение имеет частота развития рака и рецидивы язвы желудка. Из 100 больных, выписавшихся из клиники после ваготомии, 22 утрачены для наблюдения, а 78—прослеживаются. Сроки наблюдения за больными представлены ниже.
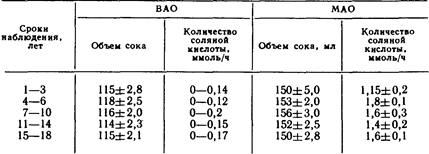
Конечно, 22 % больных, утраченных для наблюдения, могут сильно повлиять на статистику результатов лечения в отрицательную и положительную стороны, однако очень длительное (от 7 до 18 лет) наблюдение за 70 больными в значительной степени нивелируют этот недостаток и позволяют с достаточной долей достоверности судить об отдаленных результатах ваготомии у больных с язвой желудка. Прежде всего у больных изучалась желудочная секреция с помощью инсулиновой пробы, усиленного гистаминового теста Кея и прицельной через эндоскоп рН-метрии слизистой оболочки желудка. Показатели секреции соляной кислоты в желудочном соке после ваготомии в ответ на гистаминовый стимулятор приведены в табл. 28. Как видно из приведенных данных, у всех обследуемых больных обнаружены базальная ахлоргидрия и стимулированная секреция на крайне низком уровне. Прицельная рН-метрия слизистой оболочки желудка без каких-либо стимуляторов проделана 32 больным в сроки от 6 до 10 лет после ваготомии. Средние показатели оказались выше 4±0,6, что указывает на крайне низкую концентрацию ионов водорода в желудке. Таблица 28 Показатели секреции соляной кислоты после ваготомии (усиленный гистаминовый тест Кея)
Рецидив язвы желудка наступил у 6 (7,6%) больных, у 4 из них проводилась инсулиновая проба Холландера, которая во всех случаях оказалась положительной. Что касается сроков наступления рецидивов язвы, то у 2 больных он наступил через несколько месяцев после ваготомии, и они погибли от профузного желудочного кровотечения. Еще у 2 больных рецидив язвы наступил через 4 и 6 лет после операции, консервативное лечение дало хороший эффект—«эти больные наблюдались еще в течение 8 и 10 лет, и повторного обострения заболевания у них ни разу не было. У 2 больных рецидив заболевания также наступил через 4 и 6 лет, оба оперированы в другом лечебном учреждении (резекция желудка) с благоприятным исходом. Из осложнений в отдаленные срок'и после ваготомии следует отметить демпинг-синдром у 6 (7,6%) больных, из них у 5—легкой степени и у 1—средней тяжести. У 5 больных (6,4%) наблюдалась диарея, из них у 4— легкой и у 1—средней степени. У 2 из этих больных диарея сочеталась с демпинг-синдромом. Диарея средней степени развилась у больного после стволовой ваготомии в комбинации с антрумэктомией. Следует отметить, что ни диарея, ни демпинг-синдром не повлияли сколько-нибудь на состояние здоровья и трудоспособность больных. В разные сроки наблюдения после ваготомии умерли 17 больных. Причиной смерти были рак желудка (2), рецидив язвенного желудочного кровотечения (2), рак других локализаций (5), инсульт (5), инфаркт миокарда (2) и автокатастрофа (1). О смерти 2 больных от желудочного кровотечения мы уже упоминали. Привлекают внимание 2 случая рака желудка после ваготомии. Приводим эти наблюдения. Больная, 60 лет, поступила в. тяжелом состоянии (НЬ 55 г/л, гемато-критное число 0,14). При гастроскопии на малой кривизне тела желудка обнаружена каллезная язва диаметром 2 см с крупным аррозированным сосудом в центре кратера, из которого продолжалось кровотечение. Оперирована в неотложном порядке. Язва клиновидно иссечена, перевязана и пересечена левая желудочная артерия. Дефект в стенке желудка ушит в поперечном направлении. Пилоропластика по Гейнеке — Микуличу и стволовая поддиа-фрагмальная ваготомия. При срочном гистологическом исследовании язвы данных за рак не получено. Через 3 дня после операции при плановой микроскопии препаратов язвы обнаружен рак. От предложенной операции больная отказалась и через 3 года умерла от рака желудка. Больная, 35 лет, поступила 01.08.71 г. по поводу желудочного кровотечения средней тяжести. При гастроскопин на малой кривизне тела желудка обнаружена хроническая язва 0,5 см в диаметре с тромбированным сосудом в центре кратера. При биопсии 4 кусочков из разных участков язвы рака не обнаружено. Через 4 дня после поступления больная оперирована. Произведена подднафрагмальная ваготомия, язва иссечена, перевязаны и пересечены левые желудочные сосуды. Дефект в стенке желудка ушит в продольном направлении. Произведена пилоропластика по Гейнеке — Микуличу. При срочном и плановом гистологическом исследовании язвы данных за рак не получено. На 16-е сутки после операции больная выписана в удовлетвори тельном состоянии. При дальнейшем наблюдении больная ежегодно подвергалась рентгенологическому и эндоскопическому исследованию желудка. Состояние ее оставалось вполне удовлетворительным, работала по специальности. В конце 4-го года после операции при очередной плановой фиброгастроскопии обнаружен рак выходного отдела желудка, больная оперирована. Метастазов не обнаружено, опухоль располагалась в антральном отделе желудка вдали от ранее иссеченной язвы. Послеоперационный период протекал без осложнений, но через год после резекции желудка больная умерла от ракового истощения. В 1-м наблюдении имела место ошибка срочного гистологического исследования, которая была исправлена вскоре после операции при плановом микроскопировании препаратов язвы, но больная, к сожалению, от операции отказалась. Во 2-м случае скорее всего мы имеем дело с первичным развитием раковой опухоли через 4 года после ваготомии в антральном отделе желудка, не связанной с иссеченной язвой малой кривизны тела желудка. Таким образом, и отдаленные результаты лечения язв желудка, осложненных кровотечением, вполне удовлетворительные, превосходят таковые при резекции желудка. Опасность пропустить рак в язве при соблюдении необходимых диагностических приемов и онкологической настороженности невелика. Сочетание язвы желудка с язвой двенадцатиперстной кишки (II тип). Язва желудка, сочетающаяся с язвой двенадцагн-перстной кишки, занимает особое положение среди язв желудка, которое определяется клинической схожестью с дуоденальной язвой, частой гиперсекрецией желудка и очень редким озлокачествлением. Все это требует и особого подхода к хирургическому лечению сочетанных язв, которое до сих пор окончательно не разработано. Отдельные авторы лечат больных с двойной локализацией язвы так же, как и больных с язвой двенадцатиперстной кишки [Курыгин А. А., Дозорцев В. Ф„ 1973; Шалимов А. А. и др., 1984; Athanassiades S„ Charlambopoulou J., 1970], другие остаются приверженцами резекции желудка [Гор-башко А. И., 1985J. Прежде чем перейти к рассмотрению вопросов хирургического лечения больных с язвой желудка, сочетающейся с язвой двенадцатиперстной кишки, мы остановимся на некоторых сторонах патогенеза этого заболевания, используя наш клинический материал, касающийся 42 больных. О 24 больных с сочетанной язвой желудка и двенадцатиперстной кишки, оперированных нами по поводу кровотечения, речь шла в первой половине данного раздела монографии. Здесь же анализ коснется 18 больных, детально обследованных и оперированных в плановом порядке. Известно, что язва желудка сочетается с язвой двенадцатиперстной кишки преимущественно у мужчин, и среди наших 18 больных женщин не было. Большинство авторов считают язву желудка вторичной по отношению к двенадцатиперстной кишке [Шалимов А. А. и др., 1984; Dragstedt L., 1956J. У 17 наших больных результаты предшествующих исследований и операций (ушивание перфоративной язвы) свидетельствуют о том, что заболевание начиналось с язвы двенадцатиперстной кишки, и лишь у 1 больного не удалось установить очередность образования язв. Основной причиной развития язвы в желудке у больных с дуоденальной язвой считается желудочный стаз, который, естественно, бывает чаще у тех больных, у которых язва двенадцатиперстной кишки осложняется стенозом (Oberhelman Н., 1986, и др.]. Застой в желудке пролонгирует гастриновую фазу желудочной секреции, которая становится почти непрерывной, что у некоторых больных приводит к образованию язвы в желудке. Наши собственные материалы свидетельствуют о том, что желудочный стаз действительно играет важную роль в возникновении язвы в желудке. У 12 больных с двойной локализацией язвы имел место стеноз двенадцатиперстной кишки, однако у 6 явных признаков нарушения эвакуации из желудка мы не обнаружили. Такие же данные приводят и другие авторы, что дало основание Л. Г. Хачиеву и соавт. (1982) разделить всех больных с двойной локализацией язвы в желудке и двенадцатиперстной кишке на 2 группы. В одну из них авторы включили больных с язвой желудка, существующей на фоне дуоденальной язвы без стеноза двенадцатиперстной кишки, а во вторую—выделили больных с язвой желудка, развившейся при наличии язвы двенадцатиперстной кишки, осложненной стенозом. Первый вид язвенной болезни авторы назвали сочетанными язвами, второй—вторичными язвами желудка. Можно привести и другие 'клинические доказательства в пользу того, что язва в желудке часто развивается у больных с нарушенной эвакуацией содержимого из желудка. Так, у более чем 400 наших больных со стенозирующей язвой двенадцатиперстной кишки язва желудка была обнаружена в 4,7 % случаев, а среди такого же числа больных с язвой двенадцатиперстной кишки без стеноза только в 1,5 % случаев, т. е. в 3 раза реже. Далее, хорошо известно, что у больных, подвергшихся стволовой ваготомии без дренирующей операции, как это делалось в 40-х годах, нередко развивался желудочный стаз, приводивший 'к образованию язвы в желудке [Смирнов Е. В., 1949; Филатов А. Н., Сенчилло Б. А., 1959; Eckermann L., 1968; Dragstedt L., 1969J. Мы уже приводили материалы, свидетельствующие о влиянии дренирующей операции на желудочную секрецию. Здесь же укажем, что у 2 наших больных после ваготомии с пилоропластикой развился рубцовый стеноз двенадцатиперстной кишки, и, как следствие этого, появилась язва в желудке. Еще у 1 больного после такой же операции мы имели возможность наблюдать изменение желудочной секреции по мере нарастания рубцового стеноза двенадцатиперстной кишки. После ваготомии с пилоропластикой проба Холландера у этого больного была отрицательной, и его состояние оставалось хорошим. С течением времени стал развиваться рубцовый стеноз в области пилоропластики, одновременно начала возрастать желудочная секреция за счет 2-й ее фазы, и появились боли в области желудка, связанные с едой. Для устранения желудочного стаза больному был дополнительно наложен гастроеюноанастомоз. После второй операции признаки заболевания исчезли, и через 2 мес наступила почти полная ахлоргидрия. Приведенные материалы свидетельствуют о возрастании желудочной секреции в зависимости от стаза в желудке и подтверждают в значительной степени представления о вторичном происхождении язвы желудка по отношению к язве двенадцатиперстной кишки. В то же время эта теория далеко не во всех случаях объясняет патогенез разбираемого заболевания. Как указывалось, в значительном числе случаев сочетания язвы желудка и двенадцатиперстной кишки признаки нарушения эвакуации из желудка отсутствуют. В таких случаях сторонники теории стаза говорят о функциональном ан-тральном стазе [Aagaard P. et al., 1959}. Однако эта точка зрения находится в противоречии с имеющимися данными о повышенной моторной функции желудка у больных с язвой двенадцатиперстной кишки [Чернякевич С. А., 1972; Kelly К 1971,1. Большой интерес представляет вопрос о состояния желудочной секреции у больных с двойной локализацией язвы. В литературе на этот счет существуют самые различные сведения, однако большинство авторов обнаруживают у таких больных повышенную секрецию соляной кислоты и пепсина {Хачиев Л. Г. и др., 1982; Шалимов А. А. и др., 1984; Aaeaard P. et al., 1959]. У 11 наших больных имелась высокая базальная и ночная секреция, у 2—нормальная и у 5—низкая, однако ахлор-гидрии не было отмечено ни в одном случае. Из 9 больных, которым проводился тест Кея, у 6 данные исследования свидетельствовали о преобладании 1-й фазы желудочной секреции, у 2 обе фазы выражены одинаково, и лишь у 1 больного преобладала 2-я фаза секреции. Таким образом, наши данные говорят о том, что характер желудочной секреции у больных с двойной локализацией язвы более всего приближается к секреции у больных с язвой двенадцатиперстной кишки, что в известной мере подтверждает вторичное происхождение язвы желудка в случаях ее сочетания с дуоденальной язвой, следовательно, при решении вопроса о хирургическом лечении с такими больными следует поступать, как при язве двенадцатиперстной кишки. Что касается клинической картины сочетанной язвы, то у 10 из 18 больных она была характерной только для язвы двенадцатиперстной кишки, у 4 отражала наличие только язвы желудка, и лишь у 4 больных ранние боли в надчревной области сочетались с ночными и поздними болями, что позволяло заподозрить существование язв в желудке и двенадцатиперстной кишке. Однако при этом необходимо помнить, что на 'клиническую картину заболевания существенный отпечаток накладывает стеноз выходного отдела желудка, часто встречающийся у такого рода больных. Наиболее ценными методами диагностики в этих случаях являются рентгенологическое и эндоскопическое исследования желудка. У 17 наших больных были до операции выявлены обе язвы, у 1 больного язва желудка не была распознана. При выработке показаний к хирургическому лечению больных с язвой желудка, сочетающейся с язвой двенадцатиперстной кишки, необходимо учитывать необычайно упорное течение заболевания и полную безуспешность консервативного лечения [Шалимов А. А. и др., 1984J. Так, 10 наших больных упорно лечились в различных лечебных учреждениях, включая санатории, от 20 до 30 лет, 4—18 лет, 2—10 лет, и только у 2 больных анамнез заболевания не превышал 5 лет. Из 18 больных у 14 мы выполнили стволовую ваготомию, у 4—селективную. Напомним, все эти больные оперированы в плановом порядке. У 10 больных ваготомия сочеталась с пи-лоропластикой по Финнею, у 7—по Гейнеке—Микуличу, и у 1 больного в качестве дренирующей операции использован гастроеюноанастомоз. Обращает на себя внимание тот факт, что у многих больных с сочетанной язвой язвенный кратер в желудке достигает больших размеров. Эти язвы нередко пенетрируют в тело поджелудочной железы, в печень. У 4 наших больных диаметр язвы желудка достигал 2 см, а у 1 больного—10 см. Хотя в литературе существует мнение, что при сочетанных язвах озлокачествление язвы желудка маловероятно [Kennedy, 1974], все же столь большие размеры язвы настораживают в отношении развития рака в них. Поэтому тщательное гистологическое исследование во всех случаях совершенно необходимо, хотя и оно в отдельном случае может оказаться ошибочным. У одного из наших больных во время операции язва в желудке, диаметр которой достигал 10 см, была похожа больше на злокачественную язву, биопсия рака не показала, а иссечь язву оказалось невозможным из-за ее огромных размеров и пенетрации в печень и поджелудочную железу да большом протяжении. Резекция желудка оказалась также неосуществимой, т. е. больной радикально был неоперабельным. Из-за наличия декомпенсированного стеноза двенадцатиперстной кишки был наложен гастроеюноанастомоз, который дополнен стволовой ваготомией на тот случай, если язва все-таки окажется доброкачественной. После операции язва в желудке зажила, и масса тела больного увеличилась на 4 кг, но через 8 мес он поступил вновь в клинику с явными признаками метастазов рака в печени и полости малого таза. Остальные 17 больных хорошо перенесли операцию и выздоровели. При наблюдении за больными в сроки от 5 лет до 23 лет ни у одного из них рецидива заболевания не наступило. Лишь у 1 больного через 2 года после операции на фоне анацидного состояния развились эвакуаторные нарушения желудка вследствие поздней его атонии, что потребовало повторного хирургического вмешательства в виде гастроеюностомии. После операции больной поправился и в течение последующих 5 лет жалоб не предъявлял. Все больные сохранили трудоспособность. Один больной отмечает легкую диарею. В качестве примера приведем одну выписку из истории болезни. Больной Ю., 30 лет, поступил в клинику 27.04.70 г. с жалобами на голодные и ночные боли в надчревной области, тошноту и рвоту пищей, съеденной накануне. Болен 10 лет. В 1960 г. перенес ушивание перфоративной язвы двенадцатиперстной кишки. В течение года чувствовал себя здоровым, однако затем каждой весной и осенью наступало обострение заболевания. При исследовании ночной желудочной секреции содержание свободной соляной кислоты за 12 ч составило 8,4 ммоль, при исследовании желудочной секреции с помощью пробы Кея ВАО составляет 9,33 ммоль/ч, МАО — 24,2 ммоль/ч. При рентгенологическом исследовании желудка (рис. 29, а — в) установлено, что он расширен, натощак содержит много жидкости, вблизи угла на малой кривизне видна язвенная ниша диаметром 2,5 см, луковица двенадцатиперстной кишки резко деформирована, а ее аборальный отдел сужен. С диагнозом «язва желудка, сочетанная с язвой двенадцатиперстной кишки, осложненной субкомпенсированным стенозом», больной оперирован. На малой кривизне тела желудка обнаружена язва диаметром 0,8 см, с мягкими краями. При срочном гистологическом исследовании рака в язве не обнаружено. На задне-верхней стенке луковицы двенадцатиперстной кишки имеется вторая язва, на уровне которой просвет кишки сужен до 4 мм. На передней стенке луковицы имеется рубец — следы ушитой перфоративной язвы. Произведена селективная ваготомия с пилоропластикой по Финнею без иссечения язвы желудка. При исследовании желудочной секреции с помощью инсулиновой пробы обнаружена ахлоргидрия, а при рентгенологическом исследовании желудка (рис. 29, г — д) каких-либо патологических изменений в нем не найдено. Последующее наблюдение за больным в течение 12 лет показало полное благополучие. Желудочная секреция исследовалась после операции у всех 17 больных. Обращает на себя внимание t(т факт, что у таких больных после ваготомии с пилоропластикой особенно резко угнетается желудочная секреция. Так, у 12 больных при отрицательной инсулиновой пробе обнаружена ахлоргидрия, у 5 больных, также на фоне отрицательного теста Холландера, в отдельных порциях желудочного сока обнаружено присутствие свободной соляной кислоты в количестве 6—14 титр. ед. Такое стойкое угнетение желудочной секреции после ваготомии в сочетании с дренирующими операциями на желудке вселяет уверенность в радикальность такого вмешательства у больных с язвой желудка, сочетающейся с язвой двенадцатиперстной кишки. Сравнительная оценка различных видов ваготомии. К настоящему времени в мировой клинической практике накопился большой опыт применения различных видов ваготомии в лечении язвы двенадцатиперстной кишки и, в меньшей степени, язвы желудка. Обозначилось неодинаковое отношение к тому или иному виду ваготомии. Так, в течение последнего десятилетия возросло число сторонников селективной проксимальной ваготомии без дренирующей операции на желудке. В то же время повседневная клиническая практика вынуждает применять и другие виды ваготомии. Занимаясь изучением данной проблемы в течение 25 лет, мы накопили значительный клинический опыт в применении стволовой, селективной и селективной проксимальной ваготомии и имеем возможность сопоставления результатов этих операций. Кроме клинического материала, мы располагаем значительными экспериментальными данными, касающимися влияния различных видов ваготомии на секреторную функцию желудка, которые считаем уместным предпослать изложению сравнительных клинических данных. Влияние различных видов ваготомии на желудочную секрецию собаки. Для современного этапа изучения влияния блуждающего нерва на деятельность органов пищеварения характерен повышенный интерес к выяснению функциональной роли поддиафрагмальных стволов этого нерва и их отверстий, что тесно связано с внедрением ваготомии в хирургическую практику. Принципиальное значение имеют исследования, ведущиеся в двух направлениях. Во-первых, оценивается эффективность разных типов ваготомии в смысле полноты денервации обкладочных клеток. Об изменениях мозговой фазы обычно судят по степени и стойкости уменьшения выработки соляной кислоты с помощью непрямой фармакологической пробы Хол-ландера. Во-вторых, изучают изменения желудочной секреции по величине кислотообразования в желудочках гейденгайнов-ского типа или же изменений в уровне гастрина крови. Большинство работ представляют собой клиническую оценку эффективности различных видов ваготомии у больных с язвой двенадцатиперстной кишки. При этом сопоставляются однородные группы больных, подвергшихся, какому-либо одному виду операции. Экспериментальные исследования на эту тему немногочисленны. Настоящее исследование [Матросова Е. М., Курыгин А. А., 1978] представляет попытку комплексного подхода к изучению влияния блуждающего нерва на кислотообразование в желудке собаки. У одних и тех же животных производили 2- или 3-этап-ное расширение зоны денервации с сопоставлением секреции в мозговой и желудочной фазах. Акцент ставился на наименее изученные тормозные свойства блуждающего нерва. Опыты выполнены на 4 взрослых собаках, которым предварительно создавали фистулы желудка (по Басову) и формировали изолированные желудочки павловского и гейденгайнов-ского типа. У 2 собак было сделано одновременно по 2 желудочка. Для предотвращения задержки пищевых масс в желудке вместе с названными операциями 3 собакам была произведена пилоропластика по Гейнеке—Микуличу/а у 4-й собаки ее выполнили одновременно с проксимальной ваготомией. Первым этапом работы было установление стабильного секреторного фона. Затем в определенной последовательности производились различные виды ваготомии. У 2 собак удалось выполнить 3 операции: денервацию кислотообразующей зоны (селективную проксимальную ваготомию), за которой следовала перерезка антральных ветвей блуждающего нерва, что превращало проксимальную ваготомию в селективную, и, наконец, перерезка стволов блуждающего нерва под диафрагмой (стволовая ваготомия). У 1 собаки произвели селективную, а затем стволовую ваготомию. Сроки наблюдения между операциями на нервах составляли от 2'/2 до 4 мес, после заключительной перерезки стволов блуждающих нервов наблюдения продолжались до 2 лет. Характеристика мозговой фазы была получена с помощью мнимого кормления мясом, которое полностью извлекалось через басовскую фистулу в течение 1—2 мин после заглатывания или в ответ на введение инсулина в дозах 0,4—0,5 ЕД/кг. Оценка роли контактной (желудочной) фазы также достигалась несколькими путями: использованием пищевых веществ, различающихся по своему механическому и химическому воздействию на желудок (мясо, хлеб, молоко), сопоставлением секреторных ответов, получаемых при кормлении и вкладывании прямо в желудок одного и того же количества пищевого продукта, сравнением секреции павловского и гейденгайновского желудочков у одного и того же животного. Опыты начались через 16—18 ч после еды при свободном от остатков пищи желудке. Желудочный секрет собирался каждые 15 мин, титрование сока производилось в часовых порциях^ Секреторные ответы выражались в ммолях соляной кислоты, вырабатываемой за 4 ч. При оценке секреции на инсулин обработаны данные, получаемые в течение 1-го часа после инъекции. Выводы работы основаны на данных около 500 опытов. Секреция в ответ на мнимое кормление и инсулин (рис. 30). В связи с задачами исследования было важно сопоставить влияние 3 видов ваготомии на секреторную активность иннерви-рованных павловских желудочков в мозговой фазе и сравнить изменения сокоотделения, которые произошли в них после ваготомии, с отделением сока из вагусно денервированных (гейден-гайновских) желудочков. Как в опытах с мнимым кормлением, так и после введения инсулина, снижение выработки соляной кислоты наблюдалось в павловском желудочке уже после проксимальной селективной ваготомии. Пересечение антральных ветвей и стволов блуждающего нерва под диафрагмой не изменяло показателей желудочной секреции, установившихся после проксимальной ваготомии. Секреция павловского желудочка на мнимое кормление и инсулин после ваготомии во всех наших наблюдениях была выше секреции гейденгайновского. В последнем она вообще не была зарегистрирована обычными методами как до, так и после перерезки блуждающего нерва. Секреция павловского и гейденгайновского желудочков на пищевые раздражители. При анализе результатов этой серии можно выделить общую направленность изменений после ваготомии, а также некоторые особенности, связанные со специфическими действиями пищевых веществ. Общая тенденция при кормлении твердой пищей, в норме стимулирующей сильное сокоотделение в мозговой фазе (хлеб и мясо), заключалась после всех видов ваготомии в достоверном снижении выработки кислоты в павловском желудочке и повышении ее в гейденгайнов-ском (рис. 31, 32). Особенно демонстративен этот эффект был после кормления хлебом, когда секреция в павловском желудочке снизилась на 81 % и повысилась в гейденгайновском, где до перерезки блуждающих нервов сокоотделение отсутствовало. Секреция на кормление мясом не снижалась после ваготомии меньше, чем на мнимое кормление, составляя в первом случае 30—53 % от исходного уровня, во втором —лишь 11—17 %. При приеме жидкой пищи различия между павловским и гейденгай-новским желудочками почти стирались (рис. 33). Другое важное отличие натурального кормления от опытов с мнимым кормлением и введением инсулина состояло в том, что разные виды ваготомии оказались неодинаковыми в их влиянии на характер изменений пищевой желудочной секреции. Наименьшую выработку соляной кислоты в павловском желудочке вызывала проксимальная селективная ваготомия. Выработка соляной кислоты на молоко (слабый стимулятор сокоотделения в мозговой фазе и слабый механический раздражитель желудка) после проксимальной ваготомии не изменялась. Добавочная перерезка антральных ветвей при всех видах пищевых раздражителей как в гейденгайновском, так и в павловском желудочке сопровождалась подъемом секреторной активности. В гейденгайновских препаратах этот эффект, как правило, был более выражен. Дополнительная перерезка стволов блуждающего нерва под диафрагмой, по нашим данным, дала у разных животных различные результаты. Усиление выработки соляной кислоты в павловском и гейденгайновском желудочках наблюдалось после питья молока (см. рис. 33), а также в опытах, где раздражителем служило жидкое растительное масло, вливаемое через фистулу в двенадцатиперстную кишку. Секреция павловского и гейденгайновского желудочков после вкладывания мяса -в желудок (рис. 34). Эти опыты еще раз доказывают, что упомянутые различия в эффективности мнимого и натурального кормления обусловлены отсутствием или наличием пищевых масс в желудке. Из сопоставления результатов опытов с кормлением и вкладыванием того же количества мяса следует, что во втором варианте опытов сохранялись все особенности изменений, связанные с разными типами ваготомии. Но имелись и небольшие отличия. Они заключались в том, что кормление вызывало в павловском желудочке более сильную секрецию, чем вкладывание мяса, как до ваготомии, так и после нее. В гейденгайновском желудочке после селективной и стволовой ваготомии прослеживалась скорее противоположная тенденция, выражавшаяся в некотором усилении секреции. Анализ результатов разных этапов ваготомии у одного и того же животного показывает, что изменения пищевой секреции являлись следствием взаимодействия многих факторов, одни из которых уменьшали, а другие увеличивали выработку соляной кислоты. Их суммарный эффект зависел не только от вида ва-готомии, но и от рода пищи, ее способности стимулировать секрецию в мозговой фазе, физического состояния и химических свойств, в частности содержания жира. Приведенные факты показывают также, что клинически ценный эффект ваготомии— снижение продукции соляной кислоты—вызывается вагусной денервацией зоны обкладочных клеток желудка. Дополнительная перерезка антральных ветвей блуждающего нерва и стволов, по данным исследования мозговой фазы, ничего не добавляет к результатам, достигнутым проксимальной ваготомией. Наши данные свидетельствуют и о том, что проксимальная ва-готомия, понижая желудочную секрецию за счет выключения внешней возбуждающей иннервации обкладочных клеток и снижения их чувствительности к гастрину, в то же время приводит в действие механизмы, усиливающие желудочную секрецию, что может быть проиллюстрировано повышением продукции соляной кислоты из гейденгайновского желудочка. Этот факт совпадает с тем, что проксимальная селективная ваготомия повышает уровень сывороточного гастрина как натощак, так и после еды по сравнению с дооперационным уровнем [Becker H. et al., 1975; Jaffe В. et al., 1974J. Полагают, что эвакуаторная функция желудка после проксимальной ваготомии существенно не страдает (Johnston D. et al., 1973], поэтому причиной подъема содержания сывороточного гастрина служит главным образом снижение кислотности желудка. Наименьшие изменения желудочной секреции или их отсутствие наблюдаются на молоко—слабый раздражитель сокоотделения в мозговой фазе. Проксимальная ваготомия не снижает продукции соляной кислоты на молоко из павловского желудочка и не усиливает ее в гейденгайновском. Значительно сложнее объяснить факт возрастания секреции соляной кислоты после добавочных перерезок антральных ветвей. Увеличение секреции гейденгайновского желудочка на пищу и уровня сывороточного гастрина после селективной ваготомии приписывают не только уменьшению кислотности, но и стазу пищевых масс в желудке вследствие ухудшения моторно-эвакуаторной функции привратника. Действительно, пилоро-пластика ограничивает увеличение уровня гастрина [Jaffe В. et al., 1974] и снижает кислотообразование в гейденгайновском желудочке (Kushida Т., 1971]. Этот довод нельзя полностью игнорировать и в наших экспериментах, хотя сделанная вначале пило-ропластика во всех случаях была, по-видимому, эффективной. Остатков пищи в базальном содержимом желудка через 16— 18 ч после еды мы не наблюдали. Повышение продукции соляной кислоты у собак с перерезанной антральной ветвью в гейденгайновском желудочке было особенно заметным после поедания грубой пищи и наименьшей—после питья молока. Данные относительно уровня гастрина после проксимальной селективной ваготомии в настоящее время довольно ограниченны, тем более нет четких и однозначных сведений о том, что при селективной ваготомии уровень гастрина выше, чем при' проксимальной, или что дополнительная перерезка антральной ветви вызывает прирост содержания гастрина [Jaffe В. et а1„ 1974]. К этому следует добавить, что, по современным данным, отношения между выработкой кислоты и гастрином вовсе не являются прямо пропорциональными [Tepperman В. et al., 1972; Huges W. et al., 1976]. Пока определенно можно утверждать лишь то, что отсутствие внешней иннервации привратника не уменьшает его способности вырабатывать гастрин при местной стимуляции. Увеличение секреции после перерезки антральной ветви блуждающего нерва может быть рассмотрено и как следствие выпадения тормозного механизма. В пользу такого предположения свидетельствуют, в частности, опыты с электрическим раздражением стволов этого нерва или его антральных ветвей, которое снижает секрецию гейденгайновского желудочка при пер-фузии полости антрального отдела ацетилхолином или еде [Hart W. et al., 1968; Molina J. et al., 1971]. Природа этого тормозного механизма остается неизвестной. Высказываются предположения о существовании антрального ингибитора, находящегося под контролем блуждающего нерва [Bombeck С., 1974], или об увеличении после ваготомии чувствительности G-клеток к стимуляции ацетилхолином. Более детально разработаны механизмы изменений желудочной секреции после перерезки вне-желудочных ветвей блуждающего нерва, которые страдают во время стволовой ваготомии. Подробный обзор экспериментальных и клинических данных был сделан Е. М. Матросовой совместно с нами (1974). При объяснении причин повышения уровня гастрина и кислотообразования в гейденгайновском желудочке механическому и кислотному факторам не придавали существенного значения. Допускалось наличие вне-желудочного вагусного тормозного механизма, который уничтожается при перерезках печеночной и чревной ветвей блуждающего нерва. Полученные факты свидетельствуют о многогранности функций блуждающего нерва и неоднозначности его ветвей, отходящих под диафрагмой. Пересечение ветвей, иннервирующих обкладочные клетки слизистой оболочки желудка, ведет к снижению секреции в мозговой фазе. За этот счет уменьшается и пищевая секреция._ Дополнительная перерезка антральных ветвей и стволов не изменяет величины секреции в мозговой фазе, достигнутой после селективной проксимальной ваготомии. Однако при этом усиливается желудочная фаза, а соответственно и пищевая секреция. Изменения желудочной секреции после различных видов ваготомии у человека. Не подлежит сомнению, что главным прогностическим лечебным эффектом ваготомии является ее влияние на желудочную секрецию. Чем сильнее степень подавления выработки соляной кислоты, тем меньше частота рецидива язвы после ваготомии. Избрав для этой цели инсулиновую пробу Холландера, мы сопоставили показатели кислой желудочной секреции через 6—8 нед после трех видов ваготомии (табл.29), Таблица 29 Результаты инсулиновой пробы после различных видов ваготомии в сочетании с дренирующими операциями и без них
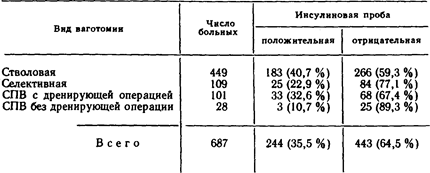
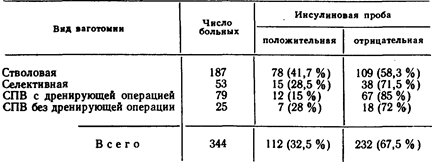
Полученные данные показывают, что в ранние сроки после операции наиболее выгодными оказались селективная вагото-мия в сочетании с дренирующими операциями на желудке и селективная проксимальная ваготомия без дренажа. Такие же результаты приводят многие другие авторы [Emas S., Fern-strom М., 1985; Storey D. et al., 1981], и на этом основании они делают выводы о больших преимуществах селективной проксимальной ваготомии в «чистом» виде. Однако по мере накопления опыта и увеличения сроков наблюдения за больными после операции стали появляться сообщения о восстановлении желудочной секреции и нарастании числа рецидива язвы у больных, перенесших селективную прок-симальную ваготомию без дренажа [Лебедев Л. В. и др., 1987;'Busman D. et al., 1988]. Некоторые авторы приводят очень высокую частоту рецидива язвы двенадцатиперстной кишки после этой операции и ставят под сомнение ее применение. Для более точного выяснения изменений кислой желудочной секреции после различных видов ваготомии мы проследили реакцию секреторного аппарата желудка на инсулин у тех же больных через несколько лет после вмешательства и сравнили ее с ранними послеоперационными показателями. Такому исследованию подверглись 344 больных (табл. 30). Из приведенных данных видно, что после стволовой ваготомии частота отрицательных, т. е. благоприятных, показателей инсулиновой пробы с течением времени остается стабильной (58,3 % и 59,3 %), после селективной ваготомии они ухудшались на 5,6% (77,1% против 71,5%). Особое внимание привлекают изменения желудочной секреции после селективной проксимальной ваготомии с дренирующими вмешательствами на желудке и без них.
Таблица 30 Результаты повторных инсу липовых, проб после различных видов ваготомии
Если в ранние сроки после проксимальной ваготомии без дренажа частота положительных инсулиновых проб была самой низкой (10.7 %), то с течением времени она неуклонно нарастает и достигает 28 %. В то же время результаты проксимальной ваготомии в сочетании с пилоропластикой прогрессивно улучшаются. Так, через 6—8 нед после этой операции инсулиновая проба оказалась положительной у 32,6 '°/о'. больных, а через много лет она снизилась до 15 %, т. е. благоприятные показатели желудочной секреции с 67,4 % повысились до 85 %. Получив на основании инсулиновой пробы такие результаты исследования желудочной секреции после селективной проксимальной ваготомии без дренажа, мы проделали у 32 больных, перенесших это вмешательство, еще и усиленный гистаминовый тест по Кею и установили, что показатели гистаминовой пробы перекликаются с показателями пробы Холландера. При положительной инсулиновой пробе тест Кея также свидетельствует о высокой секреторной активности желудка, и, наоборот, при отрицательной пробе Холландера гистаминовый тест показывает снижение секреции соляной кислоты. В. Г. Волков (1982) по нашей рекомендации исследовал количество стимулированного гистамином желудочного сока и его кислотность у 28 больных, подвергшихся селективной проксимальной ваготомии без пило-ропластики и 117 больных, перенесших проксимальную вагото-мию в сочетании с дренирующей операцией. Было установлено, что после селективной проксимальной ваготомии без дренажа количество сока уменьшается на 56%, кислотность его снизилась на 71;%, а после проксимальной ваготомии с пилоропластикой—соответственно на 65% и 78%. Примерно такие же изменения обнаружены при исследовании пепсинообразующей функции желудка. Таким образом, наши материалы исследования, хотя и косвенно, свидетельствуют о значительном снижении активности кислото- и пепсинообразующей функций желудка после ваготомии за счет и дренирующей операции. Эти данные, как будет видно в дальнейшем, соответствуют частоте рецидива язвы после различных видов ваготомии. Уместно напомнить о том, что мюнхенский профессор F. Holle—автор операции селективной проксимальной ваготомии рекомендует сочетать ее с дренирующими операциями на желудке. Эффективность различных видов ваготомии в отношении излечения язвы двенадцатиперстной кишки. Одним из важных показателей эффективности того или иного вида ваготомии является частота рецидива язвенной болезни. Наши данные по этому вопросу приводятся в табл. 31.
Таблица 31 Частота рецидивов язвы двенадцатиперстной кишки после различных видов ваготомии
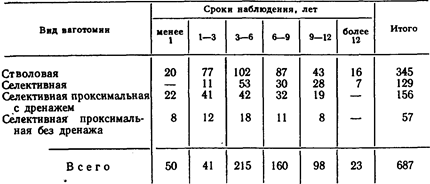
Однако эти данные можно признать с уверенностью в том случае, если после операции прошло достаточно продолжительное время. Число наблюдений и сроки, прошедшие после ваготомии, представлены в табл. 32. Из приведенных данных видно, что из 345 больных, перенесших стволовую ваготомию, свыше 3 лет после операции наблюдались 248 (71,8 %) человек, из 129 больных после селективной ваготомии такие же сроки прошли у 118 (91,4%) больных, из 57 больных после селективной проксимальной без дренажа — у 37 (65 %) и после селективной проксимальной ваготомии с дренирующей операцией—у 94 (60 %) человек. Замечено, что основное число рецидивов заболевания после ваготомии проявляется в первые 3 года. Рассматривая наши материалы с этих позиций, можно с большой уверенностью говорить о преимуществах селективной проксимальной ваготомии в сочетании с дренирующими вмеша тельствами на желудке.
Таблица 32 Cpоки наблюдения после различных видов ваготомии
На втором месте по эффективности стоят стволовая и обычная селективная ваготомия, и наиболее неблагоприятные результаты получены после селективной прок-симальной ваготомии без дренажа. Подтверждением такого вывода могут служить результаты операции, учтенные через 3 года и более после вмешательства. Оказалось, что из 248 больных, у которых'после стволовой ваготомии прошло более 3 лет, рецидив язвы наступил у 9 (4 %), из 118 больных, у которых после селективной ваготомии прошли такие же сроки, рецидив заболевания отмечен у 6 (5,9 %), из 94 больных после селективной проксимальной ваготомии с пилоропластикой возврат болезни наступил у 3 (3,2 %), и, наконец, из 37 больных после «чистой» проксимальной ваготомии по прошествии 3 лет рецидив язвы двенадцатиперстной кишки обнаружен у 6 (16 %). Таким образом, вопреки распространенному мнению, наши данные позволяют признать селективную проксимальную ваго-томию без дренирующей операции на желудке менее эффективной по сравнению с другими видами ваготомии. Наименьшая частота рецидива язвы отмечается после селективной проксимальной ваготомии с пилоропластикой (3,2 %), а с учетом простоты технического исполнения и доступности широкому кругу хирургов, в особенности применительно к неотложным состояниям, наиболее выгодной следует признать стволовую ваготомию. Некоторые отдаленные функциональные результаты различных видов ваготомии. Для оценки различных видов ваготомии немаловажное значение имеют отдаленные функциональные результаты операции. В качестве критерия сравнения мы избрали наиболее важные нежелательные последствия пересечения блуждающих нервов: диарею, демпинг-синдром и образрва- Таблица 33 Частота и тяжесть некоторых осложнений операции в зависимости от вида ваготомии
* Из 178 мужчин, специально обследованных после стволовой (163) и селективной (15) ваготомии, камни в желчном пузыре обнаружены лишь у 1 больного, однако желчные камни у него имели место и до операции, в связи с чем ваготомия сочеталась с удалением камней из желчного пузыря. Холецистэктомия не производилась ввиду тяжести состояния больного. ние камней в желчном пузыре. Сравнительные фактические данные, касающиеся указанных осложнений ваготомии, приведены в табл.33. Как видно из приведенных данных, наиболее благоприятные отдаленные функциональные результаты получены после селективной проксимальной ваготомии без дренирующей операции на желудке. Диарея и демпинг-синдром после этого вмешательства развиваются очень редко и только в легкой степени. С такой же редкостью образуются и камни в желчном пузыре. Несколько хуже отдаленные функциональные результаты после селективной и селективной проксимальной ваготомии в сочетании с пилоропластикой. После этих вмешательств у 2 % больных развиваются диарея и демпинг-синдром средней тяжести. Что касается желчных камней, то они образуются с такой же частотой, как и после селективной проксимальной ваготомии без дренажа, примерно у 5 % женщин. Результаты стволовой ваготомии отличаются от только что приведенных тем, что после этой операции у 1,5 % больных развиваются диарея тяжелой степени и камни в желчном пузыре — у каждой 3-й женщины, обследованной на этот предмет. Данные наших физиологических наблюдений на собаках показывают, что денервация одной только зоны фундальных желез (селективная проксимальная ваготомия) приводит к достижению результатов, которые ставятся перед ваготомией как операцией, направленной на снижение кислотно-пептического фактора: она ликвидирует секрецию в мозговой фазе, снимая прямое действие блуждающего нерва на фундальные железы, существенно сокращает уровень пищевого сокоотделения вследствие уменьшения чувствительности обкладочных клеток к гуморальным стимуляторам, образующимся во время пищеварения. Таким образом, преимущества других, более обширных ва-готомий, исключающих вагоантральное освобождение гастрина в мозговой фазе, сомнительны. В то же время бесспорным фактом является повышение содержания гастрина в крови после всех видов ваготомии. Одной из причин этого явления считается замедление эвакуации содержимого желудка (Матросова Е. М. и др., 1981), и именно этим можно объяснить более высокую эффективность селективной проксимальной ваготомии в сочетании с пилоропластикой по сравнению с такой же ваготомией без дренажа. Особо следует сказать о стволовой ваготомии. Несмотря на более высокую частоту рецидивов язвы двенадцатиперстной кишки после этой операции по сравнению с селективной проксимальной ваготомией с дренажем, стволовая ваготомия должна прочно удерживаться в хирургической практике потому, что многих больных оперируют по неотложным показаниям, когда технически сложная селективная проксимальная ваготомия нередко оказывается неприемлемой. Кроме того, конституциональ-ные особенности некоторых больных, а также недостаточный опыт хирурга в ряде случаев не позволяют произвести селективную проксимальную ваготомию без увеличения операционного риска. Что касается отдаленных функциональных результатов стволовой ваготомии, то такие осложнения, как диарея и демпинг-синдром, уже не могут быть основанием для отказа от этого метода лечения. Диарея успешно лечится ганглиоблокаторами, а демпинг-синдром, развивающийся, как правило, в легкой форме, не требует сколько-нибудь серьезного лечения и не сказывается на трудоспособности больных. Наиболее существенным является вопрос, касающийся частого образования камней в желчном пузыре после стволовой ваготомии. Поскольку это осложнение развивается главным образом у женщин, то у них по возможности следует избегать пересечения главных стволов блуждающего нерва, а необходимо стремиться выполнить селективную проксимальную ваготомию.
РЕЦИДИВЫ ЯЗВЫ ПОСЛЕ ВАГОТОМИИ И Дата добавления: 2015-01-18 | Просмотры: 2445 | Нарушение авторских прав |



 В литературе существуют указания на значительную частоту пневмоний после ваготомии [Шалимов А. А. и др., 1980]. Среди причин послеоперационных пневмоний у больных острыми желудочно-кишечными кровотечениями большое место занимает регургитация желудочного содержимого. Это осложнение происходит во время рвоты, при заведении зонда в желудок и при гастроскопиях. Из 11 легочных осложнений у наших больных 9 приходятся на период до 1978 г. В последующие годы мы стали проводить комплекс профилактических мероприятий, включающий раннее вставание больных, дыхательную гимнастику, массаж, ЛФК, щелочные ингаляции и, по показаниям, санацию дыхательных путей, резкое ограничение показаний к зондированию желудка при горизонтальном положении больного. В результате этого число легочных осложнений у больных с желудочно-кишечными кровотечениями резко уменьшилось.
В литературе существуют указания на значительную частоту пневмоний после ваготомии [Шалимов А. А. и др., 1980]. Среди причин послеоперационных пневмоний у больных острыми желудочно-кишечными кровотечениями большое место занимает регургитация желудочного содержимого. Это осложнение происходит во время рвоты, при заведении зонда в желудок и при гастроскопиях. Из 11 легочных осложнений у наших больных 9 приходятся на период до 1978 г. В последующие годы мы стали проводить комплекс профилактических мероприятий, включающий раннее вставание больных, дыхательную гимнастику, массаж, ЛФК, щелочные ингаляции и, по показаниям, санацию дыхательных путей, резкое ограничение показаний к зондированию желудка при горизонтальном положении больного. В результате этого число легочных осложнений у больных с желудочно-кишечными кровотечениями резко уменьшилось.