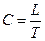|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
БОЛЕЗНИ СЕРДЦА И СОСУДОВ 15 страница
10. Результаты измерения, по рекомендации ВОЗ, необходимо фиксировать с точностью до 2 мм рт. ст. 11. После фиксации уровня АД необходимо быстро снизить давление в манжетке до нуля. 12. Повторное измерение АД на той же руке можно проводить не ранее чем через 1 минуту. Нормальным считается систолическое АД, не превышающее 130 мм рт. ст., диастолическое – не превышающее 85 мм рт. ст. Систолическое АД от 130 до 139 мм рт. ст. и диастолическое АД от 85 до 89 мм рт. ст. определяют как «повышенное нормальное». Лица с повышенным нормальным АД должны обследоваться не менее 1 раза в год. Диагноз артериальной гипертонии ставится, если хотя бы при двух измерениях во время, по меньшей мере, двух визитов к врачу систолическое АД составляет не менее 140 мм рт. ст. и/или диастолическое АД – не менее 90 мм рт. ст. Систолическое АД – это максимальное давление в артериальной системе во время систолы левого желудочка. Оно обусловлено, в основном, ударным объемом сердца и эластичностью аорты и крупных артерий. Диастолическое АД – это минимальное давление в артериях во время диастолы сердца. Оно во многом определяется уровнем тонуса периферических артерий. Пульсовое АД – это разность между величинами систолического и диастолического АД. В норме оно составляет 40–50 мм рт. ст. Высокое пульсовое давление может выявляться при недостаточности клапанов аорты, при изолированной систолической гипертонии. Средним называется то постоянное давление, которое без пульсации может обеспечить продвижение крови по сосудам с той же скоростью, что и при движении с пульсацией. Среднее АД можно определить осциллографическим методом или рассчитать по формуле: Среднее АД = диастолическое АД – 1/3 пульсового АД. Базальным называется давление, измеренное утром в покое. В норме оно является самым низким. Если АД измеряется у больных с ригидными склерозированными сосудами, выявляемые величины систолического АД могут превышать истинное значение на 30 мм рт. ст. (не более). У некоторых больных АД бывает трудно измерить из-за плохой слышимости тонов Короткова (при аортальным стенозе, выраженной сердечной недостаточности и сниженном ударном объеме, сужении просвета магистральной артерии). Для того, чтобы улучшить звучание фаз Короткова, рекомендуется перед измерением АД проделать несколько сгибаний и разгибаний руки в локтевом суставе, в результате чего сосуды расширятся. Прижатие стетоскопа к руке не оказывает влияния на систолическое АД, а цифры диастолического АД при сильном прижатии могут оказаться значительно заниженными. Измерение АД на ногах. Обследуемый ложится на живот. Накладывается манжета шириной 20 см (манжета для лиц с ожирением). Баллон, создающий давление, располагается на задней поверхности середины бедра. Аускультация проводится в подколенной ямке. В норме диастолическое давление на руках и на ногах одинаково, а систолическое АД на ногах на 20 мм рт. ст. выше, чем на руках.
Исследование пульса
Пульс исследуют в дистальной части лучевой артерии, определяя: 1) свойства стенки артерии (эластичность, однородность); 2) собственно свойства пульса: – синхронность и одинаковость на лучевых артериях; – ритм; – частоту в минуту; – напряжение; – наполнение; – величину; – форму; – равномерность; – наличие дефицита. Определите свойства стенки лучевой артерии. Сомкнув II–IV пальцы и установив их кончики над проекцией артерии, врач сильно нажимает ими на артерию и скользит по ней поперечно, а затем продольно. При скольжении по артерии определяются эластичность стенки и ее однородность. Определите свойства пульса. 1. Определение синхронности и одинаковости пульса на лучевых артериях. Врач обхватывает правой рукой левую руку больного выше лучезапястного сустава, а левой рукой – правую руку, так, чтобы кончики II–IV пальцев были расположены на передней поверхности лучевой кости обследуемого между наружным ее краем и сухожилиями сгибателей кисти, а большой палец и ладонь – на тыльной стороне предплечья. При этом надо стремиться к тому, чтобы положение рук было удобным как для врача, так и для больного. Сосредоточив внимание на ощущениях в кончиках пальцев, врач устанавливает их в положении, в котором обнаруживается пульс, и определяет синхронность возникновения пульсовых волн на артериях (одновременность возникновения пульсовых волн на левой и правой руках) и их одинаковость. У здорового человека пульс на лучевых артериях синхронный и одинаковый. У больных с резко выраженным стенозом левого атриовентрикулярного отверстия из-за расширения левого предсердия и сдавления левой подключичной артерии пульсовая волна на левой лучевой артерии бывает меньшей величины, чем первая, и запаздывает. При синдроме Такаясу (облитерирующий артериит ветвей дуги аорты) пульс на одной из артерий может вообще отсутствовать. Неодинаковый и несинхронный пульс называется pulsus differens. Если пульс на лучевых артериях синхронный и одинаковый, остальные его свойства определяют, пальпируя одну руку. 2. Ритм пульса. Определяют, возникают ли пульсовые волны через равные (ритмичный пульс) или через неравные (аритмичный пульс) временные интервалы. Появление отдельных пульсовых волн, меньших по величине, возникающих раньше обычного времени, после которых имеется более длительная (компенсаторная) пауза, свидетельствует об экстрасистолии. При мерцательной аритмии пульсовые волны возникают через неравные промежутки времени. 3. Частота пульса. Если пульс ритмичный, его считают в течение 20–30 секунд. Затем определяют частоту пульса в 1 минуту, умножая полученную величину соответственно на 3 или на 2. Если пульс неритмичный, его считают в течение как минимум одной минуты. 4. Напряжение пульса. Рука врача устанавливается в типичное положение. Проксимально расположенным пальцем постепенно придавливают артерию к лучевой кости. Пальцем, расположенным дистально, улавливают момент прекращения пульсации артерии. О напряжении пульса судят по тому минимальному усилию, которое пришлось приложить, чтобы проксимально расположенным пальцем полностью передавить артерию. При этом пальцем, расположенным дистально, необходимо уловить момент прекращения пульсации. Напряжение пульса зависит от систолического артериального давления: чем оно выше, тем пульс напряженнее. При высоком систолическом артериальном давлении пульс твердый, при низком – мягкий. Напряжение пульса зависит также от эластических свойств стенки артерии. При уплотнении последней пульс будет твердым. 5. Наполнение пульса. Исследующий устанавливает руку в типичное для исследования пульса положение. На первом этапе пальцем, расположенным на руке обследуемого проксимально, полностью передавливают артерию до прекращения пульсации. Момент прекращения пульсации улавливают пальцем, расположенным дистально. На втором этапе приподнимают палец (подушечка пальпирующего пальца должна едва ощущать пульсацию). О наполнении пульса судят по тому расстоянию, на которое нужно приподнять передавливающий палец для восстановления исходной амплитуды пульсовой волны. Это соответствует полному расправлению артерии. Наполнение пульса, таким образом, определяется диаметром артерии в момент пульсовой волны. Оно зависит от ударного объема сердца. При высоком ударном объеме пульс полный, при низком – пустой. 6. Величина пульса. Исследующий устанавливает правую руку в типичное для исследования положение. Затем средним (из трех пальпирующих) пальцем придавливает артерию к лучевой кости до ее полного пережатия (что проверяется дистально расположенным пальцем) и, сосредоточив внимание на ощущении в проксимально расположенном пальце, определяет силу пульсовых толчков. Величина пульса тем больше, чем больше напряжение и наполнение пульса, и наоборот. Полный твердый пульс является большим, пустой и мягкий – малым. 7. Форма пульса. Установив правую руку в типичное для пальпации пульса положение и сосредоточив внимание на ощущении в кончиках пальпирующих пальцев, исследующий должен определить скорость подъема и спада пульсовой волны. Форма пульса зависит от тонуса артерий и скорости их систолического заполнения: при снижении тонуса сосудов и при недостаточности клапанов аорты пульс становится быстрым, при повышении тонуса сосудов или при их уплотнении – медленным. 8. Равномерность пульса. Сосредоточив внимание на ощущении в кончиках пальцев пальпирующей руки, врач должен определить, одинаковы ли пульсовые волны. В норме они одинаковы, т.е. пульс равномерный. Как правило, ритмичный пульс является равномерным, аритмичный – неравномерным. Выделяют следующие разновидности неравномерного пульса: а) альтернирующий; б) парадоксальный; в) дикротический; г) бигеминальный. Альтернирующий пульс. Характеризуется чередованием сильной и слабой пульсовых волн. Такой пульс является симптомом слабости миокарда левого желудочка, вследствие которой во время систол выбрасывается различный объем крови. Для того, чтобы уловить альтернацию пульса, необходимо производить исключительно нежную пальпацию, больной должен дышать неглубоко, чтобы исключить изменчивость пульса в результате дыхания. Парадоксальный пульс. Пульсовые волны на вдохе уменьшаются, на выдохе – увеличиваются. Объясняется это тем, что у больных с некоторыми заболеваниями во время вдоха происходит уменьшение ударного объема и снижение систолического АД. Если АД снижается более чем на 20 мм рт. ст., такое изменение пульса можно уловить при пальпации. Дикротический пульс. Выявляются две пульсовые волны, причем вторая, меньшая по амплитуде, возникает после закрытия створок аортального клапана, т.е. в диастолу. Дикротический пульс иногда выявляется у здоровых людей с выраженной гипотонией и сниженным общим периферическим сопротивлением. Чаще эта разновидность пульса встречается при тяжелой сердечной недостаточности и при гиповолемическом шоке. Бигеминальный пульс. Наблюдается при нарушении ритма сердца, при котором за каждым нормальным сокращением сердца следует экстрасистола с последующей компенсаторной паузой. В конце нормальной систолы возникает обычная для больного пульсовая волна, в конце последующей экстрасистолы – пульсовая волна меньшей величины. 9. Дефицит пульса. Исследующий определяет частоту пульса, а его помощник одновременно аускультативно подсчитывает число сердечных сокращений за одну минуту. Если частота сердечных сокращений больше, чем частота пульса, имеется дефицит пульса. Величина дефицита равна разнице этих двух величин. Дефицит пульса выявляется при нарушениях его ритма (например, при мерцательной аритмии).
Сфигмография
Сфигмография – графическая запись пульсовой волны в виде кривой, называемой сфигмограммой. Целью данного исследования является объективная оценка частоты, ритма и характера пульсовой волны. Сфигмограмма, записанная с лучевой и бедренной артерий, позволяет оценить периферический пульс, с сонной и подключичной артерий – центральный пульс. Сфигмограмма периферического пульса состоит из крутого восходящего колена – анакроты (a), соответствующего систоле сердца, регистрируется после желудочкового комплекса синхронно записываемой ЭКГ. После анакроты регистрируется более пологое нисходящее колено – катакрота (c), совпадающее с диастолой сердца. На катакроте имеется дикротическая волна (d), происхождение которой связывают с движением крови назад в результате закрытия клапанов аорты. Сфигмограмма центрального пульса в норме состоит из почти вертикального систолического подъема (a), систолической части (ai) и диастолического спада (c). При заболеваниях сердца и сосудов изменяются свойства пульса и характер пульсовой волны, что особенно хорошо видно по форме сфигмограммы. Имея сфигмограмму, можно объективно выявить pulsus celer et altus (при недостаточности клапанов аорты), pulsus tardus et parvus (при стенозе устья аорты). При снижении тонуса периферических артерий, обусловленном низким диастолическим давлением, появляется своеобразная форма периферического пульса – дикротический пульс (pulsus dycroticus), при котором дикротическая волна не располагается на катакроте, а следует как самостоятельная за основной пульсовой волной. При частом пульсе дикротическая волна наслаивается на анакроту следующего пульсового колебания. Такой пульс называется анакротическим (pulsus anacroticus). У тяжелых больных с поражением сердечной мышцы можно прощупать и зарегистрировать перемежающийся, альтернирующий пульс (pulsus alternans) с чередованием пульсовых волн большой и малой амплитуды. Определение скорости распространения пульсовой волны. Метод определения скорости распространения пульсовой волны позволяет дать объективную и точную характеристику свойств стенок артериальных сосудов. Для этого производится запись сфигмограммы с двух или нескольких участков сосудистой системы с определением времени запаздывания пульса на дистальном отрезке артерий эластического и мышечного типов по отношению к центральному пульсу, для чего надо знать расстояние между двумя исследуемыми точками. Чаще всего сфигмограммы записывают одновременно с сонной артерии на уровне верхнего края щитовидного хряща, с бедренной артерии на месте выхода ее из-под пупартовой связки и с лучевой артерии. Отрезок «сонная артерия–бедренная артерия» отражает скорость распространения пульсовой волны по сосудам преимущественно эластического типа (аорта). Отрезок «сонная артерия–лучевая артерия» отражает распространение волны по сосудам мышечного типа. Время запаздывания периферического пульса по отношению к центральному надо высчитывать по расстоянию между началом подъема регистрируемых сфигмограмм. Длина пути «сонная артерия–бедренная артерия» и «сонная артерия–лучевая артерия» измеряется сантиметровой лентой с последующим расчетом истинной длины сосуда по специальной методике. Для определения скорости распространения пульсовой волны (C) надо путь, пройденный пульсовой волной в см (L), разделить на время запаздывания пульса в секундах (T):
У здоровых людей скорость распространения пульсовой волны по эластическим сосудам равна 5–7 м/с, по сосудам мышечного типа – 5–8 м/с. Скорость распространения пульсовой волны зависит от возраста, индивидуальных особенностей сосудистой стенки, от степени ее напряжения и тонуса, от величины артериального давления. При атеросклерозе в большей степени увеличивается скорость пульсовой волны по эластическим сосудам, чем по сосудам мышечного типа. Гипертоническая болезнь обусловливает увеличение скорости пульсовой волны по обоим типам сосудов, что объясняется повышенным артериальным давлением и повышенным сосудистым тонусом.
Флебография
Флебография – метод исследования, позволяющий зарегистрировать пульсацию вен в виде кривой, называемой флебограммой. Флебограмму чаще всего записывают с яремных вен, колебания которых отражают работу правого предсердия и правого желудочка. Флебограмма – сложная кривая, начинающаяся с отлогого подъема, соответствующего концу диастолы желудочков. Ее вершиной является зубец «a», обусловленный систолой правого предсердия, во время которой значительно увеличивается давление в полости правого предсердия, а ток крови из яремных вен замедляется, вены набухают. При сокращении желудочков на флебограмме появляется резко отрицательная волна – волна падения, которая начинается после зубца «a» и заканчивается зубцом «c», после чего возникает резкая волна падения – систолический коллапс («x»). Он обусловлен расширением полости правого предсердия (вслед за его систолой) и понижением внутригрудного давления вследствие систолы левого желудочка. Понижение давления в грудной полости способствует усиленному оттоку крови из яремных вен в правое предсердие. Зубец «c», находящийся между зубцами «a» и «v», связывают с записью пульса сонной и подключичной артерий (передача пульсации с данных сосудов), а также с некоторым выпячиванием трехстворчатого клапана в полость правого предсердия в фазу замкнутых клапанов сердца. В связи с этим в правом предсердии происходит кратковременный подъем давления и замедляется кровоток в яремных венах. За систолическим коллапсом «x» следует зубец «v» – диастолическая волна. Он соответствует наполнению яремных вен и правого предсердия в период его диастолы при закрытом трехстворчатом клапане. Таким образом, зубец «v» отображает вторую половину систолы правого желудочка сердца. Открытие трехстворчатого клапана и отток крови из правого предсердия в правый желудочек сопровождаются повторным снижением кривой «y» – диастолическим коллапсом (спадением). При недостаточности трехстворчатого клапана, когда правый желудочек во время систолы выбрасывает кровь не только в легочную артерию, но и обратно в правое предсердие, появляется положительный венный пульс из-за повышения давления в правом предсердии, что препятствует оттоку крови из яремных вен. На флебограмме значительно уменьшается высота зубца «a». По мере увеличения застоя и ослабления систолы правого предсердия зубец «a» сглаживается. Зубец «a» также становится ниже и исчезает при всех застойных явлениях в правом предсердии (гипертония малого круга кровообращения, стеноз легочной артерии). В этих случаях, как и при недостаточности трехстворчатого клапана, колебания венного пульса зависят только от фаз работы правого желудочка, поэтому регистрируется высокий зубец «v». При большом застое крови в правом предсердии на флебограмме исчезает коллапс «x» (спадение). Застой крови в правом желудочке и его недостаточность сопровождаются сглаживанием зубца «v» и коллапса «y». Недостаточность аортальных клапанов, гипертония, недостаточность трехстворчатого клапана, анемия сопровождаются увеличением зубца «c». Недостаточность левого желудочка сердца, наоборот, дает снижение зубца «c» в результате малого систолического объема крови, выбрасываемого в аорту.
Измерение скорости кровотока
Принцип метода заключается в определении периода, в течение которого биологически активное вещество, введенное в один из участков системы кровообращения, регистрируется в другом. Проба с сульфатом магния. После введения в локтевую вену 10 мл 10% сульфата магния регистрируется момент появления ощущения тепла. У здоровых людей ощущение тепла во рту возникает через 7–18 секунд, в пальцах рук – через 20–24 секунды, в подошвах стоп – через 30–40 секунд. Проба с хлоридом кальция. В локтевую вену вводится 4–5 мл 10% раствора хлорида кальция, после чего отмечается момент появления тепла в ней, во рту, в голове. У здоровых людей ощущение тепла в лице возникает через 9–16 секунд, в руках – через 14–27 секунд, в ногах – через 17–36 секунд. При сердечной недостаточности время кровотока увеличивается пропорционально степени недостаточности. При анемии, тиреотоксикозе, лихорадке кровоток ускоряется. При тяжелых формах инфаркта миокарда происходит замедление тока крови в связи с ослаблением сократительной функции миокарда. Значительное уменьшение скорости кровотока наблюдается у больных с врожденными пороками сердца (часть введенного вещества не попадает в легкие, а поступает из отделов правого предсердия или легочной артерии через шунт непосредственно в отделы левого сердца или в аорту).
Контрольные тесты
1. Первые высокоамплитудные осцилляции I тона на ФКГ связаны с: а) закрытием митрального клапана б) закрытием трехстворчатого клапана в) открытием клапанов аорты г) открытием клапанов легочной артерии д) открытием митрального клапана 2. Первые высокоамплитудные осцилляции II тона на ФКГ связаны с: а) закрытием клапанов аорты б) открытием клапанов аорты в) закрытием клапанов легочной артерии г) открытием клапанов легочной артерии д) закрытием митрального клапана 3. Какой из шумов можно отнести к шумам при стенозе левого атриовентрикулярного отверстия? а) лентовидный б) убывающий в) нарастающе-убывающий г) убывающий с пресистолическим усилением д) нарастающий 4. Интервал Q–I тон увеличивается при: а) недостаточности клапанов аорты б) аортальном стенозе в) стенозе левого атриовентрикулярного отверстия г) недостаточности трехстворчатого клапана д) недостаточности клапанов легочной артерии 5. Высокий и скорый пульс характерен для: а) недостаточности клапанов аорты б) недостаточности трехстворчатого клапана в) недостаточности митрального клапана г) недостаточности клапанов легочной артерии д) стеноза устья аорты 6. Для больной с facies mitralis и мелодией «перепела» на верхушке характерен пульс: а) differens б) paradoxus в) dicroticus г) magnus д) filiformis 7. Повторное измерение АД на одной и той же руке можно проводить: а) сразу после предшествующего измерения б) через 1 минуту в) через 5 минут г) через 10 минут д) все ответы неверные 8. II степени гипертонии по уровню артериального давления соответствуют следующие величины АД: а) систолическое АД 140–159 мм рт. ст., диастолическое – 90–99 мм рт. ст. б) систолическое АД 130–149 мм рт. ст., диастолическое – 85–89 мм рт. ст. в) систолическое АД 160–179 мм рт. ст., диастолическое – 100–109 мм рт. ст. г) систолическое АД более 180 мм рт. ст., диастолическое – более 110 мм рт. ст. д) систолическое АД более 140 мм рт. ст., диастолическое – менее 90 мм рт. ст. 9. Повышение пульсового давления наблюдается при: а) изолированной систолической артериальной гипертонии б) аортальном стенозе в) недостаточности митрального клапана г) недостаточности клапанов легочной артерии д) недостаточности трехстворчатого клапана 10. При недостаточности клапанов аорты не наблюдается: а) уменьшение пульсового давления б) двойной шум Дюрозье в) дилатация и гипертрофия левого желудочка г) «пляска каротид» д) двойной тон Траубе Эталоны ответов
ДЛЯ ЗАМЕТОК
БОЛЕЗНИ СЕРДЦА И СОСУДОВ
Макропрепараты
№ 143. Атеросклероз аорты. Со стороны интимы видны множественные очаги атеросклеротического поражения аорты: жировые пятна и полосы, неосложнённые фиброзные бляшки, ульцерированные бляшки и бляшки с тромботическими наложениями и кальцинозом. Жировые пятна и полосы светло-жёлтого цвета (светлее окружающей их нормальной интимы), не возвышаются или незначительно приподняты над поверхностью, имеют чёткие границы и обычно неправильную форму; размер их различен. Неосложнённые фиброзные бляшки возвышаются над поверхностью интимы, овальной формы с чёткими границами, плотной или плотно-эластичной консистенции, белесовато-серого цвета, с ровной поверхностью. На поверхности ульцерированных бляшек видны углубления («язвы») с неровными краями и желтовато-серым дном. На месте некоторых бляшек при тотальном их разрушении остаётся лишь язва. Часть ульцерированных бляшек покрыта тёмно-красными тромботическими массами (париетальные тромбы). Кальцинированные бляшки отличаются каменистой плотностью и желто-серым цветом (темнее цвета нормальной интимы). № 148а. Разрыв стенки сердца (ruptura cordis) в острую стадию инфаркта миокарда. В боковой стенке левого желудочка сердца находится сквозной дефект щелевидной формы длинной до 3 см. № 149. Хроническая аневризма сердца. Передняя и боковая стенки левого желудочка сердца истончены, образуют выпячивание (аневризму). Стенка аневризмы плотно-эластичной консистенции, белесовато-серого цвета (за счёт рубцовой ткани). В полости аневризмы видны париетальные тромбы. (Локализация аневризмы в некоторых препаратах может быть иной!) № 150. Рубцовое сморщивание почки при атеросклерозе (атеросклеротическая сморщенная почка). Размеры органа обычно не изменены; ткань почки несколько уплотнена; поверхность имеет церебриформный вид (напоминает поверхность головного мозга – рисунок «борозд и извилин») из-за многочисленных, переплетающихся между собой узких глубоких рубцовых западений (клиновидных рубцов). № 151 (91). Гипертрофия миокарда левого желудочка при артериальной гипертензии. Сердце увеличено за счёт левого желудочка. Толщина миокарда левого желудочка у его основания 1,5 см (или более). Толщина миокарда правого желудочка в пределах нормы (менее 0,5 см). № 152. Первично-сморщенная почка (рубцово-сморщенная почка при первичной артериальной гипертензии). Почки уменьшены, уплотнены; фиброзная капсула снимается легко, обнажая мелкозернистую поверхность.
Дата добавления: 2014-05-29 | Просмотры: 852 | Нарушение авторских прав |