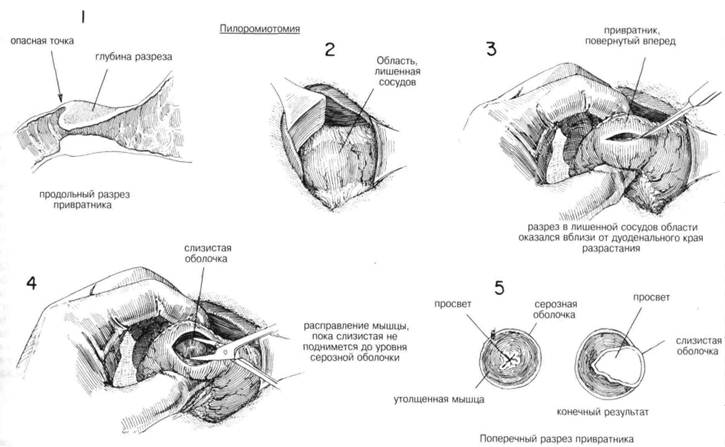
|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
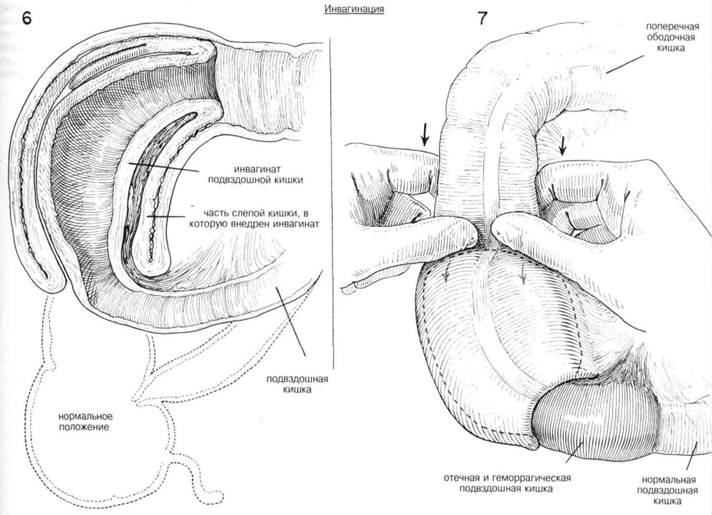
В. Инвагинация 1 страница
ПОКАЗАНИЯ. Инвагинация чаще всего имеет место у детей возраста от нескольких месяцев до двух лет. Требуется время на устранение обезвоживания или истощения с помощью введения парентеральных жидкостей. Чтобы выкачать желудок и свести к минимуму опасность аспирации рвотных масс, нужно ввести желудочную трубку. Если инвагина-ция длится довольно долго, и есть данные о кровотечении, например стул ребенка имеет характерный коричневато-красный цвет, следует вводить кровь и плазму, в операционной должно быть все наготове, и установить необходимую для операции гидратацию. Ребенка отправляют в рентгеновское отделение, где пробуют сделать гидростатическую де-зинвагинацию с помощью бариевой клизмы, используя давление не более трех футов. На это может потребоваться час, и в это время никаких манипуляций на животе не производят, а облучение флюороскопией по возможности ограничивают до минимума. Если Инвагинация будет уменьшаться, это будет происходить постепенно. Если этот метод не даст результата, то немедленно делают операцию. АНЕСТЕЗИЯ. Для детей не старше 6 месяцев в качестве преданесте-эионного средства достаточно использовать сульфат атропина в дозировке 0,0001 Гм. Для детей постарше следует добавлять меперидин или морфин в соответствующих дозировках. Самым безопасным анестезирующим приемом для детей в сознании является эндотрахеальная интубация и затем общая анестезия. ПОЛОЖЕНИЕ. Пациента кладут на спину. Ноги и руки прикрепляют к операционному столу привязными ремнями или повязками. ОПЕРАЦИОННАЯ ПОДГОТОВКА. Кожу готовят как обычно. РАЗРЕЗ И ОБНАЖЕНИЕ. В большинстве случаев достаточное обнажение обеспечивается поперечньм разрезом в правом нижнем квадранте. Боковую треть передней прямой фасции и прилегающий апоневроз наружной косой мышцы разрезают в поперечном направлении. Затем можно медиально вытянуть боковой край прямой мышцы и разделить внутреннюю косую и поперечную мышцы по направлению их волокон. Если требуется большее обнажение, можно продлить разрез в передней прямой фасции, а можно разрезать полностью или частично правую прямую мышцу. ХОД ОПЕРАЦИИ. Основная часть дезинвагинации проделывается внутри брюшины с помощью выдаивания массы назад вдоль нисходящей ободочной кишки, поперечной ободочной кишки и восходящей ободочной кишки. Когда дезинвагинация дойдет до этого места, остаток можно вывести из брюшной полости. Массу проталкивают назад вдоль нисходящей ободочной кишки, выжимая кишку, дистальную к инвагинации. (Рис. 7). Если применяется вытягивание, оно должно быть чрезвычайно осторожным, чтобы не разорвать кишку. Бесцветная и отечная кишка поначалу может показаться нежизнеспособной, но применение теплого физраствора может улучшить ее цвет и внешний вид. Если нет некроза кишки, то лучше настойчиво продолжать попытки дезинвагинации, а не прибегать слишком рано к ненужной резекции, которая требуется менее, чем в 5% случаев. Этиологический фактор, такой как вывернутый дивертикул Меккеля или кишечный полип, встречается лишь в 3—4 % случаев инвагинации у детей. Нет необходимости прикреплять окончание подвздошной кишки или брыжейку. Рецидивы встречаются не часто, и такие превентивные меры лишь затягивают операцию. Инвагинация у взрослых случается редко. Она может произойти на любом уровне тонкой или толстой кишок. После устранения инвагинации у взрослых следует поискать ее причину, например опухоли (особенно врожденные), спайки, дивертикул Мекеля и т. д. Резекция показана, если обнаружится мертвая кишка. ЗАКРЫТИЕ. Брюшину закрывают непрерывным швом из хромированного кетгута 0000. Оставшийся разрез закрывают узловыми швами из шелка 00000. ПОСЛЕОПЕРАЦИОННЫЙ УХОД. Носо-желудочную аспирацию продолжают, пока не проявится перистальтика или не пройдет стул. Если Инвагинация не имеет осложнений, то в антибиотиках и коллоидном замещении нет необходимости, хотя это весьма действенные вспомогательные средства в случаях, требующих резекции. Около 5 мл/кг коллоида, с использованием крови, плазмы или 5-% раствора альбумина обеспечивает неоценимую ежедневную поддержку тяжелобольному ребенку, перенесшему резекцию гангренозной инвагинации. Рецидив у взрослых говорит о том, что не бьыа сделана необходимая хирургическая коррекция, которую вероятно еще можно сделать, например удаление полипа или спайки. I ГЛАВА 41. ПИЛОРОМИОТОМИЯ - ИНВАГИНАЦИЯ
ГЛАВА 42. УДАЛЕНИЕ ДИВЕРТИКУЛА МЕККЕЛЯ ПОКАЗАНИЯ. Удаление дивертикула Меккеля выполняют, когда обнаруживается, что дивертикул послужил причиной острого заболевания брюшной полости. Чаще иссечение является попутной операцией во время лапаротомии по другим поводам. Большинство этих дивертикулов не дают никаких симптомов, но больной дивертикул может имитировать многие другие кишечные заболевания, и какое-то из них может потребовать диагностической лапаротомии. Наличие желудочной слизистой оболочки в дивертикуле может вызвать образование язвы с сильным кишечным кровотечением, стулом кирпично-красного цвета и воспалением или прободением с перитонитом, в частности у детей. Хотя подобные осложнения могут случиться и у взрослых, кишечная непроходимость, вызванная фиксацией верхушки дивертикула или связующего волокна, идущего к пупку, не столь редкое явление. Дивертикул может вывернуться и стать исходной точкой инва-гинации. Доброкачественные дивертикулы следует удалять в качестве попутных операций, если на это нет противопоказаний в связи с потенциальными осложнениями заболевания в другом месте брюшной полости. Эти врожденные аномалии являются остатками зародышевого пу-почно-брыжеечного протока, идущего от средней кишки. Их можно обнаружить у 1—3% пациентов, в основном мужчин, и расположены они обычно на 20—35 см выше подвздошно-слепокишечного клапана. При тщательном изучении брюшной полости следует обращать внимание на окончание подвздошной кишки на предмет дивертикула Меккеля. ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА. Предоперационную подго товку в основном направляют на восстановление крови, жидкостей и электролитов. При наличии непроходимости или перитонита, которые могут потребовать дополнительную кровь, плазму и антибиотики, рекомендуется носо-желуд очное отсасывание. АНЕСТЕЗИЯ. Предпочтительна общая ингаляционная анестезия, однако при особых обстоятельствах может быть показана спинно-мозговая или местная анестезия. ПОЛОЖЕНИЕ. Пациента кладут в удобное положение на спине. ОПЕРАЦИОННАЯ ПОДГОТОВКА. Кожу обрабатывают антисептическим составом, затем закрывают полотенцами или клеющимся пластиковым покрытием. В завершение пациента накрывают большой лапа-ротомической стерильной простыней. РАЗРЕЗ И ОБНАЖЕНИЕ. Предпочтителен правый нижний парамеди-анный или срединный разрез из-за его максимальной гибкости. Однако в отдельных случаях иссечение дивертикула Меккеля можно выполнить через любой обнажающий его разрез. ХОД ОПЕРАЦИИ. Сегмент окончания подвздошной кишки, причастной к дивертикулу Меккеля, выводят в рану для стабилизации с помощью щипцов Бабкока. Дивертикул Меккеля может находиться в 20—35 см сзади от уровня илеоцекального клапана. Если имеется брыжейка дивертикула, ее нужно освободить, разделить между кровоостанавливающими зажимами и лигировать, как брыжеечку аппендикса. (Рис.1). Если у дивертикула довольно широкая шейка, его можно иссечь с помощью косого или перекрестного пережимания основания, клинообразным иссечением основания или сегментной резекцией пораженной подвздошной кишки с анастомозом «конец в конец». (Рис.2). Основание дважды пережимают нераздавливающими зажимами Поттса в поперечном или диагональном направлении через кишку. Скальпелем иссекают пробы. Накладывают вытяжные швы, А и В, из шелка 00 для сближения серозной поверхности стенки кишки за обоими концами разреза (Рис.3) Когда эти швы, А и В, будут завязаны, они будут служить для стабилизации стенки кишки во время последующего закрытия. С обоих концов разреза накладывают швы из шелка 00, а под зажимом накладывают ряд узловых горизонтальных матрацных швов из шелка 00 (Рис.4). Затем зажим снимают, швы завязывают и иссекают излишек стенки кишки. Затем накладывают выворачивающий ряд узловых горизонтальных матрацных швов из шелка 0000 (Рис. 5 и 6). Затем хирург проверяет проходимость просвета между своим большим и указательным пальцами (Рис.7). ЗАКРЫТИЕ. Выполняют обычное лапаротомическое закрытие. ПОСЛЕОПЕРАЦИОННЫЙ УХОД. Послеоперационный уход аналогичен уходу при аппендэктомии или анастомозе тонкой кишки. Внутри-венно поддерживают баланс жидкости и электролита, пока к кишечнику не вернется способность сокращаться. Затем снимают носо-желудочную трубку и начинают прогрессивное кормление. Всякое остаточное воспаление, перитонит или дренированный абсцесс лечат соответствующими общими антибиотиками плюс восполнение крови и плазмы. К большим послеоперационным осложнениям относится обструкция, перитонит и инфекция раны, эти осложнения могут потребовать соответствующего хирургического лечения. Дата добавления: 2014-12-11 | Просмотры: 1216 | Нарушение авторских прав |