|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
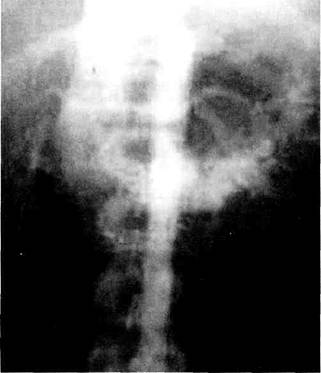
Операции на брюшной аорте и ее ветвяхНаиболее частыми причинами повреждения брюшной аорты и ее ветвей являются проникающие ранения колюще-режущими предметами и огнестрельная травма военного и мирного времени, которые составляют до 90 % всех повреждений сосудов этой зоны. Основной причиной закрытой травмы живота, сопровождающейся повреждением сосудов (до 9 %), являются аварии на транспорте. Чаще повреждается нижняя полая вена (41 %), реже (17 %) аорта [Jackson M.R., 1992]. Клинические проявления заключаются в симптомах внутреннего кровотечения и признаках повреждения органов брюшной полости. Изолированные повреждения брюшной аорты составляют не более 2 % [Lopez Viego M.A., 1992]. При по- вреждении брюшной аорты и ее ветвей, когда происходит кровотечение в брюшную полость, пострадавшие чаще умирают на месте происшествия. Если кровотечение после травмы происходит в ретроперитонеаль-ную клетчатку, формируется обширная забрюшинная гематома и она может способствовать уменьшению кровопотери. Наличие на теле больного раны, проникающей в брюшную полость или забрюшинное пространство, всегда служит показанием к операции. Успех лечения определяется быстротой диагностики сосудистого повреждения и остановки кровотечения. При открытых ранах и нестабильном состоянии больного с выраженной клиникой кровотечения реанимационные мероприятия и оперативное вмешательство производят одновременно. Оптимальным доступом к брюшной аорте следует считать срединную лапаротомию. Осуществляют временный гемостаз инструментальным или пальцевым прижатием сосуда, после чего выделяют его выше и ниже места повреждения для наложения зажимов. Супраренальные повреждения аорты требуют перевода срединного доступа в торакофренола-паротомию (дополнительный разрез по седьмому межреберью). Зажим на аорту накладывают над диафрагмой. Выполняя ревизию органов брюшной полости и восстановительную операцию, следует учитывать, что толерантность паренхиматозных органов к полному прекращению кровотока находится в пределах часа, поэтому выполняют сначала реконструкцию сосуда, затем — реконструкцию поврежденного органа. При восстановлении целостности стенки аорты и ее ветвей чаще накладывают шов, при сложных повреждениях выполняют аутовенозную пластику и шунтирущие операции. У больных с комбинированным повреждением желудочно-кишечного тракта и аорты, когда использование синтетического протеза в условиях перитонита опасно, выполняют экстраанатомическое шунтирование (подмышеч-но-двубедренное или бедренно-бед-ренное). Диагностика закрытой травмы живота с повреждением сосудов при относительно стабильном состоянии больного бывает затруднена. Обследование следует начинать с ультразвукового метода диагностики для обнаружения забрюшинной гематомы или свободной жидкости (крови) в брюшной полости. Редко — при изолированной травме аорты — происходит разрыв интимы с последующим тромбозом аорты. Такой механизм повреждения характерен для больных пожилого возраста с грубыми атеросклеротическими изменениями сосудов, когда происходит отрыв бляшки. Определяющей симптоматикой в таких случаях является ишемия нижних конечностей и висцеральных органов. Забрюшинной гематомы при этом может не быть. При ультразвуковом сканировании можно определить уровень повреждения аорты. Разрыв интимы аорты может привести к расслоению ее стенки, распространяющемуся в дисталь-ном направлении до подвздошных артерий. Изолированные повреждения висцеральных ветвей брюшной аорты встречаются редко, частой причиной их возникновения является травма сосуда во время оперативных вмешательств. Закрытая травма почек в большинстве наблюдений при УЗИ имеет вид паранефральной гематомы и сопровождается нарушением пассажа мочи на экскреторных урограм-мах. Наиболее частыми признаками закрытой травмы почечной артерии, протекающей в виде ее тромбоза, являются гипертензия, головные боли, протеинурия, микрогематурия, боли в поясничной области. Ангиоскани-рование позволяет выявить окклюзию почечной артерии, подтверждением чего служит ретроградный кровоток по почечной вене. При односторонней травме почечной артерии, трав- ме чревного ствола и устья верхней брыжеечной артерии следует выполнять торакофренолюмботомию. При двустороннем поражении выполняют срединную или поперечную лапа-ротомию. Восстановительные операции заключаются в наложении шва, ангиопластике с использованием аллотрансплантата или аутовены. Сложные ранения при невозможности выполнения восстановительной операции заставляют выполнить нефрэктомию. Больной Р., 18 лет, оперирован в ЦРБ по поводу проникающего ножевого ранения брюшной полости. Во время операции выявлены сквозное ранение тела желудка, забрюшинная гематома. Раны желудка ушиты, ревизию гематомы и сосудов забрюшинного пространства не производили. Брюшная полость дренирована. Через 11 дней обнаружено пульсирующее образование в брюшной полости в зоне левого подреберья. Больной переведен в городской сосудистый центр. В ближайшем послеоперационном периоде обращали на себя внимание бледность, адинамия больного, выраженная анемия, несмотря на гемотрансфузии, боль в спине и левой поясничной области. При УЗИ выявлено пульсирующее аневризматическое образование с нечеткими контурами, расположенное вблизи аорты и на уровне почечной артерии слева. Отмечены смещение вверх верхней брыжеечной артерии, расширение левой почечной вены, значительное увеличение левой почки. При экскреторной урографии — выраженное замедление выделительной функции левой почки. На 26-й день после ранения больной переведен в сосудистое отделение областной больницы. При ангиографии обнаружены сброс контрастного вещества в расширенную нижнюю полую вену и отсутствие контрастирования аорты выше почечных артерий (рис. 11.13). При ка-вографии отмечено значительное увеличение диаметра нижней полой вены (НПВ) на уровне L1—L2. Во время селективной флебографии левой почечной вены при введении катетера в ее устье контрастирования вены не получено, конт-
Рис. 11.13. Травматический аортокавальный свищ. растное вещество полностью вымывается из вены потоком крови (в норме вена контрастируется до ворот почки). При более глубоком проведении катетера в сосуд получено изображение значительно расширенной извитой левой почечной вены и ее притоков. Высказано предположение о наличии травматической пульсирующей гематомы аорты и наличии ее соустья с нижней полой веной через левую почечную вену. На 33-й день с момента ранения выполнена операция. Срединная лапаротомия, обнаружено пульсирующее образование 6 х 7 х 8 см с грубым систолодиастолическим дрожанием. Все окружающие ткани инфильтрированы, имбибированы и склерози-рованы. Гематома распластана на аорте, интимно сращена с увеличенной в 2—2,5 раза левой почкой. Верхняя брыжеечная артерия (ВБА) оттеснена кверху и плотно сращена с ней. Выделить аорту между устьем ВБА и гематомой не представляется возможным. С техническими трудностями, частично вместе с окружающими тканями аорта отжата на уровне чревной и нижней брыжеечной артерий. Выполнена левосторонняя нефрэктомия с частичной резекцией пульсирующей гематомы. Затем от гематомы отключена НПВ путем лигирования с прошиванием устья левой почечной вены. Ввиду невозможности выделения гематомы из окружающих тканей дефект аорты ушит вместе с расширенной извитой и утолщенной почечной веной. Течение ближайшего послеоперационного периода без осложнений. Выписан в удовлетворительном состоянии. Выявление забрюшинной гематомы при лапароскопии или УЗИ должно являться показанием к аор-тографии, если позволяет состояние больного. Продолжающееся кровотечение, выявленное при аортогра-фии, может быть временно остановлено баллонным катетером Фогарти. Тщательная ревизия гематомы возможна после предварительного выделения и пережатия аорты выше и ниже гематомы. Развитие эндоваску-лярной техники позволило при восстановительных операциях по поводу повреждений брюшной аорты и ее ветвей успешно применять эндопро-тезы. Такие операции сопровождаются меньшим объемом кровопотери, снижением требований к анестезии, при этом необязательна лапаротомия. Эти преимущества T.Ohki (1997) успешно использует для устранения травматических артериовенозных фистул и ложных аневризм. Дата добавления: 2015-02-06 | Просмотры: 1030 | Нарушение авторских прав |