|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Лечение. Консервативная терапия острой артериальной непроходимости.Консервативную терапию применяют у пациентов с ОАН как самостоятельный метод лечения или вКонсервативная терапия острой артериальной непроходимости. Консервативную терапию применяют у пациентов с ОАН как самостоятельный метод лечения или в сочетании с оперативным вмешательством, в качестве предоперационной подготовки и для послеоперационного ведения. Как самостоятельный метод лечения консервативная терапия показана при наличии абсолютных или относительных противопоказаниях к операции. Консервативное лечение ОАН должно решать следующие задачи: • профилактика нарастания и распространения тромба; • лизис тромба; • улучшение кровообращения в ишемизированных тканях; • улучшение функции жизненно важных органов (сердце, почки, легкие, печень). Пациентам проводят антитромбо-тическую терапию, основным принципом которой является необходимость устранения тромботического состояния системы гемостаза путем одновременной коррекции патологических изменений во всех трех звеньях этой системы (гемокоагуля-ция, фибринолиз и агрегация тромбоцитов). Целесообразно проведение комплексной антитромботической терапии, которая включает непрерывное внутривенное введение в течение 5 сут гепарина (450—500 ЕД/кг), рео-полиглюкина (0,8—1,1 мл/кг), никотиновой кислоты (5 мг/кг), трентала (2 мг/кг) в сутки. После окончания непрерывной инфузии следует дробное внутривенное или внутримышечное введение гепарина по 75 ЕД/кг каждые 3 ч и никотиновой кислоты по 0,5 мг/кг каждые 6 ч. Дробная терапевтическая гепаринизация продолжается от 1 до 10 сут в зависимости от состояния системы гемостаза. Затем разовую дозу гепарина ежедневно снижают на 2500—1250 ЕД. За сутки до первого снижения дозы гепарина назначают таблетированные антикоагулянты непрямого действия. Спустя сутки после отмены гепарина дозу антикоагулянтов непрямого действия постепенно снижают. Использование низкомолекулярных гепаринов (клексан, фраксипа-рин) более оправдано, так как эти препараты эффективнее и не требуют постоянного лабораторного контроля. Кроме того, с 1-го дня лечения больным назначают ацетилсалициловую кислоту в дозе 100 мг/сут. Тромболитическая терапия в качестве самостоятельного метода имеет весьма ограниченное применение и может быть использована лишь у пациентов с острыми тромбозами в сочетании с внутрипросветной баллонной ангиопластикой и катетерной аспирационной тромбэктомией. В настоящее время наиболее часто применяют следующие тромболитические препараты: фибринолизин, стрепто-киназу, урокиназу, стрептодеказу (3,5). Хирургическое лечение острой артериальной непроходимости. Хирургическое лечение пациентов с ОАН должно проводиться только в специализированных отделениях сосудистой хирургии; операции в большинстве случаев выполняют в экстренном порядке. С момента поступления пациента в стационар до операции необходимо провести полный комплекс консервативных мероприятий. За 30 мин до операции больным в экстренном порядке обязательно вводят 5000—10 000 ЕД гепарина внутривенно, сердечные средства и наркотики. Обычно эмболэктомию выполняют под местным обезболиванием, однако в ряде случаев применяются перидуральная анестезия и эндотра-хеальный наркоз. Эндотрахеальный наркоз показан больным с сочетанными эмболическими окклюзиями артерий конечности и висцеральных сосудов либо при необходимости одномоментного устранения причины эмболии (резекция добавочного шейного ребра, митральная комиссуротомия, резекция аневризмы). Кроме того, к эн-дотрахеальному наркозу прибегают при острых тромбозах, когда необходимость реконструкции требует экс-плорации брюшной аорты и артерий таза. Оперативные доступы. Операционным полем должна являться вся пораженная конечность, поскольку в ряде случаев требуется обнажить дисталь-
39*
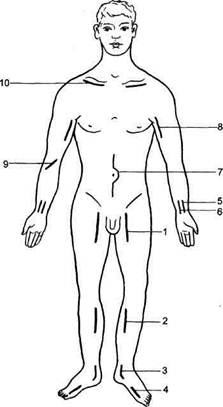
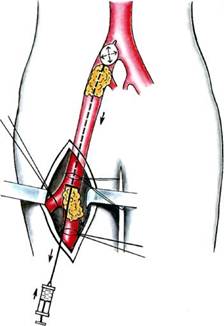
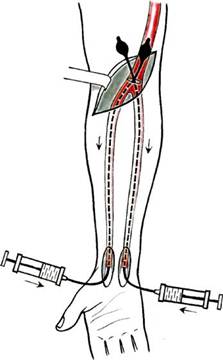
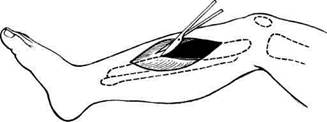
Рис. 11.21. Типичные доступы, применяемые при операциях по поводу острой непроходимости артерий верхних и нижних конечностей. 1 — доступ к бедренной артерии; 2 — тибио-медиальный доступ к подколенной артерии; 3 — доступ к задней большеберцовой артерии; 4 — доступ к передней большеберцовой артерии; 5 — доступ к лучевой артерии; 6 — доступ к локтевой артерии; 7 — чрезбрюшинный доступ к аорте и подвздошным артериям; 8 — доступ к плечевой артерии; 9 — доступ в локтевой ямке для эмболэктомии из артерии верхних конечностей; 10 — доступ к подключичной артерии. ные артерии. Эмболэктомия может быть прямой и непрямой. Под прямой эмболэктомией подразумевается удаление эмбола через доступ непосредственно к зоне острой окклюзии. Под непрямой эмболэктомией подразумевается удаление эмболов и тром-ботических масс из артериальных сегментов, расположенных проксималь- нее и дистальнее артериотомического отверстия (сосудистым кольцом либо баллон-катетером). Распространению метода непрямой тромбэктомии способствовало внедрение в практику баллонных катетеров Фогарти, позволяющих эффективно удалять эмболы и продолженные тромбы через поверхностные, легко доступные артерии, что привело к стандартизации оперативных доступов для эмболэктомии как нижних, так и верхних конечностей (рис. 11.21). Эмболэктомию из бедренной и подвздошной артерий выполняют из типичного бедренного доступа с обнажением бифуркации бедренной артерии. При эмболии бифуркации аорты применяют двусторонний бедренный доступ, позволяющий повторными ретроградными зондированиями фрагментировать и по частям удалять проксимально расположенный эмбол. Прямые доступы к аорте и подвздошным артериям применяют: • при невозможности ретроградного удаления фиксированного эмбола; • при необходимости одномоментного устранения причины эмболии, например аневризмы аорты или подвздошной артерии; • при сочетании эмболэктомии с реконструкцией аортоподвздошного сегмента. Оптимальным доступом для эмболэктомии из подколенной артерии является тибиомедиальный доступ. Этот же доступ используют для ретроградного удаления эмболов и тромбов из берцовых артерий. Доступом позади медиальной лодыжки обнажается задняя большеберцовая артерия. Ревизию передней большеберцовой артерии производят через тыльную артерию стопы. Для эмболэктомии из любой артерии верхней конечности используют единый доступ — в локтевой ямке с обнажением бифуркации плечевой артерии. Это дает возможность под контролем зрения удалять тромботи-
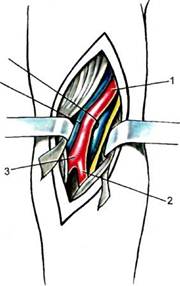
Рис. 11.22. Типичный доступ к бедренной артерии. 1 — латеральная вена, огибающая бедро; 2 — глубокая артерия бедра; 3 — длинная отводящая мышца бедра; 4 — первая перфо-рантная ветвь глубокой артерии бедра. ческие массы как из проксимально расположенных подключичной и подмышечной артерий, так и из обеих магистральных артерий предплечья. Прямой доступ используют чрезвычайно редко, например при резекции шейного ребра. В ряде случаев при невозможности адекватной эмболэк-томии или продолженном тромбозе приходится использовать доступы к артериям на запястье. Доступ к плечевой артерии в средней трети плеча применяют чрезвычайно редко — как правило, при необходимости ревизии глубокой артерии плеча. Общие требования к операционным доступам: ▲ достаточно широкий доступ, не затрудняющий манипуляции на сосуде. Расстояние от краев предполагаемого артериотомического отверстия до турникетов должно быть не менее 1—1,5 см; ▲ перед тем как вскрыть просвет артерии, необходимо тщательно выделить и взять на турникеты, помимо магистральных, все, даже мелкие вет- ви, отходящие между основными турникетами. В противном случае кровотечение, даже умеренное, будет препятствовать качественному наложению сосудистого шва. Латеральный бедренный доступ. Разрез кожи длиной 10—12 см проводят на 3 см латеральнее проекции сосудистого пучка в верхней трети бедра, верхняя точка разреза на 2—3 см выше паховой складки (рис. 11.22). Послойно рассекают кожу, подкожную клетчатку, широкую фасцию бедра. Латеральный доступ снижает риск травмы большой подкожной вены и повреждения лимфатических узлов и сосудов. После рассечения широкой фасции бедра продольно вскрывают фасциальное влагалище сосудистого пучка и обнажают общую и поверхностную бедренные артерии. Следующим этапом является обнаружение глубокой артерии бедра, которая отходит по заднелатеральной поверхности общей бедренной артерии. Необходимо учитывать, что нередко
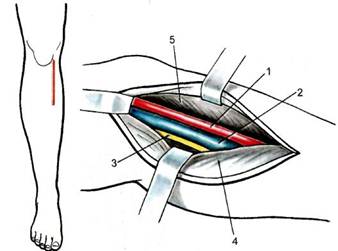
Рис. 11.23. Тибиомеди-альный доступ к подколенной артерии. 1 — подколенная артерия; 2 — подколенная вена; 3 — глубокая артерия бедра может иметь два ствола. Выделив все три бедренные артерии, их берут в турникеты. Тибиомедиалъный доступ к подколенной артерии. Конечность согнута под углом около 30° и несколько ротирована кнаружи. Разрез кожи длиной 10—12 см проводят начиная от медиального мыщелка бедра параллельно и на 1—2 см кзади от медиального края болыпеберцовой кости (рис. 11.23). Осторожно, без повреждения большой подкожной вены, расположенной в этой зоне, рассекают кожу, подкожную жировую клетчатку, фасцию голени. Для достижения адекватного операционного поля у места прикрепления к болыпеберцовой кости частич- но пересекают сухожильную часть камбаловидной мышцы. Медиальную головку икроножной мышцы отводят кзади, после чего на дне раны обнажают сосудистый пучок. Подколенная артерия располагается за большебер-цовым нервом и подколенной веной, в связи с чем их для выделения артерии необходимо взять на держалки, отвести назад. Ввиду того что расположение устий тибиоперонеального ствола и передней болыпеберцовой артерий отличается крайней вариабельностью, основным ориентиром в их обнаружении является передняя большебер-цовая вена, которую, как правило, необходимо пересечь и перевязать. Доступ к задней болъшеберцовой артерии. Выполняют разрез 3—4 см по-
Рис. 11.24. Доступ к задней болыпеберцовой артерии. 1 — задняя болыиеберцовая артерия; 2 — задняя больше-берцовая вена; 3 — больше-берцовый нерв.
Рис. 11.25. Доступ к передней большеберцовой артерии. 1 — передняя большеберцовая артерия; 2 — передние боль-шеберцовые вены. зади медиальной лодыжки. Рассекают кожу, подкожную жировую клетчатку, удерживатель сухожилий-сгибателей (retinaculum mm. flexorum), под которым проходит артерия в сопро- вождении двух одноименных вен (рис. 11.24). Доступ к передней большеберцовой артерии. Ревизию этой артерии производят ретроградным зондировани-
Рис. 11.26. Доступ в локтевой ямке для эмболэк-томии из артерий верхних конечностей. 1 — плечевая артерия; 2 — локтевая артерия; 3 — лучевая артерия.
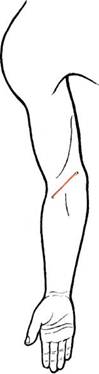
Рис. 11.27. Доступы к лучевой и локтевой артериям. 1 — лучевая артерия; 2 — локтевая артерия. ем баллон-катетером через тыльную артерию стопы из разреза 3—4 мм (рис. 11.25). Оперативные доступы для эмбо-лэктомии из артерий верхних конечностей. Основным доступом является доступ к бифуркации плечевой артерии в локтевой ямке (рис. 11.26). Разрез длиной 6—7 см выше медиальной головки плечевой кости к латеральному краю брахиорадиальной мышцы. Послойно рассекают кожу, подкожную жировую клетчатку, после чего обнажают апоневроз двуглавой мышцы плеча (фасция Пирогова), рассекают ее продольно и обнажают
Рис. 11.28. Доступ к плечевой артерии. 1 — срединный нерв; 2 — плечевая артерия; 3 — плечевая вена. сосудистый пучок, расположенный медиально от сухожилия двуглавой мышцы плеча. Этим ориентиром удобно пользоваться во время операции, так как сухожилие может быть пропальпировано, а при окклюзии подключичной, подмышечной и плечевой артерий в верхней трети плеча пульсация в локтевой ямке не определяется, в связи с чем поиск артерии бывает затруднен. В подавляющем большинстве случаев бифуркация плечевой артерии располагается в пределах локтевой ямки, однако в 8—20 % случаев наблюдается высокое деление плечевой артерии, иногда даже в подмышечной ямке. Доступ к лучевой и локтевой артериям на запястье. Обнажение этих артерий на запястье производят из отдельных разрезов длиной 2—3 см в проекции сосудов. Послойно рассекают кожу, подкожную клетчатку, удерживатель сгибателей (рис. 11.27). Доступ к плечевой артерии на пле- че. Кожный разрез длиной 6—7 см производят в проекции медиальной борозды двуглавой мышцы плеча. После рассечения кожи, подкожной жировой клетчатки, фасции обнажают сосудисто-нервный пучок — плечевую артерию и вены, срединный нерв (рис. 11.28). Доступ к подмышечной артерии. Ввиду того что эмболы локализуются, как правило, в области отхожде-ния подлопаточной артерии, при эмболиях наиболее часто используется субпекторальный доступ к дис-тальной порции артерии. Кожный разрез длиной 10 см производят по нижнему краю большой грудной мышцы. После послойного рассечения кожи, подкожной жировой клетчатки, фасции большую грудную мышцу сдвигают кверху и медиально, обнажают подмышечную артерию, вену, срединный и локтевой нервы (рис. 11.29). Доступ к подключичной артерии. Больной лежит на спине с подложен -
Рис. 11.29. Субпекторальный доступ к подмышечной артерии. 1 — подмышечная артерия; 2 — подмышечная вена; 3 — срединный нерв; 4 — локтевой нерв.
зекции добавочного шейного ребра в случаях, когда оно служит причиной эмболии. Артериотомия. Основное требование — отсутствие сужения после ушивания. При эмболиях предпочтительна поперечная артериотомия над бифуркацией артерии. Перед пережатием артерии необходимо внутривенно ввести 5000 ЕД гепарина. Показанием к продольной артери-отомии является выраженное атеро-склеротическое поражение сосуда, так как при этом может понадобиться реконструктивная операция. Удаление эмбола и продолженного тромба. В арсенале ангиохирурга существуют многочисленные методы удаления эмбола и продолженного тромба. В случае прямой эмболэкто-мии предлежащий эмбол удаляют методом "выдаивания" (рис. 11.30). В настоящее время наибольшее распространение получил метод эмбол- и тромбэктомии баллон-катете- Рис. 11.30. Тромбэктомия методом "выдаивания". ным под лопатки валиком. Голова ротирована в сторону, противоположную операционному полю, верхняя конечность приведена к туловищу. Кожный разрез длиной 10 см производят параллельно и на 1 см выше ключицы начиная от уровня груди-но-ключичного сустава. Послойно рассекают кожу, подкожную жировую клетчатку, поверхностную фасцию. Наружную яремную вену пересекают и перевязывают. Ключичную головку грудиноключично-сосцевид-ной мышцы пересекают на расстоянии 1 см над ключицей. Пересекают лопаточно-подъязычную и переднюю лестничную мышцы. Необходимо соблюдать осторожность, чтобы не повредить идущий по передней поверхности сверху вниз и медиально диафрагмальный нерв. Этот же доступ можно использовать и для ре-
Рис. 11.31. Эмболэктомия из бедренного доступа катетером Фогарти. ром, предложенным в 1963 г. американским хирургом T.J.Fogarty. Эффективность этого метода достигает 95 % [Darling R.C. et al., 1967]. Катетеры Фогарти имеют различные размеры, что дает возможность использовать их на сосудах различного диаметра [Fogarty T.J. et al, 1971; Frei-schlagYA, 1989] (рис. 11.31; 11.32). Из особенностей катетерной тром-бэктомии необходимо подчеркнуть важность плотного прилегания баллона к сосудистой стенке во время удаления тромботических масс. Оперирующий хирург должен чувствовать артериальную стенку и не допускать чересчур сильного сокращения баллона. Перед извлечением баллон должен полностью сократиться. Методика ретроградного промывания может быть использована при периферическом тромбозе артерий стопы (рис. 11.33) или кисти, когда катетер-ная тромбэктомия неэффективна и отсутствует ретроградный кровоток. В этих случаях используют промывание артериальной дуги стопы (или кисти). Ушивание артериотомического отверстия. Перед ушиванием сосуда обязательна проверка восстановления проходимости сосуда. Проксимальная проходимость верифицируется наличием хорошей пульсирующей струи крови. Более сложно оценить дистальные отделы. Следует помнить, что наличие хорошего ретроградного кровотока не всегда отражает дистальную проходимость. Основное требование к ушиванию артериотомического отверстия — отсутствие сужения сосуда. Одним из наиболее распространенных способов является ушивание отдельными узловыми швами. На артерии малого диаметра предпочтительнее накладывать узловые швы, причем первый шов должен быть в середине разреза. Продольную артериотомию ушивают непрерывным обвивным швом. При вероятности стенозирования продольную артериотомию закрывают с использованием заплаты из аутове-
Рис. 11.32. Ретроградное удаление тромбов из магистральных артерий предплечья. ны или синтетического материала. В качестве шовного материала применяют мононить или чаще полипропилен. Перед окончанием операции необходимо убедиться в наличии пульсации на стопе или артериях запястья. При появлении пульсации на подколенной артерии и отсутствии пульсации на стопе в ряде случаев целесообразно выполнить ревизию подколенной артерии тибиомедиальным доступом для исключения этажной эмболии, так как в этом случае возможно оставление эмбола или продолженного тромба в берцовых артериях. Отсутствие пульсации на стопе требует прямой ревизии берцовых артерий. Полное восстановление кровообращения возможно только после адекватной катетерной ревизии артерий. Перед ушиванием раны необходим тщательный гемостаз, так как
Рис. 11.33. Ретроградное промывание магистральных артерий конечности. после включения кровотока возможно кровотечение из мелких артериальных и венозных ветвей. Рана может быть ушита наглухо. Однако в ряде случаев при диффузной кровоточивости тканей целесообразно активное дренирование раны через контрапертуру. Фасциотомия. При ишемии ИВ степени операция должна завершаться фасциотомией сразу после восстановления кровотока. Кроме того, выполнение фасциотомии при появлении субфасциального отека целесообразно в послеоперационном периоде даже у пациентов после ре-васкуляризации при более низких степенях ишемии. В средней трети голени производят два вертикальных кожных разреза длиной от 5—6 до 10 даже 15 см (в зависимости от выраженности отека). Первый разрез — по передне-латеральной поверхности на 3—4 см кнаружи от гребня большеберцовой кости; второй разрез — по заднеме-диальной поверхности на 8—10 см кнутри от медиального края больше -берцовой кости (рис. 11.34). Рассекают кожу, подкожную клетчатку, после чего через эти разрезы формируют туннели в подкожной клетчатке вверх и вниз. Затем длинными ножницами рассекают фасцию на всем протяжении голени. После этого мышцы обычно резко выбухают в рану; мышцы тупо разделяют до межкостной перегородки, что создает лучшую декомпрессию. В случаях незначительного выбухания мышц на кожу лучше наложить редкие швы. При выраженном отеке мышц на раны накладывают стерильные салфетки с вазелиновым маслом или лево-миколем. Интраоперационное ведение. Во время операции следует проводить мероприятия, направленные на борьбу с возникающим в послеоперационном периоде постишемическим синдромом. Возможность наступления острого ацидоза или гиперкали-емии требует внутривенного введения соды или глюкозы, стимуляции диуреза, что может предотвратить осаждение миоглобина в почечных канальцах и уменьшит шансы развития ОПН [Mosny E., Dumont Y., 1911].
Рис. 11.34. Фасциотомия голени. Гепарин показан в интраопераци-онном и послеоперационном периоде с целью профилактики повторной эмболии и снижения риска ретром-боза [Keating E.C. et al., 1983]. Введение гепарина в раннем послеоперационном периоде показано также с целью уменьшить риск возникновения ассоциированных венозных тромбозов и эмболии легочной артерии. Хотя использование гепарина увеличивает частоту раневых гематом, они обычно не требуют повторных операций. Применение гепарина считается стандартом для улучшения проходимости и снижения риска ранних повторных эмболии [Turnipseed W.D. et al., 1986]. В последние годы широко используют низкомолекулярные- гепарины (фраксипарин, клексан). Эмболия на фоне атеросклероза. Окклюзионно-стенотические процессы и сопутствующий сахарный диабет, бесспорно, влияют на результаты эмболэктомии. У этих больных очень часто одной эмболэктомии недостаточно для восстановления кровотока, что диктует необходимость дополнять операцию реконструкцией. По нашим данным, в ан-гиохирургических стационарах Москвы ежегодно у 9,8—12,2 % больных во время эмболэктомии возникает необходимость в артериальной реконструкции. Дата добавления: 2015-02-06 | Просмотры: 1257 | Нарушение авторских прав |