|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Теоретического занятия 1 страница
ТЕМА 1.
ОБЩИЙ ОБЗОР НЕРВНОЙ СИСТЕМЫ
Головной мозг имеет форму черепной полости и соответствует индивидуальным конфигурациям черепа. Вес головного мозга взрослого мужчины в среднем 1400 г, а женщины— 1200 г. Наибольший вес мозга у людей в возрасте от 20 до 25 лет..
Рис. 1. Головной мозг новорожденного, правое полушарие (вид сбоку) Не существует прямой зависимости между весом мозга и интеллектуальной способностью человека. Однако, вес головного мозга должен превосходить некоторую минимальную норму, чтобы могли правильно совершаться психические функции. Для мужчин минимальной нормой считается вес мозга в 1000 г, а для женщин — 900 г. Спинной мозг весит 34-38 г. Если осматривать головной мозг сверху и сбоку (рис. 1), будет видна глубокая вертикальная щель, расположенная срединно. Она делит мозг на две симметричные половины (два полушария конечного мозга). В глубине этой щели находится мозолистое тело, которое и соединяет эти два полушария (рис. 2). Впереди мозолистого тела глубокая вертикальная щель проникает до вентральной поверхности мозга. Сзади мозолистого тела щель, проникая далеко вглубь, переходит в большую поперечную щель. Поперечная щель отделяет два полушария головного мозга от ниже лежащего мозжечка. Поверхность полушарий головного мозга изрезана щелями и бороздами, между которыми расположены извилины.
Рис. 2. Головной мозг взрослого, правое полушарие, медиальная поверхность Вентральная поверхность мозга называется основанием мозга (рис. 3). В передней части основания до перекреста зрительных нервов проходит по средней линии срединная щель. Если этот перекрест отвернуть несколько назад, то будет видна тонкая, серая терминальная пластинка, которая идет от переднего края хиазмы в глубину продольной щели мозга. Кпереди от хиазмы отходят зрительные нервы, а кзади и в стороны — зрительные тракты. По бокам от них расположено серое поле, переднюю границу которого представляет обонятельный треугольник. От переднего угла обонятельного треугольника тянется обонятельный тракт, заканчивающийся обонятельной луковицей. От луковицы отходят белые обонятельные нити. Позади хиазмы зрительных нервов находится серый бугор, который вытягивается в отросток с бобовидным телом — гипофиз. Гипофиз лежит он в углублении турецкого седла клиновидной кости. Серый бугор ограничен по сторонам зрительными трактами, которые тянутся через идущие сзади наперед и кнаружи ножки мозга и затем погружаются вглубь. Сзади серого бугра находят два мамиллярных тела в виде белых Рис.3. Основание головного мозга.
грушевидных образований. Под ними располагается межножковая ямка, которая переходит впереди в recessus anterior, а сзади — в recessus posterior. Дно этой ямки образовано усеянной многочисленными отверстиями поверхностью, которая разделена на две части срединно идущей бороздой. Со стороны ножек мозга она также ограничена бороздой. Из этой борозды выходят волокна глазодвигательного нерва. Позади них в глубине лежащих образований расположен широкий поперечно лежащий валик — варолиев мост. Кнаружи мост суживается и затем погружается в мозжечок. Кзади от моста расположен продолговатый мозг, переходящий в спинной мозг. По средней линии продолговатого мозга проходит щель, ограниченная с каждой стороны пирамидой. Кнаружи от пирамиды расположена борозда, латеральнее нее находится олива. Продолговатый мозг покрывает среднюю часть мозжечка. Вентральная поверхность мозжечка резко выпуклая. Задняя срединная глубокая борозда разделяет друг от друга полушария мозжечка. При сагиттальном разрезе мозга по средней линии прежде всего видно мозолистое тело, над ним расположены извилины и борозды полушария головного мозга (лобная, теменная и затылочная доли). Позади мозолистого тела лежит мозжечок, прикрытый задней областью полушарий. От нижней поверхности мозолистого тела отходит вперед белая мозговая пластинка, которая в виде дуги проникает в мозговое вещество и входит в состав свода (fornix). Под сводом и задней частью мозолистого тела находится зрительный бугор.
ЧУВСТВИТЕЛЬНОСТЬ И ЕЕ НАРУШЕНИЯ
Чувствительность- это способность организма человека воспринимать те раздражения, которые идут от собственных тканей и органов или из окружающей среды.
Классификация чувствительности:
1.поверхностная или кожная (болевая, температурная и тактильная) 2. глубокая (вибрационная, мышечно-суставная, чувство массы тела,давления, определение направления движения кожной складки) 3. сложные формы чувствительности -чувство локализации укола, узнавание написанных на коже пациента букв и цифр (двухмерно-пространственное чувство), узнавание уколов, наносимых циркулем Вебера одновременно на близком расстоянии (дискриминационная чувствительность), стеогноз. 4.интероцептивная чувствительность (с рецепторов внутренних органов).
ПУТЬ ПОВЕРХНОСТНОЙ ЧУВСТВИТЕЛЬНОСТИ
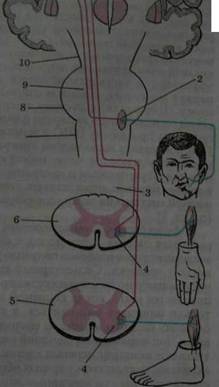
Проводники болевой и температурной чувствительности (рис.4). Путь поверхностной чувствительности 3-х нейронный.
Первый нейрон представлен нервной клеткой спинно -мозгового ганглия. В коже и слизистых начинается его периферический отросток. Периферический отросток этой клетки в составе спинномозгового нерва, сплетения, а затем периферического нерва направляется к соответствующему дерматому (дерматом-область иннервации кожи от одного спинномозгового ганглия и соответствующего сегмента спинного мозга). Дендриты, воспринимающие холодовые раздражения, содержат рецепторы в виде чувствительных окончаний (луковицы Краузе), а тепловые волокна — в виде нервных окончаний (окончания Руффини). Центральный отросток через задний корешок входит в задний рог спинного мозга, заканчиваясь у клеток его основания. Здесь начинается второй нейрон.
Рис. 4. Схема проводников болевой и температурной (проводники А), суставно-мышечной и тактильной (проводники В) чувствительности: I — клетка спинномозгового узла; 2 — чувствительная клетка заднего рога: 3 — спинно-таламический тракт: 4 — клетка дорсовентрального ядра таламуса; 5 — кора постцентральной извилины. 6 — клетка спинномозгового узла; 7 — тонкий пучок; 8 — ядро тонкого пучка; 9 — медиальная петля Аксон второго нейрона проходит косо и вверх через переднюю спайку в боковой канатик противоположной стороны. Переход осуществляется на 1-2 сегмента
Рис. 5. Эксцентрическое расположение длинных проводников: а —схема формирования правостороннего спинно-таламического тракта; б — поперечный срез на уровне верхнешейных сегментов спинного мозга; I — поясничный сегмент: 2 — грудной сегмент; 3 — шейный сегмент спинного мозга; 4 — спинно-таламический путь; 5 — пирамидный путь: 6 — клиновидный пучок; 7 — тонкий пучок выше. Эта анатомическая особенность важна для определения уровня поражения спинного мозга. Войдя в боковой канатик противоположной стороны, аксон второго нейрона сливается с отростками аналогичных клеток других сегментов, образуя спино-таламический путь. Волокна в этом пути, от дерматомов, расположенных ниже, ложатся в пучки снаружи, в от расположенных более высоко -ложатся медиально. В результате на высоте верхне-шейных сегментов в спинно-таламическом пучке наиболее латерально располагаются волокна от ноги, медиальнее-от туловища, еще более кнутри - от руки (рис.5). Этот путь идет через продолговатый мозг, варолиев мост, ножки мозга и оканчивается в вентролатеральном ядре зрительного бугра. Аксоны третьего нейрона, начинаясь в клетках дорсовентрального ядра таламуса; направляются через заднюю треть заднего бедра внутренней капсулы в полушария головного мозга, составляя часть лучистого венца. Они заканчиваются в задней центральной извилине и частично верхней теменной дольке. В верхней части этой области коры, включая парацентральную дольку, находится чувствительность нижней конечности, ниже — туловища, верхней конечности и лица. Характерно, что площадь корковой зоны для дистальных отделов рук и ног больше, чем для проксимальных. Особенно велика она для 1 пальца руки. (рис.6).
Рис. 6. Проекция чувствительной сферы в постцен- тральной извилине головного мозга [Penfield W., RasmussenTh., I948]
Методика исследования чувствительности
Исследование проводят в теплой и тихой комнате. Больной должен закрыть глаза.Наносимые раздражения не должны быть ритмичными, но сила их и продолжительность должны быть одинаковыми. Ориентиром являются опознавательные зоны сегментарной иннервации. Болевая чувствительность исследуется иголкой. Вначале исследования нужно выяснить различает ли больной укол или прикосновение на исследуемом участке. Больного просят закрыть глаза и при каждом прикосновении говорить «тупо» или «остро» и везде ли одинаково ощущение. Сравнивают чувствительность на симметричных участках тела, а также проводят сопоставление чувствительности в пораженной зоне с чувствительностью на здоровом участке. Для исследования температурной чувствительности используют две пробирки, в которые налита холодная (не выше 25 гр.) и горячая вода (40-50 гр.).Пациенты должны определить какой пробиркой к нему притронулись и одинаково ли хорошо он ощущает температуру пробирки на различных участках тела.
Необходимо расспросить о так называемые парестезиях (своеобразные ощущения в виде чувства ползания мурашек, покалывания, возникающие без нанесения внешних раздражения). Виды расстройств чувствительности. 1.Анестезия- полная потеря чувствительности. Различают тактильную, болевую (анальгезия), температурную (терманестезия),утрату чувства локализации(топанестезия), стереогноза(астереогнозия). Гипестезия- уменьшение интенсивности ощущений. Гиперестезия- незначительные раздражения вызывают ненормально сильные ощущения. Гиперпатия -даже точечное раздражение «расплывается» а качественное различие между раздражителями стирается. Любое ощущение окрашивается в неприятное с болевым оттенком. Боли ноющие, тупые, стреляющие, местные. Каузалгии -жгучие боли, возникающие при частичном посреждении нервов, богатых вегетативными волокнами. При заболеваниях периферических нервов возникают болезненные феномены. Симптом Ласега- боль по ходу седалищного нерва при сгибании ноги в тазобедренном суставе. Боль исчезает при сгибании ноги в коленном суставе. Симптом Нери- боль в поясничном отделе позвоночника, возникает при сгибании головы пациента. Симптом Дежерина - боль в поясничном отделе позвоночника, возникающая при чихании.
ВАРИАНТЫ РАСПРЕДЕЛЕНИЯ РАССТРОЙСТВ ЧУВСТВИТЕЛЬНОСТИ
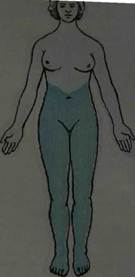
1. Периферический тип (невральный, полиневритический и корешковый). Невральный тип расстройства чувствительности возникает при поражении периферических нервов. При этом типе страдают все виды чувствительности. В связи с тем, что соседние нервы и анастомозы между ними перекрывают друг друга, зоны чувствительных расстройств обычно несколько меньше по сравнению с зоной действительной иннервации. Эти расстройства сопровождаются параличом или парезом соответствующих мышц. Полиневритический (дистальный) тип расстройства чувствительности наблюдается при полиневропатиях. Чувствительность нарушается в симметричных дистальных отделах верхних и нижних конечностей по типу «перчаток «и «носков»(рис.7).
Рис.7. Дистальный (периферический полиневритический) тип расстройства чувствительности
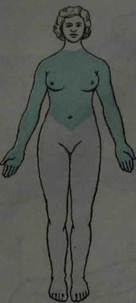
Корешковый тип расстройства чувствительности наблюдается при поражении задних корешков.Он приводит к расстройству всех видов чувствительности в соответствующих дерматомах. При выключении одного корешка выпадения чувствительности не обнаруживается из-за компенсации смежными корешками (дерматомы заходят один за другой, как пластины черепицы). На туловище дерматомы располагаются в виде поперечных полос, на конечностях в виде продольных, а на ягодице- в виде концентрических полуокружностей (рис. 8).
а — вид спереди; б — вид сзади; в — схема сегментарного распределения чувствительности (вид сбоку). Несколько вариантов спинального типа расстройства чувствительности возникают при поражении спинного мозга. Спинальный тип проводникового расстройства чувствительности возникает при поперечном поражении спинного мозга. При этом нарушается чувствительность ниже уровня поражения. При поражении бокового столба страдает поверхностная чувствительность на противоположной стороне, при поражении заднего столба расстраивается суставно-мышечная и вибрационная чувствительность на стороне поражения.
Исследование чувствительности у таких больных помогает определить уровень поражения (верхнюю границу патологического очага). При проведении топической диагностики необходимо помнить об особенности перехода спинно-таламических волокон в спинном мозге с одной стороны на другую. В связи с этим верхнюю границу очага необходимо переместить на 1-2 сегмента вверх. Так, если верхняя граница расстройства болевой чувствительности находится на уровне пупка (сегмент Т10), то верхнюю границу очага нужно переместить на 1-2 сегмента вверх, то-есть она будет находиться на уровне Т1Х или TVI11. Определение границы очага имеет важное значение в локализации опухоли, когда решается вопрос об оперативном лечении(рис.9).
Рис. 9. Спинальный проводниковый тип расстройства чувствительности. Проводниковое расстройство чувствительности с верхней границей на уровне Т1Х. Поражение задних столбов наблюдается при сухотке спинного мозга (tabes dorsalis), при недостаточности витамина В12, при миелоишемии, что проявляется сенситивной атаксией и парестезиями. Сегментарный тип расстройства чувствительности возникает при повреждении заднего рога и передней белой спайки спинного мозга. Если задний рог поражается на протяжении нескольких сегментов, в соответствующих дерматомах этой же стороны выпадает болевая и температурная чувствительность. Тактильная и глубокая чувствительность сохраняется, ее проводники оказываются вне зоны очага, и, войдя в краевую зону Лиссауэра, они сразу же направляются в задний канатик. Как упоминалось, такой вид расстройства чувствительности называют диссоциированной анестезией. При поражении передней белой спайки спинного мозга также развивается диссоциированная анестезия, в нескольких дерматомах, но уже с двух сторон. Это объясняется тем, что аксоны второго нейрона, проводящие болевую и температурную чувствительность, на протяжении всего спинного мозга переходят с одной стороны на другую, что и приводит к двустороннему расстройству. При локализации очага в передней спайке спинного мозга на уровне нижнее-шейных и грудных сегментов расстройства чувствительности развиваются в виде «куртки». (рис. 10).
Рис. 10. Спинальный сегментарный тип расстройства чувствительности. Диссоциированная анестезия в виде «куртки» в зоне C4-T10.
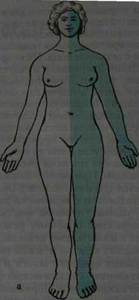
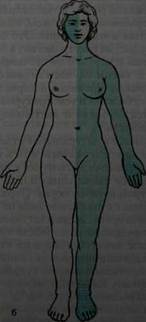
Эта локализация бывает при сирингомиелии (очаги эндогенного разрастания глии, иногда с распадом и образованием полостей в сером веществе спинного мозга). При поражении головного мозга возникает церебральный тип расстройства чувствительности в виде нескольких вариантов. При проводниковом церебральном типе расстройства чувствительности вследствие поражения головного мозга,проводниковая анестезия всегда находится на противоположной стороне. При поражении правого полушария развивается левосторонняя гемианестезия и наоборот. Следовательно, границей патологии и нормы оказывается вертикальная — срединная линия тела. При органических поражениях граница зоны расстройства чувствительности на 2- 3 см не доходит до срединной линии тела и головы вследствие захождения смежных чувствительных зон одна за другую. Корковый церебральный - зона гипестезии варьирует в зависимости от места очага поражения в задней центральной извилине. Альтернирующий тип расстройства чувствительности возникает при очаге в латеральном отделе покрышки продолговатого мозга. В процесс вовлекается ядро поверхностной чувствительности тройничного нерва и спинно-талямический путь. Поэтому возникает анестезия или гипестезия лица на стороне поражения и расстраивается поверхностная чувствительность на противоположной половине тела. Так как в задней ножке внутренней капсулы таламокортикальные волокна, проводящие все виды чувствительности, проходят компактным пучком то при поражении в этом участке мозга возникает гемианестезия на противоположной половине тела (рис.11 а). При поражении
задней ножки внутренней капсулы поражается и пирамидный путь. Поэтому гемианестезия на стороне, противоположной очагу, будет сочетаться с гемиплегией.. При повреждении части постцентральной извилины анестезия охватывает только зону проекции очага на противоположной стороне. Если патологический очаг захватывает не только постцентральную извилину, но и верхнюю и нижнюю теменные дольки, то в этом случае расстраиваются сложные виды чувствительности. Появляются астереогноз, расстройства дискриминационного чувства, больные не узнают изображаемые на коже буквы, цифры, нарушается схема тела (у больных изменяется представление о пропорциях своего тела, положении конечностей). Пациенту может казаться, что у него появилась «лишняя» конечность (псевдомелия). Может казаться, что отсутствует одна из конечностей (амелия). Может возникнуть аутотопагнозия (неспособность узнавать части собственного тела) при поражении вехней теменной области и апозогнозия (непонимание собственного дефекта). Например, больная отрицает, что у нее имеется паралич конечности. При раздражении задней центральной извилины патологическим процессом возникают приступы паресатезий на противоположной стороне в соответствующих участках (сенсорный тип парциальной эпилепсии).
Рис. 11. Проводниковый церебральный тип расстройства чувствительности: а — гемианестезия; б — альтернирующая гемианестезия.
При поражении зрительного бугра на противоположной стороне развивается гемианестезия, кроме того возникают мучительные, жгучие боли, периодически усиливающиеся и очень плохо поддающиеся лечению. Малейшее прикосновение к коже, холод усиливают болевой приступ. Боли обычно иррадиируют на всю половину тела, иногда сильнее выражены в покое. При исследовании обнаруживается понижение поверхностной чувствительности с явлениями гиперпатии, глубокая чувствительность резко нарушена и это приводит к сенситивной атаксии. Функциональная (истерическая) гемианестезия характеризуется выпадением всех видов чувствительности или преимущественно болевой на одной половине тела с границей, проходящей строго по средней линии.
Тесты по теме:
1. Какой из перечисленных симптомов не характерен для поражения задних корешков? 1) Боли, 2) Диссоциированное расстройство чувствительности, 3) Нарушение глубокой чувствительности, 4) Нарушение поверхностной чувствительности.
2. Укажите, где перекрещиваются проводящие пути глубокой чувствительности? 1) Передняя серая спайка, 2) Продолговатый мозг, 3) Мозолистое тело, 4) Варолиев мост.
3. Какой из перечисленных симптомов не характерен для поражения внутренней капсулы? 1) Гемианопсия, 2) Гемианестезия, 3) Гемиатаксия, 4) Гиперпатия 4. Укажите, поражение, какого из перечисленных образований не приведет к нарушению чувствительности по проводниковому типу? 1) Боковые столбы спинного мозга, 2) Половина поперечника спинного мозга, 3) Задние корешки, 4) Поражение всего поперечника спинного мозга.
5. Какой из перечисленных симптомов не характерен для поражения межпозвонкового ганглия? 1) Утрата или понижение всех видов чувствительности, 2) Боли, 3) Диссоциированное расстройство чувствительности в области соответствующих сегментов 4) Высыпания герпетических пузырьков в области соответствующих сегментов.
6. Какой из перечисленных видов чувствительности не относится к поверхностной чувствительности? 1) Болевая, 2) Температурная, 3) Дискриминационная, 4) Тактильная
7. Какой из перечисленных видов чувствительности не относится к заднестолбовым? 1) Вибрационная чувствительность, 2) Проприоцепция, 3) Болевая чувствительность, 4) Чувство давления
8. Где располагаются клетки второго нейрона поверхностной чувствительности? 1) передний рог; 2) задний рог; 3) передняя серая спайка; 4) ядра Голля и Бурдаха.
9.. Где располагаются клетки второго нейрона глубокой чувствительности? 1) задний рог; 2) продолговатый мозг, 3) медиальная петля, 4) таламус.
ТЕМА 2. ДВИГАТЕЛЬНЫЙ АНАЛИЗАТОР. ПРОИЗВОЛЬНЫЕ ДВИЖЕНИЯ И ИХ НАРУШЕНИЯ
Движения человека можно разделить на произвольные и рефлекторные.
- Рефлекторные движения являются безусловными и возникают в ответ на болевые, световые, звуковые и другие раздражения, включая и растяжение мышц. Рефлекторные механизмы играют важную воль в обеспечении двигательных функций и регуляции мышечного тонуса. Произвольные движения возникают как результат реализации программ, формирующихся в двигательных функциональных системах ЦНС. Осуществляются эти движения при сокращении мышц-агонистов и си-нергистов и одновременном расслаблении антагонистов. Так обеспечиваются не только перемещения конечностей, но и ходьба, спортивные упражнения.
Корково-мышечный путь
Корково-мышечный путь соединяет кору головного мозга со скелетной (поперечно-полосатой мускулатурой). Тело центрального нейрона находится в прецентральной извилине и парацентральной дольке. Находящиеся в верхнем отделе прецентральной извилины и парацентральной дольке клетки иннервируют ногу и туловище, расположенные в средней ее части - руку. Нейроны нижней части дают импульсы к лицу, языку, глотке, гортани, жевательным мышцам. Площадь двигательных областей коры зависит от сложности и тонкости выполняемой функции мышц.Большая площадь двигательной функции у кисти и пальцев руки, особенно1, также губ и языка.
Рис. 12. Схема корково-мышечного пути: I — центральные двигательные нейроны (гигантопирамидальные нейроны коры прецентральной извилины головного мозга); 2 — ядро лицевого нерва (периферический мотонейрон к нижней мимической мускулатуре): 3 — корково-спинномозговой путь, (пирамидная система); 4 — периферические двигательные нейроны (альфа-мотонейроны передних рогов спинного мозга); 5 — сегмент поясничного утолщения; 6 — сегмент шейного утолщения; 7 — продолговатый мозг; S — мост мозга: 9 — корково-ядерный путь (пирамидная система); 10 — ножка мозга
Аксоны клеток прецентральной извилины составляют лучистый венец (corona radiata). Затем пирамидные проводники собираются в компактный пучок, образующий часть внутренней капсулы (capsula interna). Так называется узкая пластинка белого вещества, которая расположена спереди между головкой хвостатого и чечевичным ядром (передняя ножка внутренней капсулы). Место соединения этих двух ножек под углом, открытым латерально, составляет колено внутренней капсулы. Волокна пирамидной системы образуют колено и прилегающую к нему часть задней ножки. Колено сформировано волокнами, направляющимися к двигательным ядрам черепно-мозговых нервов (корково-ядерный путь),задняя ножка - пучками волокон к спинальному сегментарному аппарату. Из внутренней капсулы путь идет в основание ножек мозга, основание варолиева моста. В пределах мозгового ствола часть корково-ядерных волокон переходит на противоположную сторону, после чего они образуют синапсы с нейронами двигательных ядер соответствующих черепно-мозговых нервов. Другая часть корково-ядерных волокон остается на своей стороне и образует синаптические связи с клетками ядер этой же стороны. В итоге; Кортиконуклеарные волокна для мышц нижней половины лица и языка полностью переходят на противоположную сторону. Для иннервации глазодвигательных, жевательных мышц, верхних мимических, мышц глотки и гортани обеспечивается двусторонняя корковая иннервация. На уровне каудальных отделов варолиева моста корково-спинномозговые волокна сближаются и на вентральной части продолговатого мозга образуют пирамиды На границе продолговатого и спинного мозга волокна пирамидного пути перекрещиваются и большая часть волокон спускается вниз в составе бокового столба. Около 20% волокон остается на своей стороне и идет в составе переднего канатика. На всем протяжении от них отходят волокна к сегментарному аппарату (альфа-мотонейронам передних рогов и вставочным нейронам). В шейном утолщении находятся периферические мотонейроны для рук, в поясничном - для ног. В грудном отделе находятся клетки для мышц туловища. Аксоны мотонейронов спинного мозга из переднего рога идут в составе передних корешков, затем спинно-мозговых нервов, сплетений и периферических нервов к соответствующим мышцам. Любой мотонейрон иннервирует несколько мышечных волокон («двигательная единица»).Каждое полушарие головного мозга управляет противоположной половиной мышечной системы. Дата добавления: 2015-01-18 | Просмотры: 1630 | Нарушение авторских прав |
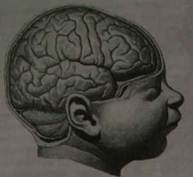
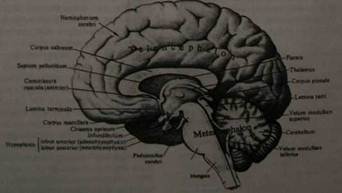
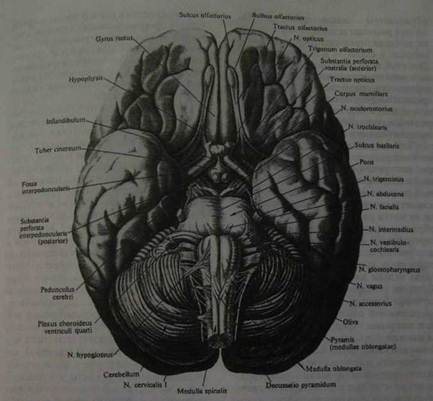
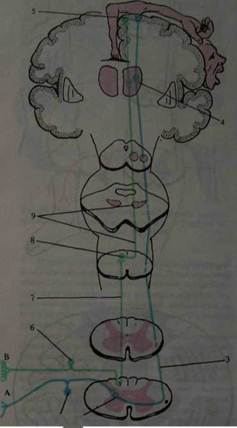
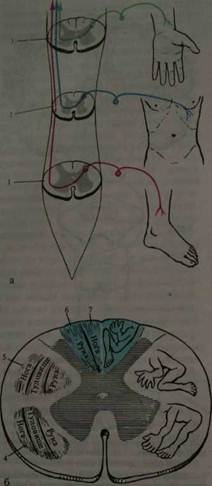
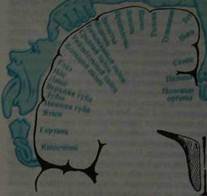
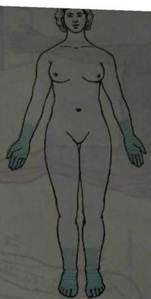
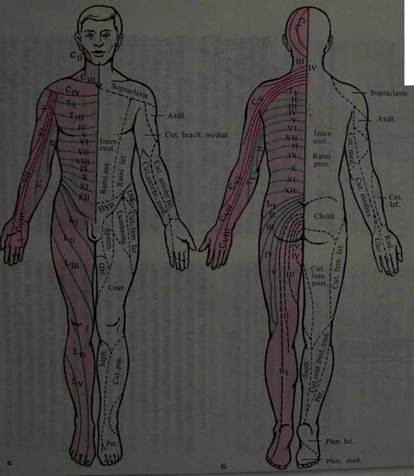 Рис. 8. Распределение кожной чувствительности соответственно нервам и корешкам:
Рис. 8. Распределение кожной чувствительности соответственно нервам и корешкам: