|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология
|
Пропедевтика заболеваний Сердечно-сосудистой системы у детей
> Измерение АД
и его контроль
| Возраст
| САД
| | До года
| 70 – 80
| | 1 – 2 года
| 80 – 95
| | 2 – 5 лет
| 80 – 100
| | 5 – 12 лет
| 90 – 110
| | 12 – 15 лет
| 100 – 120
| | > | Физическая нагрузка
• Появлялась ли у ребёнка одышка или частые жалобы на усталость (на основании этого можно заподозрить сердечную недостаточность)?
• Ограничена ли физическая активность из-за одышки, сердцебиения или (реже) боли в груди?
Изменение цвета кожных покровов
• Был ли у ребёнка цианоз? Центральный (губы и язык) или периферический (кисти и стопы)?
• Были ли эпизоды, когда ребёнок бледнел и покрывался потом (можно предположить наличие СН или аритмии)?
Рост
• Оцените рост, вес ребенка - признаки плохой прибавки?
Обмороки
• Случались ли эпизоды неожиданного коллапса?
• Жаловался ли ребёнок на приступы сильного сердцебиения?
Семейный анамнез
• Были ли в семье случаи рождения детей с врождёнными пороками сердца?
Шумы
• Обнаруживал ли кто-либо у ребёнка шумы в сердце в прошлом? Физиологические шумы, связанные с током крови, могут появляться во время болезни или после физической нагрузки.
| Оценка пульса
• Частота: ускоренный, замедленный или нормальный пульс?
• Ритм: регулярный или нерегулярный. Редкие желудочковые экстрасистолы — норма для детей
• Наполнение: полный или нитевидный (коллапс, шок)
• Характер: прерывающийся пульс, скорее всего, вызван открытым артериальным протоком; медленно нарастающий пульс предполагает наличие стеноза аортального клапана.
У маленьких детей важно всегда проверять пульс на бедренных артериях: наличие коарктации аорты ведёт к исчезновению пульса на них.
| Возраст (лет)
| Пульс в мин.
| | Новорожденный
| 120 – 140 (до 160)
| | Грудной возраст
|
| | 5 лет
|
| | 10 лет
|
| | 12 лет
|
| | 15 лет
| 70 – 75
|
| | Наблюдение за ребёнком
Есть ли центральный цианоз?
Периферический цианоз у младенцев и у детей с холодными конечностями.
Задыхается ли ребёнок, бледен или потеет (это может указывать на сердечную недостаточность)?
Изменены ли пальцы по типу барабанных палочек» (признак ВПС)?
Как ребёнок прибавляет в весе?
Низкая прибавка – сердечная недостаточность.
| | Оценка кровообращения
• Измерение артериального давления следует проводить при помощи манжетки, соответствующей возрасту ребёнка. Она должна покрывать 2/3 плеча.
• Оцените время восстановления капиллярного кровотока. Для этого необходимо надавить на какой-либо участок кожи в течение 5 с, восстановление кровотока должно произойти за 2 с. Увеличение этого показателя может быть признаком шока. Однако если ребёнок находится в холодном помещении, то восстановление кровотока на конечностях происходит дольше, поэтому важно всегда повторять этот тест на теле (например, над грудиной).
| | Аускультация
• Основываясь на возрасте ребёнка, пульсе, цвете кожных покровов и признаках сердечной недостаточности, попытайтесь предположить наиболее вероятную патологию, а затем подтвердить предположения данными аускультации.
• Выслушивайте шумы над проекциями клапанов и на спине. Диастолические шумы всегда патологичны.
• Выслушивая тоны сердца: нормальные ли они, усиленные (лёгочная гипертензия), фиксированные, расщеплённые (ДМПП)? Есть ли добавочные тоны (ритм галопа при сердечной недостаточности или щелчок раскрытия при аортальном стенозе)?
| | Пальпация
• Прощупайте верхушечный толчок и определите его положение. Он отражает функцию левого желудочка.
• Есть ли пульсация правого желудочка над грудиной (лёгочная гипертензия)
• Есть ли дрожание (пальпируемые шумы)
• Гепатомегалия предполагает наличие сердечной недостаточности. У детей редко отмечают периферические отёки и повышение давления в яремной вене.
| 
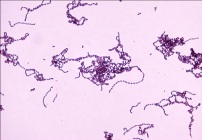
| Ревматизм (ОРЛ)- это системное заболевание соединительной ткани с поражением ССС, суставов, мозга, кожи, развивающееся как осложнение БГСА-инфекции у детей, как аутоиммунный ответ на антигены (АГ) БГСА и перекрестные антигены тканей организма.
| | Общие принципы ухода за детьми:
ü Госпитализация
ü Постельный режим (на острый период)
ü Организация условий пребывания: устранить раздражители, t=18-22 С, влажная уборка двукратно в день, проветривание.
ü Питание и питьевой режим: витаминизированная пища, обогащенная ионами калия, ограничение соли, жиров и белков, прием пищи 4-5 раз в день. Объем жидкости (витаминизированное теплое питье) равен количеству выделенной мочи.
ü Гигиенический уход: оценка состояния кожи и слизистых оболочек, поддержание их в чистоте, профилактика пролежней и опрелостей, регулярная смена нательного и постельного белья.
| | Изменение иммунной реактивности организма
| | Лихорадка
O 38 – 39° С
O Явления интоксикации слабо выражены
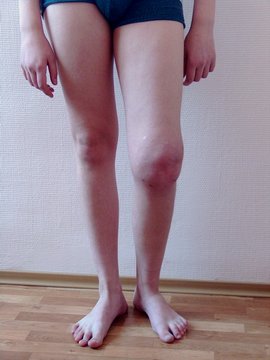
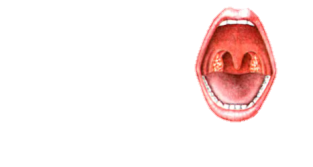
Артрит
O Боль, увеличение суставов, ограничение движения
O Гиперемия кожи, горячая наощупь
O Летучесть, бинарность
O После воспаления нет изменений в суставе
O Преимущественно поражаются: коленные, г/стопные, локтевые, л/запястные суставы.
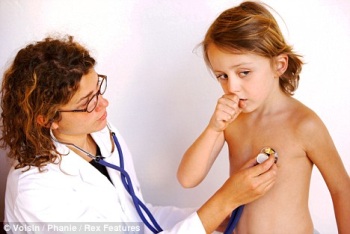
Кардит
O Боль в области сердца
O Одышка
O Тахикардия
O Глухость тонов сердца
O Шумы (митральной/ аортальной недостаточности, трения перикарда)
O Цианоз, отеки
O Изменения на ЭКГ, Эхо-КГ (нарушение сократительной способности, ритма и проводимости сердца)
O При отсутствии грамотного лечения и ухода – ППС (НМК, СМК, НАК)
Малая хорея
O Хореитические гиперкинезы
O Мышечная гипотония
O Статокоординационные нарушения
O Сосудистая дистония
O Психопатологические явления
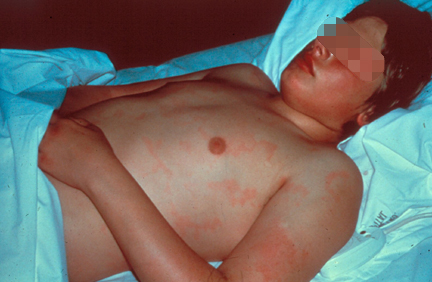
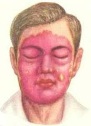
Аннулярная эритема (кольцевидная)
O бледно–розовые кольцевидные высыпания на туловище и проксимальных отделах конечностей.
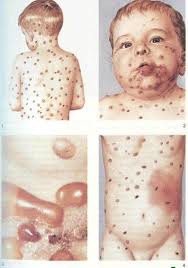
Подкожные ревматические узелки
O мелкие образования, расположенные у мест прикрепления сухожилий, над костными выступами.
| | Аутоиммунная наследственность
| | Инфекционные заболевания, вызванные β-гемолитическим стрептококком гр.А (БГСА): ангина, рожа, скарлатина, кариес, пиодермии и др.
| | Клинические формы:
· Острая ревматическая лихорадка
· Повторная ревматическая лихорадка
| | Клинические проявления:
· Основные: артрит, кардит, хорея, кольцевидная эритема, подкожные узелки
· Дополнительные: лихорадка, артралгии, абдоминальный синдром, серозиты
| | Исходы:
· Выздоровление
· ХРБС
| | Общие принципы лечения:
· Эрадикационная терапия против БГСА
(пенициллины, макролиды, линкозамиды)
· Подавление воспалительногопроцесса
(преднизолон, диклофенак и др.)
· Подавление дистрофических процессов в миокарде
(К, Mg, В6)
· Антиоксиданты (витамины А, Е, С)
· Восстановление энергетического обмена в миокарде (рикобсин, милдронат, неотон, актовегин, инозин)
| | Недостаточность кровообращения:
· По Стражеско и Василенко (стадии)
· По NYHA (фун. классы)
|          | Профилактика ревматических атак:
Первичная – лечение БГСА- инфекции.
Вторичная – лечение клинических проявлений ОРЛ, профилактика повторной атаки ОРЛ и осложнений (ХРБС).
Третичная – коррекция состояния и профилактика инвалидизации при ХРБС.
| | Мониторинг состояния ребенка:
Контроль ЧСС, пульса, АД, цвета кожных покровов и слизистых оболочек, оценка диуреза, профилактика и своевременное оказание НМП при обмороках, коллапсе, ОСН.
|   
Дата добавления: 2015-02-05 | Просмотры: 1170 | Нарушение авторских прав
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | 29 | 30 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 | 39 | 40 |
|













