|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Санитарно-микробиологические показатели
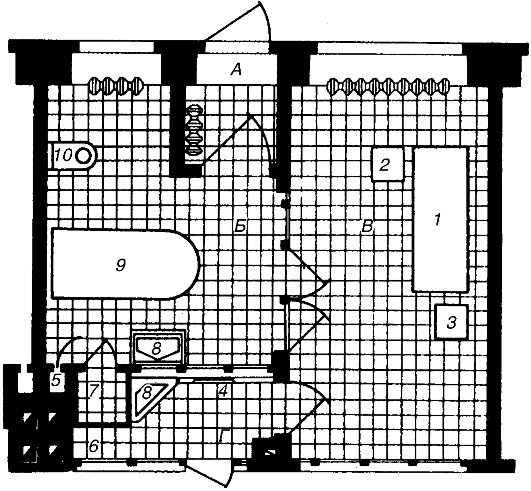
Особенности планировки инфекционных отделений. До XVIII в. специализированных инфекционных больниц не существовало, только больных чумой изолировали в особые дома, принадлежавшие монашескому ордену Святого Лазаря, впоследствии названные лазаретами. При Петре I началось строительство госпиталей для лечения «болящих людей». В 1752 г. в России был издан указ Сената о строительстве специальных инфекционных больниц для больных с «при- липчивыми болезнями». Это были больницы павильонного типа, где разделение больных по характеру инфекций не предусматривалось. Эффективной системы изоляции инфекционных больных в специальных помещениях не существовало до середины XIX в. В 1880 г. «Общество по сохранению народного здоровья» постановило иметь в Петербурге «особые больницы для заразных». При консультации профессора С.П. Боткина была построена инфекционная больница, в которой больных размещали по принципу групповой изоляции, т.е. больных разными инфекциями помещали в разные здания. В больнице были созданы отделение для больных с неясным диагнозом и специальное отделение для особо опасных инфекций. Позже при таких больницах строили дезинфекционные камеры для обеззараживания больничного белья и вещей больных. В 1877 г. в Москве была построена детская больница павильонного типа с отдельными корпусами для каждой инфекции (ныне больница им. И.В. Русакова). Однако отсутствие изоляторов и условий для разобщения больных в павильонах не позволило полностью предотвратить распространение внутрибольничных инфекций. Позже стали прибегать к индивидуальной изоляции больных. В 1909-1910 гг. была разработана система индивидуальных боксов для инфекционных больных. Первая такая больница состояла из 4 боксов. За 3 года через эти боксы прошли 106 больных, был отмечен лишь 1 случай внутрибольничного заражения. С тех пор боксы стали широко использовать в больничном строительстве. В основе планировочных решений инфекционных отделений лежат система изоляции больных, условно разделенных на «грязные» и «чистые» потоки, санитарная обработка и дезинфекция помещений, белья, оборудования, выделений больных. Для предотвращения внутрибольничных заражений наиболее надежен бокс (рис. 9.1), т.е. комплекс помещений (входной тамбур, санитарный узел с ванной, палата, шлюз) с отдельным наружным входом. Больной поступает в бокс через входной тамбур непосредственно с улицы. Шлюз связывает бокс с центральным коридором, через него персонал проходит к больному. В шлюзе размещаются умывальник, вешалка для халатов и шкаф для передачи пищи в бокс. Полубокс состоит из тех же помещений, что и бокс, но не имеет входа с улицы. Больные поступают в полубоксы из коридора отделения. В секции, состоящей из полубоксов, могут находиться больные только с одинаковыми заболеваниями.
Рис. 9.1. Бокс на одну койку А - тамбур с выходом на улицу; Б - санузел; В - палата; Г - шлюз у выхода в коридор. 1 - кровать; 2 - столик; 3 - табурет; 4 - вешалка для халата врача; 5 - вытяжной вентиляционный канал; 6 - шкаф для передачи пищи в бокс; 7 - шкаф для предметов уборки; 8 - умывальник; 9 - ванна; 10 - унитаз. Инфекционная больница должна иметь приемное отделение, стационар, лечебно-диагностические кабинеты (рентгеновский кабинет, операционная, реанимация, кабинет функциональной диагностики, физиотерапии, кабинет ректороманоскопии, родовой бокс), лаборатории, стерилизационную, аптеку, пищеблок, патологоанатомическое отделение, административно-хозяйственную службу, дезинфекционное отделение, очистные сооружения для обеззараживания сточных вод, службу санитарной обработки транспорта. Состав подразделений определяется коечной мощностью и назначением больницы. Каждое отделение может состоять из 1 или 2 секций, полностью изолированных друг от друга. Инфекционное отделение должно состоять из боксов, полубоксов и палат. В каждом инфекционном отделении следует выделять нейтральную зону, где размещаются кабинеты врачей и сестры-хозяйки. Боксы могут быть предназначены для индивидуальной госпитализации инфекционных больных. После выписки пациент уходит из бокса через наружную дверь, а в боксе проводят заключительную дезинфекцию. Боксированное отделение позволяет исключить приемное отделение как функциональное подразделение больницы. Наиболее рациональна павильонная система застройки инфекционной больницы, когда каждое инфекционное отделение располагается в самостоятельном корпусе и обслуживает больных с однотипными заболеваниями. В многоэтажных корпусах отделения для однородных инфекций рекомендуется размещать поэтажно. Больных с воздушно-капельной инфекцией следует размещать на верхних этажах во избежание распространения инфекционного аэрозоля из палат в помещения, расположенные над этим отделением. Одним из важных условий предупреждения заноса инфекции в больницу является строго индивидуальная транспортировка больного. После доставки больного санитарная машина подвергается дезинфекции на территории инфекционной больницы, где для этого предусмотрена специальная служба. Здания и отделения, входы и выходы отдельных зданий и групп помещений (лечебные кабинеты, санпропускники, отделения камерной дезинфекции и т.д.) должны быть расположены с учетом строгого разобщения «чистых» процессов и процессов, связанных с приемом и содержанием инфекционных больных, инфицированными вещами и материалами. При планировке инфекционных отделений следует предусматривать наиболее короткие и прямые пути движения больных, вещей и транспорта. Входы, лестничные клетки, лифты должны быть отдельными для вновь поступивших и выписанных больных. Наиболее благоприятна однокоридорная односторонняя застройка отделения. Двусторонняя застройка даже в боксовых корпусах способствует перегреванию боксов в летнее время. Кроме того, такая застройка представляет известную опасность внутрибольничного переноса «летучих» инфекций. Описаны, например, случаи внутрибольничных заражений корью и ветряной оспой в тех частях больничного корпуса, где боксы были расположены с 2 сторон коридора. Участок инфекционной больницы должен быть изолирован от других корпусов, доступ людей на территорию ограничен. Обязательна проходная и справочная для посетителей. На участке выделяют зоны лечебных инфекционных корпусов, патологоанатомического корпуса, садово-парковую и хозяйственную зоны. Между зонами должны быть полосы зеленых насаждений не менее 15 м. Для различных инфекционных отделений предусматриваются отдельные садовопарковые зоны. Площадь садово-парковой зоны следует определять из расчета не менее 25 м2 на 1 койку. В многоэтажных инфекционных больницах каждый этаж предназначен только для одной инфекции, он имеет отдельный лифт, лестничную клетку, лабораторию срочных анализов, кухню-доготовочную, стерилизационную, операционную, кладовые, шлюзы для персонала. Общими для всех инфекционных отделений являются центральное стерилизационное и дезинфекционное отделения, пищеблок, лаборатория, аптека, рентгеновский кабинет и отделение функциональной диагностики. Наилучшим вариантом планировки является полностью боксированное отделение. Больных острыми кишечными инфекциями и инфекционным гепатитом можно размещать в палатах без соблюдения, т.е. без шлюзов для каждой палаты. Для больных воздушнокапельными инфекциями необходимо иметь одно- и двухместные палаты со шлюзами и отдельными санузлами. Устройство палат более чем на 3 койки считается нецелесообразным. Палаты для больных, находящихся на карантине, должны быть однокоечными. При инфекционном отделении более чем на 10 коек устраивается операционная, которая используется не только для операций, но и для других манипуляций (эндоскопия, переливание крови и т.д.). Для предупреждения распространения внутрибольничных инфекций выделяют транспортные узлы для «грязных» и «чистых» потоков. Для больных каждого корпуса (боксированного, полубоксированного и палатного) имеются специальные лифты с продуваемой лифтовой шахтой и лестничные марши, которые разделяют открытым балконом корпус на 2 части, создавая как бы воздушные разрывы, препятствующие распространению воздушно-капельных инфекций. Обслуживающий персонал попадает в каждую секцию через свой транспортный узел, расположенный в торцах здания. Этими же лифтами пользуются выписанные больные. Такая структура инфекционной больницы обеспечивает изоляцию заразных больных и сводит к минимуму возможность распространения внутрибольничных инфекций. В инфекционном отделении площадь на 1 койку для взрослых должна быть не менее 7,5 м2, для детей - 6,5 м2. В палатах предусматривается туалет и шлюз. В детских отделениях число мест для матерей составляет 20% числа коек в детском отделении. Площадь помещений в инфекционном отделении должна составлять: • приемно-смотровой бокс - 16 м2; • помещение для выписки больных - 8 м2 (обязательно наличие душевой кабины); • бокс на 1 койку - 22 м2, на 2 койки - 27 м2 (наружный тамбур, санузел с ванной, палата, шлюз между палатой и коридором); • полубокс на 1 койку - 22 м2, на 2 койки - 27 м2 (санузел с ванной, палата, шлюз между палатой и коридором); • санитарный пропускник для больных - 25 м2; • раздевальная - 6 м2; • ванная с душем - 10 м2; • одевальная - 6 м2; • уборная - 3 м2. Поликлиническое отделение является частью больницы. Это самостоятельный корпус, примыкающий к лечебно-диагностическому отделению. Вход в поликлинику обособлен от входа в стационар и располагается близко к улице. Основные помещения поликлиники для взрослых: врачебные и лечебно-диагностические кабинеты, ожидальные для больных, регистратура, вестибюли с гардеробом. Врачебные и вспомогательные кабинеты размещаются по отделениям - терапевтическое, хирургическое, гинекологическое и т.д. Планировка поликлиники должна обеспечить прямые и короткие маршруты движения больных, удобство сообщения с врачебными кабинетами. В период массовых эпидемий гриппа целесообразно предусмотреть разделение потоков больных на входящих и выходящих из поликлиники, для чего должны быть предусмотрены запасные выходы. Площадь врачебных кабинетов общего профиля (терапевт, невропатолог, психиатр) должна быть не менее 12 м2, специализированных, требующих размещения оборудования (урологический, хирургический, гинекологический, глазной), - не менее 15-18 м2. Отделение неотложной помощи должно располагаться на первом этаже, иметь отдельный вход, через который должны свободно проходить носилки. В поликлиниках для детей необходимо максимальное разъединение поступающих больных. Для этой цели предусматривается 2 входа: для здоровых и больных детей. При входе дети поступают в фильтр-бокс, где им проводят наружный осмотр зева, кожи и измеряют температуру. В случае подозрения на инфекционное заболевание ребенка направляют в отдельный бокс, где его осматривает врач. Бокс имеет самостоятельный выход на улицу. Для матерей с грудными детьми предусматривается отдельная комната для кормления и пеленания детей. Площадь врачебных кабинетов составляет 12-15 м2, их число, размещение и состав вспомогательных помещений устанавливают в зависимости от категории больницы и задания на проектирование. Дата добавления: 2014-12-12 | Просмотры: 1272 | Нарушение авторских прав |