|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
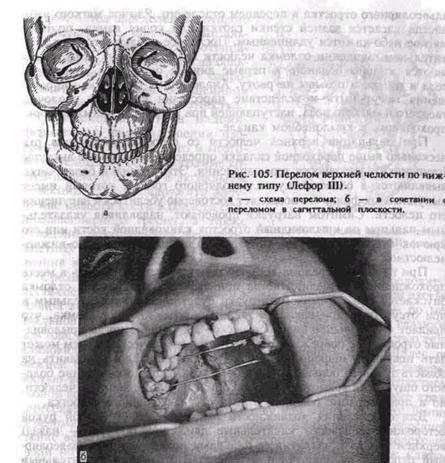
ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИВерхняя челюсть включает в себя верхнечелюстную пазуху, принимает участие в образовании глазниц и полости носа. Она соединена с другими костями лицевого скелета и основания черепа: скуловой, лобнойг носовой, слезной, решетчатой, клиновидной, небной. В силу особенностей своего строения, наличия четырех контрфорсов верхняя челюсть достаточно прочна и хорошо противостоит механическим воздействиям. При чрезмерном механическом воздействии она может ломаться по определенным линиям, проходящим по узким и тонким участкам кости, залегающим между полостями носа, глазницы, верхнечелюстной пазухи. Эти слабые места изучены Лефором, который установил три основных типа переломов верхней челюсти (нижний, средний и верхний), известные в литературе по имени автора. Переломы верхней челюсти всегда открытые, так как проходят в области носа, его придаточных пазух. Слизистая оболочка этих анатомических образований тонкая и легко разрывается даже при незначительном смещении отломков. При переломе верхней челюсти чаще встречается механизм сдвига, когда участок ее под воздействием удара смещается кзади по отношению к верхнему отделу челюсти, а в случае отлома всей челюсти — по отношению к другим лицевым костям или основанию черепа. Отломки верхней челюсти смещаются кзади продолжающимся действием приложенной силы и вниз. Задний участок смещается вниз более значительно, чем передний, за счет тяги медиальных крыловидных мышц. Нижний тип перелома (Лефор III). Линия перелома проходит в горизонтальной плоскости над альвеолярным отростком и сводом твердого неба. Начинаясь у края грушевидного отверстия с двух сторон, она идет кзади выше дна верхнечелюстной пазухи, проходит через бугор верхней челюсти и нижнюю треть крыловидного отростка клиновидной кости. Иногда сзади линия перелома заканчивается в области лунок второго или третьего большого коренного зуба (рис. 105, а). При этом типе перелома отламывается дно носа, дно верхнечелюстной пазухи, происходит горизонтальный перелом перегородки носа. Он может быть односторонним. Тогда обязательно ломается небный отросток верхней челюсти в сагиттальной плоскости (рис. 105, б). При переломе верхней челюсти по нижнему типу больные жалуются на боль в области верхней челюсти, усиливающуюся при смыкании зубов или пережевывании пищи, на невозможность откусить пищу передними зубами, на онемение зубов и слизистой оболочки десны, на неправильное смыкание зубов, ощущение инородного тела в глотке, тошноту, затрудненное носовое дыхание. При внешнем осмотре конфигурация лица изменена за счет припухлости мягких тканей верхней губы, щек, сглаженности но-согубных складок. Припухлость обусловлена посттравматическим отеком и кровоизлиянием в ткани. Могут быть ссадины, кровопод-
теки, рвано-ушибленные раны на коже лица, подкожная эмфизема. В случае выраженного смещения отломка челюсти вниз удлиняется нижняя треть лица. Иногда кожная часть перегородки носа из горизонтального положения перемещается в косое вследствие смещения книзу передней носовой ости вместе с отломанной челюстью. Однако установить это клинически достаточно сложно из-за выраженного отека тканей верхней губы и прилежащих областей. При смыкании зубов у основания перегородки носа образуется едва заметная кожная складка, а кожная часть ее перемещается кверху. При осмотре полости рта может определяться кровоизлияние по переходной складке верхней челюсти в пределах всех зубов, распространяющееся на слизистую оболочку верхней губы и щек. Возможно кровоизлияние в верхнем отделе крыловидно-нижнечелюст-ных складок, а при одностороннем переломе — и по средней линии твердого неба. В этом случае могут быть разрывы слизистой оболочки альвеолярного отростка в переднем отделе его. Язычок мягкого неба иногда касается задней стенки глотки или корня языка, поэтому мягкое небо кажется удлиненным. Последнее наблюдается при значительном смещении отломка челюсти кзади и книзу. Этим объясняются жалобы больного в первые дни на ощущение инородного тела в глотке и позывы на рвоту. Аналогичные субъективные ощущения могут быть и, вследствие парестезии слизистой оболочки твердого и мягкого неба, наступающей при разрыве нервных стволов, проходящих в крылонебном канале. При пальпации верхней челюсти со стороны преддверия рта несколько выше переходной складки определяются костные выступы (ступеньки), неровности или западения. Эти признаки более четко выявляются в области скулоальвеолярного гребня, который имеет выпуклый профиль, что позволяет достоверно убедиться в нарушении его целости. Симптом нагрузки проверяют, надавливая указательным пальцем на крыловидный отросток клиновидной кости или его крючок (несколько кнутри от верхнего отдела крыловидно-нижне-челюстнои складки). При наличии перелома верхней челюсти возникает боль в месте прохождения его щели. Иногда при этом передний отдел отломка опускается вниз. Симптом нагрузки будет также положительным и при отсутствии признаков смещения и подвижности отломка, что придает ему большое диагностическое значение. Иногда крыловид-ные отростки не повреждаются, и этот диагностический прием может дать неверную информацию. Следует дополнительно надавить на область третьего большого коренного зуба. Однако появление болевого ощущения возможно ке только при переломе верхней челюсти, но и при переломе бокового отдела ее альвеолярного отростка. Для определения подвижности отломка следует правой рукой осторожно произвести качательные движения (вперед — назад) верхней челюсти, захватив ее пальцами правой руки за альвеолярный отросток во фронтальном отделе. В это время указательным пальцем левой руки, расположенным в области верхней переходной складки, можно уловить подвижность отломка. Перемещая палец от грушевидного отверстия к бургу челюсти, можно клинически определить линию перелома. Смещение отломка сопровождается подвижностью кожной части перегородки носа. В области десны всех зубов определяется снижение или полное отсутствие болевой чувствительности, что можно проверить с помощью тонкой стерильной инъекционной иглы. При перкуссии зубов перкуторный звук будет низким (тупым). Прикус нарушен. Чаще он бывает открытым, когда преимущественно контактируют последние большие коренные зубы (вследствие смещения в основном заднего отдела сломанной челюсти вниз). Прикус может быть прямым, прогеническим, если до травмы был ортогнатическим, а смещение отломка было незначительным и только кзади. Когда смещения отломка не происходит, прикус не изменяется. Перелом верхней челюсти по нижнему типу необходимо дифференцировать от перелома альвеолярного отростка. Симптом на-
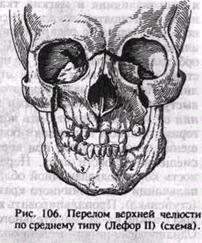
грузки, метод определения которого приведен ранее, при переломе альвеолярного отростка будет отрицательным. Надавливание же на большие коренные зубы будет сопровождаться болевыми ощущениями в области альвеолярного отростка. Рентгенодиагностика малоинформативна из-за наслоения изображения костей лицевого и мозгового скелета. На рентгенограмме костей лицевого скелета в аксиальной проекции можно обнаружить нарушение целости кости в области скулоальвеолярного гребня, а также снижение прозрачности верхнечелюстных пазух вследствие кровоизлияния в них. Средний тип перелома (Лефор II). Линия перелома проходит в месте соединения лобного отростка верхней челюсти с носовой частью лобной кости и костями носа (носолобный шов), затем — по медиальной стенке глазницы, образованной слезной костью, глазничной пластинкой решетчатой кости и латеральной поверхностью тела клиновидной кости, вниз до нижней глазничной щели. Далее по нижней стенке глазницы, которая образована глазничной поверхностью верхней челюсти и скуловой кости, глазничным отростком небной кости, линия перелома идет кпереди до подглазничного края, пересекает его по скулочелюстному шву или вблизи от него. Линия перелома может пройти через подглазничное отверстие. По передней стенке верхней челюсти вдоль скулочелюстного шва она переходит кзади на бугор верхней челюсти и крыловидный отросток клиновидной кости (рис. 106). При двустороннем переломе может ломаться перегородка носа в вертикальной плоскости. Часто ломается решетчатая кость с решетчатой пластинкой, т. е. основание черепа. Возможны сотрясение мозга и перелом основания черепа не только в передней, но и в средней черепной ямке. Ниже рассмотрим клинические признаки перелома верхней челюсти по среднему типу без сопутствующих повреждений. Жалобы во многом аналогичны таковым при переломе по нижнему типу. Дополнительно больные могут указать на онемение кожи подглазничной области, верхней губы, крыла носа, кожной кости перегородки носа. При повреждении носослезного канала иногда бывает слезотечение. Чувствительность больших коренных зубов и десны в области этих зубов сохранена. Также не изменяется болевая чувствительность слизистой оболочки твердого и мягкого неба. Может отмечаться снижение или потеря обоняния при разрыве или ущемлении обонятельных нитей (hid olfacloria), которые проходят через отверстия решетчатой пластинки. Конфигурация лица изменена из-за посттравматического отека 14—1184 385 и кровоизлияния в мягкие ткани подглазничной области и корня носа. Кровоподтек локализуется в области нижнего века, медиального угла глаза (с распространением на кожу корня носа) и медиального отдела верхнего века. Цвет кожи верхненаружного квадранта орбитальной области чаще не изменен, если нет кровоподтека вследствие ушиба мягких тканей этой зоны. Нередко имеется кровоизлияние под конъюнктиву одного или обоих глаз. Конъюнктива иногда выступает между сомкнутыми веками при выраженном пропитывании ее кровью. Может быть подкожная эмфизема тканей лица. При горизонтальном положении больного лицо уплощается за счет смещения отломка кзади, при вертикальном — удлиняется вследствие смещения челюсти вниз. Нередко нарушена болевая чувствительность кожи подглазничной области, нижнего века, крыла носа. При пальпации подглазничного края часто определяется костный выступ (ступенька). Пропальпировать костный выступ в области носолобного шва сложно из-за значительного отека мягких тканей в этой области. Однако здесь иногда можно определить крепитацию отломков. Если поместить указательный палец левой руки на подглазничный край, большой — на область корня носа, а правой рукой аккуратно произвести качательные движения верхней челюсти в переднезаднем направлении, можно определить синхронное (одновременное) смещение костного фрагмента в том и другом месте. При смещении предполагаемого отломка вверх — вниз можно видеть, как над корнем носа кожа собирается в складку или изменяется в цвете вследствие неодинаковой степени ее натяжения при смещении отломка. Может быть кровотечение из носа, рта, носоглотки, а при повреждении носослезного канала и попадании в него крови — из слезных точек. При осмотре полости рта отмечается кровоизлияние по переходной складке верхней челюсти в области больших и частично малых коренных зубов, распространяющееся на слизистую оболочку щек. При пальпации определяется костный выступ в области скулоаль-веолярного гребня и кзади от него. Болевая чувствительность слизистой оболочки десны снижена в пределах резцов, клыков и малых коренных зубов с обеих сторон. В области больших коренных зубов она не нарушена. Иногда выбухает боковая стенка глотки, что может свидетельствовать о наличии гематомы в окологлоточном пространстве. Симптом нагрузки положительный по ходу линии перелома. При его определении можно отметить одновременное смещение костного фрагмента в области нижнего края глазницы, корня носа, скулоальвеолярного гребня (пальпаторно), появляется также складка кожи в области корня носа. Остальные объективные признаки аналогичны таковым при переломе по нижнему типу. На рентгенограмме лицевых костей, произведенной в аксиальной проекции, имеются нарушение непрерывности кости в области переносья, нижнего края глазницы и скулоальвеолярного гребня, снижение прозрачности верхнечелюстных пазух. На боковых рентгенограммах также бывает видна линия перелома, косо идущая от решетчатой кости к телу клиновидной кости. При обнаружении
«костной ступеньки» в области турецкого седла можно с уверенностью говорить о переломе основания черепа в средней черепной ямке. Верхний тип перелома (Лефор I). Линия перелома проходит через носолобный шов по внутренней стенке глазницы до места соединения верхнеглазничной и нижнеглазничной щелей. Далее она переходит на наружную стенку глазницы, образованную глазничной поверхностью большого крыла клиновидной кости и скуловой кости,
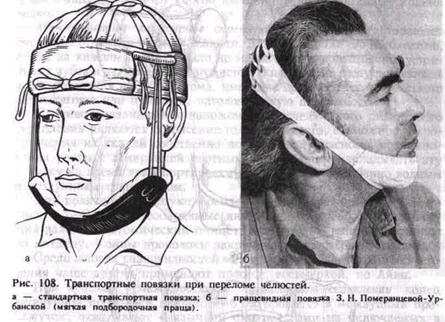
идет по ней вверх и кпереди до верхнего наружного угла ее, который пересекает в области лобно-скулового шва или вблизи от него. Затем направляется кзади и вниз по большому крылу клиновидной кости и доходит до верхнего отдела крыловидного отростка и тела этой кости. Ломаются скуловой отросток височной кости и перегородка носа в вертикальной плоскости. При переломе по Лефор I лицевые кости отделяются от костей мозгового черепа (рис. 107, а). Это часто сопровождается сотрясением, ушибом, сдавливанием головного мозга, переломом основания черепа (следует помнить анатомию стенок глазницы, через которые проходит линия перелома). Могут преобладать признаки указанных повреждений: потеря сознания, ретроградная амнезия, рвота, головная боль, шум в ушах, бради-кардия, брадипноэ, нистагм, сужение зрачков, кома, психические нарушения, ликворея из носа или уха и др. Следует, однако, знать признаки, характерные для данного типа перелома, когда они не замаскированы симптомами повреждения головного мозга, перелома основания черепа или образования интракраниальной гематомы. При сохранении сознания больной указывает на двоение в глазах при вертикальном положении туловища, болезненное и затрудненное глотание, наличие инородного тела в горле, поперхивание и тошноту, плохое открываиие рта. При осмотре лицо больного одутловатое, лунообразное. Имеется симптом очков, для которого характерно кровоизлияние в ткани верхнего и нижнего века, вокруг орбитальной зоны, в конъюнктиву и клетчатку орбитальной области. У больного, находящегося в лежачем положении, лицо уплощено. При переводе его в вертикальное положение лицо удлиняется. При этом глазные яблоки смещаются вниз, гяазная щель расширяется. У больного появляется двоение в глазах. Поэтому при разговоре с врачом больной или прикрывает один глаз ладонью, или подводит палец под глазное яблоко и, приподнимая его, устраняет диплопию. При смыкании зубов глазные яблоки перемещаются вместе с дном глазницы кверху. Определяется экзофтальм вследствие кровоизлияния в ретробульбарную клетчатку. При пальпации тканей в области корня носа и верхненаружного угла глазницы определяется крепитация или костный выступ, или то и другое. При смещении верхней челюсти можно установить подвижность костного фрагмента. При открывании рта усиливается болезненность в этой области вследствие давления венечного отростка на сместившийся участок скуловой дуги. Открывание рта ограничено. Кровоизлияние в слизистую оболочку преддверия рта отсутствует. Болевая чувствительность ее не изменена. При пальпации со стороны преддверия рта нет признаков нарушения целости костной ткани (линия перелома проходит значительно выше). Остальные признаки соответствуют таковым при переломе по нижнему типу. На рентгенограмме лицевых костей может определяться нарушение целости костной ткани в области скуловой дуги, большого крыла клиновидной кости и лобно-скулового сочленения, а также понижение прозрачности верхнечелюстных и клиновидной пазух. На боковых рентгенограммах имеются признаки перелома тела клиновидной кости (рис. 107, б). В клинической практике нередко наблюдается сочетание типов переломов: на одной стороне челюсти по нижнему типу, на другой — по среднему или комбинация среднего и верхнего типов переломов. А. А. Лимберг определял средний тип перелома как челюстно-ли-цевой, а верхний — как черепно-лицевое разъединение. Вассмундом описаны другие варианты переломов, когда они начинаются не у носолобного шва, а немного ниже, дальше они проходят, как при среднем и верхнем типах. Кроме того, этим автором выделен сагиттальный перелом верхней челюсти, когда в силу определенных обстоятельств верхняя челюсть ломается по средней линии и по нижнему типу с одной стороны. При переломах по среднему и особенно по верхнему типу могут повреждаться соседние анатомические образования: глазное яблоко, зрительный, глазодвигательный, отводящий, лицевой нервы. Нередко возникает перелом основания черепа с разрывом мозговых оболочек, что сопровождается ликвореей из носа, ушей или по своду носоглотки. Это чревато опасностью развития менингита, энцефалита, абсцесса мозга. Перелом каменистой части височной кости сопровождается снижением или потерей слуха. Наряду с сотрясением, ушибом, сдавленней головного мозга могут быть интракра-ниальные кровоизлияния. Приведенные в разделе клинические признаки различных типов переломов верхней челюсти определяются не всегда достаточно четко и в полном объеме. Интерпретация их иногда затруднительна. В силу этого диагностика перелома верхней челюсти достаточно сложна и требует определенного клинического опыта, умения тщательно анализировать жалобы больного и подмечать малозначащие на первый взгляд объективные признаки. Все больные с переломом верхней челюсти должны быть осмотрены невропатологом. Лечение их нередко проводят совместно с нейрохирургом, анестезиологом, реаниматологом, окулистом, отоларингологом, иногда психиатром. При переломе основания черепа ликвор в небольших количествах может поступать в нос, стекать по задней стенке глотки. В этом случае больной незаметно проглатывает его вместе со слюной (скрытая ликворея). Хирург-стоматолог должен знать ее признаки, позволяющие в сочетании с другими симптомами заподозрить перелом основания черепа: 1) усиление истечения жидкости из носа при наклоне головы вперед, при натуживании или сдавливании крупных вен шеи пальцами; 2> симптом носового платка: чистый носовой платок, смоченный ляквором, при высыхании остается мягким, смоченный носовым отделяемым — жестким («накрахмаленным»); 3) симптом медицинской салфетки: при наличии примеси крови на чистую медицинскую салфетку наносят небольшое количество отделяемого из носа; если в крови есть ликвор, то на салфетке образуется красное пятно от крови со светлым ореолом по периферии (от ликвора); 4) спинномозговая пункция, которая является не только достоверным диагностическим приемом (кровь в ликворе), но и лечебным мероприятием. Выполнение спинномозговой пункции, как и эндо-люмбальное введение 1 % раствора уранина (краситель) или радиоактивного фосфора, с целью выявления скрытой ликвореи входит в компетенцию нейрохирурга или невропатолога. У больных с ликвореей иногда выявляется травматическая пнев-моэнцефалия — скопление воздуха в полости черепа, ликворсодер-жащих пространствах. Она является достоверным признаком проникающего повреждения черепа, хотя наблюдается редко при переломе основной, лобной пазух, решетчатого лабиринта. Методы иммобилизации при переломах челюстей Иммобилизация отломков челюстей может быть временной (транспортной) и постоянной (лечебной). Временная (транспортная) иммобилизация. Осуществляется вне специализированного лечебного учреждения или на месте происшествия средними медицинскими работниками, врачами других специальностей, иногда в порядке взаимопомощи. При массовом поступлении пострадавших она может проводиться и в специализированном отделении на несколько часов (суток) до оказания специализированной помощи в полном объеме. Для транспортной иммобилизации при переломах верхней и нижней челюстей можно использовать стандартные и импровизированные повязки, когорт позволяют прижать нижнюю челюсть к верхней и удерживать ее в этом положении определенное время. При переломе нижней челюсти опорой для ее отломков являются зубы верхней челюсти. При переломе верхней челюсти, наоборот, нижняя челюсть с зубами фиксирует отломанную верхнюю в оптимальном положении. Используют следующие повязки. Круговая бинтовая теменно-подбородочная повязка. Круговые туры бинта, проходя через подбородок нижней челюсти и теменные кости, не позволяют отломкам смещаться во время транспортировки пострадавшего. Для этой цели можно использовать сетчатый эластический бинт. Стандартная транспортная повязка обеспечивает более надежную фиксацию отломков. Она состоит из жесткой подбородочной пращи и опорной шапочки (безразмерной). Последняя имеет 3 пары петель для фиксации резиновых колец, которые плотно прижимают пращу к подбородочной области. Под петлями расположены матерчатые карманы для ватных вкладышей, позволяющие отвести резиновые кольца от отечных мягких тканей лица и предупредить их травму. Шапочку накладывают таким образом, чтобы она плотно охватывала затылочный бугор, а лямки ее были завязаны на лбу. Жесткую подбородочную пращу выполняют ватно-марлевым вкладышем так, чтобы он перекрывал края пращи по всему ее параметру. Это предотвращает непосредственное соприкосновение жесткой конструкции с отечными мягкими тканями, а также может служить
защитной повязкой при повреждении кожных покровов подбородочной области. В зависимости от количества пар резиновых колец, используемых в повязке, праща может удерживать отломки без давления или оказывать давление на них. При переломах нижней челюсти за зубным рядом или при переломе верхней челюсти стандартную повязку можно наложить с использованием 3 пар резиновых колец (как давящую). При переломах нижней челюсти в пределах зубного ряда ее следует накладывать лишь для поддержания отломков. Чрезмерное давление на сместившиеся отломки приведет к еще большему их смещению с опасностью развития асфиксии. Однако такой дифференциальный подход возможен лишь в специализированном отделении, где есть хирург-стоматолог. Неспециалистам следует рекомендовать накладывать стандартную транспортную повязку как поддерживающую (рис. 108, а). Мягкая подбородочная праща Померанцевой- Урбанской. Подбородочная часть ее изготовлена из нескольких слоев холста или бязи. Промежуточная представлена двумя широкими резинками (галантерейными), которые переходят в периферический отдел повязки, выполненный из того же материала, что и ее подбородочная часть. Последний имеет шнуровку, позволяющую регулировать степень натяжения резиновых полосок пращи. Эта повязка удобна для больных, проста в применении и обеспечивает хорошую фиксацию отломков (рис. 108, б). Металлические шины-ложки с внеротовыми стержнями могут быть использованы при переломе верхней челюсти, когда на нижней
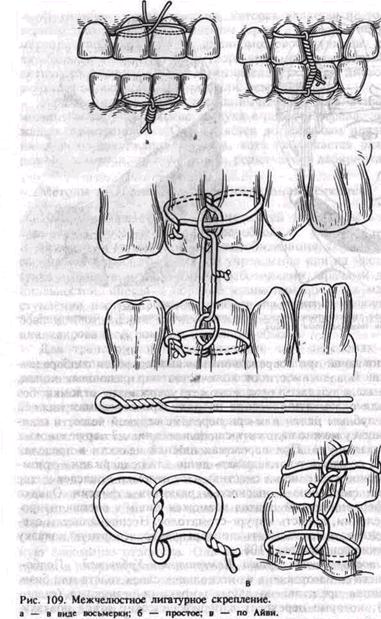
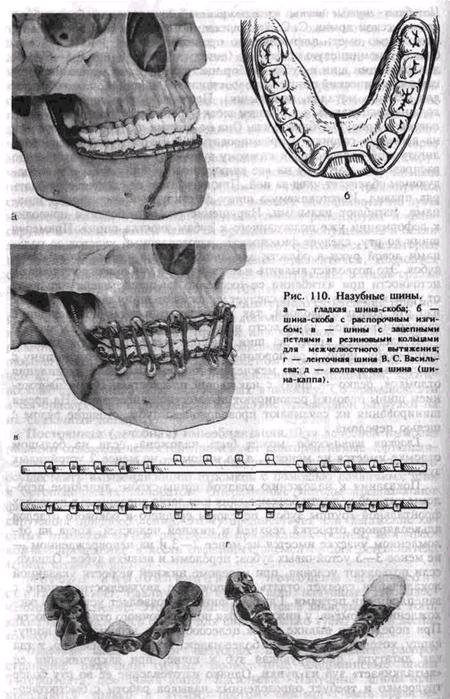
нет зубов или их недостаточно. Ложку, выполненную вкладышем из марли, вводят в рот и прижимают к зубам верхней челюсти. За внеротовые стержни ее крепят к голове больного с помощью бинта или стандартной шапочки. Внеротовые стержни причиняют много неудобств больным, ложка недостаточно плотно прилежит к зубам. В настоящее время этот способ иммобилизации применяют крайне редко. Межчелюстное лигатурное скрепление надежно предотвращает смещение отломков нижней челюсти. Для реализации его необходимо, чтобы на каждом отломке было не менее двух рядом стоящих устойчивых зубов и двух зубов-антагонистов. В повязку не следует включать зубы, стоящие в щели перелома, имеющие признаки травматического периодонтита или пульпита, патологическую подвижность. Противопоказаниями к наложению межчелюстного лигатурного скрепления являются сотрясение головного мозга, возможность кровотечения из.тканей собственно полости рта, опасность возникновения рвоты с аспирацией рвотных масс. Нельзя накладывать эту повязку на время транспортировки пострадавшего, особенно водным и воздушным транспортом. Для повязки используют бронзо-алюминиевую проволоку сечением 0,5—0,6 мм. Необходимые инструменты: кровоостанавливающий зажим, анатомический пинцет, крампонные щипцы, ножницы по металлу. Концы проволоки закручивают по часовой стрелке. Среди многих разновидностей межчелюстного лигатурного скрепления чаще других применяют простое, восьмеркой, по Айви. При простом межчелюстном лигатурном скреплении конец лигатурной проволоки длиной 5—6 см проводят в межзубный промежуток, охватывают с язычной стороны один из включаемых в повязку зубов и возвращают его через другой межзубный промежуток в преддверие рта. На вестибулярной стороне оба конца проволоки скручивают между собой. Скрученная проволока плотно охватывает шейку зуба. Вторую лигатуру точно так же фиксируют на соседнем зубе. Затем эти две лигатуры скручивают между собой, объединяя два зуба в одну повязку. Аналогичную повязку накладывают на зубы второго отломка, затем на зубы-антагонисты. Ре-понировав отломки, доводят их до соприкосновения с зубами верхней челюсти и закрепляют в этом положении, скручивая проволоку, фиксированную на зубах нижней и верхней челюстей, между собой на каждой стороне поочередно. Концы проволоки срезают ножницами для резания металла, подгибают так, чтобы они не травмировали слизистую оболочку щеки и десны (рис. 109, а). При скреплении в виде восьмерки оба конца лигатурной проволоки длиной б — 8 см проводят в межзубные промежутки с вестибулярной стороны на оральную так, чтобы проволока охватывала сразу два включаемых в повязку зуба. Затем оба конца проволоки возвращают на вестибулярную сторону, проводя их через промежуток между зубами, включаемыми в повязку. При этом один конец пропускают над проволокой, охватывающей зубы с вестибулярной стороны, а второй — под ней. На вестибулярной поверхности концы проволоки скручивают между собой. Затем такую же повязку накладывают на зубы второго отломка и зубы-антагонисты. Как и в предыдущем случае, проволоку, фиксированную на зубах верхней и нижней челюстей, скручивают между собой. Излишки ее обрезают ножницами (рис. 109,6). При скреплении по А и в и проволоку длиной 10 см предварительно изгибают в виде шпильки, оставляя один конец длиннее другого на 1—1,5 см. На конце «шпильки» формируют петлю диаметром около 0,2 мм. Для этого можно использовать небольшой кусок алюминиевой проволоки, крампонные щипцы, пинцет. Оба конца проволоки проводят с вестибулярной стороны на оральную сторону между зубами, включаемыми в повязку. Длинный конец проволоки возвращают на вестибулярную поверхность через межзубный промежуток, расположенный кзади от петли, и пропускают через нее. Короткий конец выводят на вестибулярную сторону через межзубный промежуток, расположенный кпереди от петли, и скручивают с длинным концом. Избыток проволоки срезают, загибая оставшийся конец длиной около 0,5 см так, чтобы он не травмировал слизистую оболочку щеки. Такую же повязку накладывают на зубы второго отломка, зубы-антагонисты. Отломки репонируют и фиксируют к зубам верхней челюсти проволокой, пропущенной в петли лигатурной повязки на каждой стороне. Этот метод имеет некоторые преимущества перед простым: он менее травматичен, позволяет осмотреть полость рта, не снимая всей конструкции, а лишь срезав соединяющие зубы лигатуры (рис. 109, в). При наложении межчелюстного лигатурного скрепления при переломе верхней челюсти необходима дополнительная фиксация нижней челюсти подбородочной пращой или круговой теменно-подбо-родочной бинтовой повязкой. Иммобилизация с помощью межчелюстного лигатурного скрепления может быть осуществлена не более чем на 3—4 дня. Тяге мышц^ прикрепленных к отломкам, противостоит периодонт зубов, включенных в повязку. Со временем эти зубы приобретают подвижность вследствие чрезмерной нагрузки на их связочный аппарат. Постоянная (лечебная) иммобилизация. Для лечебной иммобилизации отломков челюстей применяют консервативные (ортопедические) и оперативные методы. Консервативные методы позволяют осуществить иммобилизацию отломков с помощью различных шин и ортопедических аппаратов. Оперативные методы предполагают фиксацию их путем введения в кость или наложения на нее фиксирующих приспособлений. Этому предшествует или обнажение костных отломков путем рассечения прилежащих тканей, или чрес-кожное проведение в кость отдельных элементов для остеосинтеза (спиц, штанг и др.). Методы иммобилизации с помощью шин (консервативные). Различают 3 группы шин: назубные, зубонадес- невые и надесневые. Это деление проводится в зависимости от того, какие ткани являются опорой для шины (только зубы; зубы и десна; только десна). Назубные шины. Среди назубных шин наибольшее распространение получили гнутые проволочные алюминиевые шины Тигерштедта, ленточная шина Васильева. Назубные шины прикрепляются только к зубам, поэтому они могут быть применены лишь при наличии достаточного количества зубов на отломках. Назубные гнутые шины из алюминиевой проволоки изобрел зубной врач русской армии С. С. Тигерштедт (1915). Для изготовления их необходимо иметь алюминиевую проволоку диаметром 1 8_2 мм бронзо-алюминиевую проволоку (лигатурную) сечением 0,5—0 б мм для фиксации шин к зубам, набор инструментов (крампонные щипцы, анатомический пинцет, кровоостанавливающий зажим, ножницы для резания металла, напильник). Правильно изготовленная шина должна располагаться в области шеек зубов, касаться каждого зуба, повторяя кривую зубного ряда. Она не должна пружинить, ложиться на десневые сосочки и травмировать их. Ее следует фиксировать лигатурной проволокой к каждому зубу, что позволяет равномерно распределить нагрузку на все включенные в шину зубы и в последующем облегчает уход за ней. При изгибании ее следует соблюдать ряд правил. Изготовляемую шину фиксируют крампонными щипцами, изгибают пальцами. Нарушение этого требования приводит к деформации уже подогнанного к зубам участка шины. Примеряя шину во рту, следует фиксировать изготовленный участок ее пальцами левой руки в области зацепного крючка или 1—2 крайних зубов. Это позволяет выявить и своевременно устранить допущенные неточности при изгибании ее (особенно смещение вверх или вниз от уровня шеек зубов). Не следует удерживать шину за выступающий изо рта конец проволоки, так как врач при этом придает шине самопроизвольное, чаще всего неправильное положение на зубах. В настоящее время из шин Тигерштедта используют гладкую шину-скобу, шину с распорочным изгибом, двухчелюстную шину с зацепными петлями для межчелюстного вытяжения и скрепления отломков, редко — шину с наклонной плоскостью. Перед наложением шины отломки репонируют под местной анестезией. На время шинирования их связывают проволокой за зубы, стоящие рядом с щелью перелома. Гладкая шина-скоба может быть наложена, если на большом отломке имеется не менее 4, а на малом — не менее 2 устойчивых зубов. Показания к наложению гладкой шины-скобы: линейные переломы нижней челюсти без смещения или легко вправимые в пределах фронтальной группы зубов; переломы среднего и бокового отделов альвеолярного отростка верхней и нижней челюстей, когда на отломленном участке имеется не менее 2 — 3 и на неповрежденном — не менее 3 — 5 устойчивых зубов; переломы и вывихи зубов. Однако, если позволяют условия, при переломе нижней челюсти указанной локализации следует отдать предпочтение двухчелюстной шине с зацепленными петлями. Гладкая шина не позволяет устранить расхождение отломков у нижнего края подбородочного отдела челюсти. При переломе и вывихе зубов целесообразнее использовать шину- каппу, которая обеспечивает более надежную иммобилизацию, тогда как лигатура, фиксирующая зуб к шине, при закручивании ее «выталкивает» зуб из лунки. Однако изготовление ее во рту более трудоемко и требует определенных навыков работы с быстротвер- деющей пластмассой.
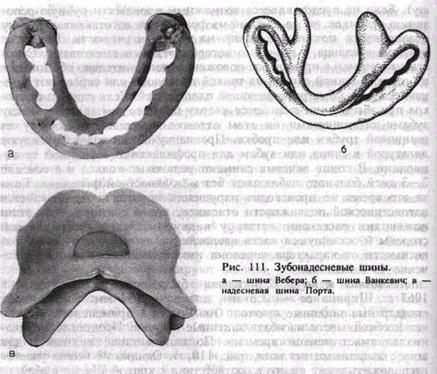
я Вначале изгибают зацепной крючок (кламмер) так, чтобы он плотно охватывал последний зуб и заходил на язычную поверхность его на '/э или Va длины коронки. Конец крючка срезают ножницами под углом 45° в вертикальной плоскости, а заусеницы снимают напильником, чтобы крючок не травмировал боковую поверхность языка. Вместо кламмера можно изогнуть тонкий короткий шип трехгранной формы, который вводят в межзубный промежуток. На уровне середины коронки зуба, на который изготовлен зацепной крючок, или между ним и впередистоящим зубом проволоку отгибают кверху (на верхней челюсти книзу) настолько, чтобы она расположилась на уровне шеек зубов, выше края десны. После этого ее изгибают по зубному ряду с таким расчетом, чтобы она прилегала к каждому зубу. Для этого щечки крампонных щипцов последовательно фиксируют на проволоке в месте прилегания ее к зубу, располагая их строго перпендикулярно к его оси. Извлекают изо рта и, не меняя положения шины по отношению к горизонтальной плоскости, опускают ручки крампонных щипцов вниз так, чтобы между их щечками и проволокой был угол 90°. Затем пальцами левой руки отгибают проволоку по направлению к зубному ряду, добиваясь контакта ее с последующим зубом. Повторяя эти манипуляции, продолжают изгибать шину до завершения ее шипом на втором отломке. Шину прочно фиксируют к каждому зубу лигатурной проволокой, проводя ее вокруг зуба одним концом над шиной, другим — под ней и закручивая по часовой стрелке на вестибулярной стороне. Лигатурную проволоку срезают, оставляя концы около 5 мм. Затем их подгибают к средней линии (вперед), располагая между шиной и твердыми тканями зуба (рис. II 0, а). Шину с распорочным изгибом делают по правилам, изложенным выше. Распорочный изгиб располагают только в месте перелома (при наличии дефекта костной ткани или в области прохождения линии перелома через беззубый участок челюсти). Каждое плечо распорочного изгиба должно плотно прилегать к боковой поверхности зуба, обращенного в сторону беззубого участка альвеолярного отростка или дефекта костной ткани. Длина изгиба должна соответствовать ширине боковой поверхности зуба, к которому он прилежит, или быть не менее Уз его. Распорочный изгиб должен быть на уровне альвеолярного отростка или может выступать за пределы его не более чем на 5 мм (рис. 110, б). Показания к наложению шины: переломы нижней челюсти в пределах зубного ряда без смещения или легковправимые, когда линия перелома проходит через участок альвеолярного отростка, на котором нет зубов; переломы нижней челюсти в пределах зубного ряда с дефектом костной ткани. Распорочный изгиб при показаниях может быть изготовлен и на двухчелюстной шине с зацепными петлями. Шины с зацепными петлями изготавливают на обе челюсти. На каждой шине изгибают 5—6 зацепных крючков (петель): на большом отломке 3—4 петли и на малом — 2—3. Длина зацепных петель 3—5 мм. На верхней челюсти они обращены вверх, на нижней — вниз и составляют с осью зуба угол 35—45°С. Вершина петли должна отстоять от слизистой оболочки десны на 2 мм, что предотвращает возможность образования пролежней от резиновых колец. Если позволяют анатомические условия, петли предпочтительно изгибать в области вторых резцов, первых премоляров и моляров. Однако это требование не является абсолютным. Петля должна располагаться на твердых тканях, а не в межзубном промежутке. Изгибая зацепные петли, можно руководствоваться следующими приемами. Добившись контакта проволоки с зубом, на уровне которого предполагается изогнуть петлю, щечками крампон-ных щипцов захватывают проволоку так, чтобы угол между ними и коронкой зуба был 35—45°. В этом положении крампонных щипцов выводят шину изо рта и располагают ручки щипцов в вертикальном положении (кламмер будет составлять с горизонтальной плоскостью угол 45°). Большим пальцем левой руки, располагая его как можно ближе к щечкам щипцов, изгибают проволоку от себя на 90°. Затем, удерживая проволоку (заготовку шины) левой руки за длинный ее конец, щечки щипцов фиксируют на нем, располагая их строго в углу, который образовался в результате предыдущей манипуляции. После этого, не меняя положения крампонных щипцов, указательным пальцем левой руки изгибают проволоку к себе на 180°, формируя металлический выступ (часть зацепной петли). Далее фиксируют щечками щипцов этот металлический выступ, отступя от угла его на толщину металла, и большим пальцем левой руки изгибают проволоку от себя на 90°, заканчивая формирование зацепной петли. Следует помнить, что шина при ее изготовлении должна быть расположена строго в горизонтальной плоскости, а щипцы — в вертикальной. Необходимо следить, чтобы изгиб слева и справа от петли был строго на одном уровне, что обеспечивает равномерное прилегание ее к зубу. В остальном методика изгибания шины не отличается от таковой для гладкой шины-скобы (рис. 110, в). При изготовлении шины с зацепными петлями на верхнюю челюсть первый изгиб проволоки под углом 90° делают к себе, второй — от себя и третий — к себе, т. е. в обратном порядке по сравнению с шиной на нижнюю челюсть. Обе шины обязательно фиксируют лигатурной проволокой к максимальному количеству зубов, так как надетые на зацепные петли резиновые кольца создают дополнительную нагрузку на них. На следующий день следует убедиться в правильности стояния отломков и достаточном их скреплении, прочности фиксации шин на зубах, подтянуть лигатуры, сменить растянувшиеся резиновые колечки. Показания к наложению двухчелюстной шины с зацепными петлями: переломы нижней челюсти в пределах зубного ряда со смещением отломков или при тугоподвижности их; двойные, тройные переломы нижней челюсти; переломы нижней челюсти за зубным рядом; переломы верхней челюсти, переломы верхней и нижней челюсти одновременно (дополнительно обязательно наложить те-менно-подбородочную повязку или стандартную подбородочную пра- щу). Если не представляется возможным произвести ручную репозицию отломков, то на каждый из фрагментов изготавливают шину с зацепными петлями и шину на верхнюю челюсть. Надевают резиновые кольца, с помощью которых отломки вытягивают. Сопоставив отломки в правильное положение, дополнительно объединяют их гладкой шиной-скобой из тонкой проволоки или скрепляют имеющиеся шины быстротвердеющей пластмассой. Если один из отломков при вытяжении смещается кверху больше, чем надо, то между зубами-антагонистами на этом отломке помещают прокладку из резиновой трубки или пробки. Прокладку обязательно фиксируют лигатурой к шине или зубам для профилактики случайной ее аспирации. В конце лечения снимают резиновые кольца и в течение 2—3 дней больного наблюдают без межчелюстной фиксации. Если за это время не происходит нарушения прикуса и не появляется патологической подвижности отломков, шины снимают. Для этого ножницами рассекают лигатуру в двух местах с вестибулярной стороны и оставшуюся часть извлекают в язычную сторону. В зависимости от характера перелома иммобилизацию проводят в течение 4—5 нед. Ленточная шина В. С. Васильева была предложена автором в 1967 г. Ширина ее — 2,3 мм, длина — 134 мм. Шина имеет стандартные зацепные крючки. Она проста в применении, так как нет необходимости изгибать зацепные крючки. Процесс шинирова-ния занимает меньше времени. Показания такие же, как и для шин с зацепными петлями (рис. 110, г). Однако не всегда удается расположить шину строго в соответствии с кривой Шпейе в области малых и больших коренных зубов. При глубоком прикусе и наличии коротких зубов использование шины затруднительно, а порой невозможно. В таких случаях применяют колпачковую шину (шину-каппу, рис. 110,д). Зубодесневые шины опираются на зубы и слизистую оболочку альвеолярного отростка (десну). Шина Вебера может быть использована для иммобилизации отломков нижней челюсти, если линия перелома проходит в пределах зубного ряда и на каждом отломке имеется по несколько устойчивых зубов. Шина плотно охватывает зубы, прилежит к слизистой оболочке десны и опирается на альвеолярный отросток в месте отсутствия зубов. Жевательные поверхности и режущие края зубов шиной не перекрыты, что обеспечивает хороший контакт зубов-антагонистов. Эту шину можно наложить в ранние сроки после возникновения перелома без смещения отломков и использовать ее до конца лечения, т. е. до образования прочной костной мозоли (рис. 111, а). Шину Ванкевич и Ванкевич — Степанова можно использовать при переломе нижней челюсти в пределах зубного ряда и за зубным рядом, в том числе и с дефектом костной ткани. Она может быть применена при одновременном переломе нижней и верхней челюстей (в сочетании со стандартной наружной повязкой). Основой шины являются небный базис (по Ванкевич) или стальная дуга (по Ванкевич — Степанову) и наклонные плоскости, направленные вниз.
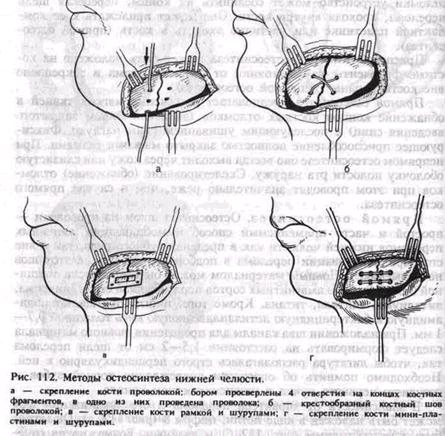
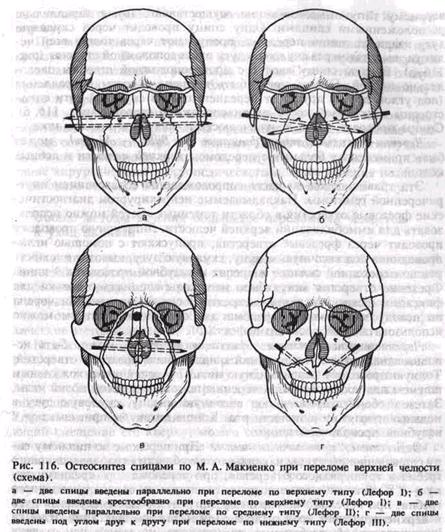
Нагрузка приходится на верхнюю челюсть. Она может быть использована независимо от количества имеющихся во рту зубов. В раннем периоде целесообразно использовать дополнительно стандартную повязку с подбородочной пращой (рис. 111,6). Надесневые шины. Эти шины опираются на слизистую оболочку альвеолярного отростка (десну). В настоящее время применяют шину Порта при переломе нижней челюсти у больных с полным отсутствием зубов. Она состоит из двух базисных пластинок на верхнюю и нижнюю челюсти, соединенных по бокам в единый блок в центральном соотношении челюстей. В переднем отделе шины сформировано отверстие для приема пищи (рис. 111, в). После введения ее в рот отломки нижней челюсти прижимают к нижнему базису и фиксируют в таком положении с помощью подбородочной пращи и шапочки. Шина может быть использована у ослабленных больных, которым не показаны даже малотравматичные оперативные вмешательства. Методика изготовления шины-каппы, зубонадесневых и надес-невых шин приведена в учебнике по ортопедической стоматологии. Оперативные способы иммобилизации. Существуют различные способы внутрикостного и накостного оперативного закрепления отломков нижней челюсти и их сочетаний. Фиксирующее отломки устройство может соединять их концы, пересекая щель перелома, проходя внутри кости. Оно может прилежать к ее компактной пластинке или частично входить в кость (прямой остео-синтез). Приспособление для остеосинтеза может быть наложено на костные фрагменты на расстоянии от щели перелома и закреплено вне костной раны (непрямой остеосинтез). Прямой остеосинтез предполагает рассечение мягких тканей и обнажение концов костных отломков (за исключением закрытого введения спиц) с последующим ушиванием раны наглухо. Фиксирующее приспособление полностью закрыто мягкими тканями. При непрямом остеосинтезе оно всегда выходит через кожу или слизистую оболочку полости рта наружу. Скелетирование (обнажение) отломков при этом проводят значительно реже, чем в случае прямого остеосинтеза. Прямой остеосинтез. Остеосинтез швом из проволоки — простой и часто применяемый способ иммобилизации линейных переломов нижней челюсти как в пределах зубного ряда, так и вне его. При локализации перелома в подбородочном отделе этот шов не применяют. Шовным материалом может быть проволока толщиной 0,6—0,8 мм из амагнитных сортов нержавеющей стали, нихрома, виталиума, тантала, титана. Кроме того, иногда применяют полиамидную и бактерицидную летиланлавсановую нить толщиной 0,7— 1 мм. При наложении шва каналы для проведения шовного материала следует формировать на расстоянии 1,5—2 см от щели перелома так, чтобы лигатура располагалась строго перпендикулярно к ней. Необходимо помнить об опасности повреждения корней зубов и сосудисто-нервного пучка в нижнечелюстном канале. В зависимости от характера перелома и его локализации шов может быть наложен в виде петли, цифры 8 (рис. 112, а). Он может быть крестообразным (рис. 112,6) и двойным. Возможно их сочетание. Исходя из характера шва на отломках, формируют 2—3—4 отверстия. Шов целесообразно применять как можно раньше после перелома (в первые 3 сут). Однако использовать его можно и в более поздние сроки, когда консервативные методы лечения не дали желаемого результата, а в ране нет признаков гнойного воспаления. Он противопоказан при многооскольчатом переломе, переломе с дефектом костной ткани и в случаях, когда во время операции отломки удается установить в правильное положение с большим трудом, а костный шов не может удержать их в правильном положении. Необходимость скелетирования отломков с вестибулярной и язычной сторон ухудшает питание кости и не способствует процессу оптимизации репаративного остеогенеза на данном этапе лечения больного. Спицы Киршнера вводят в оба отломка, обнажая их, или чрез-кожно с помощью бормашины, дрели или специального аппарата АОЧ-3 (М. А. Макиенко). Спица хорошо удерживает отломки от смещения в вертикальной плоскости, но не исключает их ротацию. Для предотвращения этого иногда вводят 2 спицы, что усложняет
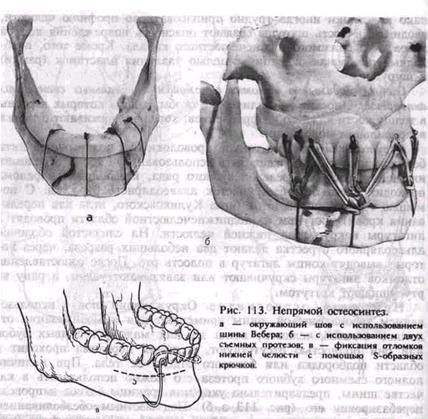
метод. При быстром вращении спицы возможен ожог кости. Спицы Киршнера довольно часто применяют для иммобилизации отломков мыщелкового отростка и тела нижней челюсти в подбородочном отделе, где наложение шва проволокой технически сложно. Их можно использовать в случае начавшейся воспалительной инфильтрации мягких тканей в зоне линии перелома, а также при осколь-чатом переломе, когда скелетирование отломков чревато опасностью развития травматического остеомиелита. Метод малотравматичен и может быть успешно применен у пожилых и ослабленных больных с сопутствующими заболеваниями. Накостные пластинки, рамка Павлова, мини-пластины на шурупах (рис. 112, в, г) обеспечивают прочную фиксацию отломков при круп-нооскольчатых переломах, в случае замедленной консолидации и при переломах с дефектом костной ткани. Скелетирование фрагментов проводят только с вестибулярной стороны, что в меньшей степени нарушает кровоснабжение кости и, следовательно, не столь значительно ухудшает условия для репаративного остеогенеза. Од- нако пластинки иногда трудно припасовать по профилю челюсти, вводимые в кость шурупы создают опасность повреждения корней зубов и содержимого нижнечелюстного канала. Кроме того, необходима повторная операция с целью удаления пластинок (рамки) и шурупов. Скобы, вводимые в отломки с помощью специальных сшивающих аппаратов. Плоские металлические скобы, концы которых введены в толщу кости каждого из фрагментов, хорошо удерживают отломки в правильном положении. Окружающий шов из тонкой проволоки или полиамидной нити без надесневых шин может быть использован при косых переломах нижней челюсти в пределах зубного ряда, когда линия перелома проходит через беззубый участок альвеолярного отростка. С помощью толстой полой иглы (игла Куликовского, игла для переливания крови) доступом из поднижнечелюстной области проводят 2 лигатуры вокруг тела нижней челюсти. На слизистой оболочке альвеолярного отростка делают два небольших разреза, через которые выводят концы лигатур в полость рта. После сопоставления отломков лигатуры скручивают или завязывают узлом, а рану во рту ушивают кетгутом. Непрямой остеосинтез. Окружающий шов с использованием зубонадесневой шины применяют для иммобилизации отломков нижней челюсти, когда на них мало устойчивых зубов или они полностью отсутствуют, а линия перелома проходит в области подбородка или бокового отдела ее тела. При наличии полного съемного зубного протеза его можно использовать в качестве шины, предварительно укоротив границы базиса и проведя перебазировку его (рис. 113, а, б). Под местным обезболиванием доступом на поднижнечелюстной области иглу Куликовского (или от системы для переливания крови) проводят так, чтобы она, скользя по телу нижней челюсти, вышла через переходную складку в преддверие рта. Через просвет иглы пропускают полиамидную нить длиной около 15 см, после чего иглу извлекают наружу. Вторую иглу (без канюли) вводят в предыдущий прокол на коже и выводят с язычной стороны тела нижней челюсти в полость рта на уровне нити, которая находится в преддверии рта. В просвет иглы вставляют второй конец полиамидной нити и вместе с иглой выводят в рот. Накладывают 3—4 окружающих шва (на большом отломке — больше, на малом — меньше). После этого концы лигатур завязывают узлом над шиной, располагая его на вестибулярной поверхности, а не в проекции гребня альвеолярного отростка. В зубном протезе на уровне лигатур просверливают каналы между искусственными зубами. Конец лигатуры выводят через сформированный канал с язычной на вестибулярную поверхность, где оба конца прочно завязывают узлом. Таким образом, отломки оказываются подтянутыми и фиксированными к жесткому основанию шины (зубного протеза). Иммобилизация с помощью окружающего шва дает возможность больному принимать пищу в раннем послеоперационном периоде. Снимают фиксирующие
приспособления в обычные сроки, рассекая лигатуры со стороны преддверия рта и извлекая их. Подвешивание нижней челюсти к верхней. 1. С помощью окружающего шва — к костям лицевого скелета: при двойных, тройных переломах нижней челюсти, когда консервативные методы лечения не могут быть применены, а продолжительная операция не показана в связи с общим состоянием больного; при переломах мыщелковых отростков, полном отсутствии зубов. Проволочные или полиамидные лигатуры проводят вокруг нижней челюсти по уже описанной методике. При показаниях используют зубонадесневые шины или съемный протез на нижнюю челюсть. К лигатурам фиксируют резиновые кольца. В зависимости от клинической ситуации нижнюю челюсть можно подвесить: а) к ости носа, для чего делают разрез по верхней переходной складке от клыка до клыка. В передней носовой кости формируют канал, через который проводят один конец металлической лигатуры, а затем выводят его в преддверие рта. Оба конца проволоки скручивают в виде крючка, на который надевают резиновые кольца, прикрепленные к окружающему шву. Рану ушивают кетгутом;
б) к наружной стенке грушевидного отверстия, доступом через разрез по переходной складке от резца до второго малого коренного зуба. Отслаивают слизистую оболочку носа. Бором формируют отверстие в боковой стенке грушевидного отверстия, через него пропускают лигатуру и выводят ее в преддверие рта; в) к скулоальвеолярно-му гребню, для чего производят разрез от второго малого коренного до третьего большого коренного зуба. Обнажив скулоальвеолярный гребень, с помощью бормашины делают в нем отверстие в переднезаднем направлении. Подвешивание осуществляют 2—3 окружающими швами. 2. С помощью S-образных крючков, большой изгиб которых через слизистую оболочку преддверия рта подводят под край нижней челюсти, а малый располагают в преддверии рта. На нижнюю челюсть накладывают 3—4 крючка, а на зубы верхней челюсти — шину с зацепными петлями. С помощью резиновых колец S-образные крючки фиксируют за малый изгиб к зацепным петлям назубной шины (рис. 113,в). 3. С помощью унифицированных крючков, которые вводят в альвеолярный отросток нижней и верхней челюстей и скрепляют резиновыми кольцами (М. Б. Швырков и др.). Показания к использованию крючков: переломы нижней челюсти в области тела и ветви ее, когда не могут быть использованы назубные шины с зацепными петлями. Аппараты с накостными зажимами, или клеммовые аппараты (рис. 114) (Рудько, Збаржа, Вернадского, Любарского, Уварова, Панчоха и др.). Эти аппараты имеют накостные зажимы, которые фиксируют на отломках нижней челюсти, отступя на 2 см от щели перелома, подводят их со стороны основания тела нижней челюсти. Их соединяют стержнями с помощью набора муфт и других деталей. Для наложения большинства этих аппаратов (Рудько, Збаржа и др.) концы отломков обнажают, рассекая покрывающие их мягкие ткани. Затем рану ушивают наглухо. Для снятия накостных зажимов мягкие ткани необходимо вновь рассечь. Аппарат Вернадского накладывают на костные фрагменты, прокалывая зажимом окружающие мягкие ткани, а снимают без рассечения их. С помощью этого аппарата можно произвести репозицию, дистракцию, фиксацию и компрессию отломков. Аппараты Рудько, Збаржа и др. позволяют лишь фиксировать отломки в заданном положении. Клеммовые аппараты могут быть применены при переломах нижней челюсти с дефектом костной ткани, кроме перелома ветви и мыщелкового отростка. Их также можно использовать в случае перелома нижней челюсти при полном отсутствии зубов на ней. Винт накостного зажима периодически (через 10—12 дней) подкручивают, так как в месте внедрения его в кость возникает остеопороз и аппарат не обеспечивает прочной иммобилизации отломков. При гладком течении послеоперационного периода аппарат снимают через 5—б нед. Штифтовые внеротовые аппараты. Среди них наиболее распространен аппарат Ермолаева и Кулагова (ЕК-1, ЕК-1Д). Он состоит из спиц, вводимых в костные фрагменты чрескожно при помощи бормашины, каркаса различной формы и приспособлений для крепления этих деталей. Аппарат ЕК-1Д имеет прямую рамку, ЕК-1 — дугообразную. Он позволяет фиксировать отломки нижней челюсти при любой локализации перелома. Компрессионный остеосинтез. Некоторые аппараты позволяют добиться плотного соприкосновения отломков за счет их сжатия. Это обеспечивает более благоприятные условия для консолидации отломков. Экспериментальными работами доказано, что компрессия не стимулирует остеогенез, однако, исключая всякую подвижность фрагментов, способствует прорастанию сосудов в щели перелома, вдоль которых формируется новая костная ткань. Компрессия является существенным условием реализации генетически заложенных потенциальных возможностей репаративного остеоге-неза. Компрессионный остеосинтез показан при переломах нижней челюсти без дефекта костной ткани, осложненных остеомиелитом; при несросшихся переломах, при замедленном образовании костной мозоли. Компрессия может быть достигнута с помощью аппаратов Кагановича, Соловьева и Магарилла, Бадзошвили, Чудакова. Компрессионно-дистракционный аппарат конструкции М. Б. Швыр-кова и соавт., О. П. Чудакова несложен по своему устройству и достаточно прост для применения. Позволяет осуществить компрессионный остеосинтез даже при дефекте костной ткани, а в процессе последующей дистракции — полностью восстановить конфигурацию и размеры нижней челюсти больного (вместе с мягкими тканями). Дистракция, вызывая микродиструкцию первичной костной мозоли, обусловливает поддержание концентрации остеоиндуктивного фактора на уровне, достаточном для пополнения пула клеток ос-теогенного ряда. Дистракция стимулирует остеогенез и позволяет вследствие растяжения неминерализованного регенерата получить прирост костной ткани. Особенности иммобилизации при переломах верхней чел/ости Временная иммобилизация. Для временной иммобилизации сломанной верхней челюсти можно применить подбородочно-теменную повязку из бинта, стандартную транспортную повязку из жесткой подбородочной пращи и шапочки, мягкую подбородочную пращу Померанцевой-Урбанской. При этом нижняя челюсть выполняет роль биологической шины, которая предотвращает смещение отломков верхней челюсти на период транспортировки пострадавшего. При лечении больных с переломом верхней челюсти необходимо сопоставить (репонировать) отломки и закрепить их в правильном положении. Лечебная (постоянная) иммобилизация должна быть проведена в максимально короткие сроки от момента получения травмы. Это не только обеспечивает оптимальные условия для консолидации перелома, но и эффективно предупреждает развитие осложнений воспалительного характера (в том числе и внутричерепных). Постоянная иммобилизация. При переломах верхней челюсти применяют консервативные (ортопедические) и оперативные методы иммобилизации. Консервативные методы. Двухчелюстные назубные шины с зацепными петлями можно применять при переломе по нижнему, среднему, реже верхнему типу с незначительным смещением отломков, когда они подвижны и легковправимы, а состояние больного позволяет проводить манипуляции во рту. Перед наложением резиновой тяги на зацепные петли в области больших коренных зубов целесообразно проложить прокладку из резиновой трубки. При этом способе иммобилизации необходима дополнительная фиксация нижней челюсти пращевидной повязкой. Аппарат Збаржа. Он состоит из стальной внутриротовой проволочной шины в виде двойной незамкнутой дуги, которую припасовывают к зубам верхней челюсти с вестибулярной и небной сторон и привязывают к ним лигатурами. От дуги отходят внеротовые стержни, которые фиксируют к стандартной шапочке с помощью 4 соединительных стержней и 8 зажимов-хомутиков. На таком же принципе иммобилизации основано применение других аппаратов — Аржанцева, Орлова, Гельмана и др. Этот способ иммобилизации чаще применяют при переломах по среднему и верхнему типу. Предварительно необходимо правильно сопоставить фрагменты, в противном случае возможно укорочение средней трети лица. Эти аппараты не всегда могут обеспечить надежную иммобилизацию отломков. С их помощью не удается переместить кверху задние отделы сместившейся вниз верхней челюсти. Применение их невозможно или затруднено в случае перелома костей свода черепа или повреждения мягких тканей лобной, теменной или затылочной областей, а также при необходимости оперативного вмешательства нейрохирурга. Оперативные методы. Фиксация по Фальтину — Адамсу и ее модификации (рис. 115). Этот метод позволяет фиксировать отломанную верхнюю челюсть к нижнему краю глазницы или краю грушевидного отверстия (перелом по нижнему типу), скуловой дуге (перелом по нижнему и среднему типу), скуловому отростку лобной кости (перелом по верхнему типу). Накладывают назубную шину с двумя зацепными петлями, обращенными вниз. Шину прочно
фиксируют лигатурами к зубам. Обнажают нижний край глазницы или верхненаружный угол ее, где формируют бором отверстие в кости. Через него проводят тонкую проволоку или полиамидную нить. Затем, используя в качестве проводника длинную иглу для переливания крови (без ка-нюли), проводят в рот лигатуру через толщу мягких тканей так, чтобы они вышли на уровне второго малого или первого большого коренного зуба. Концы лигатур, выведенные в преддверие рта с двух сторон, после установления отлом-ка в правильное положение прочно фиксируют за крючок назубной шины. Рану на коже лица ушивают. При фиксации за скуловую дугу для свободного проведения иглы достаточно скальпелем проколоть кожу в углу, образованном лобным и височным отростками скуловой кости <в месте перехода скуловой кости в скуловую дугу). В остальном вмешательство не отличается от приведенного выше. Фиксацию проволоки в полости рта можно провести не к назубной шине, а к скулоальвеолярному гребню верхней челюсти. Для этого в нем просверливают канал в передне-заднем направлении или вводят в него Г-образый металлический крючок (Т. В. Чернятина, О. А. Свистунов). Способ Федершпыля — Дингмана. На зубы верхней челюсти накладывают шину. К ней фиксируют тонкую стальную проволоку, конец которой через мягкие ткани щеки, верхней губы выводят изо рта наружу (используя иглу-проводник или толстую хирургическую иглу). Выведенные изо рта концы лигатур закрепляют к петлям, крючкам или дуге на гипсовой головной повязке. При тугоподвиж-ности отломанной верхней челюсти, когда невозможно репонировать ее руками, проволоку, выведенную изо рта, фиксируют к гипсовой шапочке или металлической дуге через резиновую тягу (кольца), что позволяет производить вытяжение челюсти. Прочное и надежное прикрепление ее к костям черепа позволяет фиксировать отломки нижней челюсти к зубам поврежденной верхней при одновременном переломе обеих челюстей. Метод прост, но он требует наложения гипсовой шапочки, что иногда противопоказано. При переломе по верхнему типу фиксацию верхней челюсти можно осуществить металлической спицей, которую вводят в по-
Дата добавления: 2015-01-18 | Просмотры: 3133 | Нарушение авторских прав |