|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
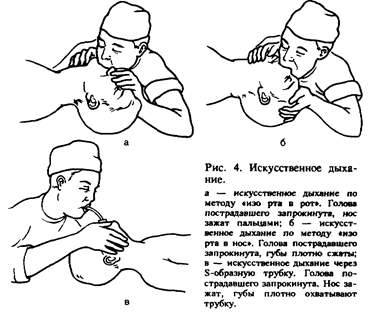
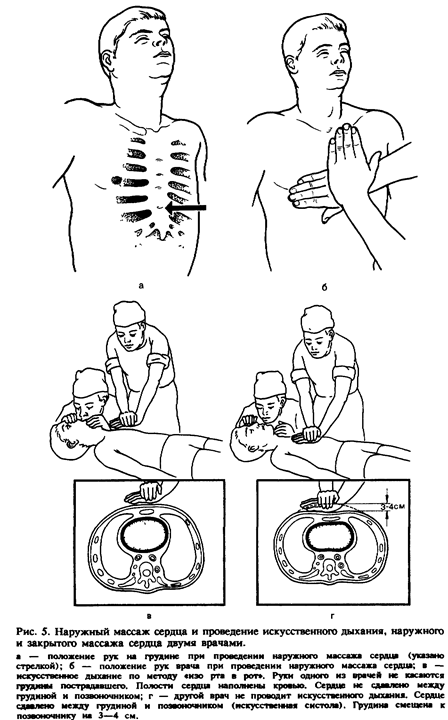
ПРИНЦИПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИОстановка сердца и дыхания приводит к клинической смерти, продолжительность которой 3—5 мин. Вслед за этим наступает биологическая смерть с необратимыми изменениями в организме. После остановки сердца адекватная функция головного мозга при нормальной температуре тела сохраняется лишь в течение 3—5 мин. Поэтому реанимационные мероприятия должны быть начаты не-иедленно после появления признаков остановки сердца и дыхания, т- е. клинической смерти. Признаки клинической смерти: 1) отсутствие сознания; 2) отсутствие пульса на крупных артериях (сонная, бедренная); 3) от- сутствие дыхания; 4) расширение зрачков и отсутствие реакции их на свет. Сердечно-легочная реанимация предусматривает восстановление проходимости дыхательных путей, искусственную вентиляцию легких, искусственное поддержание кровообращения путем закрытого массажа сердца, введение лекарственных средств и электрокардиографический контроль эффективности проводимых мероприятий, дефибрилляцию сердца, интенсивную терапию в постреанимационном периоде, направленную на нормализацию функций организма. Последние два этапа реанимационных мероприятий проводят врачи специализированной службы (скорая помощь, отделения анестезиологии, реанимации и др.). Первые три этапа, от своевременности и эффективности проведения которых зависит жизнь больного, должны уметь осуществлять не только врачи (в том числе и стоматолог), но и средние медицинские работники. Восстановление проходимости дыхательных путей должно быть осуществлено с минимальной затратой времени. Обтурация дыхательных путей (частичная или полная) может возникнуть вследствие западения языка, наличия во рту и глотке слизи, рвотных масс, крови, инородных тел, ларинго- или бронхоспазма. Больного надо уложить на спину (на твердую поверхность), запрокинуть голову назад, вывести нижнюю челюсть вперед и открыть рот, очистив его от слизи, крови, рвотных масс, инородных тел. После этого следует начать искусственную вентиляцию методом активного вдувания воздуха (кислорода) в легкие больного по способу «изо рта в рот» или «изо рта в ноо», через S-образную трубку или с помощью портативного дыхательного аппарата РПА-1 или РДА-1 (типа «кузнечного меха» или мешка Амбу). В одну минуту проводят не менее 12 искусственных вдохов. Оказывающий помощь располагается у изголовья больного. Одну руку он подводит под заднюю поверхностью шеи, другую кладет на лоб больного так, чтобы можно было указательным (II) и большим (I) пальцами зажать ему нос и запрокинуть голову кзади. Сделав глубокий вдох, врач прижимает свой рот к приоткрытому рту пострадавшего и делает резкий выдох, убеждаясь в расправлении грудной клетки больного (рис. 4, а, б). Выдох у больного осуществляется пассивно, врач при этом продолжает удерживать голову больного в том же положении. Искусственный вдох может быть осуществлен через нос. Тогда следует оставить нос свободным и плотно закрыть рот больному (см. рис. 4, б). Из гигиенических соображений рот (нос) больного следует накрыть носовым платком или марлевой салфеткой. Искусственное дыхание лучше проводить через S-образную трубку или аппаратом для искусственного дыхания (рис. 4, в). Наружный массах сердца. Высокоэффективным способом искусственного поддержания кровообращения является наружный, или закрытый, массаж сердца. Сдавливая сердце между грудиной и позвоночником, можно искусственно поддерживать кровообращение, выталкивая кровь в крупные сосуды из полостей сердца. Для эффективного проведения закрытого массажа сердца пострадавшего
следует уложить на твердую основу. Врач, находясь сбоку от больного, располагает ладонь на нижней трети грудины (на 2 пальца выше мечевидного отростка, у места прикрепления ребра к грудине), вторую руку держит над первой под прямым углом (рис. 5, а, б). Пальцы рук не должны касаться грудной клетки. Энергичным толчком, позволяющим сместить грудину к позвоночнику на 3—5 см, осуществляют искусственную систолу. Об эффективности ее можно судить по определяемой искусственной пульсовой волне на сонной или бедренной артерии. Затем врач расслабляет руки, не отрывая их от груди больного. При этом полости сердца заполняются кровью. У взрослых людей количество искусственных систол должно быть не менее 60 в 1 мин. Через каждые '2—3 мин наружный массаж прекращают на несколько секунд для определения признаков восстановления самостоятельного кровообращения. Появление пульса на сонной артерии свидетельствует о восстановлении сердечной деятельности. Массаж сердца прекращают, а искусственное дыхание продолжают до появления самостоятельного дыхания. Наружный массаж сердца всегда сочетается с искусственным дыханием. Если помощь оказывает один человек, то через каждые два искусственных Вдоха он осуществляет 15 искусственных систол с интервалом в 1 с. При наличии двух человек один из них проводит искусственное Дыхание, другой — массаж сердца. При этом через один искусственный вдох должно быть проведено 5 искусственных систол. В момент вдувания воздуха не следует проводить массаж сердца (рис. ^ в). В противном случае воздух не будет в достаточном объеме чоступать в легкие пострадавшего. Инотда при неэффективности
искусственного вдоха можно чередовать 2—3 вдувания воздуха с 15 толчками в грудину. Если через 5—7 мин эффективного закрытого массажа сердца сердечные сокращения отсутствуют, то показано проведение дефибрилляции. Лекарственные средства в экстренных случаях должны вводиться внутривенно, внутриартериально или внутрисердечно. При клинической смерти чаще всего вводят адреналин, хлорид кальция, атропин и бикарбонат натрия. Вводить лекарственные средства следует на фоне адекватного искусственного дыхания и массажа сердца. Адреналин лучше вводить внутривенно дробно по 0,5—1 мл через каждые 5 мин; при невозможности внутривенного введения препарат вводят внутрисердечно. Адреналин усиливает тонус сердечной мышцы, стимулирует спонтанные сокращения ее. Массаж сердца становится более эффективным. Адреналин повышает амплитуду фиб-рилляции желудочков сердца, что облегчает дефибрилляцию. Кроме того, он повышает сосудистый тонус и артериальное давление, увеличивает кровоток. Гидрокарбонат натрия в виде 4,2% раствора в дозе 1—2 мл на 1 кг массы тела улучшает эффект лекарственной терапии. Для улучшения сократительной способности миокарда вводят также 5—10 мл 10% раствора хлорида кальция внутривенно. Сульфат атропина (1 мл 0,1 % раствора) снижает тонус блуждающего нерва, улучшает предсердно-желудочковую проводимость. Вслед за лекарственной стимуляцией показано проведение электрической дефибрилляции сердца. Она осуществляется серией разрядов импульсного тока, Дефибрилляцию начинают с напряжения 3,5 кv, повышая напряжение каждый раз на 0,5 кУ и доводя его до б кv. Если серия разрядов не приводит к восстановлению сердечной деятельности, внутривенно вводят новокаинамид (1—3 мг/кг), бикарбонат натрия. Затем проводят новую серию разрядов до восстановления деятельности сердца или до появления признаков гибели мозга. Методика дефибрилляции требует осторожности во избежание поражения током окружающих. Один электрод располагают под правой лопаткой больного, а другой с силой прижимают над верхушкой сердца. На электроды предварительно накладывают марлевые салфетки, смоченные изотоническим раствором хлорида натрия. При нанесении электрического разряда никто не должен прикасаться к больному. Признаками эффективности реанимационных мероприятий являются сужение зрачков, восстановление глазных рефлексов и рефлексов с верхних дыхательных путей, исчезновение мертвенной бледности кожных покровов и слизистых оболочек, возобновление самостоятельного кровообращения, спонтанного дыхания, возвращение сознания. Если через 10—15 мин после начала эффективного массажа сердца и искусственного дыхания (3—5-кратное проведение всех этапов оживления) сердечная деятельность не восстанавливается, зрачки остаются широкими и не реагируют на свет, можно прекращать реанимационные мероприятия вследствие наступления необратимых изменений в клетках головного мозга. Дата добавления: 2015-01-18 | Просмотры: 1479 | Нарушение авторских прав |