|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ОБЩАЯ НОЗОЛОГИЯ 2 страница
Гематоэнцефалический барьер защищает центральную нервную систему от проникновения в ликвор чужеродных веществ, введенных в кровь, или продуктов нарушенного обмена веществ. Барьерную функцию выполняют печень и буферные системы крови и тканевой жидкости. Барьеры предупреждают возникновение и развитие болезни, а при их возникновении ограничивают распространение патогенного фактора, локализуют очаг повреждения. Защитно-компенсаторные процессы включаются при действии вредоносных факторов и представлены безусловными и условными рефлекторными реакциями. Безусловные реакции направлены на освобождение органа или ткани от контакта с патогенным фактором (кашель, чихание, моргание, спазм сосудов и др.). При повторном контакте с вредоносным фактором развивается условно–рефлекторная реакция (учащение сердечных сокращений, подъем АД, слюнотечение, слезотечение). Действие условно–рефлекторных реакций более продолжительное. Компенсаторные процессы возникают при длительном действии патогенного фактора и характеризуются развитием гипертрофии органа, включением резервных клеток, репаративной регенерацией (ускоренное образование эритроцитов, лейкоцитов; новообразование миофибрилл и митохондрий в кардиомиоцитах), усилением функции парного органа (почки, легкого) или органа и системы, смежных по функции (печени и мочевыделительной системы). Механизмы выздоровления. Выздоровление – это процесс восстановления нормальной жизнедеятельности организма после болезни, восстановление нарушенных функций больного организма и приспособление его к окружающей среде. Выделяют: а) срочные неустойчивые (аварийные) механизмы. Они представлены защитными рефлексами – например, выделением глюкокортикоидов и катехоламинов при стрессе; б) относительно устойчивые механизмы, действующие в течение всего периода заболевания: увеличение резервных клеток – лейкоцитоз, эритроцитоз; включение регуляторных систем –устанавливается пониженная теплопродукция при повышении температуры окружающей среды; в)продолжительно устойчивые механизмы – компенсатор–ная гипертрофия, репаративная регенерация, выработка антител, изменение пластических свойств ЦНС, охранительное торможение, выработка условных рефлексов и усиление безусловных рефлексов. Знание механизмов патогенеза обеспечивает надежное лечение больного и профилактику заболевания. Патогенетические принципы терапии включают симптоматическую терапию, дезинтоксикационную и иммунодепрессивную терапию; лечение, направленное на повышение резистентности организма; десенсибилизацию и терапию типовых патологических процессов.
Реактивность организма, определение, виды. Формы ответной реакции организма на раздражитель (нормергия, патергия).
Реактивность – свойство целостного организма, обладающего нервной системой, дифференцированно (т.е. качественно и количественно определенным образом) реагировать изменением жизнедеятельности на воздействия факторов внешней и внутренней среды. Реактивность бывает: а) видовая – присуща всем особям данного вида, групповая – определенной группе особей, индивидуальная – конкретному индивидуум; б) неспецифическая (первичная, простая) – проявляется при действии разнообразных факторов на организм. В ее основе генетически запрограммированные стандартные варианты ответа (например, защитно-компенсаторные реакции при действии высокой и низкой температур, при кислородном голодании; фагоцитоз и др.), специфическая – иммунологическая реактивность – способность организма отвечать на действие антигенов образованием антител комплексом клеточных реакций, специфических по отношению к данному антигену. в) физиологическая – охватывает реакции здорового организма, патологическая – качественно измененная реактивность при действии патогенных факторов на организм (например, аллергия – иммунная реакция организма, которая сопровождается повреждением собственных тканей). г) повышенная (гиперергия), пониженная (гипоергия), извращенная (дизергия). Следует различать нормальную реактивность организма (когда реакция адекватна раздражителю) и патологически измененную реактивность (например, формирование повышенной чувствительности к аллергену при сенсибилизации). Номергическая реактивность выражается количественно и качественно адекватной реакцией на воздействие какого либо агента. Патергия - болезненное повышение чувствительности организма, при котором подпороговые для нормального организма раздражения могут вызывать реакции в патергичном организме; понятие более широкое, чем понятие аллергии.
Роль реактивности организма в патологии. Резистентность организма, определение, виды.
Реактивность – свойство организма и его структур отвечать изменениями жизнедеятельности на действие факторов внешней среды. Реактивность обеспечивает взаимодействие организма с окружающим миром. Она существенно влияет на развитие и течение болезни. Реактивность является интегральной характеристикой целого организма, определяющей возможность и характер развития заболевания и претерпевающей изменения в процессе болезни. Выделяют несколько форм реактивности: 1) возрастную (отражает особенности реакции в различные возрастные периоды); 2) половую (отражает различия в реакции на воздействие на мужчин и женщин); 3) иммунологическую (отражает особенности реакции иммунной системы на антигенное воздействие); 4) групповую (например, предрасположенность к заболеваниям лиц с определенными группами крови); 5) индивидуальную и др. Можно говорить о местной (локальной) реактивности (например, особенности метаболизма канцерогена в определенной ткани) и общей реактивности, определяющей целостную реакцию организма на воздействие. Следует различать нормальную реактивность организма (когда реакция адекватна раздражителю) и патологически измененную реактивность (например, формирование повышенной чувствительности к аллергену при сенсибилизации). Резистентность – устойчивость организма к воздействию патогенных факторов. Р. Бывает пассивной и активной, неспецифической и специфической (иммунитет). В основе специфической резистентности лежит иммунологическая реактивность (способность организма отвечать на действие антигенов образованием антител комплексом клеточных реакций, специфических по отношению к данному антигену). Пассивная резистентность – нечувствительность к действию патогенного фактора, невосприимчивость к нему. Возникает в том случае, когда взаимодействие организма с патогенным фактором невозможно или затруднено. Она является энергозависимой и может быть обусловлена следующими механизмами: 1) существование преград для взаимодействия патогенного фактора со структурами организма (биологические барьеры); 2) отсутствие или разрушение структур организма, способных взаимодействовать с патогенным фактором, например отсутствие рецепторов к патогенным вирусам; 3) уничтожение патогенного фактора механизмами, не связанными с реакцией организма на действие этого фактора (уничтожение холерного вибриона желудочным соком); 4) замедление реализации патогенетических механизмов, запускаемых взаимодействием организма с патогенным фактором (увеличение пассивной резистентности при гипотермии). Активная резистентность (сопротивляемость) – устойчивость, которая обеспечивается комплексом защитно-компенсаторых реакций, направленных на уничтожение патогенного фактора и последствий его действия. Энергозависима, ее основу составляют механизмы реактивности (фагоцитоз, синтез антител, реакции клеточного иммунитета). Неспецифическая резистентность обеспечивается барьерными системами, защитными белками (интерфероны, пропердин, комплемент, лизоцим, Р-лизины), фагоцитирующими клетками, интегральными сосудисто-тканевыми реакциями (воспаление), системными нейрогуморальными механизмами (общий адаптационный синдром). Системной неспецифической защитной реакцией является лихорадка. Иммунитет как способ специфической защиты внутренней среды организма от веществ и агентов, несущих признаки чужеродной генетической информации, реализуется за счет гуморальных механизмов (выработки защитных антител) и при участии специализированных клеток (Т-лимфоцитов).
Роль возраста в патологии. Старение организма, патология старческого возраста.
Каждому возрасту свойственны свои болезни. Дети раннего возраста – чаще заболевания дыхательного аппарата, болезни пищеварительной системы и расстройства питания. У детей грудного возраста ребра расположены в горизонтальном направлении, грудная клетка не уплощена спереди назад =» тип дыхания диафрагмальный. Слизистая кишечника тонкая мускулатура слабо развита. Нервная регуляция деятельности указанных систем в раннем возрасте еще на совершенна. У детей первого года жизни часто отмечаются болезни пищеварительных и дыхательных органов, непосредственной или косвенной причиной смерти являются поражения дыхательной системы. Многие инфекции: корь, коклюш, дифтерия, скарлатина свойственны преимущественно детскому возрасту. Туберкулез редко встречается у детей, чаще у подростков и в юношеском возрасте. Многие болезни могут возникать в любом возрасте, но в старости наибольшее распространение имеют три недуга: атеросклероз, злокачественные новообразования и СД. В течение жизни организм подвергается необратимому старческому изменению. Старение – биологический разрушительный процесс, который неминуемо развивается с возрастом и ведет к ограничению адаптационных способностей организма, развитию возрастной патологии и увеличению вероятности смерти. Признаки старения проявляются на всех уровнях организации живого организма: на молекулярном, на уровне клеток и тканей, органов и систем и на уровне целостного организма. Изменения, возникающие на уровне целостного организма, выражаются в изменениях формы, величины тела и отдельных его частей. К старости болезни накапливаются, вновь возникают, приобретают качественные и количественные особенности течения и, вследствие снижения приспособительных возможностей организма, становятся причиной его гибели. Старение способствует развитию многих болезней, которые в конечном итоге приводят к смерти. К таким болезням, в частности, относятся атеросклероз, ишемическая болезнь сердца, гипертоническая болезнь, сахарный диабет, злокачественные опухоли, паркинсонизм. С другой стороны, старение, способствуя развитию одних болезней, затрудняет развитие других. Так, благодаря возрастным изменениям реактивности организма пожилые и старые люди реже болеют ревматизмом, язвенной болезнью, бронхиальной астмой, гипертиреозом. Некоторые ученые считают, что если до 70-летнего возраста нет бурного развития атеросклероза, то в дальнейшем этот процесс резко не прогрессирует. Для старения характерно ограничение общих компенсаторных возможностей организма. Конституция организма, определение. Классификация конституционных типов человека. Роль конституции в патологии.
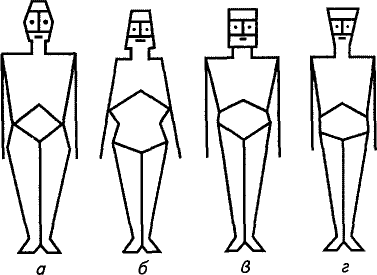
Конституция – это комплекс морфологических, функциональных и психических особенностей организма, достаточно устойчивых, определяющих его реактивность и сложившихся на наследственной основе под влиянием факторов внешней среды. Классификация Гиппократа. В зависимости от особенностей темперамента человека и его поведения в обществе выделяют сангвиников, холериков, флегматиков и меланхоликов. Классификация конституциональных типов по Сиго: а — дыхательный; 6 — пищеварительный; в — мышечный; г — мозговой Классификация Сиго. В ее основе лежит принцип преимущественного развития той или иной физиологической системы. Различают следующие типы: дыхательный (респираторный), пищеварительный (дигестивный), мышечный и мозговой (церебральный). Классификация Кречмера. Связывает морфологические особенности человека с особенностями его психики и с частотой определенных психических заболеваний. Выделяют атлетический, пикнический и астенический типы конституции. Классификация М.В.Черноруцкого. С точки зрения основных функций и обмена веществ людей разделяют на нормостеников, гипо-стеников и гиперстеников. Классификация А.А.Богомолъца. Основана на особенностях строения и функции соединительной ткани в организме. Различают фиброзный, липоматозный, пастозный и астенический типы конституции. Для фиброзного типа характерна плотная волокнистая соединительная ткань. Для липоматозного — обильное развитие жировой ткани, для пастозного — преобладание отечной, рыхлой соединительной ткани, а для астенического — нежной, тонкой мезенхимы. Классификация И.П.Павлова. В зависимости от соотношения первой и второй сигнальных систем высшей нервной деятельности человека выделяют два типа: художественный (преобладает первая система) и мыслительный (преобладает вторая). Роль конституции в патологии: Конституция определяет индивидуальную реактивность организма, его адаптационные особенности, своеобразие течения физиологических и патологических процессов, патологическое предрасположение.
Экстремальные состояния (коллапс, шок, кома), характеристика. Принципы патогенетической терапии.
Экстремальные состояния характеризуются, как правило, динамичным стадийным развитием. Пример: при коллапсе, шоке или коме наблюдается перераспределение кровотока. Большое количество крови скапливается в расширенных венозных и артериальных сосудах брюшной полости, лёгких, подкожной клетчатки. Это значительно уменьшает объем циркулирующей крови и, следовательно, приток крови к сердцу. Обусловленное этим снижение сердечного выброса крови приводит к еще большему уменьшению ОЦК и усугублению состояния пациента. Коллапс – общее, остро развивающееся состояние, возникающие в результате значительного несоответствия ОЦК ёмкости сосудистого русла. Характеризуется недостаточностью кровообращения, первично циркуляторной гипоксией, расстройством функций тканей, органов и их систем. Этиология: непосредственная причина – быстро развивающееся значительное превышение ёмкости сосудистого русла по сравнению с ОЦК. Виды: кардиогенный, гиповолемический, вазодилационный, постгемаррогический, инфекционный, токсический, радиационный, панкреатический, ортостатический и др. Общий патогенез и проявления коллапса: нарушение функции ССС – инициальное и главное патогенетическое звено коллапса, характеризуется неадекватностью кровоснабжения тканей и органов; расстройство функций НС, имеет важную патогенетическую значимость, сопровождается – заторможенностью, апатией, тремором рук, иногда судорогами, обмороком; нарушение газообменной функции лёгких – частое поверхностное дыхание, гипоксемия; расстройство секреторной функции почек – олигурия, гиперстенурия; расстройства системы крови и гомеостаза – гиповолемия, повышение вязкости крови, образование тромбов. Многие перечисленные проявления обусловлены развитием гипоксии, при нарастании тяжести которой могут развиваться значительные расстройства жизнедеятельности организма, чревато смертью. Патогенетическая терапия: достигается путем устранения или снижения степени последствий несоответствия емкости сосудистого русла и ОЦК. С этой целью пациентам вливают препараты крови, крове – или плазмозаменители, буферные растворы; вводят ЛС, повышающие тонус стенок резистивных и емкостных сосудов, активирующие функцию сердца и дыхательного центра; проводят оксигенотерапию путем вдыхания газовых смесей с высоким парциальным содержанием кислорода; при наличии признаков надпочечниковой недостаточности используют кортикостероиды. Шок – общее, крайне тяжелое состояние организма, возникающее под действием сверхсильных экстремальных факторов. Характеризуется стадийным прогрессирующим расстройством жизнедеятельности организма в результате нарастающего нарушения функций нервной, эндокринной, сердечнососудистой и других жизненно важных систем. Этиология: важная отличительная черта шока – вызывает экстремальный фактор большей силы, как правило, приводящий к различного масштаба нарушениям структурных элементов тканей и органов. Виды: критерий к дифференцировке – причина – травматический (раневой), ожоговый, посттрансфузионный, аллергический, электрический, кардиогенный, токсический, психогенный. В практической медицине шоковые состояния делят в зависимости от тяжести их течения: шок 1 степени (легкий), шок 11 степени (средней тяжести), 111 степени (тяжелый). Общий патогенез: сначала наблюдается активация специфических и неспецифических адаптивных реакций – адаптивная, компенсаторная, непрогрессирующая, ранняя стадия. Если процессы адаптации недостаточны, развивается вторая стадия шока – стадия дезадаптации или декомпенсации. На этой стадии выделяют 2 подстадии: прогрессирующая (заключается в истощении компенсаторных реакций и гиперфузии тканей) и необратимую (в ходе ее развиваются изменения, не совместимые с жизнью). Эффективность лечения шоковых состояний во многом определяется интервалом времени, через который оно начато после воздействия причинного агента: чем этот интервал короче, тем успешнее лечение и благополучнее прогноз. Патогенетическая терапия: 1) устранение кровотечения и кровоизлияний; 2) восстановление нарушенных дыхания и кровообращения; 3) снижение расстройств водно-электролитного обмена; 4) проведение иммобилизации костей и переломов; 5) щадящая транспортировка пострадавшего; 6) устранение боли; 7) снижение гиперактивности симпатической и парасимпатической активности путем назначения α-адреноюлокаторов, препаратов холинэстеразы; 8) ослабление гипоксии (дыхательной, кровяной, циркуляторной, тканевой) путем применения оксигенбаротерапии, антигипоксантов (лития окисбутират); 9) переливание крови, различных противошоковых солевых, пептидных плазмозаменяющих растворов. Кома – тяжелое и опасное для жизни состояние организма, характеризующееся глубоким угнетением ЦНС, проявляющимся потерей сознания, отсутствием рефлекторных реакций на различные внешние раздражители, в том числе и болевые, расстройством жизненно важных функций (дыхания, кровообращения, выделения и др.) и обмена веществ. Этиология: может развиваться в результате либо прямого (первичного) поражения ЦНС (кровоизлияния в мозг или механического, электрического, токсического, инфекционного и опухолевого повреждения мозга), либо опосредованного (вторичного) токсико-инфекционного повреждения головного мозга как следствие первичного токсико-инфекционного процесса в других органах и тканях организма. Виды: при постепенном развитии комы выделяют прекому и 4 степени тяжести коматозного состояния: Прекома: расстройства сознания – спутанность, заторможенность, сонливость, реже психомоторное возбуждение; рефлексы сохранены, хотя координация движений и вегетативные функции изменены. Кома 1 степени: оглушенность сознания, торможение реакции на раздражители, контакт с больными затруднен, мышечный тонус повышен. Кома 2 степени: больной в глубоком сне, контакт с ним невозможен, реакции на раздражители резко ослаблены, проявляются патологические типы дыхания, возможны непроизвольные мочеиспускание и дефекация. Кома 3 степени: сознание отсутствует, большинство рефлексов угнетено, отмечаются патологические типы дыхания; мочеиспускание и дефекация непроизвольны, АД снижено, температура тела понижена. Кома 4 степени: полная арефлексия, атония мышц, гипотермия, глубокое нарушение функций продолговатого мозга с прекращением спонтанного дыхания, резким снижением АД. Патогенез: развитие комы связано с метаболическим и структурными нарушениями в ЦНС, соотношение которых при различных видах комы различно. Структурные изменения ЦНС возникают первично при травме и воспалениях ГМ, опухолях, нарушениях мозгового кровообращения и вторично при метаболических расстройствах (недостаточное энергетическое и пластическое обеспечение функций нервных клеток за счет дефицита или нарушений усвоения глюкозы и других веществ, развития гипоксии), вызванных отравлениями, эндокринными и внутренними заболеваниями. Важное значение имеют расстройство водно-электролитного гомеостаза нейронов и функции их мембран с нарушением медиаторных процессов в синапсах ЦНС. Патогенетическая терапия: Необходимо сочетание искусственного замещения функций жизненно важных органов и этиопатогенетической терапии. Основная задача лечения - поддержание оптимального транспорта кислорода, в связи с чем очень опасны даже кратковременные эпизоды гипоксии и артериальной гипотензии. Должны быть приняты все меры, обеспечивающие свободную проходимость дыхательных путей. При I и II стадии для этой цели можно использовать воздуховод, при III и IV - интубацию трахеи или трахеостомию. При гиповентиляции или гипервентиляционном синдроме, который чаще встречается у больных с черепно-мозговой травмой, показана искусственная вентиляция легких. Во время искусственной вентиляции очень важен контроль не только PaO2, но и PaCO2. Принимают меры для нормализации температуры тела, а при показаниях прибегают к гипотермии. Для лечения и динамического контроля биохимических параметров выполняют катетеризацию центральной вены. Необходимы тщательный уход за больным (опасность образования пролежней), антибактериальная терапия, парентеральное и энтеральное зондовое питание.
Периоды умирания организма (преагония, агония, клиническая смерть, биологическая смерть). Патофизиологические и деонтологические основы реанимации.
Преагония - первое терминальное состояние - характеризуется различной продолжительностью (часы, сутки), в этот период наблюдается одышка, снижение артериального давления (верхнее давление - 60 мм.рт.ст., тахикардия, наблюдается затемнение сознания). Преагональное состояние продолжается не более суток и при отсутствии адекватной помощи переходит в агонию. Агония - постепенное выключение всех физиологических функций при крайнем напряжении защитных механизмов, которые утрачивают свою целесообразность - например, судороги (следствие безудержного распространения возбуждения), терминальное дыхание (как проявление повышенной возбудимости дыхательного центра). Продолжительность агонии -2-4 мин. Клиническая смерть – состояние, когда работа основных систем жизнеобеспечения – кровообращения и внешнего дыхания прекращена, но сохраняется определенный (минимальный) уровень обмена веществ в тканях. Необходимо помнить. Что на этом этапе жизнь можно восстановить. Именно поэтому необходимо, чтобы каждый медицинский работник мог надежно диагностировать эту стадию. Биологическая смерть – стадия необратимых изменений в организме. Основы реанимации: мероприятия направлены на восстановление дыхания и кровообращения: массаж сердца, искусственное дыхание. Поскольку, в терминальном периоде нередко наблюдается фибрилляция сердца, когда вследствие беспорядочного асинхронного сокращения отдельных мышечных групп, полноценная систола невозможна. В таких случаях применяют дефибрилляцию: на грудную клетку подается напряжение до 6 Кв продолжительностью 10мс. Такой единичный разряд устраняет фибрилляцию и способствует восстановлению кровообращения.
Патогенное действие на организм низких температур (гипотермия, отморожение, простудные заболевания).
Действие низких температур может быть местным (отморожения) и общим (переохлаждение организма, гипотермия, простуда). Гипотермия -охлаждение организма общее, переохлаждение организма) нарушение теплового баланса, сопровождающееся снижением температуры тела ниже нормальных значений. Скорость и степень развития зависит от состояния организма и внешних условий. При продолжительном действии холода общая гипотермия может развиться, когда температура окр воздушной среды на 10-150 ниже температуры тела. Биологический «0» для человека развивается 23-250С. Это такая температура тела, при которой активность ферментов и обмен веществ соответствуют нулевому значению, но восстановление жизненных функций возможно. При понижении температуры тела до +20-+170С обычно развивается смерть. Физическая гипотермия развивается в 2 фазы: компенсации и декомпенсации. Компенсация температура тела не снижается, а поддерживается на нормальном уровне благодаря включению механизмов физической терморегуляции, направленных на ограничение теплоотдачи – спазм сосудов кожи, подкожной клетчатки, уменьшение потоотделения, формирование «гусиной кожи». При более интенсивном и продолжительном действии холода активизируются механизмы химической терморегуляции, направленные на увеличение теплопродукции – активизация дрожательного (мышечная дрожь) и недрожательноготермогенеза (усиление обмена веществ, распад гликогена в печени и мышцах с развитием гипергликемии). Данный механизм способствует быстрому согреванию организма. Но длительная адаптация к холоду таким путем невозможна. Адаптация организма к холоду может проходить и в результате активации нейрогуморальных механизмов, особенно симпатического отдела автономной НС, гипофизаро-адреналовой, а также соматической НС. Декомпенсация протекает в 3 периода: 1) динамический (температура тела 32-340С, сознание сохранено, речь вялая, отмечается сонливость, желание присесть, хотя человек еще может двигаться, а также нарушение критической оценки своего состояния); 2) ступорозная (температура тела снижается до 29-320С, сознание угнетено дыхание и пульс замедлены; двигаться, а значит помочь себе человек уже не может); 3) судорожный (температура тела 26-29, сознание отсутствует, кожа бледная, холодная, все мышцы сокращены, отмечается тризм, дыхание поверхностное, пульс еле прощупывается, АД снижено, зрачки сужены, реакция их на свет ослаблена; это состояние обратимо). В первую фазу физической гипотермии развивается гипоксия всех тканей, особенно ЦНС. Отмечаемые в организме многие расстройства еще обратимы. Во вторую фазу физической гипотермии в организме. Наряду с приспособительными, отмечаются патологические изменения (снижение теплопродукции и увеличение теплоотдачи, уменьшение основного обмена, энергообразования и расхода энергии, уменьшение работы сердца и кровотока через органы, развитие поверхностного дыхания, снижение и исчезновение сначала корковых, затем подкорковых, потом стволовых и, наконец спинномозговых рефлексов). Принципиальные лечебные мероприятия по выведению организма из холодового наркоза заключаются в немедленном согревании тела и восстановлении, прежде всего, СС и дыхательной систем. Отморожение возникает в результате действии низких температур на ограниченные участки тела. Клиническая картина отморожений возникает, как правило, не сразу, а после согревания. Отморожения могут наступать в сырую погоду даже при температуре +5 -+8, а тем более – при значительных морозах. «Траншейная стопа» - особый вид отморожения. Она появлялась у солдат в холодных сырых окопах при длительной неподвижности и отсутствии горячей пищи. Гибель ткани может наступать даже тогда, когда их температура составляет +10-+12, что связано с длительным и интенсивным спазмом сосудов, нарушением трофики тканей и доставки к ним кислорода. Граница отморожения, как правило, проходит по линиям суставов. Простудные заболевания возникают в результате охлаждения всего тела или его частей (особенно ног и поясницы). Является одним из важных условий возникновения так называемых простудных заболеваний (особенно воспаления ВДП и легких). Пусковой механизм простуды - рефлекторные сосудодвигательные реакции. Вначале интенсивный спазм, затем – паралитическое расширение сосудов, повышение проницаемости сосудистых, в т.ч. гематэнцефалических барьеров для микробов как в месте действия холода, так и в различных других частях тела, снижения активности мерцательного эпителия и образования слизи в слизистых воздухоносных путей. Это сопровождается снижением резистентности тканей организма к различным м/о и повреждающим факторам. В механизме простудных заболеваний определенную роль играют и аллергические реакции, которые проявляются местно в виде отека, зуда, расстройства местного и общего кровообращения, системы дыхания, иммунитета. Под влиянием холода могут возникать аллергические, в том числе и аутоиммунные реакции в организме, особенно почек или сердца. Профилактика: закаливание, ношение рациональной одежды и обуви.
Патогенное действие на организм высоких температур (гипертермия, тепловой удар, ожоги).
Гипертермия сопровождается обычно временным увеличением температуры тела в пределах +38-+40 в результате действия на него повышенной температуры окружающей среды на фоне существенного ограничения физических и/или физиологических механизмов теплоотдачи (испарения, теплопроведения, конвекции, теплоизлучения, потоотделения, вентиляции, кровообращения в тканях «оболочки» тела) и усиления процессов теплопроизводства (обусловленных усилением потребления кислорода, активацией метаболических, особенно катаболических процессов, а также активацией ССС, мышечной и дыхательной систем). В развитии гипертермии 2 стадии: Компенсации – напряжение всех механизмов теплоотдачи приводит к сохранению нормальной температуры тела; Декомпенсации – не смотря на все усилия организма, теплопродукция превышает теплоотдачу, и температура тела продолжает повышаться. Дата добавления: 2015-02-02 | Просмотры: 1916 | Нарушение авторских прав |