|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Интранатальная кардиотокография
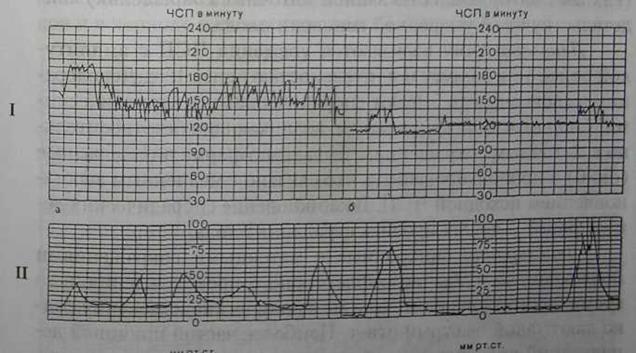
Современный этап развития акушерства ознаменовался появлением и широким распространением кардиотокографов различных конструкций, позволяющих проводить монитор-ный контроль за состоянием плода и маточной активностью Благодаря классическим работам основоположников кардио-токографии R. Caldeyro-Barcia (1966), R. Hon (1968) К Hammacher (1967), Н. Krebs (1979) сложилось представление о клинической значимости различных параметров сердечной деятельности плода как во время беременности, так и в родах. Известно, что даже тщательная аускультация не может обеспечить полноценное восприятие сердечной деятельности плода. В настоящее время существуют различные способы регистрации КТГ. Сердечная деятельность плода может быть записана как "непрямой" (наружной, не инвазивной) фиксацией датчика (ультразвук, фонокардиограф), так и "прямой" (внутренней, инвазивной) фиксацией электрода к предлежащей части плода (коже головки, реже к ягодице) влагалищным доступом. Маточная активность также может быть записана с помощью наружного тензометрического датчика или посредством экстраамниально или интраамниально введенного катетера. Хотя для проведения точного исследования предпочтение отдают инвазивным методам регистрации КТГ, повседневные потребности родовспоможения могут быть вполне обеспечены наружными методами записи. Более того, мониторы нового поколения (фирма "Toitu", Япония), оснащенные допплеровскими регистраторами с аутокорреляцией и чувствительными тензометрическими датчиками, позволяют получать записи КТГ, не уступающие по качеству кривым, которые зарегистрированы инвазивными методами. Для практического врача важным является вопрос о том, в каких случаях показано проведение интранатальной КТГ и как трактовать полученные данные? Ответ на этот вопрос не может быть однозначным, так как зависит от специфики акушерского контингента, оснащенности родовспомогательного учреждения аппаратурой, обученноети персонала диагностике состояния плода по данным КТГ. Учитывая имеющиеся тенденции, можно предположить, что в недалеком будущем все роды будут проводиться под мониторным контролем с наружной регистрацией сердечной деятельности плода и маточной активности. В настоящее время имеются следующие показания к интранатальной КТГ: преждевременные и запоздалые роды, возбуждение и стимуляция родовой деятельности, появление аускультативных симптомов гипоксии плода, мекониальное окрашивание околоплодных вод, роды при плацентарной недостаточности, узком тазе, рубце на матке, тазовом предлежании, многоплодной беременности и др. Оценка КТГ должна быть многофакторной, т.е. включать в себя рассмотрение всех важных параметров сердечной деятельности плода. Односторонний подход, при котором обращают внимание на одну из характеристик без учета остальных, чреват необоснованной гипердиагностикой состояния плода. Для осуществления принципа многофакторности представляется целесообразным последовательное рассмотрение таких параметров КТГ, как базальный ритм, вариабельность, акцелерации и децелерации. Базальный ритм является средней от частоты сердцебиения плода (ЧСП) за определенный промежуток времени вне схватки. Минимальная продолжительность записи КТГ, в течение которой можно судить о базальном ритме, равна 10 мин. Размах колебаний базалъного ритма при доношенной беременности, не выходящий за пределы нормы, составляет от 120 до 160 в мин. При ЧСП выше 160 в мин. можно говорить о тахикардии, причем от 160 до 180 в мин.— об умеренной, более 180 в мин. — о выраженной. Наоборот, ЧСП менее 120 в мин. свидетельствует о брадикардии, причем от 100 до 120 в мин. — об умеренной, а ниже 100 в мин.— о выраженной. L.A. Gibils (1993) за нормальный базальный ритм считает ЧСП от 120 до 150 в мин. и в некоторых случаях (1-2%) автор к норме относит ЧСП от НО до 115 в мин. или от 155 до 160 в мин. При сроке беременности 30 нед. базальный ритм составляет 160-170 в мин., при переношенной беременности — от 100 до 120 в мин. Базальная частота сердечных сокращений плода при тазовых предлежаниях плода выше, чем при головных.что объясняют сдавлением пуповины туловищем и головкой плода, а также раздражением п. splanchnicus. Вариабельность ЧСП является сложным параметром сердечной деятельности плода. Ее можно оценивать как по ширине записи КТГ (амплитуда ЧСП), так и по частоте осцилляции (колебаний). Частота осцилляции (рис. 5) определяется двумя способами: 1) по количеству нулевых пересечений кривой ЧСП в минуту; 2) по количеству пиков ЧСП в минуту. Нормальная амплитуда осцилляции находится в пределах от 6 до 25 в мин. (ундулирующий тип кривой). Снижение амплитуды осцилляции до 3-5 в мин. (низкоундулирующий) или возрастание выше 25 в мин. (сальтаторный тип) относят к умеренным изменениям на КТГ. Амплитуду ЧСП ниже 3 в мин. (немой тип) можно квалифицировать как выраженное изменение сердечной деятельности плода. Вариабельность ЧСП можно оценивать по особенностям изменения длительности сердечных циклов от удара к удару. Для этого необходимо точное измерение интервалов R-R для последующей обработки данных. Конструктивные особенности применяющихся кардиомониторов не позволяют оценивать этот вид вариабельности ЧСП. Нормальная частота осцилляции, как правило, превышает 6 циклов в мин. Умеренное ее снижение отмечают при частоте циклов 3-6 в мин., выраженное — при 0-2 в мин.
Рис. 5. КТГ. Виды осцилляции: а - сальтаторные; б - низкоамплитудные: здесь и на рис. 6, 7,8, 9. 10 - I - тахограмма; II - гистерограмма.
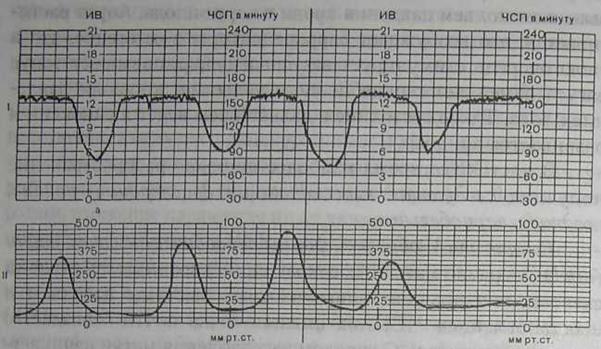
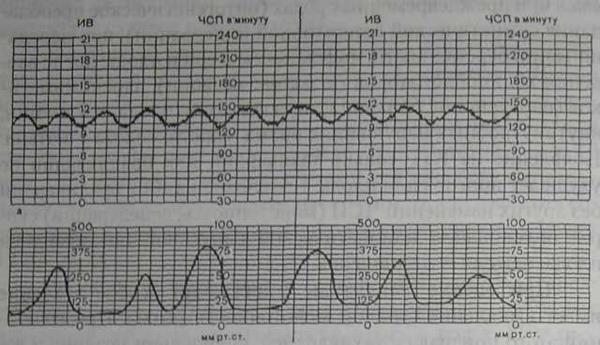
Нормальные осцилляции — это результат постоянной связи между симпатическими и парасимпатическими импуль сами на водитель ритма сердца. При ненормальных или стрессовых ситуациях, импульсы одной или другой системы превалируют, наблюдается изменение основной частоты и/или нормальных осцилляции (вариабельность). Повышение и понижение ЧСП за время менее 10 мин не могут быть отнесены к изменениям базального ритма и соответственно именуются акселерациями и децелерациями. Акцелерациями называются повышения ЧСП с амплитудой выше 15 в минуту и длительностью более 15 с. Все акцеле-рации, имеющие параметры ниже указанных, должны быть отнесены к осцилляциям ЧСП и включены в показатель амплитуды колебаний сердечного ритма. Акцелерации, возникающие в ответ на движения плода, называются спорадическими (поскольку на токограмме, как правило, нет выраженных изменений, кроме небольших узких пиков). Наоборот, акцелерации, возникающие в ответ на маточное сокращение, носят название периодических (по аналогии со схватками). По форме акцелерации могут быть разнообразными (вариабельными) или похожими друг на друга (униформными). Появление на КТГ вариабельных спорадических акцелерации является наиболее достоверным признаком благополучия плода. В то же время регистрация униформных периодических акцелерации (как бы повторяющих по записи маточные сокращения) свидетельствуют об умеренной гипоксии плода. Децелерациями называются урежения ЧСП с амплитудой более 15 в минуту и длительностью более 15 с. Децелерации в свою очередь бывают спорадическими и периодическими. Спорадические децелерации, возникающие безотносительно к маточным сокращениям, бывают по форме пикообразные (dip 0) и пролонгированные, что связано с медленным восстановлением исходной ЧСП. Возникновение спорадических де-целераций — явный признак страдания плода. Децелерации синхронные с маточными сокращениями (периодические) обычно рефлекторного происхождения, в то время как гормональные или метаболические изменения редко дают такой быстрый ответ. Наиболее частой причиной децелерации является сдавление головки плода или пуповины. Сдавление головки прямо воздействует на вагусный центр головного мозга. Сдавление пуповины, вызывающее замедление ЧСП, объясняют следующим образом: уменьшение артериального выброса в пуповину "нет обратного кровотока", что вызывает подъем давления крови в аорте плода. Аорта растягивается, это возбуждает баррорецепторы в ее стенке, что в свою очередь стимулирует вагусный центр, повышает тонус вагуса, замедляет сердцебиение и повышает кровяное давление плода. Такое состояние в дальнейшем ведет к гипоксии и развивается ацидоз. В настоящее время наиболее широкое распространение получила следующая классификация децелерации: ранние, поздние и вариабельные. Ранние или V-образпой формы периодические децелерации (dip I) ("зеркало маточных сокращений") возникают в ответ на схватки, как правило, сопровождаясь быстрым падением и восстановлением ЧСП, их нижняя точка почти совпадает с верхушкой схватки. С началом расслабления матки начинается возвращение ЧСП к исходному уровню. Общая длительность этой V-образной децелерации составляет 15-20 с. (рис.6).
Рис. 6. Ранние децелерации. Здесь и на рис. 7, 8, 9, 10 - ИВ - индекс вариабельности.
Патофизиологической основой возникновения ранних децелерации является вагусное влияние на сердечную деятельность плода при прижатии головки к костным образованиям таза. Они могут быть сняты введением атропина. Ранние децелерации обычно возникают в конце первого периода родов и в периоде изгнания плода в 15-20% случаев.
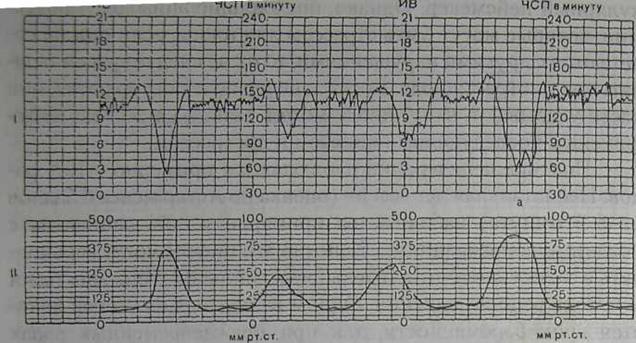
Рис. 7. KТГ. Поздние децелерации.
Поздние децелерации (dip II) (рис. 7) начинаются после пика маточных сокращений и достигают самой нижней точки через 20-30 с. Время от вершины схватки до нижней точки децелерации называется временем запаздывания (lag time). Возвращение ЧСП к исходному уровню идет медленно и в целом длительность децелерации колеблется от 30 до 100 с. и имеет обычно U-образную форму. Часто отмечается реципрокная зависимость между интенсивностью сокращений и степенью урежения (децелерации), если нет других факторов. Поздние децелерации вызываются снижением давления кислорода у плода ниже критического уровня (16-18 мм рт. ст.). Эти изменения являются следствием временного нарушения материнского кровотока в межворсинчатом пространстве. Поздние децелерации, вероятно, всегда являются результатом значительной гипоксемии плода, что способствует продукции молочной кислоты в миокарде плода и воздействию на него. Однако, децелерацнп не коррелируют прямо с уровнем молочной кислоты в крови плода, что зависит от длительности гипоксии и метаболической активности плода. Нельзя исключить и вагусный рефлекс, потому что децелера-ция может быть частично предотвращена введением атропина. Эффект децелерации зависит и от воздействия на синусоаурикулярный пейсмекер. Однако, преходящие эпизоды гипоксемии, которые могут быть стрессом для плода, если они не сочетаются с другими нарушениями, то их не следует рассматривать как дистресс плода. Когда децелерации повторяются, они часто указывают, что у плода может развиться состояние асфиксии с последующим ацидозом и дистрессом. Поздние децелерации наблюдаются примерно в 10% родов. Неонатальная депрессия (оценка по Апгар менее 6 баллов на 5-й минуте) наблюдается примерно у 30% пациенток с поздними децелерациями. Конечно эти цифры могут варьировать в зависимости от длительности гипоксии, типа анестезии и метода родоразрешения. Одним из важных факторов является срок беременности, так при преждевременных родах частота депрессии новорожденных достигает 50%. Несвоевременная диагностика и лечение повторных поздних децелерации способствует нарастанию тяжелого ацидоза и возможной гибели плода. Быстрота, с которой этот процесс может идти, зависит от возраста плода, оксигенации матери, межворсинчатого кровотока, этиологической причины, вызвавшей гипоксию, средств их коррекции и их эффективности. Состояние, ведущее к дистрессу плода, проявляется стойким подъемом базального ритма (тахикардия), а также прогрессивным снижением осцилляции (фиксированный базальный ритм). Различают вариабельные децелерации (dip III) (рис 8). Такое название они получили ввиду того, что от схватки к схватке у них меняется амплитуда, продолжительность, а также время запаздывания. Обычно вариабельные децелерации начинаются во время маточного сокращения, быстро снижается ЧСП, затем отмечается плато, с началом расслабления матки быстро восстанавливается частота; по форме децелерации напоминают букву U. Вариабельные децелерации обусловлены быстрым сдавлением сосудов пуповины, что вызывает внезапную гипертензию и вагусный ответ на раздражение барорецепторов и, как следствие, — брадикардию. Этот механизм впервые описал почти пятьдесят лет тому назад Barcroff (1946). В сдавлении пуповины несомненную роль играют сокращения матки, т.е. после схватки обычно сердцебиение плода выравнивается, и такие децелерации называются типичными (классическими).
Рис. 8. КТГ. Вариабельные децелерации.
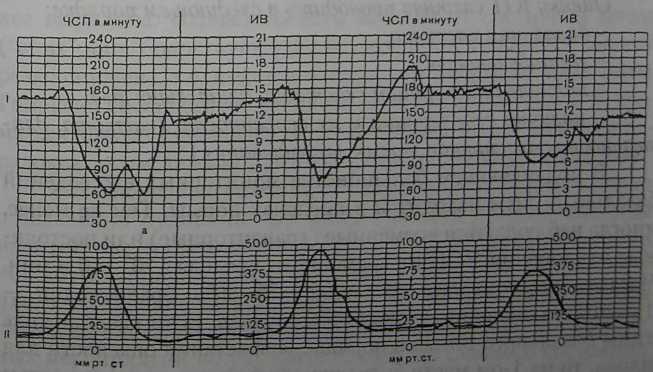
Иногда при вариабельной децелерации восстановление частоты сердцебиения плода идет медленно, как при поздней децелерации, что свидетельствует о гипоксии плода. Анализировать необходимо не отдельные децелерации, а запись в целом. Если сдавление пуповины не очень выражено (сдавливаются вены пуповины, а не артерии), то уменьшается приток крови в правое предсердие, что вызывает симпатический баро-рефлекс и, в свою очередь, способствует выработке катехоламинов и ведет к тахикардии. Прогрессирующее сдавление артерий пуповины вызывает вагусный эффект и децелерацию. Вариабельные децелерации наблюдаются примерно в 25% случаев родов, превалируют при недоношенной и переношенной беременности. Исход для плода хуже, если к вариабельным децелерациям присоединяется поздний компонент. Не всегда по записи можно предсказать степень сдавле-ния пуповины. Можно попытаться изменить положение роженицы: на боку, на спине, в Фовлеровском положении. Благоприятным моментом является, если после децелерации частота сердцебиения плода быстро выравнивается до исходного уровня. Кроме описанных типов децелерации (ранние, поздние, вариабельные) различают атипические, переменчивые (erratic decelerations), которые могут быть обусловлены обвитием, прижатием, узлами пуповины, плевистым прикреплением ее, расположением между ножками плода и другими факторами. Атипические вариабельные децелерации (рис. 9) характеризуются следующими признаками: 1) медленным возвратом ЧСП к исходному базальному ритму; 2) снижением амплитуды осцилляции (монотонностью ритма); 3) отсутствием акце-лераций; 4) продолжением базального ритма на более высоком или низком уровне относительно исходного; 5) появлением двухфазных урежений (W-образные децелерации). Децелерации делятся по амплитуде на легкие (от 15 до 30 в мин), умеренные (от 30 до 60 в мин) и тяжелые (более 60 в мин). Для поздних децелерации, поскольку они имеют гипок-сический характер, границы деления более строгие: легкие (от 15 до 30 в мин), умеренные (от 30 до 45 в мин) и тяжелые (более 45 в мин). По длительности децелерации также делятся на легкие — до 30 с, на умеренные — 30-60 с и выраженные — более 60 с. Деление децелерации на легкие, умеренные и тяжелые не совсем корректно, так как часто не соответствует тяжести состояния плода при его рождении.
Рис. 9. КТГ. Атипические вариабельные децелерации.
Оценка маточной активности, непосредственно связанной с сердечной деятельностью плода, зависит от способа регистрации схваток. При наружной записи можно судить о частоте, относительной амплитуде схваток, правильности их формы, величине интервалов между ними. Количественная оценка маточной работы возможна только при внутренних способах регистрации, позволяющих объективно судить об амплитуде схваток и тонусе матки. В активной фазе родов нормальными считаются амплитуда схваток 30-50 мм рт. ст., частота 4-4,5 схватки за 10 мин и тонус матки 8-10 мм рт. ст. В случае слабости родовой деятельности, как правило, при нормальном тонусе наблюдаются схватки с амплитудой менее 30 мм рт. ст. и частотой 1-2 за 10 мин. При чрезмерно сильной родовой деятельности амплитуда схваток, как правило, превышает 50 мм рт. ст., а частота составляет 5 и более за 10 мин. Тонус матки обычно превышает 12 мм рт. ст. После краткого ознакомления с параметрами КТГ представляется целесообразной клиническая оценка различных изменений сердечной деятельности плода в родах. При расшифровке КТГ следует учитывать клинические данные, т.е. возраст женщины, число родов в прошлом, предлежание плода, период родов, наличие мекония, конфигурацию головки и другие особенности. Кроме того, следует учитывать, являются ли роды спонтанными или индуцированными, проводится ли стимуляция родовой деятельности и каким препаратом, вид обезболивания, тип используемого монитора, как фиксированы датчики (наружный или внутренний), качество записи, продолжительность записи, чтобы её можно было оценить в динамике. Оценку КТГ следует проводить в следующем порядке: - базальная частота, - вариабельность, - наличие акцелераций (частота, длительность), - наличие децелераций и их особенности (частота, длительность, амплитуда, время запаздывания). В подавляющем большинстве мониторных наблюдений базальный ритм находится в пределах нормы. Тем не менее, иногда наблюдаются временные (транзиторные) или постоянные отклонения ЧСП от временного предела 120-160 в мин. Частота нормокардии составляет 75-80%, брадикардии — 15-20%, тахикардии - около 5% случаев. Если расположить типы базального ритма в порядке возрастания опасности для плода, то на 1-ом месте будет находиться нормокардия, затем транзиторная брадикардия, персистирующая тахикардия, прогрессирующая брадикардия. Тахикардия часто наблюдается при преждевременных родах (онтогенетическое преобладание симпатической вегетативной иннервации), при перенашивании беременности, инфекциях матери и плода, после введения холиноблокаторов (атропин, метацин), адреномимети-ков (партусистен, бриканил), при гипоксии плода, его анемии, внутриутробных нарушениях ритма, тиретоксикозе у матери. Появление на КТГ только тахикардии или брадикардии не ухудшает прогноз для плода. Появление на КТГ брадикардии без других изменений ЧСП (монотонность, децелераций) скорее обусловлено идиопатической синусовой брадикардией плода, нежели его гипоксией. При оценке амплитуды осцилляции особое значение имеет выявление стойкой монотонности ритма. При сочетании этого признака с тахикардией, появлением поздних и вариабельных децелераций можно с высокой степенью точности говорить о гипоксии плода. Монотонность ритма часто наблюдается при синдроме задержки роста плода как следствие существенного снижения его двигательной активности. Необходимо помнить, что снижение амплитуды осцилляцией часто наблюдается после введения роженице наркотических, нейролептических и седативных средств. Вариабельность тесно связана со сроком беременности. Автономная нервная система у недоношенных плодов (менее 34 нед.) является незрелой, в связи с чем вариабельность более выражена. Вариабельность зависит от состояния плода ("спит" или "бодрствует"). Если плод спит, то вариабельность резко снижена, т.е. имеется фиксированный базальный ритм. Гипоксия способствует увеличению вариабельности, в то время как ацидоз уменьшает её. Этот эффект может казаться парадоксальным, так как длительная гипоксия ведет к ацидозу. Салътаторный ритм ЧСП, как правило, свидетельствует о сдавлении пуповины. Он возникает при несвоевременном излитии вод, маловодий, перенашивании беременности, если нет других причин для подавления сердечных рефлексов у плода. Появление сальтаторного ритма не служит признаком гипоксии плода, но требует проведения комплекса превентивных мероприятий по улучшению иитранаталыюго состояния плода. Очень редко (примерно один раз на 300 мои игорных на-
Рис. 10. Синусоидальный ритм.
блюдений) можно увидеть так называемый синусоидальный ритм, когда кривая по виду напоминает правильную синусоиду (рис. 10). Этот тип КТГ имеет следующие характеристики: постоянный базальнын ритм, амплитуда осцилляции 5-15 уд/мин, частота колебаний 3-6 в мин, акцелерацин и децеле-рации отсутствуют. Синусоидальный ритм изначально был описан F. Kubli при тяжелом резус-конфликте. Затем он был обнаружен и при других иммуноконфликтах, а также после введения роженице наркотических, нейролептических и седативных средств. Если исключен фармакологический генез синусоидального ритма, то частота мертворождений, по данным литературы, может достичь 70%. Появление на КТГ за 30 мин 5 и более спорадических ак-целераций является самым благоприятным прогностическим признаком для плода. Возникновение периодических акцеле-раций в начале родов часто сопровождается регистрацией вариабельных децелераций в периоде изгнания пли даже при неполном раскрытии маточного зева. Чаще всего при моннторном контроле регистрируются вариабельные децелерацни. Во втором периоде родов частота вариабельных децелераний составляет 53%, ранних - 14%, поздних 5%. Таким образом, более 70% родов сопровождается возникновением тех или иных видов децелераций. При удовлетворительном состоянии плода появление во втором периоде родов выраженных изменений на КТГ в течение 15 мин не приводит к существенному снижению оценок по шкале Ангар. Как правило, ранние и вариабельные децелераций не оказывают существенного влияния на КОС плода при рождении. По если более 75% схваток сопровождается вариабельными децелерациями, то ацидотическое состояние плода может прогрессировать. Особую значимость имеет КТГ для диагностики острых нарушений состояния плода в процессе родов. К таким состояниям следует отнести острую плацентарную недостаточность вследствие преждевременной отслойки плаценты, особенно без наружного кровотечения. Это клиническое состояние проявляется прогрессирующей тахикардией с уменьшением вариабельности, а в дальнейшем, если отслойка прогрессирует проявляется в виде децелераций с брадикардией, что может быть терминальным этапом, если не предпринять своевременно лечебных мероприятий. К маточно-плацентарной недостаточности приводят ги-пертензивный синдром, ятрогенная гипотония вследствие чрезмерного введения гипотензивных средств и проведения эпидуральной анестезии, синдром сдавления нижней полой вены, гиперстимуляция матки контрактильными вещества-ми,что следует учитывать при расшифровке данных КТГ. Большое количество параметров КТГ и разнообразие их сочетаний затрудняют выбор наиболее важного показателя для правильной оценки состояния плода в родах. С целью преодоления этих трудностей, а также для осуществления многофакторного подхода к оценке интранатального состояния плода в последние 10-15 лет предложено несколько балльных шкал. В настоящее время наиболее широкое клиническое применение получила шкала Кребса (табл. б). При оценке 8-10 баллов состояние плода расценивается как нормальное, 6-7 баллов — пограничное, а при сумме 5 и менее баллов — как угрожающее. Оценивать КТГ следует с учетом гестационного возраста плода и назначенных лекарственных средств. Прогнозирование по КТГ нормального состояния плода в момент рождения достигает 99%. Однако при патологических данных КТГ прогноз рождения плода в асфик-
Таблица 6 Дата добавления: 2016-06-06 | Просмотры: 1633 | Нарушение авторских прав |