|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
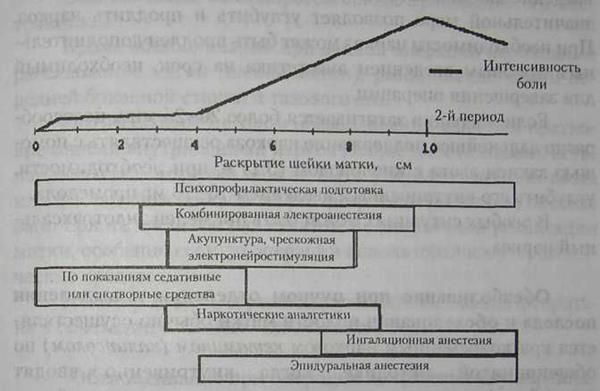
Региональная и местная анестезия.Длительная перидуральная (эпидуральная) анестезия (ДПА) имеет ряд достоинств, к которым относится высокая эффективность обезболивания (92-95%), простота применяемого инструментария, возможность сохранить сознание больной, наличие симпатической блокады, улучшающей кровоснабжение матки и почек, отсутствие угнетающего влияния на родовую деятельность и состояние матери и плода. Анатомо-физиологической основой ДПА является блокада проводников от нервных сплетений матки, идущих в составе афферентных путей и входящих в спинной мозг на уровне XI, XII грудных и I поясничного, а также II - IV крестцовых позвонков. ДПА показана при сильных болях в родах (отсутствие эффекта от других методов обезболивания); дискоординации родовой деятельности; дистоции шейки матки; гипертензии в родах и гестозе; у беременных, страдающих выраженными заболеваниями сердца и дыхательной системы; миопии высокой степени. Кроме того, ДПА может служить методом выбора обезболивания при ряде малых акушерских операций и при кесаревом сечении. Помимо общепринятых противопоказаний (наличие инфекционного поражения в месте пункции, кровотечения, неврологических заболеваний, количества тромбоцитов ниже 100 тыс., применение антикоагулянтов, шок), специфическим акушерским противопоказанием к применению ДПА во время родов является наличие рубца на матке. Проводить ДПА в акушерской практике может только анестезиолог, в совершенстве овладевший этой методикой. Начинают ДПА как правило, при установившейся регулярной родовой деятельности и открытии шейки матки на 3-4 см. ДПА может быть использована на протяжении всех родов. В связи с тем, что ДПА снимает рефлексы с тазового дна. введение анестетиков в перидуральное пространство, при отсутствии необходимости в выключении потуг, прекращают во втором периоде родов. При ДПА отмечается удлинение второго периода родов и возрастание числа оперативных родов. Пункцию и катетеризацию эпидурального пространства осуществляют на уровне П-Ш или III-IV поясничных позвонков. Дозу местного анестетика (2% раствор лидокаина, 2,5% раствор тримекаина, 0, 25%-0,5% раствор бупивакаина) для каждой роженицы подбирают индивидуально. Предварительно вводят пробную дозу 2 мл, затем в зависимости от массы тела и роста - основную дозу, величина которой колеблется от 6 до 12 мл. Интервал между введениями в начале активной фазы родов - 60-90 мин, в конце первого периода родов - 30-40 мин. В настоящее время к катетеру присоединяют перфузор и инфузию анестетика осуществляют со скоростью 6-12 мл/ч в зависимости от аналгетического эффекта. За рубежом используют следующие анестетические вещества: лидокаин (200-300 мг), бупивакаин (50-100 мг), тет-ракаин (75-150 мг) хлорпрокаин (160-200 мг). Лидокаин и хлорпрокаин используют для пудендального блока и местного обезболивания. По данным Ramin S.M. et al. (1995), эпидуральная анал-гезия эффективнее, чем внутривенное введение меперидина, но при ее использовании наблюдается большая длительность родов, чаще накладывают полостные акушерские щипцы, производят кесарево сечение, увеличивается частота хориоам-нионита. S.C.Morton и соавт. (1994) указывают, что при эпи-дуральной анестезии частота кесарева сечения на 10% выше, чем в случаях, где ее не проводили. При ДПА возможны осложнения: головная боль, боль в спине, артериальная гипотензия, дыхательная недостаточность, нарушение функции мочевого пузыря, вестибулярные нарушения, пункция твердой мозговой оболочки и др. По данным C.P.Gibbs и соавт. (1996), в США эпидуральная анестезия в родах в 1992 г. использовалась в 33% случаев,в Англии в 1990 г. - в 20% (Chamberlain G. et al., 1993), в Швеции в 1986 г. - в 16% (Gerdin E., Cnattingins S., 1990), в Финляндии в 1991 г. - в 14% (Kangas-Saarela Т., Kangas-Karki T 1994). В нашей стране эпидуральная аналгезия в родах используется в отдельных клиниках. По нашим данным частота эпи-дуралыюй аналгезии в родах составляет 5%. За рубежом предпринимаются попытки комбинированного введения опиатов и анестетиков в эпидуральное пространство с целью обезболивания родов; получены обнадеживающие результаты (Cohen S.E. et al., 1992; Ackerman W E et al., 1992 и др.). Зависимость применения методов обезболивания родов от интенсивности боли и степени раскрытия шейки матки представлена на рисунке (рис. 21).
Рис. 21. Применение методов обезболивания родов в зависимости от интенсивности боли и степени раскрытия шейки матки.
Дата добавления: 2016-06-06 | Просмотры: 900 | Нарушение авторских прав |