|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Шкала прогноза родов при тазовом предлежании
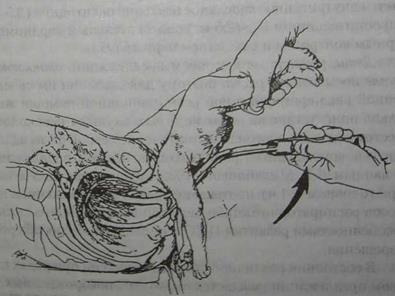
дения головки, так как тазовый конец меньше по объему и может родиться при недостаточном раскрытии шейки, головка задерживается и травмируется. В этих случаях иногда прибегают к наркозу и рассечению шейки по Duhrssen. По мнению большинства авторов, при тазовом предлежании и массе тела плода от 1500 до 2000 г, ввиду большой травматичности для плода, показано родоразрешение путем кесарева сечения. В акушерской практике при хорошем состоянии беременной и плода, нормальных размерах таза, средних размерах плода и согнутой головке, "зрелой" шейке матки роды следует вести через естественные родовые пути под мониторным контролем. Естественно, что в процессе родов могут выявиться осложнения со стороны матери и (или) плода и план ведения родов может быть изменен (экстракция плода, кесарево сечение). В связи с опасностью травмирования плода при родоразрешающих операциях через естественные родовые пути, таких как экстракция плода, большинство акушеров считают целесообразным расширение показаний к кесареву сечению при тазовом предлежании. Однако, резкое увеличение частоты кесарева сечения ведет к возрастанию материнской заболеваемости. Показаниями к кесареву сечению в плановом порядке являются анатомически узкий таз, крупный плод и плод с массой тела менее 2000 г, отягощенный акушерский анамнез (мертворождение, невынашивание, длительное бесплодие), возраст первородящей старше 30 лет, переношенная беременность, предлежание пуповины, предлежание плаценты, рубец на матке, аномалии развития и опухоли матки, гипоксия плода, плацентарная недостаточность, переразгибание головки плода, тяжелые формы гестоза, экстрагенитальные заболевания (пороки сердца с нарушением кровообращения, патология органов зрения и др.), отсутствие готовности родовых путей к родам, отсутствие эффекта от родовозбуждения, тазовое предлежание первого плода при многоплодии и др. Частота планового кесарева сечения при тазовом предлежании плода колеблется от 15 до 44,7% (Чернуха Н.А.. и др., 1980; Пучко Т.К., 1995; Бреусенко Л.Е., 1995; Barlov К., Larsson G., 1986).3аслуживает внимания предложение некоторых авторов производить кесарево сечение при тазовом предлежании плода мужского пола в связи с тем, что в дальнейшем ввиду травматизации половых органов (яичек) может наблюдаться бесплодие (Tiwazy СМ., 1989). Расширение показаний к кесареву сечению при тазовом предлежании является обоснованным, если при этом перинатальная смертность снижается до минимальных цифр. Течение первого периода родов при тазовых предлежаниях плода отличается от такового при головном предлежании. Из осложнений следует отметить большую частоту несвоевременного излития околоплодных вод, аномалий родовой деятельности (особенно слабости родовых сил), выпадение мелких частей плода и петель пуповины (в 5 раз чаще, чем при головном предлежании), развитие асфиксии плода, затяжное течение родов, инфицирование. Заслуживает внимания предложение Sherer D.M. et al, (1989) в начале родов у женщин с тазовым предлежанием проводить рентгенологическое исследование с целью выявления запрокидывания ручек плода, что авторы данного исследования считают показанием для абдоминального родо-разрешения. Во втором периоде родов могут быть такие осложнения, как вколачивание ягодиц, образование заднего вида, запрокидывание ручек, спазм шейки матки, затрудненное выведение головки, повреждение костного таза и др. С целью профилактики раннего вскрытия плодного пузыря роженица должна соблюдать постельный режим (лежать на боку, в сторону которого обращена спинка плода). В настоящее время большинством авторов операция кольпейриза с целью сохранения плодного пузыря и стимуляции родовой деятельности не применяется из-за недостаточной эффективности и опасности инфицирования. При наличии соответствующего оснащения роды при тазовом предлежании следует вести под мониторным контролем за сердцебиением плода (с помощью наружного датчика) и характером сократительной деятельности матки. Для тазового предлежания характерна тахикардия, поэтому снижение частоты сердечных сокращений до 110 в мин следует рассматривать как брадикардию, что ведет за собой необходимость проведения лечения. Для наблюдения за состояннем плода по показаниям определяют кислотно-основное состояние крови из предлежащей ягодицы плода. Для контроля за динамикой родового процесса следует вести партограмму. При нормальном течении родов скорость раскрытия шейки матки в активную фазу родов должна быть не менее 1,2 см/ч у первородящих и не менее 1,5 см /ч — у повторнородящих. При установившейся регулярной родовой деятельности и открытии шейки матки на 3-4 см показано введение обезболивающих и спазмолитических средств. За рубежом широко используется эпидуральная анестезия. В родах необходимо проводить профилактику гипоксии плода, используя 1% раствор сигетина (2 мл), кокарбоксилазу (50-100 мг) и др. После излития околоплодных вод следует выслушать сердцебиение плода и произвести влагалищное исследование для уточнения диагноза и исключения или подтверждения выпадения мелких частей плода или петель пуповины. Выпавшую петлю пуповины можно попытаться заправить при чисто ягодичном предлежании. При ножных предлежаниях подобные попытки безуспешны. Если попытка заправления пуповины не удалась, то следует выполнить кесарево сечение. При выпадении петель пуповины в конце первого периода родов допустимо консервативное ведение родов. Выпавшую петлю пуповины следует осторожно завернуть в стерильную салфетку, смоченную теплым изотоническим раствором натрия хлорида, и следить за состоянием плода по пульсации пуповины. Важной задачей является своевременная диагностика аномалий родовой деятельности и их лечение (окситоцин, простагландин). При наличии аномалий родовой деятельности чаще, чем при головном предлежании плода, в родах следует шире ставить вопрос о родоразрешении путем кесарева сечения. Во время операции ребенка необходимо извлекать за ножку или паховый сгиб. При гиперэкстензии головки во избежании ее травмы требуется особая осторожность при выведении (использовать прием по типу Морисо-Левре-Ляшапель). Некоторые авторы предлагают производить корпоральное кесарево сечение. В случае недоношенной беременности, когда не развернут нижний сегмент матки, при тазовом предлежании плода, массе его до 2000 г предпочтительно производить корпоральное кесарево сечение. Наиболее частыми показаниями к экстренному проведению операции кесарева сечения у женщин с тазовым предле-жанием являются слабость родовой деятельности (38,4%), отсутствие схваток в течение 2-3 часов после излитая околоплодных вод (33,3%), гипоксия плода (11,1%). Во втором периоде родов с профилактической целью показано введение окситоцина капельно внутривенно. К концу второго периода родов для предупреждения спазма шейки матки на фоне продолжающегося капельного введения утеро-тонических средств следует ввести один из спазмолитических препаратов (2 мл 2% раствора но-шпы, 1 мл 1% раствора папаверина гидрохлорида). При прорезывании ягодиц необходимо произвести пудендальную анестезию, затем перинео- или эпизиотомию. В механизме родов при тазовом предлежании различают четыре этапа: 1) рождение плода до пупка, 2) рождение от пупка до нижнего угла лопатки, 3) рождение плечевого пояса и ручек, 4) рождение головки. В нашей стране наибольшее распространение при чисто ягодичном и ножных предлежаниях получили ручные пособия по методу НА.Цовьянова (1929, 1949) и метод Морисо— Левре-Ляшапель для выведения последующей головки. За рубежом наиболее часто применяется метод Брахта (1936) и метод Вермелина (1947), а при выведении головки — метод Морисо-Левре—Файта или Виганда—Мартина. Роды в тазовом предлежании принимает опытный акушер-гинеколог, которому ассистирует врач или акушерка. Целесообразно присутствие на родах неонатолога и анестезиолога. При внутриутробной гипоксии плода и реже при слабости родовой деятельности при наличии условий прибегают к его экстракции. В литературе описаны случаи успешного наложения акушерских щипцов и вакуум-экстрактора для извлечения плода в чисто ягодичном предлежании, но сторонников данного способа родоразрешения в наши дни осталось мало. В третьем периоде родов следует проводить профилактику кровотечения метилэргометрином или окситоцином (внутривенно капельно). Оптимальная длительность родов у первородящих женщин с тазовым предлежанием плода колеблется от 6 до 13 ч, у повторнородящих - от 3 до 12 ч Из осложнений в родах часто наблюдаются несвоевременное излитие околоплодных вод, аномалии родовой деятельности, реже выпадение петель пуповины, отслойка плаценты, вколачивание ягодиц, образование заднего вида, запрокидывание ручек, спазм мягких тканей родовых путей, повреждения костного таза и др. Многие из перечисленных осложнений не всегда можно предвидеть и борьба с ними представляет определенные трудности. При выпадении петель пуповины, которое часто наблюдается при недоношенном плоде, ножном (15%) или смешанном ягодичном предлежании (5%) (Barret J.M., 1991), выпавшую петлю пуповины обычно не удается заправить, так как пояс соприкосновения при тазовом предлежании несостоятельный. При гипоксии плода и отсутствии условий для родоразрешения через естественные родовые пути следует решать вопрос о родоразрешении путем кесарева сечения. При отслойке плаценты тактика зависит от выраженности кровотечения, состояния плода, подготовленности родовых путей для родоразрешения через естественные родовые пути. При выявлении аномалий родовой деятельности необходимо свое временно разработать дальнейшую тактику — вести ли роды через естественные родовые пути с применением эффективных сокращающих (окситоцин, простагландин), спазмолитических, обезболивающих и других средств или выполнить кесарево сечение? В наши дни обычно склоняются к абдоминальному родоразрешению. Вколачивание ягодиц в таз происходит вследствие несоответствия размеров плода и таза матери или при слабости родовой деятельности. Если при крупном плоде и наличии эффективной родовой деятельности, хорошей динамике раскрытия шейки матки тазовый конец не вставляется во вход в таз, то это указывает на несоответствие между тазом матери и плодом. Этого состояния можно избежать, если правильно определить предполагаемую массу тела плода и размеры таза, проведя рентгенопельвиометрию или ультразвуковое исследование. При вколачивании ягодиц в таз создается крайне неблагоприятная ситуация, так как родоразрешение через родовые пути технически очень трудно выполнимо и травматично для матери и плода (экстракция плода за паховый сгиб), а время для родоразрешения путем операции кесарева сечения уже упущено. Запрокидывание ручек плода может произойти при узком тазе повороте экстракции плода, нарушении техники оказания ручного пособия или по другим причинам. Родоразреше-ние при запрокидывании ручек проводится через естественные родовые пути, но оно представляет значительные трудности и весьма травматично для плода. Образование заднего вида - тяжелая патология, которая может возникнуть при спонтанных родах или быть обусловлена нарушением техники оказания ручного пособия либо другими факторами. В этой ситуации есть только один путь родоразрешения - через естественные родовые пути. Спазм шейки матки зависит от многих факторов. Важную роль играют извлечение плода при недостаточном раскрытии шейки матки, правильность выбранного обезболивания и техники выполнения операции. С целью профилактики спазма шейки матки рекомендуется в конце второго периода родов вводить спазмолитические средства. Что касается трудностей, возникающих при выведении последующей головки плода, то они обычно связаны с несоответствием размеров таза и головки, дородовым умеренным или выраженным разгибанием головки, неправильной техникой оказания ручного пособия или экстракции плода. Частой ошибкой при выведении последующей головки является выведение ее не в том размере таза, как требует механизм родов. Так, вход в таз головка должна проходить стреловидным швом в поперечном или косом размере, широкую часть — в косом, узкую и выход в прямом. В нашей стране обычно используется ручной метод выведения головки по Морисо-Левре-Ляшапель (рис. 36), за рубежом - щипцы Пайпера (рис. 37). Извлечение головки при ее задержке следует осуществлять под наркозом, так как в ответ на попытку извлечения без обезболивания возможно развитие спазма нижнего сегмента матки, что еще больше затрудняет выполнение операции. Чтобы избежать повреждения костного таза, акушерские влагалищные операции следует проводить под наркозом со строгим соолюдением техники. Такие операции должен делать врач высокой квалификации. Следует согласиться с мнением многих известных акушеров, что ведение родов при тазовом предлежании - это не только наука, но и искусство.
Рис. 36. Извлечение последующей головки приемом Морисо-Леере—Ляшапель.
Рис. 37. Извлечение последующей головки щипцами Пайпера (Piper).
Иногда при тазовых предлежания (иммуноконфликт, перенашивание беременности, аномалии развития плода и др.) возникает необходимость родовозбуждения при наличии плодного пузыря или преждевременном излитии околоплодных вод. В наши дни от родовозбуждения при тазовом предлежа-нии плода обычно воздерживаются и предпочитают родораз-решать операцией кесарева сечения. Допустимо родовозбуждение при иммуноконфликте, аномалиях развития плода, при наличии "зрелой" шейки матки. Для подготовки её к родам следует использовать простаг-ландин Е2 в виде геля или свечей. Можно использовать фоли-кулин или эстрадиол дипропионат. Перед родовозбуждением целесообразно провести окси-тоциновый тест для оценки готовности к родам и реакции сердечной деятельности плода на спонтанные схватки или схватки, вызванные окситоцином. Мы не рекомендуем при тазовом предлежании, даже чисто ягодичном, начинать родовозбуждение с амниотомии. Наиболее эффективным методом родовозбуждения является внутривенное капельное введение окситоцина (2,5 ЕД) с простагландином F2a (2,5 мг) под тщательным кардиомони-торным контролем и с ведением партограммы. Дети, рожденные в тазовом предлежании, относятся к группе повышенного риска, поэтому для оказания им своевременной квалифицированной реанимационной помощи желательно присутствие на родах не только акушера-гинеколога и анестезиолога, но и неонатолога. Течение острой фазы адаптации у новорожденных, родившихся в тазовом предлежании, по данным Л.Е. Михайловой (1982), удлиняется до 3-х часов (при головном - 1 ч), протекает с большим напряжением процессов распираторно-метаболической адаптации, что связано с особенностями развития ЦНС и не зависит от способа родо-разрешения. В состоянии различной степени асфиксии при родах в тазовом предлежании рождается около 30% новорожденных. Важно подчеркнуть, что довольно часто (20-22,5%) у детей родившихся в чисто ягодичном предлежании, выявляется дисплазия тазобедерных суставов, при которой с первых месяцев жизни требуется корригирующая терапия. Врожденную дисплазию тазобедренных суставов объясняют атрофией вертлужных ямок вследствие давления матки на ягодицы плода (Granjon A., Henroin R., 1967). У детей, рожденных в тазовом предлежании, в 2 раза чаще наблюдаются нарушения неврологического статуса и задержка моторного развития. При тазовом предлежании чаще, чем при головном, наблюдаются травматические повреждения и заболевания у матери (разрывы шейки матки, влагалища, промежности, кровотечения в последовом и раннем послеродовом периодах, послеродовые заболевания). Материнская смертность при тазовом предлежании значительно выше, чем при головном. Но она обычно связана не с тазовым предлежанием, а с осложнениями, имеющими при этом место. Материнская смертность при тазовом предлежании плода колеблется от 0 до 2% и обусловлена травматическими повреждениями (вплоть до разрыва матки), кровотечением с последующей инфекцией (Андреев Ж.С, 1976; Collea J.V. et al., 1980; Bingham P., Lilford R.J., 1987). Перинатальная заболеваемость и смертность при тазовых предлежаниях плода значительно выше, чем при головных, и обусловлена многими причинами. К ним относятся асфиксия, внутричерепные кровоизлияния, повреждения спинного мозга, недоношенность, аномалии развития плода, разрывы и кровоизлияния в органы брюшной полости, повреждения плечевого сплетения, переломы и вывихи конечностей, отслойка эпифизов лопатки, плеча или бедра, повреждение яичек у мальчиков и др. При родах в тазовом предлежании в 7 раз возрастает частота синдрома внезапной смерти (Buck G.M. et al., 1991). По данным отечественных и зарубежных авторов, перинатальная смертность при тазовом предлежании плода при различных методах родоразрешения колеблется от 0,5 до 14,3% (Добровольская Л.В. и др., 1980; Чернуха Е.А. и др.. 1991; Barlov К., Larsson G., 1986; Cheng M, Hannah M, 1993; Gifford D.S. et al., 1995). Cheng M. и Hannah M. (1993) на основании анализа 24 исследований различных авторов Англии (с 1966 по 1992 гг.) при плановом влагалищном родоразрешении и плановом кесаревом сечении в случаях доношенной беременности у женщин с тазовым предлежанием и с коррекцией врожденных аномалий и дородовой гибели плода, установили, что перинатальная смертность колебалась от 0 до 48 на 1000 родов и была в 3-4 раза выше, чем при плановом кесаревом сечении. По данным Gifford D.S. et al. (1995), травма плода и гибель в 10 раз выше при влагалищном родоразрешении. Основной причиной гибели детей являются задержка головки, травмы мозга и кровоизлияния, выпадение пуповины, тяжелая гипоксия. Что касается прогноза недоношенных детей при тазовом предлежании, то по данным D.M. Main и соавт. (1983) при абдоминальном родоразрешении он лучше, а по данным N.G. Rosen и L Chik (1984), LM. Westgren и соавт. (1985) не выявлено различий при влагалищном и абдоминальном родоразрешении.Для оценки метода родоразрешения при тазовом предлежании необходимо проведение рандомизированных исследований, что в силу многих причин не проводится. Обычно склоняются в сторону кесарева сечения (Zlatnik F.J., 1993; Eller D.P., Van Dorsten L.P., 1995). По данным J.E. Green и соавт. (1982), частота кесарева сечения составляет 90%. F.E. Hytten (1982), M.F. Schutte и соавт. (1985), S. Susuki и Т. Yamamuro (1985) указывают, что перинатальная смертность при тазовом предлежании выше, чем при головном, но она часто обусловлена несостоятельностью плода, а не предлежанием. R.B. Nelson и J.H. Ellenberg (1986) установлено, что в 1/3 случаев детского центрального паралича у детей, рожденных в тазовом предлежании, имелись выраженные церебральные аномалии. По данным Г.М. Савельевой и соавт. (1994), увеличение частоты кесарева сечения при тазовых предлежаниях плода не привело к заметному снижению церебральной патологии у детей в раннем неонатальном периоде, а также осложнений в психо-неврологическом развитии в течение первого года жизни^ Факторами развития церебральной патологии являются хроническая внутриутробная гипоксия плода, внутриутробная задержка развития плода, прежевременные роды, острая гипоксия плода, отклонения в течение родового процесса и др. Детская смертность при родах в тазовом предлежании зависит прежде всего от массы тела новорожденного. Оказалось, что смертность быстро растет с уменьшением (менее 2000 г) и возрастание (более 3500 г) массы тела плода. Самая низкая сместность при массе плода от 2500 до 3500 г. Большинство умерших детей было с массой тела до 1500 г. Они погибли в неонатальном периоде в связи с респираторным дистресс-синдромом и кровоизлиянием в мозг. При родах в тазовом предлежании дети обычно погибают в интра- и чаще в неонатальном периоде. Во многом гибель детей зависит от метода родоразрешения. Так, интра- и постнатальная смертность при использовании ручного пособия колеблется от 3,3 до 9,2%, тогда как при экстракции плода — от 20 до 25%, т.е. погибает каждый 4-5-й ребенок. Интересные данные приводят K.Barlov и G.Larsson (1986): при частоте кесарева сечения ниже 50% редуцированная перинатальная смертность, по данным многих авторов, колеблется от 0,2 до 2,5%, при частоте около 60% её не наблюдается. У детей, рожденных в тазовом предлежании, могут иметь место неблагоприятные отделенные последствия, которые проявляются в виде церебральных парезов, эпилепсии, гидроцефалии, отставании в умственном развитии, врожденном вывихе тазобедренных суставов и др. В заключение следует отметить, что тазовое предлежание необходимо диагностировать до 30-й недели беременности и в отсутствии противопоказаний попытаться перевести его в головное, используя консервативно-корригирующие методы. Другими словами, следует идти по пути не расширения показаний к кесареву сечению, а совершенствования методов дородового исправления тазового предлежания на головное. При сохранившемся тазовом предлежании обязательна госпитализация за 1-2 нед. до срока родов для обследования и выбора рациональной тактики родоразрешения. При выборе рационального метода родоразрешения следует широко использовать прогностические балльные шкалы и решать вопрос, вести ли роды через естественные родовые пути (активно-выжидательно) или выполнить в плановом порядке кесарево сечение. Если избран влагалищный путь родоразрешения, то в родах необходимо проводить тщательное слежение за роженицей и плодом (партограмма, кардиотокограмма) с целью выявления различных осложнений и их своевременной коррекции, а также своевременно решать вопрос об оперативном родоразрешении. Дата добавления: 2016-06-06 | Просмотры: 1349 | Нарушение авторских прав |